Синдром лайелла и стивенса джонса

Синдром
Стивенса-Джонсона и синдром Лайелла
Синдромы Стивенса—Джонсона и Лайелла характеризуются
обширным поражением кожи и слизистых. Они проявляются эритемой и болезненностью
с последующей отслойкой поверхностных слоев кожи и слизистых. Из-за поражения
многих внутренних органов возможен смертельный исход. Оба синдрома относятся к
самым тяжелым формам лекарственной токсидермии, но могут быть обусловлены и
другими причинами.
Синонимы: синдром Лайелла — токсический эпидермальный
некролиз, токсический острый эпидермолиз; синдром Стивенса—Джонсона —
дерматостоматит Бадера, злокачественная экссудативная эритема.
Эпидемиология и этиология
Возраст
Любой; чаще болеют люди старше 40 лет.
Пол
Мужчины и женщины болеют одинаково часто.
Частота
Синдром Стивенса—Джонсона: 1,2—6 случаев на 1 000 000 в год.
Синдром Лайелла: 0,4—1,2 случая на 1 000 000 в год.
Факторы риска
Системная красная волчанка, наличие ал-леля HLA-B12, ВИЧ-инфекция.
Этиология
• Синдром
Стивенса—Джонсона: 50% случаев обусловлены лекарственными средствами, нередко
причину выявить не удается.
• Синдром Лайелла:
установлено, что 80% случаев обусловлены лекарственными средствами, а у 5%
больных синдром развивается в отсутствие медикаментозного лечения. Другие
причины: химические соединения, микоплазменная пневмония, вирусные инфекции,
вакцинация.
Препараты, вызывающие синдромы Стивенса— Джонсона и Лайелла
• Чаще всего: сульфаниламиды
(сульфадок-син, сульфадиазин, сульфасалазин, три-метоприм/сульфаметоксазол);
аллопури-нол, гидантоины (фенитоин), карбамазе-пин, фенилбутазон, пироксикам,
хлорме-занон, тиоацетазон, аминопенициллины (ампициллин и амоксициллин).
• Другие: цефалоспорины,
фторхинолоны, ванкомицин, рифампицин, этамбутол, фенбуфен, теноксикам,
тиапрофеновая кислота, диклофенак, сулиндак, ибупро-фен, кетопрофен, напроксен,
тиабенда-зол.
Определения
Четких определений синдромов Стивенса— Джонсона и Лайелла до
сих пор нет. Большинство считают синдром Стивенса—Джонсона тяжелой формой
полиморфной экссу-дативной эритемы, а синдром Лайелла — наиболее тяжелым
вариантом синдрома Стивенса—Джонсона. Оба синдрома могут начинаться с
эритемы-радужки (то есть с появления мишеневидных элементов сыпи), однако у половины
больных с синдромом Лайелла сразу развивается распространенная эритема, которая
быстро переходит в некроз и отслойку эпидермиса.
Синдром Стивенса—Джонсона. Отслойка эпидермиса на 10%
поверхности тела и менее. Сочетание признаков обоих синдромов. Отслойка
эпидермиса на 10—30% поверхности тела. Синдром Лайелла. Отслойка эпидермиса на
30% поверхности тела и более.
Анамнез
Время от назначения препарата до появления высыпаний
От 1 до 3 нед (при повторном назначении препарата — меньше,
чем при первом).
Продромальный период Лихорадка, гриппоподобный синдром
(слабость, головная боль, боль в мышцах) за 1—3 сут до высыпаний. Легкая или
умеренная болезненность кожи, жжение или зуд конъюнктив.
Жалобы
• Поражение кожи:
боль, жжение, повышенная чувствительность, парестезии.
• Поражение слизистых:
болезненные эрозии слизистой рта.
Общее состояние
Боль при глотании, отказ от еды, светобоязнь, болезненное
мочеиспускание, тревожность.
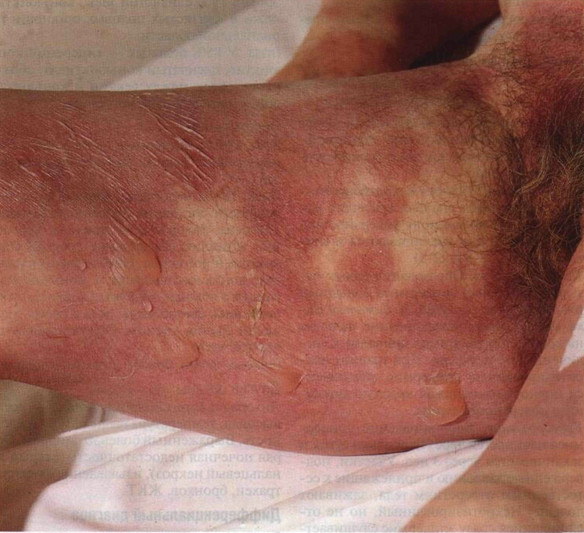
Рисунок 22-8. Синдром Стивенса—Джонсона. Генерализованная
сыпь: сначала ее элементы напоминали мишень, в последующем они слились, стали
ярко-красными, образовались пузыри. У этого больного выявлено тяжелое поражение
слизистых и трахеобронхит
Лекарственные средства
В первую очередь следует заподозрить препарат, назначенный
последним.
Физикальное исследование
Кожа Элементы сыпи
• Продромальный
период. Пятнисто-папулезная (кореподобная) сыпь, полиморфная экссудативная
эритема, распространенная эритема.
• Ранние стадии. Участки
некротизирован-ного эпидермиса сначала выглядят как пятна с «гофрированной»
поверхностью, впоследствии они увеличиваются и сливаются (рис. 22-8 и 22-9).
• Поздние стадии. Образование
вялых пузырей и отслойка эпидермиса большими пластами (рис. 22-8 и 22-9). Симптом
Никольского: легкое надавливание пальцем на кожу сбоку от пузыря приводит к
увеличению его площади. При травмах нек-ротизированный эпидермис отслаивается
полностью, обнажая красную мокнущую поверхность дермы.
• Выздоровление. Восстановление
эпидермиса начинается через несколько суток и заканчивается через 3 нед.
Участки, подверженные давлению и прилежащие к естественным отверстиям тела, заживают
дольше. Некротизированный, но не отслоившийся сразу эпидермис слущивает-ся
целыми пластами, особенно на ладонях и подошвах. Возможен онихолиз.
Цвет. Сначала — розовый, ярко-красный (рис. 22-9), позже —
темно-красный, багровый (рис. 22-8). Лишенная эпидермиса поверхность красная и
блестящая (рис .22-10). Пальпация. Болезненность, даже на ранних стадиях.
Локализация. Эритема сначала возникает на лице и
конечностях; через несколько часов или суток становится сливной. Отслойка
эпидермиса может быть генерализованной, с обнажением больших участков дермы,
как при ожоге II степени. Особенно страдают участки кожи, подверженные
давлению. Волосистая часть головы, ладони и подошвы либо не поражены, либо страдают
в меньшей степени. Синдром Стивенса—Джонсона: преимущественное поражение
туловища и лица. Синдром Лайелла: генерализованное поражение (рис. 22-10).
Слизистые
У 90% больных — эритема и болезненные эрозии губ, слизистой
щек, конъюнктив, кожи и слизистых половых органов и пе-рианальной области.
Глаза. У 85% больных — гиперемия конъюнктив, пленчатый
конъюнктивит, образование спаек между веками и конъюнктивой, кератит, эрозии
роговицы.
Осложнения
Кожа. Рубцы, дисхромия, приобретенные не-воклеточные невусы,
нарушение роста ногтей.
Глаза. Из-за недостатка муцина в слезной жидкости состояние
напоминает синдром Шегрена. Заворот века, трихиаз, ороговение эпителия,
разрастание сосудов конъюнктив и роговицы, симблефарон (сращение конъюнктивы
века с конъюнктивой глазного яблока), точечный кератит, рубцы роговицы,
светобоязнь, резь в глазах, ухудшение зрения, слепота. Осложнения встречаются
часто. Половые органы. Фимоз, синехии влагалища.
Другие органы
Лихорадка (при синдроме Лайелла — всегда высокая,
температура выше 38°С). Тревожность. Выраженный болевой синдром. Острая
почечная недостаточность (острый ка-нальцевый некроз), изъязвление слизистой
трахеи, бронхов, ЖКТ.
Дифференциальный диагноз
Ранние стадии
Пятнисто-папулезная или пустулезная лекарственная сыпь,
полиморфная экссудативная эритема, скарлатина, фототоксическая реакция,
токсический шок, реакция «трансплантат против хозяина». Поздние стадии
Полиморфная экссудативная эритема (характерны мишеневидные
элементы сыпи — эритема-радужка, в основном на конечностях), реакция
«трансплантат против хозяина» (иногда напоминает синдром Лайелла, но слизистые
поражены в меньшей степени), термический ожог, фототоксическая реакция, синдром
ошпаренной кожи (обычно болеют дети младшего возраста, редко — взрослые),
эксфолиативная эритродермия, фиксированная токсидермия.
Дополнительные исследования
Общий анализ крови
Анемия, лимфопения, изредка эозинофи-лия. Нейтропения —
плохой прогностический признак.
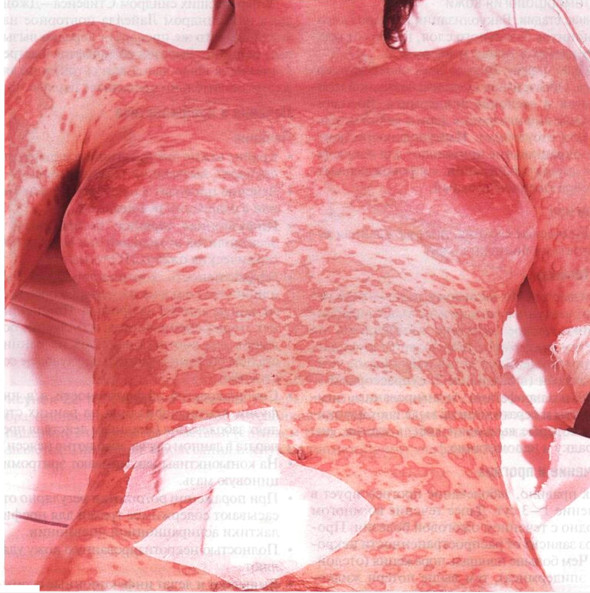
Рисунок 22-9. Синдром Лайелла. Генерализованная сыпь:
отдельные элементы, напоминающие мишень, постепенно сливаются, появляются
везикулы. Над ключицами видны пузыри. Остальные симптомы: эрозии слизистых рта,
носа и влагалища, конъюнктивит, отслойка ногтей и выпадение волос
Патоморфология кожи
Ранние стадии. Вакуолизация и некроз кера-тиноцитов
базального слоя, некроз отдельных клеток в толще эпидермиса. Поздние стадии.
Некроз всех слоев эпидермиса. Образование щели над базальной мембраной и
отслойка эпидермиса. Воспалительная инфильтрация дермы незначительна или
отсутствует. Иммунофлюоресцент-ное окрашивание применяют для исключения других
заболеваний, сопровождающихся образованием пузырей.
Диагноз
Клиническая картина, подтвержденная результатами биопсии
кожи.
Патогенез
Неизвестен. По-видимому, важную роль играют иммунные
механизмы, в частности ци-тотоксическое действие лимфоцитов на клетки
эпидермиса. Наблюдается инфильтрация эпидермиса активированными лимфоцитами (в
основном Т-супрессорами — CD8)
и макрофагами. Активированные лимфоциты и кератиноциты выделяют цитоки-ны,
которые вызывают гибель клеток, лихорадку и недомогание.
Течение и прогноз
Как правило, заболевание прогрессирует в течение 1—3 сут.
Далее течение во многом сходно с течением ожоговой болезни. Прогноз зависит от
распространенности некроза. Чем больше площадь поражения (отслойки эпидермиса),
тем выше потери жидкости через кожу и тем сильнее электролитные нарушения.
Часто развиваются прере-нальная почечная недостаточность, бактериальные
инфекции и сепсис. Другие осложнения: кахексия (из-за усиленного катаболизма) и
диффузная интерстициальная пневмония. Летальность при синдроме Лай-елла
достигает 30% (в основном умирают пожилые), при синдроме Стивенса—Джонсона —
менее 5%. Причины смерти: сепсис, желудочно-кишечное кровотечение,
водно-электролитные нарушения.
У перенесших синдром Стивенса—Джонсона или синдром Лайелла
повторное назначение того же препарата нередко вызывает рецидив. Реакция
развивается быстрее (через несколько часов или суток) и по тяжести значительно
превышает первую.
Лечение и профилактика
Лечение
• Крайне важно быстро
выявить и отменить препарат, вызвавший токсидермию.
• Лечение проводят в
ожоговом отделении или в отделении реанимации.
• Инфузионная
терапия: потери воды и электролитов возмещают так же, как при термических
ожогах III степени.
• Эффективность
кортикостероидов (в/в или внутрь) пока не изучена. Скорее всего, они не влияют
на прогноз. По мнению некоторых специалистов, назначение больших доз кортикостероидов
на ранних стадиях болезни значительно улучшает состояние.
• Сообщалось об
эффективности в/в ин-фузии пентоксифиллина на ранних стадиях заболевания
(механизм действия препарата в данном случае абсолютно неясен).
• На конъюнктивы
накладывают эритромициновую мазь.
• При поражении
ротоглотки регулярно отсасывают содержимое трахеи для профилактики аспирационной
пневмонии.
• Полностью
некротизированную кожу удаляют.
• Выявляют и лечат
инфекционные осложнения, в том числе сепсис (первые симптомы — лихорадка,
артериальная гипотония, нарушения сознания).
Профилактика
Больному нужно рассказать, что у него повышенная
чувствительность к определенному препарату и, возможно, к другим препаратам той
же группы. Повторно назначать такое лекарственное средство ни в коем случае
нельзя. Рекомендуют носить опознавательный браслет.
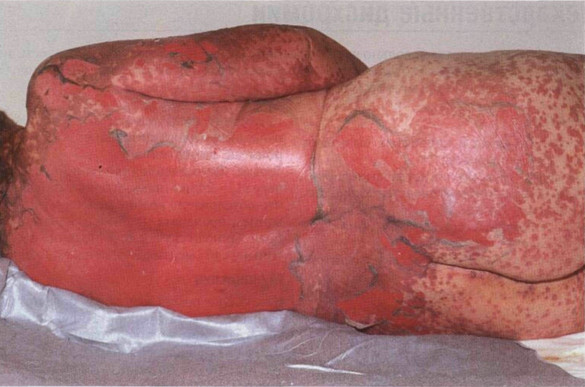
Рисунок 22-10. Синдром Лайелла. Генерализованная
пятнистая сыпь сопровождается образованием пузырей, некрозом и отслойкой
эпидермиса. При малейшем надавливании эпидермис слущивается пластами (симптом
Никольского). Оголенная дерма быстро изъязвляется. Причиной заболевания
послужил триметоприм/сульфаметоксазол
Источник

Синдром Стивенса-Джонсона — острый буллезный дерматит аллергической этиологии. В основе заболевания лежит эпидермальный некролиз, представляющий собой патологический процесс, при котором клетки эпидермиса отмирают и отделяются от дермы. Заболевание отличается тяжелым течением, поражением слизистой оболочки ротовой полости, урогенитального тракта и конъюнктивы глаз. На коже и слизистой образуются пузыри, которые мешают больным говорить и принимать пищу, вызывают сильную боль и обильное слюнотечение. Развивается гнойный конъюнктивит с отечностью и закисанием век, уретрит с болезненным и затрудненным мочеиспусканием.
Заболевание имеет острое начало и стремительное развитие. У больных резко поднимается температура, начинает болеть горло, суставы и мышцы, ухудшается общее самочувствие, появляются признаки интоксикации и астенизации организма. Крупные волдыри имеют округлую форму, ярко-красный цвет, синюшный и запавший центр, серозное или геморрагическое содержимое. Со временем они вскрываются и образуют кровоточащие эрозии, которые сливаются друг с другом и превращаются в большую кровоточащую и болезненную рану. Она трескается, покрывается серовато-беловатой пленкой или кровавой коркой.

Синдром Стивенса–Джонсона – системное аллергическое заболевание, протекающее по типу эритемы. Поражение кожи всегда сопровождается воспалением слизистой оболочки хотя бы двух внутренних органов. Свое официальное название патология получила в честь педиатров из Америки, впервые описавших его симптомы и механизм развития. Заболевание поражает преимущественно лиц мужского пола в возрасте 20-40 лет. Опасность патологии возрастает после 40 лет. В очень редких случаях синдром встречается у детей до полугода. Для синдрома характерна сезонность — пик заболеваемости приходится на зимний и ранний весенний период. Больше всего рискуют заболеть лица с иммунодефицитом и онкопатологией. Люди пожилого возраста с серьезными сопутствующими заболеваниями тяжело переносят данный недуг. У них синдром обычно протекает с обширным поражением кожи и заканчивается неблагоприятно.
Чаще всего синдром Стивенса-Джонса возникает в ответ на прием противомикробных препаратов. Существует теория, согласно которой склонность к заболеванию передается по наследству.
Диагностика больных с синдромом Стивенса-Джонсона представляет собой комплексное обследование, включающее стандартные методики — опрос и осмотр пациента, а также специфические процедуры — иммунограмму, аллергопробы, биопсию кожи, коагулограмму. Вспомогательными диагностическими методами являются: рентгенография, ультразвуковое исследование внутренних органов, биохимия крови и мочи. Своевременная диагностика этого чрезвычайно опасного заболевания позволяет избежать неприятных последствий и тяжелых осложнений. Лечение патологии включает экстракорпоральную гемокоррекцию, проведение глюкокортикоидной и антибактериальной терапии. Данный недуг с трудом поддается лечению, особенно на поздних стадиях. Осложнениями патологии являются: воспаление легких, диарея, почечная дисфункция. У 10% больных синдром Стивенса-Джонсона заканчивается летально.
Этиология
В основе патологии лежит аллергическая реакция мгновенного типа, которая развивается в ответ на внедрение в организм веществ-аллергенов.
Факторы, провоцирующие начало заболевания:

- герпес-вирусы, цитомегаловирус, аденовирус, вирус иммунодефицита человека;
- патогенные бактерии — туберкулезная и дифтерийная микобактерии, гонококки, бруцелла, микоплазмы, иерсинии, сальмонеллы;
- грибки — кандидоз, дерматофития, кератомикоз;
- лекарства – антибиотики, НПВС, нейропротекторы, сульфаниламиды, витамины, местные анестетики, противоэпилептические и седативные препараты, вакцины;
- злокачественные новообразования.
Идеопатическая форма — заболевание с неустановленной этиологией.
Симптоматика

Заболевание начинается остро, симптоматика развивается стремительно.
- Интоксикация. Продрома длится две недели и характеризуется выраженным интоксикационным синдромом. У больных возникает слабость, ломота во всем теле, жар, стойкий фебрилитет, учащенное сердцебиение, диспепсия в виде рвоты и поноса, катаральные явления – боль в горле, кашель. Больные испытывают тревожность, подавленность. Возможно развитие коматозного состояния.
- Поражение слизистой оболочки рта. Буллезное воспаление во рту развивается спустя сутки после начала интоксикации. Буллы быстро вскрываются, а на их месте остаются обширные дефекты с беловатым или сероватым налетом, грубыми кровавыми корками. Пациенты перестают нормально говорить, употреблять пищу и воду. У некоторых развивается хейлит. Болезненность слизистых побуждает больных отказываться от еды. Со временем они худеют и становятся истощенными. Очаги поражения сливаются друг с другом, болят и кровоточат. Губы и десны опухают и покрываются геморрагическими корками.
- Поражение органа зрения. Аллергический конъюнктивит проявляется слезотечением, жжением в глазах, их покраснением, насморком, светобоязнью, режущей болью при движении глазами. Дети трут глаза, жалуются на резь и песок в глазах, повышенную утомляемость. Из-за постоянного трения глаз руками присоединяется вторичная инфекция. Гнойный процесс сопровождается закисанием глаз по утрам, скоплением гноя в уголках глаз.
- Поражение урогенитального тракта. У больных с синдромом Стивенса-Джонсона появляются признаки воспаления уретры, вульвы, влагалища, полового члена. Воспаленная слизистая оболочка краснеет, отекает и болит. Мочеиспускание затрудняется и сопровождается режущей болью. Больные испытывают дискомфорт и зуд в промежности, болезненность при половых контактах. На слизистой оболочке появляются пузыри, эрозии и язвы, рубцевание которых заканчивается образованием стриктур.
-
 Буллезное воспаление кожи — основной клинический признак патологии. На коже появляются множественные полиморфные высыпания в виде красных пятен с синюшным оттенком, папул, пузырьков. На их месте всего за несколько часов формируются волдыри значительных размеров. Сливаясь, они достигают гигантских размеров. Отечные, четко отграниченные и уплощенные пузыри имеют внутреннюю и наружную зоны. В их центре располагаются небольшие папулы с серозным или геморрагическим содержимым. После их вскрытия на коже образуются ярко-красные дефекты размерами с ладонь, покрытые корками. На пораженных участках тела эпидермис «сползает» даже при простом прикосновении. Сыпь локализуется на туловище, конечностях, в промежности и на лице. Симметричные высыпания зудят и сохраняются на коже в течение месяца. Язвы заживают еще дольше — несколько месяцев. На тыльной поверхности кисти появляются пузыри с синюшным центром и ярким гиперемированным венчиком. В тяжелых случаях у больных выпадают волосы, развиваются паронихии, отторгаются ногтевые пластинки.
Буллезное воспаление кожи — основной клинический признак патологии. На коже появляются множественные полиморфные высыпания в виде красных пятен с синюшным оттенком, папул, пузырьков. На их месте всего за несколько часов формируются волдыри значительных размеров. Сливаясь, они достигают гигантских размеров. Отечные, четко отграниченные и уплощенные пузыри имеют внутреннюю и наружную зоны. В их центре располагаются небольшие папулы с серозным или геморрагическим содержимым. После их вскрытия на коже образуются ярко-красные дефекты размерами с ладонь, покрытые корками. На пораженных участках тела эпидермис «сползает» даже при простом прикосновении. Сыпь локализуется на туловище, конечностях, в промежности и на лице. Симметричные высыпания зудят и сохраняются на коже в течение месяца. Язвы заживают еще дольше — несколько месяцев. На тыльной поверхности кисти появляются пузыри с синюшным центром и ярким гиперемированным венчиком. В тяжелых случаях у больных выпадают волосы, развиваются паронихии, отторгаются ногтевые пластинки. - Среди прочих симптомов патологии отмечают: стридор, нарушение частоты и глубины дыхания, свистящее дыхание, падение артериального давления, гастроинтестинальные симптомы, нарушение сознания, коматозное состояние.
Осложнения синдрома Стивенса-Джонсона:
- гематурия,
- воспаление легких и мелких бронхиол,
- воспаление кишечника,
- дисфункция почек,
- стриктура уретры,
- сужение пищевода,
- слепота,
- токсический гепатит,
- сепсис,
- кахексия.
Перечисленные выше осложнения вызвают гибель 10% больных.
Диагностика
Дерматологи занимаются диагностикой заболевания: изучают характерные клинические признаки и проводят осмотр пациента. Чтобы определить этиологический фактор, необходимо опросить пациента. При диагностике заболевания учитывают анамнестические и аллергологические данные, а также результаты клинического обследования. Биопсия кожи и последующее гистологическое исследование помогут подтвердить или опровергнуть предполагаемый диагноз.

- Измерение пульса, давления, температуры тела, пальпация лимфоузлов и живота.
- В общем анализе крови – признаки воспаления: анемия, лейкоцитоз и повышение СОЭ. Нейтропения является неблагоприятным прогностическим признаком.
- В коагулограмме — признаки дисфункции свертывающей системы крови.
- Биохимия крови и мочи. Особое внимание специалисты обращают на показатели КОС.
- Общий анализ мочи сдают ежедневно до стабилизации состояния.
- Иммунограмма – повышение иммуноглобулинов класса Е, циркулирующих иммунных комплексов, комплимента.
- Аллергопробы.
- Гистология кожи – некроз всех слоев эпидермиса, его отслойка, незначительная воспалительная инфильтрация дермы.
- По показаниям сдают мокроту и отделяемое эрозий на бакпосев.
- Инструментальные методы диагностики — рентгенография легких, томография органов малого таза и забрюшинного пространства.
Синдром Стивенса–Джонсона дифференцируют с системными васкулитами, синдромом Лайелла, истиной или доброкачественной пузырчаткой, синдромом ошпаренной кожи. Синдром Стивенса-Джонсона в отличие от синдрома Лайелла быстрее развивается, сильнее поражает чувствительную слизистую оболочку, незащищенную кожу и важные внутренние органы.
Лечение
Больных с синдромом Стивенса–Джонсона необходимо госпитализировать в ожоговое или реанимационное отделение для оказания медицинской помощи. Прежде всего следует срочно отменить прием препаратов, которые могли спровоцировать данный синдром, особенно если их использование было начато в последние 3-5 дней. Это касается лекарственных средств, которые не относятся к жизненно важным.

Лечение патологии направлено в первую очередь на восполнение потерянной жидкости. Для этого в локтевую вену вводят катетер и начинают инфузионную терапию. Внутривенно вливают коллоидные и кристаллоидные растворы. Возможна пероральная регидратация. При выраженном отеке слизистой гортани и затрудненном дыхании больного переводят на ИВЛ. После достижения стойкой стабилизации больного направляют в стационар. Там ему назначают комплексную терапию и гипоаллергенную диету. Она заключается в употреблении только жидкой и протертой пищи, обильного питья.
Гипоаллергенное питание предполагает исключение из рациона рыбы, кофе, цитрусовых, шоколада, меда. Тяжелым больным назначают парентеральное питание.
Лечение заболевания включает дезинтоксикационные, противовоспалительные и регенерационные мероприятия.
Медикаментозная терапия синдрома Стивенса–Джонсона:
- глюкокортикостероиды – «Преднизолон», «Бетаметазон», «Дексаметазон»,
- водно-электролитные растворы, 5% раствор глюкозы, гемодез, плазма крови, белковые растворы,
- антибиотики широкого спектра,
- антигистаминные средства – «Димедрол», «Супрастин», «Тавегил»,
- НПВС.
Медикаменты вводят больным до улучшения общего состояния. Затем врачи уменьшают дозировку. А после полного выздоровления прием препаратов прекращают.
Местное лечение заключается в применении местных анестетиков – «Лидокаин», антисептиков – «Фурацилин», «Хлорамин», перекись водорода, перманганат калия, протеолитических ферментов «Трипсин», препаратов для регенерации – масло шиповника или облепихи. Больным назначают мази с кортикостероидами – «Акридерм», «Адвентан», комбинированные мази – «Тридерм», «Белогент». Эрозии и раны обрабатывают анилиновыми красителями: метиленовым синим, фукорцином, бриллиантовой зеленью.
При конъюнктивите требуется консультация офтальмолога. Через каждые два часа в глаза капают препараты искусственной слезы, антибактериальные и антисептические глазные капли по схеме. При отсутствии терапевтического эффекта назначают глазные капли «Дексаметазон», глазной гель «Офтагель», глазную мазь с преднизолоном, а также эритромициновую или тетрациклиновую мази. Полость рта и слизистую уретры также обрабатывают антисептиками и дезинфектантами. Необходимы полоскания несколько раз в день «Хлоргексидином», «Мирамистином», «Клотримазолом».
При синдроме Стивенса-Джонсона часто применяют методы экстракорпорального очищения крови и детоксикации. Для выведения из организма иммунных комплексов применяют фильтрацию плазмы, плазмаферез, гемосорбцию.

Прогноз патологии зависит от распространенности некроза. Он становится неблагоприятным, если имеется большая площадь поражения, значительная потеря жидкости и выраженные расстройства кислотно-щелочного равновесия.
Прогноз синдрома Стивенса–Джонсона неблагоприятный в следующих случаях:
- возраст больных старше 40 лет,
- стремительное развитие патологии,
- тахикардия более 120 ударов в минуту,
- некроз эпидермиса более 10%,
- уровень глюкозы в крови более 14 ммоль/л.
Адекватное и своевременное лечение способствует полному выздоровлению пациентов. При отсутствии осложнений прогноз заболевания благоприятный.
Синдром Стивенса–Джонсона – серьезное заболевание, значительно ухудшающее качество жизни больных. Своевременная и всесторонняя диагностика, адекватная и комплексная терапия позволяют избежать развития опасных осложнений и тяжелых последствий.
Видео: о синдроме Стивенса–Джонсона
Видео: лекция о синдроме Стивенса–Джонсона
Источник
