Синдром кушинга клиника диагностика лечение
Синдром Иценко-Кушинга – патологический симптомокомплекс, возникающий вследствие гиперкортицизма, т. е. повышенного выделения корой надпочечников гормона кортизола либо длительного лечения глюкокортикоидами. Следует отличать синдром Иценко-Кушинга от болезни Иценко-Кушинга, под которой понимают вторичный гиперкортицизм, развивающийся при патологии гипоталамо-гипофизарной системы. Диагностика синдрома Иценко–Кушинга включает исследование уровня кортизола и гипофизарных гормонов, дексаметазоновую пробу, МРТ, КТ и сцинтиграфию надпочечников. Лечение синдрома Иценко–Кушинга зависит от его причины и может заключатся в отмене глюкокортикоидной терапии, назначении ингибиторов стероидогенеза, оперативном удалении опухоли надпочечников.
Общие сведения
Синдром Иценко-Кушинга – патологический симптомокомплекс, возникающий вследствие гиперкортицизма, т. е. повышенного выделения корой надпочечников гормона кортизола либо длительного лечения глюкокортикоидами. Глюкокортикоидные гормоны участвуют в регуляции всех видов обмена веществ и многих физиологических функций. Работу надпочечников регулирует гипофиз путем секреции АКТГ — адренокортикотропного гормона, активизирующего синтез кортизола и кортикостерона. Деятельностью гипофиза управляют гормоны гипоталамуса — статины и либерины.
Такая многоступенчатая регуляция необходима для обеспечения слаженности функций организма и обменных процессов. Нарушение одного из звеньев этой цепи может вызвать гиперсекрецию глюкокортикоидных гормонов корой надпочечников и привести к развитию синдрома Иценко-Кушинга. У женщин синдром Иценко-Кушинга встречается в 10 раз чаще, чем у мужчин, развиваясь, преимущественно, в возрасте 25-40 лет.
Различают синдром и болезнь Иценко-Кушинга: последняя клинически проявляется той же симптоматикой, но в ее основе лежит первичное поражение гипоталамо-гипофизарной системы, а гиперфункция коры надпочечников развивается вторично. У пациентов, страдающих алкоголизмом или тяжелыми депрессивными расстройствами, иногда развивается псевдо-синдром Иценко-Кушинга.

Синдром Иценко-Кушинга (гиперкортицизм)
Причины и механизм развития синдрома Иценко-Кушинга
Синдром Иценко-Кушинга – широкое понятие, включающее комплекс различных состояний, характеризующихся гиперкортицизмом. Согласно современным исследования в области эндокринологии более 80% случаев развития синдрома Иценко-Кушинга связано с повышенной секрецией АКТГ микроаденомой гипофиза (болезнь Иценко-Кушинга). Микроаденома гипофиза представляет небольшую (не более 2 см), чаще доброкачественную, железистую опухоль, продуцирующую адренокортикотропный гормон.
У 14-18% пациентов причиной синдрома Иценко-Кушинга является первичное поражение коры надпочечников в результате гиперпластических опухолевых образований коры надпочечников – аденомы, аденоматоза, аденокарциномы.
1-2% заболевания вызывается АКТГ-эктопированным или кортиколиберин-эктопированным синдромом – опухолью, секретирующей кортикотропный гормон (кортикотропиномой). АКТГ-эктопированный синдром может вызываться опухолями различных органов: легких, яичек, яичников, тимуса, околощитовидных, щитовидной, поджелудочной, предстательной железы. Частота развития лекарственного синдром Иценко-Кушинга зависит от правильности применения глюкокортикоидов в лечении пациентов с системными заболеваниями.
Гиперсекреция кортизола при синдроме Иценко-Кушинга вызывает катаболический эффект — распад белковых структур костей, мышц (в том числе и сердечной), кожи, внутренних органов и т. д., со временем приводя к дистрофии и атрофии тканей. Усиление глюкогенеза и всасывания в кишечнике глюкозы вызывает развитие стероидной формы диабета. Нарушения жирового обмена при синдроме Иценко-Кушинга характеризуется избыточным отложением жира на одних участках тела и атрофией на других ввиду их разной чувствительности к глюкокортикоидам. Влияние избыточного уровня кортизола на почки проявляется электролитными расстройствами – гипокалиемией и гипернатриемией и, как следствие, повышением артериального давления и усугублением дистрофических процессов в мышечной ткани.
В наибольшей степени от гиперкортицизма страдает сердечная мышца, что проявляется в развитии кардиомиопатии, сердечной недостаточности и аритмий. Кортизол оказывает угнетающее действие на иммунитет, вызывая у пациентов с синдромом Иценко-Кушинга склонность к инфекциям. Течение синдрома Иценко-Кушинга может быть легкой, средней и тяжелой формы; прогрессирующим (с развитием всего симптомокомплекса за 6-12 месяцев) или постепенным (с нарастанием в течение 2-10 лет).
Симптомы синдрома Иценко-Кушинга
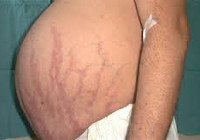
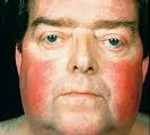
Наиболее характерным признаком синдрома Иценко-Кушинга служит ожирение, выявляемое у пациентов более чем в 90% случаев. Перераспределение жира носит неравномерный характер, по кушингоидному типу. Жировые отложения наблюдаются на лице, шее, груди, животе, спине при относительно худых конечностях («колосс на глиняных ногах»). Лицо становится лунообразным, красно-багрового цвета с цианотичным оттенком («матронизм»). Отложение жира в области VII шейного позвонка создает, так называемый, «климактерический» или «бизоний» горб. При синдроме Иценко-Кушинга ожирение отличает истонченная, почти прозрачная кожа на тыльных сторонах ладоней.
Со стороны мышечной системы наблюдается атрофия мышц, снижение тонуса и силы мускулатуры, что проявляется мышечной слабостью (миопатией). Типичными признаками, сопровождающими синдром Иценко-Кушинга, являются «скошенные ягодицы» (уменьшение объема бедренных и ягодичных мышц), «лягушачий живот» (гипотрофия мышц живота), грыжи белой линии живота.
Кожа у пациентов с синдромом Иценко-Кушинга имеет характерный «мраморный» оттенок с хорошо заметным сосудистым рисунком, склонна к шелушению, сухости, перемежается с участками потливости. На коже плечевого пояса, молочных желез, живота, ягодиц и бедер образуются полосы растяжения кожи – стрии багровой или цианотичной окраски, длиной от нескольких миллиметров до 8 см и шириной до 2 см. Наблюдаются кожные высыпания (акне), подкожные кровоизлияния, сосудистые звездочки, гиперпигментация отдельных участков кожи.
При гиперкортицизме нередко развивается истончение и повреждение костной ткани — остеопороз, ведущий к сильным болезненным ощущениям, деформации и переломам костей, кифосколиозу и сколиозу, более выраженных в поясничном и грудном отделах позвоночника. За счет компрессии позвонков пациенты становятся сутулыми и меньше ростом. У детей с синдромом Иценко-Кушинга наблюдается отставание в росте, вызванное замедлением развития эпифизарных хрящей.
Нарушения со стороны сердечной мышцы проявляются в развитии кардиомиопатии, сопровождающейся аритмиями (фибрилляцией предсердий, экстрасистолией), артериальной гипертензией и симптомами сердечной недостаточности. Эти грозные осложнения способны привести к гибели пациентов. При синдроме Иценко-Кушинга страдает нервная система, что выражается в ее нестабильной работе: заторможенности, депрессиях, эйфории, стероидных психозах, суицидальных попытках.
В 10-20% случаев в ходе заболевания развивается стероидный сахарный диабет, не связанный с поражениями поджелудочной железы. Протекает такой диабет довольно легко, с длительным нормальным уровнем инсулина в крови, быстро компенсируется индивидуальной диетой и сахароснижающими препаратами. Иногда развиваются поли- и никтурия, периферические отеки.
Гиперандрогения у женщин, сопровождающая синдром Иценко-Кушинга, вызывает развитие вирилизации, гирсутизма, гипертрихоза, нарушений менструального цикла, аменореи, бесплодия. У пациентов-мужчин наблюдаются признаки феминизации, атрофия яичек, снижение потенции и либидо, гинекомастия.
Осложнения синдрома Иценко-Кушинга
Хроническое, прогрессирующее течение синдрома Иценко-Кушинга с нарастающей симптоматикой может приводить к гибели пациентов в результате осложнений, несовместимых с жизнью: декомпенсации сердечной деятельности, инсультов, сепсиса, тяжелого пиелонефрита, хронической почечной недостаточности, остеопороза с множественными переломами позвоночника и ребер.
Неотложным состоянием при синдроме Иценко-Кушинга является адреналовый (надпочечниковый) криз, проявляющийся нарушением сознания, артериальной гипотензией, рвотой, болями в животе, гипогликемией, гипонатриемией, гиперкалиемией и метаболическим ацидозом.
В результате снижения резистентности к инфекциям у пациентов с синдромом Иценко-Кушинга нередко развиваются фурункулез, флегмоны, нагноительные и грибковые заболевания кожи. Развитие мочекаменной болезни связано с остеопорозом костей и выделением с мочой избытка кальция и фосфатов, приводящих к образованию оксалатных и фосфатных камней в почках. Беременность у женщин с гиперкортицизмом часто заканчивается выкидышем или осложненными родами.
Диагностика синдрома Иценко-Кушинга
При подозрении у пациента синдрома Иценко-Кушинга на основании амнестических и физикальных данных и исключении экзогенного источника поступления глюкокортикоидов (в т. ч. ингаляционного и внутрисуставного), в первую очередь выясняется причина гиперкортицизма. Для этого используется скрининговые тесты:
- определение экскреции кортизола в суточной моче: повышение кортизола в 3–4 раза и более свидетельствует о достоверности диагноза синдрома или болезни Иценко–Кушинга.
- малую дексаметазоновую пробу: в норме прием дексаметазона снижает уровень кортизола более чем в половину, а при синдроме Иценко-Кушинга снижения не происходит.
Дифференциальную диагностику между болезнью и синдромом Иценко-Кушинга позволяет провести большая дексаметазоновая проба. При болезни Иценко-Кушинга прием дексаметазона приводит к снижению концентрации кортизола более чем в 2 раза от исходного; при синдроме снижения кортизола не происходит.
В моче повышено содержание 11-ОКС (11-оксикетостероидов) и снижено 17-КС. В крови гипокалиемия, увеличение количества гемоглобина, эритроцитов и холестерина. Для определения источника гиперкортицизма (двусторонняя гиперплазия надпочечников, аденома гипофиза, кортикостерома) проводится МРТ или КТ надпочечников и гипофиза, сцинтиграфия надпочечников. С целью диагностики осложнений синдрома Иценко-Кушинга (остеопороза, компрессионных переломов позвонков, перелома ребер и т. д.) проводится рентгенография и КТ позвоночника, грудной клетки. Биохимическое исследование показателей крови диагностирует электролитные нарушения, стероидный сахарный диабет и др.
Лечение синдрома Иценко-Кушинга
При ятрогенной (лекарственной) природе синдрома Иценко-Кушинга необходима постепенная отмена глюкокортикоидов и замена их на другие иммунодепрессанты. При эндогенной природе гиперкортицизма назначаются препараты, подавляющие стероидогенез (аминоглютетимид, митотан).
При наличии опухолевого поражения надпочечников, гипофиза, легких проводится хирургическое удаление новообразований, а при невозможности – одно- или двусторонняя адреналэктомия (удаление надпочечника) или лучевая терапия гипоталамо-гипофизарной области. Лучевую терапию часто проводят в комбинации с хирургическим или медикаментозным лечением для усиления и закрепления эффекта.
Симптоматическое лечение при синдроме Иценко-Кушинга включает применение гипотензивных, мочегонных, сахароснижающих препаратов, сердечных гликозидов, биостимуляторов и иммуномодуляторов, антидепрессантов или седативных средств, витаминотерапию, лекарственную терапию остеопороза. Проводится компенсация белкового, минерального и углеводного обмена. Послеоперационное лечение пациентов с хронической надпочечниковой недостаточностью, перенесших адреналэктомию, состоит в постоянной заместительной гормональной терапии.
Прогноз синдрома Иценко-Кушинга
При игнорировании лечения синдрома Иценко-Кушинга развиваются необратимые изменения, приводящие к летальному исходу у 40-50% пациентов. Если причиной синдрома явилась доброкачественная кортикостерома, прогноз удовлетворительный, хотя функции здорового надпочечника восстанавливаются только у 80% пациентов. При диагностике злокачественных кортикостером прогноз пятилетней выживаемости – 20-25% (в среднем 14 месяцев). При хронической надпочечниковой недостаточности показана пожизненная заместительная терапия минерало- и глюкокортикоидами.
В целом прогноз синдрома Иценко-Кушинга определяется своевременностью диагностики и лечения, причинами, наличием и степенью выраженности осложнений, возможностью и эффективностью оперативного вмешательства. Пациенты с синдромом Иценко-Кушинга находятся на динамическом наблюдении у эндокринолога, им не рекомендуются тяжелые физические нагрузки, ночные смены на производстве.
Источник
Синдром Иценко-Кушинга является редким заболеванием, которое является результатом слишком большого количества гормона кортизола в организме. Кортизол – это гормон, обычно вырабатываемый надпочечниками, и он необходим для жизни. Он позволяет людям реагировать на стрессовые ситуации, такие как болезнь, и оказывает влияние практически на все ткани организма.
Источник: https://vseolady.ru/sindrom-icenko-kushinga.html
Болезнь и синдром Иценко-Кушинга
Кортизол производится во время всплесков, чаще всего ранним утром, с очень небольшим количеством ночью. Синдром Иценко-Кушинга – это такое состояние, когда производится слишком много кортизола самим телом, независимо от причины.
Заболевание является результатом слишком большого количества гормона кортизола в организмеУ некоторых пациентов есть это состояние, потому что надпочечники имеют опухоль, производящую слишком много кортизола. Другие узнают про болезнь Иценко-Кушинга и что это такое, потому что они производят слишком много гормона АКТГ, что заставляет надпочечников производить кортизол. Когда АКТГ происходит из гипофиза, это называется болезнью Иценко-Кушинга.
В целом, это состояние довольно редко. Оно чаще бывает у женщин, чем у мужчин, а самый распространенный возраст таких нарушений в организме – 20-40 лет.
У мужчин причины синдрома Иценко-Кушинга могут включать долгий прием стероидных препаратов, особенно стероидных таблеток. Стероиды содержат искусственную версию кортизола.
Симптомы болезни Иценко-Кушинга
Основные признаки и симптомы синдрома Иценко-Кушинга показаны в таблице ниже. Не все люди с этим состоянием имеют все эти признаки и симптомы. У некоторых людей мало или «мягкие» симптомы, возможно, только увеличение веса и нерегулярные менструации.
Другие люди с более «тяжелой» формой заболевания могут иметь почти все симптомы. Наиболее распространенными симптомами у взрослых являются увеличение веса (особенно в туловище и часто не сопровождаемое увеличением веса в руках и ногах), высокое кровяное давление и изменения в памяти, настроении и концентрации. Дополнительные проблемы, такие как мышечная слабость, возникают из-за потери белка в тканях организма.
Симптомы синдрома Иценко-КушингаУ детей синдром Иценко-Кушинга проявляется ожирением с замедленными темпами роста.
Распространенные симптомы: увеличение веса, гипертония, плохая кратковременная память, раздражительность, избыточный рост волос (женщины), красное, румяное лицо, дополнительный жир на шее, круглое лицо, плохая концентрация, обмороки.
Редкие проявления: бессонница, рекуррентная инфекция, тонкая кожа и стрии при синдроме Иценко-Кушинга, легкие кровоподтеки, депрессия, слабые кости, акне, облысение (женщины), слабость в бедрах и плечах, опухание ног, диабет.
Источник: https://vseolady.ru/sindrom-icenko-kushinga.html
Диагностика синдрома Иценко-Кушинга
По причине того, что не у каждого человека с синдромом Иценко-Кушинга есть все признаки и симптомы, и потому что многие особенности синдрома, такие как увеличение веса и высокое давление, являются общими для населения в целом, может быть трудно провести диагностику болезни Иценко-Кушинга, основанную только на симптомах.
В результате врачи используют лабораторные анализы, чтобы помочь диагностировать заболевание. Эти анализы определяют, почему производится слишком много кортизола или почему нормальный контроль над гормонами не работает должным образом.
Наиболее часто используемые тесты измеряют количество кортизола в слюне или моче. Также можно проверить, есть ли слишком много производства кортизола, давая небольшую таблетку, называемую дексаметазоном, которая имитирует кортизол. Это называется испытанием на подавление дексаметазона. Если организм правильно регулирует кортизол, уровень кортизола будет уменьшаться, но это не произойдет у человека с синдромом Кушинга. Эти тесты не всегда способны окончательно диагностировать состояние, потому что другие болезни или проблемы могут вызвать избыточный кортизол или аномальный контроль производства кортизола.
Уровень кортизола можно узнать по анализу мочиЭти условия называются «состояния псевдосушинга». Из-за сходства симптомов и результатов лабораторных испытаний между синдромом Кушинга и состояниями псевдосушинга врачам, возможно, придется сделать ряд анализов и, возможно, придется лечить состояния, которые могут привести к состояниям псевдо-Кушинга, таким как депрессия, чтобы убедиться, что высокий уровень кортизола становится нормальным во время лечения. Если они этого не делают, и особенно, если физические особенности ухудшаются, более вероятно, что у человека есть истинное заболевание Иценко-Кушинга.
Состояния псевдо-Кушинга:
- физическая нагрузка;
- апноэ сна;
- депрессия и другие психические расстройства;
- беременность;
- боль;
- стресс;
- неконтролируемый диабет;
- алкоголизм;
- экстремальное ожирение.
Лечение синдрома Иценко-Кушинга
Единственным эффективным средством лечения болезни Иценко-Кушинга является удаление опухоли, уменьшение ее способности производить АКТГ или удаление надпочечников.
После удаления надпочечников хирургическим методомСуществуют и другие дополнительные подходы, которые могут быть использованы для лечения некоторых симптомов. Например, диабет, депрессия и высокое давление будут лечиться обычными лекарствами, используемыми для этих состояний. Кроме того, врачи могут назначать дополнительный кальций или витамин D или другое лекарство, чтобы предотвратить истончение кости.
Удаление гипофизарной опухоли хирургическим путем
Удаление опухоли гипофиза хирургическим путем – лучший способ избавления от болезни Иценко-Кушинга. Операция рекомендуется тем, у кого есть опухоль, которая не распространяется в области за пределами гипофиза, и которые достаточно хорошо видны, чтобы провести анестезию. Обычно это осуществляется путем прохождения через нос или верхнюю губу и через синусовую мышцу, чтобы достичь опухоли. Это известно как транссфеноидальная хирургия, которая позволяет избежать попадания в гипофиз через верхний череп. Этот маршрут менее опасен для пациента и позволяет быстрее восстанавливаться.
Проведение операции по удалению гипофизарной опухолиУдаление только опухоли оставляет оставшуюся часть гипофиза неповрежденной, чтобы он в конечном итоге функционировал нормально. Это успешно для 70-90% людей, когда их выполняют лучшие хирурги гипофиза. Показатели успеха отражают опыт хирурга, выполняющего операцию. Однако опухоль может вернуться к 15% пациентов, вероятно, из-за неполного удаления опухоли при более ранней операции.
Радиохирургия
Другие варианты лечения включают лучевую терапию для всего гипофиза или целевую лучевую терапию (так называемую радиохирургию), когда опухоль видна на МРТ. Это может быть использовано как единственное лечение, если хирургия гипофиза не полностью успешна. Эти подходы могут занять до 10 лет, чтобы иметь полный эффект. Тем временем пациенты принимают лекарство для сокращения производства кортизола надпочечников. Одним из важных побочных эффектов лучевой терапии является то, что она может влиять на другие клетки гипофиза, которые образуют другие гормоны. В результате до 50% пациентов необходимо принимать другую гормональную замену в течение 10 лет после лечения.
Удаление адреналовой железы хирургическим вмешательством
Удаление обоих надпочечников также устраняет способность организма производить кортизол. Так как гормоны надпочечников необходимы для жизни, пациенты должны затем принимать кортизолоподобный гормон и гормон флоринеф, который контролирует баланс соли и воды, каждый день всю оставшуюся жизнь.
Лекарственные препараты
В то время как некоторые многообещающие препараты проходят тестирование в клинических исследованиях, имеющиеся в настоящее время лекарства для снижения уровня кортизола, если они даны отдельно, не работают хорошо, как долгосрочное лечение. Эти лекарства чаще всего используются в сочетании с лучевой терапией.
Источник: https://vseolady.ru/sindrom-icenko-kushinga.html
Источник
