Синдром красного глаза со снижением зрительных функций
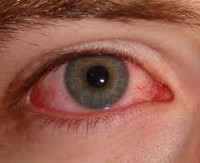
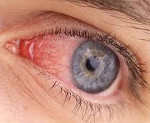
Синдром красного глаза – это симптомокомплекс, который развивается при воспалительном поражении век, слезных протоков, конъюнктивы или роговой оболочки. Клинически заболевание проявляется гиперемией, повышенной слезоточивостью, отеком, болью, зрительной дисфункцией. Для установления причин развития проводится биомикроскопия, визометрия, периметрия, УЗИ, гониоскопия, тонометрия, офтальмоскопия. Консервативная терапия включает применение антибактериальных препаратов, НПВС, глюкокортикостероидов, антигистаминных средств, мидриатиков и антисептиков.
Общие сведения
Синдром красного глаза – распространенная патология в практической офтальмологии. Точные статистические данные об эпидемиологии болезни отсутствуют, что обусловлено большим количеством фоновых заболеваний, которые приводят к ее развитию. Установлено, что более 75% населения имели симптоматику данной патологии физиологического или патологического генеза. При поражении переднего отдела глазного яблока этот показатель достигает 95-98%. Болезнь может развиваться в любом возрасте. Мужчины и женщины страдают с одинаковой частотой. Патология распространена повсеместно.

Синдром красного глаза
Причины синдрома красного глаза
Данную офтальмопатологию рассматривают как симптомокомплекс, характеризующий течение патологического процесса в области переднего сегмента глаз. Факторы риска развития болезни – длительное использование контактных линз, аутоиммунные и метаболические расстройства, артериальная гипертензия, отягощенный аллергологический анамнез. В число основных причин развития входят:
- Воспаление структур глазного яблока. Синдром красного глаза – распространённое проявление блефарита, абсцесса века, дакриоаденита, дакриоцистита, конъюнктивита, кератита.
- Воздействие химических веществ. Инъекция сосудов конъюнктивальной оболочки – частая реакция на декоративную косметику, средства по уходу за глазами, повышение содержания хлора в воде, химические реагенты.
- Попадание инородного тела в глазничную полость. Патология возникает при раздражении конъюнктивы посторонними телами – частицами пыли, косметическими средствами или дымом.
- Зрительное переутомление. Перенапряжение глазных мышц приводит к нарушению кровоснабжения и возникновению гиперемии. Это физиологическое явление, которое проходит самостоятельно.
- Аллергические реакции. Развитие клинических проявлений провоцирует аллергия на пыльцу, шерсть домашних животных, цветение растений.
- Инфекционные заболевания глаз. Инъекция сосудов конъюнктивы – характерный симптом токсоплазмоза, сифилиса, хламидиоза.
- Заболевания крови. Клинические проявления могут свидетельствовать о гемофилии, тромбоцитопенической пурпуре, идиопатической тромбоцитопении, болезни Виллебранда, синдроме дессименированного внутрисосудистого свертывания крови (ДВС).
- Синдром сухого глаза. Развитие патологии обусловлено нарушением процесса слезообразования, что лежит в основе ксерофтальмии.
Патогенез
Ключевое значение в механизме возникновения синдрома красного глаза отводят повышению проницаемости сосудистой стенки. К этому приводит выброс в кровеносное русло вазоактивных веществ: гистамина, брадикинина, интерлейкинов 1, 2, 6, 8, тромбоксана А2. Реже гиперемия является следствием аномалии развития сосудов, проявляющейся истончением стенки или изменением реологических свойств крови. В результате на поверхности глазного яблока четко визуализируется сосудистая сеть. При нарушении целостности стенок капилляров развивается кровотечение с формированием обширных зон кровоизлияния.
Симптомы синдрома красного глаза
Первое проявление патологии – гиперемия конъюнктивальной поверхности, к которой позже присоединяются небольшие участки кровоизлияния, располагающееся по периферии лимба. Начало обычно стремительное, продромальные явления присутствуют только при инфекционном генезе болезни. При односторонней форме может наблюдаться сужение зрачка на стороне поражения. Пациенты предъявляют жалобы на появление «мушек» или «плавающих помутнений» перед глазами. Возникает ощущение «песка в глазах», развитие которого обусловлено расширением сосудов конъюнктивы. Интенсивность болевого синдрома варьируется от чувства легкого дискомфорта до выраженной боли, сопровождающейся невозможностью разомкнуть веки, иррадиацией в надбровные дуги, височную область.
Больные отмечают появление зуда, отечности, повышенного слезотечения. Характерный признак болезни – фотофобия. При осложненном течении из медиального уголка глаза интенсивно выделяются белесоватые, желтые или зелёные массы. Зрительная дисфункция проявляется появлением «тумана» или «пелены» перед глазами, снижением остроты зрения. Возникает выраженный косметический дефект. Рецидивирующее течение синдрома у детей нарушает процесс социальной адаптации. При аллергическом генезе симптоматика нарастает в момент воздействия аллергенов, отмечается осенне-весенняя сезонность.
При развитии болезни на фоне конъюнктивита изменения роговой оболочки визуально не определяются, однако отмечается ее повышенная чувствительность. При дакриоцистите, наряду со всеми вышеописанными симптомами, из нижней слезной точки при надавливании на слезный мешок выделяются патологические массы сыроподобной консистенции. В дополнение к общей симптоматике у пациентов на фоне иридоциклита изменяется цвет радужной оболочки, деформируется зрачок. Болезненность наиболее выражена в зоне проекции цилиарного тела. При возникновении заболевания на фоне блефарита симптомы представлены покраснением век, наличием чешуек между ресницами и на коже, язвенными дефектами на кожных покровах век, выпадением ресниц.
Осложнения
При низкой эффективности лечебных мероприятий со стороны роговой оболочки могут наблюдаться такие осложнения как бактериальный кератит, дегенеративно-дистрофические изменения или помутнение. Острое течение воспалительных процессов конъюнктивы, слезных протоков, век или роговицы часто сменяется хроническим. Дакриоцистит нередко осложняется флегмоной слезного мешка. При длительном течении иридоциклита возможно заращение зрачкового отверстия, что ведет к нарушению циркуляции внутриглазной жидкости и развитию вторичной глаукомы. Острота зрения снижается из-за помутнения оптических сред, спазма аккомодации. Наиболее редкие осложнения патологии – орбитальный целлюлит, образование соединительнотканных шварт. Чаще отмечается развитие воспалительного процесса с возникновением пан- и эндофтальмита.
Диагностика
Для постановки диагноза проводится визуальный осмотр, применяется специальный комплекс офтальмологических обследований. Невооружённым глазом выявляется гиперемия передней поверхности глаз. Основные методы диагностики включают:
- Биомикроскопию глаза. Методика дает возможность визуализировать расширение сосудистой сети конъюнктивы, зоны кровоизлияния, помутнение хрусталика.
- Визометрию. Определяется снижение остроты зрения. При подозрении на спазм аккомодационного аппарата рекомендуют дополнительное проведение пробы с мидриатиками.
- Периметрию. Вспомогательный метод, позволяющий выявить концентрическое сужение поля зрения.
- УЗИ глаза. Ультразвуковое исследование применяется для визуализации органических изменений (инородное тело), которые могут приводить к развитию патологии. Методика также используется для обнаружения объективных признаков осложнений (помутнение хрусталика, передние и задние синехии).
- Офтальмоскопию. Осмотр глазного дна проводится с целью изучения состояния диска зрительного нерва и сетчатки для оценки обратимости зрительной дисфункции.
- Гониоскопию. Может определяться незначительное количество мутной жидкости в передней камере.
- Тонометрию. Внутриглазное давление повышается вторично у лиц с поражением увеального тракта в анамнезе.
Лечение синдрома красного глаза
Ведущую роль в лечении патологии занимает этиотропная терапия, проводимая для устранения клинических проявлений основного заболевания. Хирургические вмешательства эффективны при травматических повреждениях глазного яблока и дакриоцистите (дакриоцисториностомия). В раннем детском возрасте рекомендовано зондирование слезно-носового канала. Консервативная терапия базируется на применении:
- Антибактериальных препаратов. Назначению курса антибиотикотерапии должно предшествовать изучение чувствительности возбудителя к применяемому средству (антибиотикограмма). Показаны частые инстилляции препаратов (не менее 6-8 раз в сутки). При тяжелом течении используют системную антибактериальную терапию.
- Нестероидных противовоспалительных средств (НПВС). Применяются с целью купировать признаки воспаления, уменьшить проявления отека и болевого синдрома.
- Глюкокортикостероидов. Инстилляции гормональных препаратов назначаются при неэффективности НПВС. При идиопатическом варианте заболевания глюкокортикостероиды строго противопоказаны.
- Мидриатиков. Используются у пациентов с иридоциклитом для расширения зрачка и нормализации внутриглазной гидродинамики. Доказана целесообразность применения этой группы пр епаратов для профилактики сращения зрачкового отверстия.
- Антигистаминных средств. Назначаются при аллергической природе заболевания в форме капель. При системных проявлениях аллергии показан пероральный прием или внутримышечное введение.
- Антисептических растворов. Растворы антисептиков используются для промывания конъюнктивальной полости с целью удаления патологических масс.
- Витаминотерапии. Витамины группы А, С и Р применяются дополнительно к основному лечению.
Прогноз и профилактика
Прогноз для жизни и трудоспособности благоприятный. Специфические превентивные меры не разработаны. Неспецифическая профилактика сводится к соблюдению правил гигиены глаз, предупреждению контакта пыли и токсических веществ с конъюнктивой. Пациентам с отягощённым офтальмологическим анамнезом следует два раза в год проходить обследование у офтальмолога с обязательным проведением биомикроскопии глаз. При работе на производстве рекомендовано использовать средства индивидуальной защиты (очки, маски). С профилактической целью назначаются инстилляции увлажняющих средств, препаратов искусственной слезы.
Источник
Понятие синдрома «красного глаза» охватывает группу офтальмологических заболеваний различного генеза, объединенных наличием микроциркуляторного расстройства сосудистой сетки склеры. В офтальмологии данный симптомокомплекс встречается часто и характеризуется поверхностным расширением и увеличением кровенаполнения сосудов склеры.
Причиной синдрома «красного глаза» могут служить воспалительные заболевания (блефариты, кератиты, конъюнктивиты), подконъюктивальные кровоизлияния, острый приступ глаукомы, отечный эндофтальм. Покраснение возможно при утомлении глаз, при попадании в глаза частиц пыли, песка, дыма, косметики и т.п., при неправильном использовании контактных линз, при воздействии хлорированной воды, мыла, химических реагентов, при воздействии аллергенов, при синдроме «сухого глаза». «Красные глаза» встречаются при кластерных головных болях, при синдроме Шегрена и многих других состояниях.
Важно отметить, что большинство причин синдрома не вызывают снижения зрительных функций (блефариты, эписклериты, микротравмы глаза), но многие заболевания, проявляющиеся синдромом «красных глаз» (кератит, иридоциклит, глаукома), вызывают снижение зрения вплоть до полной слепоты. Осложнения и прогноз зависят от основного заболевания, вызвавшего синдром «красного глаза». В различных клинических случаях исход зависит от своевременности и эффективности лечения.
Так как синдром «красных глаз» проявляется при разных заболеваниях, в его терапии нет общего метода или единого лекарственного средства для всех проявлений. Тактика лечения будет зависеть от этиологии и наличия сопутствующих осложнений. К сожалению, зачастую пациенты не придают покраснению глаз особого значения, в связи с чем либо не лечатся вообще, либо лечатся неправильно. Это приводит к случаям позднего обращения к врачу, несвоевременной диагностике серьезных заболеваний и, в тяжелых случаях, значительной потери зрения.
Наряду с патогенетической терапией основного заболевания проводится симптоматическое лечение синдрома, направленное на снижение гиперемии и раздраженности оболочек глаза. К препаратам, уменьшающим выраженность синдрома «красных глаз» относится Фенилэфрин-Оптик, неселективный альфа-адреномиметик, выпускаемый отечественной компанией «Фармстандарт». При местном применении Фенилэфрин-Оптик вызывает расширение зрачка, улучшает отток внутриглазной жидкости и сужает сосуды конъюнктивы.
Препарат действует очень быстро, через 30-90 секунд после инстилляции, обеспечивает вазоконстрикцию длительностью от 2 до 6 часов. Следующим эффектом неселективного альфа-адреномиметика является мидриаз, который сохраняется в течение 2 часов и связан со стимуляцией мышцы, расширяющей зрачок.
Помимо синдрома «красных глаз» препарат имеет и другие показания в офтальмологии: иридоциклит, спазм аккомодации, для получения диагностического мидриаза (при офтальмоскопии), при проведении провокационного теста у пациентов с узким профилем угла передней камеры.
Избирательность действия, хороший профиль безопасности и, главное, эффективность препарата для купирования синдрома «красных глаз» позволяют рекомендовать Фенилэфрин-Оптик в качестве дополнительного средства при лечении различных офтальмологических заболеваний.
Источник: «Фармстандарт»
Источник
Синдром «красного глаза» включает в себя разнообразные заболевания глазного яблока и его придатков, которые могут как сопровождаться так и не сопровождаться снижением зрительных функций.
Синдром «красного глаза» без снижения зрительных функций включает в себя блефариты, конъюнктивиты, склериты, эписклериты, дакриоциститы, дакриоадениты и другие заболевания придаточного аппарата глаза. В свою очередь ряд других заболеваний, относящихся к синдрому «красного глаза» — кератиты, иридоциклиты, язва роговицы, травмы, острый приступ закрытоугольной глаукомы — приводят к значительному снижению остроты зрения. Пациенты с заболеваниями, относящимися к синдрому «красного глаза», занимают первое место среди амбулаторных больных. Данный синдром является одной из основных причин временной нетрудоспособности пациентов с заболеваниями глаз.
Синдром «красного глаза» возникает по самым разнообразным причинам, вызывающим раздражение слизистой оболочки глазного яблока и конъюнктивы. К таким причинам относятся:
- физическое воздействие (попадание в глаза частиц пыли, дыма, декоративной косметики и.т.п.);
- химическое воздействие (хлорированная вода, косметические препараты, мыло, химические реагенты и т.п.);
- воздействие аллергенов (аллергический конъюнктивит);
- физическое перенапряжение.
Наиболее частыми причинами развития синдрома «красного глаза» являются воспалительные процессы различного генеза и повреждения глазного яблока и его придатков. Общими симптомами заболеваний, объединенных в синдром «красного глаза» являются: покраснение глазного яблока, светобоязнь, блефароспазм, слезотечение, отделяемое из глаза, боль и неприятные ощущения (чувство жжения, зуд, ощущение инородного тела в глазу и т.д.). Эти симптомы как правило постепенно нарастают. Наиболее часто синдром «красного глаза» встречается в относительно безобидных случаях (переутомление, субконъюнктивальное кровоизлияние, вирусные и аллергические конъюнктивиты), поэтому нередко к нему относятся без должного внимания. Между тем, он может быть достоверным признаком заболевания, при котором необходима экстренная специализированная медицинская помощь (острый приступ глаукомы).Постоянно красные глаза, принимаемые за следствие усталости, могут оказаться симптомом самых различных общих заболеваний организма (поражения желудочно-кишечного тракта, сахарный диабет, авитаминозы, анемии, хронические инфекции и глистные инвазии). Краснота и сухость глаз ошибочно воспринимаемая как результат несоблюдения режима труда за компьютером, может быть первым признаком синдрома Шегрена – серьезного системного заболевания соединительной ткани.
Многие люди привыкли считать постоянно красные глаза симптомом конъюнктивита, который вполне можно вылечить в домашних условиях без консультации врача. Известны случаи, когда пациенты долгое время самостоятельно безуспешно лечили хронический конъюнктивит различными медицинскими препаратами и народными средствами, а впоследствии выяснялось, что достаточно было просто заказать очки для коррекции близорукости или дальнозоркости — и симптом красных глаз исчезал бесследно. Кроме того, конъюнктивиты далеко не так безобидны, как может показаться на первый взгляд. Большинство инфекционных конъюнктивитов очень заразны, поэтому любой конъюнктивит невыясненной этиологии должен восприниматься как инфекционный, и пациент должен предпринимать меры предосторожности, чтобы не подвергать опасности окружающих. Особую опасность представляют виды конъюнктивитов, которые имеют тенденцию к распространению воспалительного процесса на роговицу. Они чреваты крайне тяжелыми осложнениями вплоть до потери зрения. Поэтому при возникновении синдрома «красного глаза» необходима консультация специалиста. В зависимости от сопутствующей симптоматики, лечащими врачами могут быть офтальмолог, терапевт, инфекционист, аллерголог, ревматолог и др.
В последнее время особенно возросло число аллергических конъюнктивитов. Различают также острые и хронические конъюнктивиты. Острые конъюнктивиты чаще всего возникают у детей, реже – у стариков, еще реже – у людей среднего возраста. Хронические формы данного заболевания чаще всего поражают людей среднего и пожилого возраста. Для всех видов конъюнктивитов характерно преимущественно двустороннее поражение, причем глаза могут поражаться поочередно, и с разной выраженностью воспалительного процесса. Больные жалуются на боль в глазу, жжение, слезотечение, ощущение инородного тела в глазу. Нарушение зрения не характерно, но возможны жалобы на затуманенность поля зрения, которое возникает из-за выделения большого количества секрета. Иногда присоединяется светобоязнь. Могут быть выражены общие симптомы: повышение температуры, головная боль, недомогание.
Отделяемое из глаз при синдроме «красного глаза» является одним из важнейших критериев в правильной диагностике заболеваний. Характер отделяемого (слизистое, гнойное, пенистое, обильное, скудное) и его цвет (желтый, зеленый, белесоватый) помогают установить причину заболевания. Лабораторная диагностика при синдроме «красного глаза» — наиболее верный метод, позволяющий, как правило, установить этиологию заболевания при инфекционном характере воспаления. Для успешного лечения воспалительных заболеваний глаз необходима своевременная диагностика, включающая подробный анализ жалоб пациента, клинической картины заболеваний и тщательный сбор анамнеза.
Лечение при конъюнктивитах назначает офтальмолог. В случае специфической инфекции (дифтерия, краснуха, корь, ветряная оспа) – инфекционист. При аллергических конъюнктивитах часто необходима консультация аллерголога. Для правильной и точной диагностики причины синдрома «красного глаза» и успешного лечения необходимо своевременно обратиться к врачу- офтальмологу и точно следовать рекомендациям врача-специалиста, не занимаясь самолечением.
Источник
