Синдром крампи 8 букв сканворд
Синдром крампи, или мышечные крампи, — непроизвольные сокращения икроножных мышц. Название происходит от английского слова cramp, что буквально означает «судорога» или «спазм». Крампи может быть симптомом серьезной патологии или появляться на фоне полного благополучия у здоровых людей. Каждый человек в своей жизни хотя бы раз сталкивается с такими судорогами, которые проходят сами по себе.
Спазмам подвержены и мужчины, и женщины любого возраста. Крампи редко бывают у детей младше 8 лет, чаще они появляются в пожилом возрасте. Исследователи увидели прямую зависимость между частотой возникновения крампи и низким уровнем физической активности.
Общий код для анормальных непроизвольных движений по МКБ-10 — R25.

Причины синдрома Крампи
Врачи выделяют несколько подвидов синдрома крампи по причине возникновения:
- физиологические;
- идиопатические;
- симптоматические;
- связанные с лекарственными средствами;
- неврологические.
Физиологические
Появляются у людей после действия одного их экстремальных факторов:
- перегревание;
- переохлаждение;
- высокая физическая нагрузка (особенно после длительного покоя);
- дегидратация.
Через некоторое время после устранения фактора спазмы исчезают сами по себе. Лечение не требуется.
Идиопатические
Их причина точно неизвестна. Возникают у здоровых людей, чаще в покое. При этом состоянии у человека появляются неприятные ощущения в ногах, чаще в ночное время, что приводит к бессоннице или ухудшению качества сна. Похожая патология — синдром беспокойных ног. При нем у человека отмечается болезненная необходимость двигать ногами в относительно спокойном состоянии. Синдром беспокойных ног сопровождается покалыванием (парестезией), что нехарактерно для крампи.
Также бывают семейные идиопатические крампи. Пока не выявлено, какие именно гены отвечают за это заболевание. Течение характеризуется периодами ремиссий и обострений. Когда наступает обострение, судороги переходят с икроножных мышц на бедра, пресс, грудь.
Симптоматические
Синдром крампи зачастую сопровождает соматические заболевания. Болезни, ассоциированные с крампи:
- Атеросклероз нижних конечностей. Патологические изменения сосудов вызывают нарушение местного кровотока, а это неблагоприятный фактор по возникновению спазмов.
- Цирроз печени. Алкогольный цирроз зачастую является фактором появления судорог в ногах.
- Почечная недостаточность. При этом нарушается баланс калия, что ведет к непроизвольным движениям в ногах.
- Эндокринные болезни. Это в первую очередь патология щитовидной и паращитовидных желез, сахарный диабет.
- Грыжа межпозвонкового диска. На фоне изменений спинного мозга меняется восприимчивость мышечного волокна к возбуждению.
- Недостаточность электролитов. Магний, калий и кальций — наиболее значимые минералы для предотвращениа спазмов. У людей, страдающих синдромом крампи, чаще всего обнаруживается снижение их содержания в крови.
Отдельно стоят крампи у беременных. Женщины в положении часто страдают от снижения содержания магния и обезвоживания. Спонтанные сокращения икроножных мышц и мышц малого таза во время беременности — физиологичное явление. При таких симптомах акушер-гинеколог должен обратить внимание на показатель магния крови.
Крампи, связанные с лекарственными средствами
Непроизвольные движения ног иногда бывают побочным эффектом приема медикаментов. Группы препаратов с риском:
- лекарства от давления;
- мочегонные;
- гиполипидемические препараты;
- противовирусные и антибиотики;
- стероидные гормоны;
- антидепрессанты.
При подозрении на крампи в качестве побочного эффекта нужно проконсультироваться с лечащим врачом, который назначил препарат. Не стоит самостоятельно отменять прием лекарства до визита к специалисту.
Неврологические
Синдром крампи нередко выступает индикатором неврологической патологии, появляясь раньше других симптомов. Потенциальные инициаторы мышечных спазмов:
- рассеянный склероз;
- боковой амиотрофический склероз;
- болезнь Паркинсона;
- полинейропатия и мононейропатия;
- болезнь Шарко-Мари-Тута;
- радикулопатия.
В Юсуповской больнице работает клиника неврологии, специалисты которой имеют большой практический опыт, владеют современными методиками диагностики и лечения неврологических патологий, ведут собственные исследования и являются авторами научных статей, признанных в России и за рубежом.
При появлении мышечных спазмов сложно сразу сделать однозначный вывод об их этиологии. Необходима всесторонняя диагностика.
Патогенез синдрома крампи
В данный момент нет единой теории развития крампи.
У пожилых людей периодическое появление спазмов и болей в мышцах ног связано с состоянием отдыха, когда мышцы укорачиваются из-за старческих изменений в них. Быстрое укорочение мышц приводит к увеличению их диаметра. Они уплотняются, растягиваются мышечные оболочки, в которых расположены болевые рецепторы. Сигнал от рецепторов посылается в головной мозг, и возникают болевые ощущения.
Некоторые ученые считают, что к укорочению мышц ведет сидение на корточках. Механизм появления непроизвольных болевых сокращений тот же.
По механизму возникновения крампи бывают нейрогенными и миогенными. Первые связаны с нервной системой, вторые — с мышцами.
Нейрогенные крампи обусловлены высокой возбудимостью двигательных нейронов. Причем сначала появляется спонтанное возбуждение в двигательных нервных клетках спинного мозга. Исследователи считают, что нейроны возбуждаются в результате ГАМК-опосредованных токов в головном мозге. В итоге мышечное волокно сокращается в 6–7 раз чаще, чем при произвольных движениях.
Миогенные крампи связаны непосредственно с мышцами. Внутри мышечного волокна есть свободные нервные окончания. В результате патологического процесса они становятся очень чувствительными к механическому воздействию, например, к растяжению. Такая гиперчувствительность ведет к перевозбуждению и усиленному сокращению мышечных клеток.
Симптомы синдрома крампи
Все разновидности крампи схожи по клинической картине. Наиболее частые жалобы пациентов:
- болезненные и неприятные ощущения в ногах;
- поражаются икроножные мышцы, мышцы стоп;
- дискомфорт появляется чаще ночью, отсюда — бессонница, упадок сил и энергии;
- стопа самопроизвольно сгибается;
- сокращения мышц стихают под влиянием массажа или пассивного растяжения;
- мышцы, подвергающиеся таким спазмам, зачастую гипертрофируются;
- во время приступа или до него в икроножных мышцах бывает подергивание — фасцикуляция.
Обычный приступ крампи возникает на фоне покоя, в вечернее и ночное время. Неприятные ощущения продолжаются от нескольких секунд до 10 минут. При этом после приступа возможна остаточная боль продолжительностью 2–3 часа. Облегчение приносит массаж конечностей и других спазмированных зон.
Больные описывают свои ощущения по-разному. Это и ошпаривание кипятком, и удары электрическим током, и раздавление мышц.
В зависимости от этиологии есть некоторые различия в проявлении крампи.
- При генерализованном синдроме болезненные мышечные сокращения распространяются на другие анатомические области. Вовлекаются грудные, брюшные, межреберные и челюстные мышцы. При этом затрудняется дыхание, что можно спутать с заболеваниями сердца и органов дыхания.
- При полинейропатии боли в мышцах возникают чаще и длятся дольше, чем спазмы иного происхождения.
- При поражениях позвоночника крампи проявляются при движениях в стопе, наклоне вперед, например, при завязывании шнурков на ботинках.
Диагностика синдрома крампи
Вывод из вышесказанного: синдром крампи может присутствовать у абсолютно здоровых людей, но часто появляется как первое проявление тяжелой патологии. Поэтому при любых болезненных и неприятных ощущениях в ногах нужно обратиться к врачу.
Диагностика упирается в то, что нужно определить этиологию заболевания. Врачу придется тщательно провести опрос: собрать жалобы, анамнез, в том числе семейный, выявить наличие сопутствующих заболеваний.
В распознании патологии помогут лабораторные исследования:
- Общий анализ крови и общий анализ мочи.
- Креатинфосфокиназа — активность этого фермента повышается у пациентов, давно страдающих от крампи.
- Анализ крови на сахар — для исключения сахарного диабета.
- Анализ крови на ферменты печени, мочевину и креатинин — помогают выявить нарушения обмена.
- Анализ крови на гормоны — для исключения проблем с щитовидной и паращитовидными железами.
Причина крампи может быть выяснена уже на этом этапе, но чаще приходится проводить дополнительные исследования.
- Электронейромиография и электромиография. По их результатам крампи дифференцируют от других патологических мышечных сокращений: миотонии, миокимии, дистонии, нейромиотонии.
- УЗИ сосудов нижних конечностей. Визуализация сосудов показывает участки атеросклероза и подсказывает дальнейшее лечение.
- МРТ спинного мозга. Спинной мозг играет ведущую роль в патогенезе нейрогенных крампи, поэтому получение его изображения помогает при диагностике.
Весь комплекс диагностических манипуляций можно пройти в Юсуповской больнице. Специалисты проведут все необходимые исследования.

Лечение синдрома крампи
Перед тем как лечить, необходимо точно установить причину. Только после полной диагностики можно начинать прием лекарственных средств.
Физиологические крампи не нуждаются в лечении. При устранении провоцирующего фактора они перестают беспокоить пациента.
При крампи, которые вызваны соматическим или неврологическим заболеванием, лечение заключается в смягчении и по возможности полном купировании неблагоприятных проявлений основного заболевания. Убрать мышечную боль отдельно от других симптомов не получится.
При мышечных судорогах из-за недостатка минералов необходима коррекция электролитного баланса. Назначают прием калия, магния, кальция, витамина D. Их уровень нужно постоянно контролировать.
Если синдром крампи возник на фоне приема препаратов, то необходимо уменьшить дозу или поменять средство на аналог.
При мышечных сокращениях неясного происхождения проводят общую терапию крампи:
- Пассивное растяжение мышц ног. Эффективно как во время приступа для его купирования, так и для его предотвращения. Исследования показали, что ежедневное растягивание икроножных мышц в 4 подхода по 10 секунд 3 раза в день предупреждает приступ крампи.
- Нормализация режима сна. Ложиться в кровать нужно тогда, когда уже хочется спать. Рекомендуется создать максимально комфортные условия в спальне.
- Водные процедуры, гидромассаж. Выполняют ту же функцию, что и пассивное растяжение.
- Нормализация физической нагрузки. Стоит избегать перенапряжения и полного покоя. Наиболее адекватная и физиологичная нагрузка для человека — ходьба. Продолжительность прогулок обговаривается с врачом на основании клинических данных.
- Соблюдение диеты. Специфической системы питания при крампи не существует. Рекомендуется включить в рацион пищу, богатую магнием и калием: овсяную крупу, бананы, картофель, капусту. При атеросклерозе существенно сокращают содержание жиров.
- Лекарственные препараты. Назначают в случае, когда вышеперечисленные методы неэффективны. Применяют блокаторы кальциевых каналов, витамины группы B, противосудорожные. Любое средство можно принимать лишь по рецепту и под контролем врача! Также нельзя самостоятельно изменять дозировку.
Специфической профилактики синдрома крампи нет. Снизить риск появления судорог в мышцах можно общими мерами предупреждения болезней: вести активный образ жизни, не переедать, отказаться от алкоголя и курения, регулярно проходить медицинские осмотры, следить за лабораторными показателями крови.
Прогноз при крампи чаще положительный. Заболевание хорошо поддается терапии.
Источник
- Подбор слов
- Решение кроссвордов
- Непроизвольное сокращение мышц
Поиск ответов на кроссворды и сканворды
Ответ на вопрос «Непроизвольное сокращение мышц «, 8 букв:
судорога
Альтернативные вопросы в кроссвордах для слова судорога
Синдром Крампи
То же, что конвульсия
ж. корча, спазмы, сведенье мышц, дерганье мясных волокон в животном теле
Непроизвольное сокращение мышц с сильным, болезненным напряжением
Конвульсия
Определение слова судорога в словарях
Словарь медицинских терминов
Значение слова в словаре Словарь медицинских терминов
внезапное непроизвольное сокращение мышц.
Новый толково-словообразовательный словарь русского языка, Т. Ф. Ефремова.
Значение слова в словаре Новый толково-словообразовательный словарь русского языка, Т. Ф. Ефремова.
ж. Резкое непроизвольное — обычно болезненное — сокращение мышц.
Толковый словарь живого великорусского языка, Даль Владимир
Значение слова в словаре Толковый словарь живого великорусского языка, Даль Владимир
ж. корча, спазмы, сведенье мышц, дерганье мясных волокон в животном теле. Судороги в ногах, в икрах, сводит ноги. Корча более сильное, длительное сведенье мышц, с коробленьем членов, а судороги более местны и полегче, дерганье. Судорожные болезни. Судорожные…
Толковый словарь русского языка. Д.Н. Ушаков
Значение слова в словаре Толковый словарь русского языка. Д.Н. Ушаков
судороги, ж. Резкое сведение мышц, непроизвольное сокращение их, обычно сопровождающееся болевыми ощущениями. Растерянность и гнев судорогами обезобразили его лицо. Шолохов . Судорога в ноге. Судорога отвращения пробежала по всему его телу. Тургенев .
Примеры употребления слова судорога в литературе.
На обратном пути из Фив, в Мегарах, когда Агесилай подымался на акрополь к правительственному зданию, он почувствовал судорогу и жестокую боль в здоровой ноге.
Время от времени он кивал, слушая рассказ о судорогах, характерных для эпилепсии, адреналинового или инсулинового шока.
Исчезновение произвольных движений, притупление внешней и внутренней чувствительности — это общее состояние, которое реализуется в таких частных формах как апоплексия, судорога или паралич.
Вследствие судорог может наступить асфиксия, паралич сердечной деятельности и дыхания.
Однако, в своих богов верю, — не сдавался Бердан, хотя дряхлый организм его скрутила судорога.
Источник: библиотека Максима Мошкова
Источник
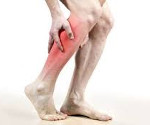
Синдром крампи – это кратковременные непроизвольные болезненные сокращения мышц или мышечных групп. Клинически преимущественно проявляются судорогами икроножных мышц продолжительностью от нескольких секунд до минут, возникающими в ночное время. Постановка диагноза осуществляется на основании клинических данных, результатов электромиографии, вспомогательных лабораторных и инструментальных тестов, дифференциации с другими нозологиями. При лечении используются миорелаксанты, блокаторы кальциевых каналов, хинин, другие симпатические и патогенетические средства.
МКБ-10

Общие сведения
Синдром крампи (англ. cramp – судорога, спазм) ‒ частое явление в популяции, показатель распространенности составляет от 20 до 90% от общего числа населения. Существует мнение, что эта форма миоспазма чаще наблюдается в тех странах, где значительная часть жителей имеет сидячую работу или профессию, не связанную с физическим трудом. Болезненные судороги мышц встречаются у лиц практически всех возрастных категорий, однако большинство пациентов, страдающих от крампи – это люди старше 65 лет. У детей дошкольного и младшего школьного возраста патология наблюдается крайне редко. Среди представителей мужского и женского пола заболевание возникает с одинаковой частотой.

Синдром крампи
Причины
Синдром крампи представляет собой полиэтиологическое состояние. Он может быть физиологической реакцией на внешние воздействия, одним из симптомов различных соматических патологий или самостоятельной нозологической единицей, при которой не удается четко установить возможные провоцирующие факторы. Принято выделять следующие причины болезненных судорог:
- Идиопатические крампи. Спонтанные судороги, которые возникают без каких-либо видимых причин. Их частота колеблется от 1 раза в день до 3 раз в неделю. Могут отмечаться как в состоянии покоя, так и при физической активности. Также выделяют семейные идиопатические крампи, которые отличаются более высокой стойкостью и носят наследственный характер.
- Физические факторы. Судороги – вариант нормальной реакции скелетной мускулатуры на внешние раздражители, в роли которых могут выступать переохлаждение, перегрев, обезвоживание организма, интенсивные физические нагрузки, чрезмерное употребление поваренной соли, спортивные занятия после длительных периодов гиподинамии.
- Соматические заболевания. Крампи могут быть симптомом цирроза печени, хронической почечной недостаточности. Часто в роли причины выступает водно-электролитный (дефицит калия, магния, кальция) и гормональный дисбаланс на фоне гипотиреоза, недостаточности паращитовидных желез, сахарного диабета. К редким пусковым факторам относятся паранеопластический синдром, гликогенозы.
- Прием медикаментов. Развитие спонтанных судорог может быть обусловлено передозировкой или индивидуальной реакцией на использование лекарств. Чаще всего это средства, применяющиеся для лечения гипертонической болезни и ИБС: мочегонные, статины, β-блокаторы, блокаторов кальциевых каналов. Реже причиной становятся стероидные гормоны, ингибиторы ацетилхолинэстеразы. Описаны крампи, вызываемые ноотропами, некоторыми антибиотиками и психотропными препаратами.
- Неврологические патологии. В некоторых случаях мышечные судороги указывают на заболевания, сопровождающиеся гипертонусом и спонтанной мышечной активностью: синдром Паркинсона, множественный склероз, боковой амиотрофический склероз, реже – синдром крампи-фасцикуляции, болезнь Шарко-Мари-Тута. Иногда болезнь провоцируют поражения нервных стволов или спинномозговых корешков при полинейропатиях и мононейропатиях разной этиологии, остеохондрозе.
Патогенез
Точные механизмы развития крампи не установлены. Согласно нескольким теориям, они возникают при недостаточности витаминов D и группы В, некоторых электролитов. При этом формируется чрезмерная возбудимость моторных нейронов, сопровождающаяся сокращением скелетной мускулатуры. Установлено, что во время судороги происходит самопроизвольное возбуждение клеток передних рогов спинного мозга. Это явление становится причиной мышечных сокращений с частотой, многократно превышающих физиологический показатель – до 300 раз в секунду.
Еще одна гипотеза развития нейрогенных крампи базируется на наличии специфических беспрерывных входящих мембранных токов в нейронах головного мозга, опосредованных через тормозной нейромедиатор – гамма-аминомасляную кислоту. Они усиливают нисходящую импульсацию и приводят к распространению возбуждения на моторные клетки спинного мозга. На цитологическом уровне при крампи в миоцитах наблюдается дисфункция натриевых, калиевых и хлоридных каналов, дисбаланс аминокислот.
Миогенные спазмы предположительно могут быть обусловлены повышенной возбудимостью нервных окончаний, расположенных непосредственно в мышечном волокне. Считается, это состояние – следствие взаимодействия субстанции Р и кальцитонин-ген-связанного пептида. Колебания водно-электролитного баланса и механические воздействия легко приводят к чрезмерным мышечным сокращениям. Изменения концентрации основных электролитов во внутриклеточной и внеклеточной среде схожи с таковыми при нейрогенных формах судорог.
Симптомы
Зачастую первые клинические проявления возникают в области нижних конечностей (голени и стопы). Наблюдается подошвенное сгибание стопы, которое сопровождается болевыми ощущениями. Пациенты отмечают уменьшение выраженности симптомов при пассивном разгибании конечности, массаже, ходьбе с упором на пораженную ногу. Продолжительность одного эпизода составляет от 2-5 секунд до 2-3 минут, более длительные приступы встречаются редко. В клинически тяжелых случаях крампи распространяются на скелетную мускулатуру всего тела, что сопровождается сильными миоспазмами при любых движениях.
Значительная часть приступов наблюдается ночью, во время сна. Физиологические формы редко вызывают пробуждение, патологические (например – при болезни Паркинсона) зачастую сочетаются со снижением качества сна или бессонницей. Перед началом нового эпизода и некоторое время после него определяются фасцикуляции в области судорог. При длительном течении заболевания происходит локальная гипертрофия мышц. После серии приступов на протяжении 1-2 дней может сохраняться повышенная чувствительность к прикосновениям и умеренная болезненность, усиливающаяся при движениях.
Вторичные формы нередко имеют определенные клинические особенности. При полинейропатиях крампи длительные, с вовлечением сразу нескольких мышц, иннервируемых пораженными нервами. При поражениях корешков спинного мозга или на фоне мононейропатий приступы четко ограничены, возникают при непосредственной компрессии нервного волокна и сохраняются длительное время после ее устранения. Сдавление спинного мозга вследствие деформации или стеноза спинномозгового канала отличается генерализованными миоспазмами.
Диагностика
Постановка диагноза проводится преимущественно по клиническим критериям и результатам дифференциальной диагностики. Важным аспектом является всестороннее обследование больного для выявления возможной причины вторичного синдрома крампи. Дифференциальная диагностика проводится с синдромом беспокойных ног, мышечными контрактурами при метаболических миопатиях, тетанией, дистониями, нейромиотониями и др. Диагностическая программа состоит из:
- Сбора жалоб и анамнеза. Опрашивая пациента, невролог детализирует имеющиеся жалобы, уточняет наличие сопутствующих заболеваний, получаемой фармакотерапии и особенностей образа жизни, которые могли бы приводить к появлению крампи. Врач выясняет наличие подобных симптомов у кровных родственников.
- Физикального обследования. При осмотре оцениваются локальные изменения в областях, в которых наблюдаются судороги: наличие гипертрофий, гипертонуса, фасцикуляций, распространенность спазмов за пределы одной мышцы и т. д. По результатам сбора анамнеза проводится детальный осмотр соответствующих областей для выявления признаков сопутствующих и провоцирующих заболеваний.
- Скрининговых лабораторных тестов. В программу обследования включают ОАК, ОАМ, биохимическое исследование с определением уровня глюкозы, КФК, печеночных ферментов, мочевины, креатинина, белкового спектра крови и водно-электролитного равновесия, гормональные панели. При синдроме крампи особенно важны последние показатели, а именно – дефицит кальция, магния или калия, колебания уровня паратгоромна, Т3, Т4.
- Электронейромиографии. При нейрогенном варианте заболевания отмечается спонтанная мышечная активность в диапазоне 50-150 Гц. Формы, которые не сопровождаются сокращениями по время исследования, так называемые «немые крампи», указывают на метаболическое происхождение патологии.
- Дополнительных аппаратных методов. Аппаратные методики используются преимущественно с целью выявления первичной патологии и дифференциальной диагностики. Включают КТ и МРТ головного мозга и различных отделов позвоночного столба, УЗИ сосудов нижних конечностей.
Лечение синдрома крампи
Большинство пациентов не нуждаются в госпитализации в неврологический стационар и проходят лечение в амбулаторных условиях. Наиболее эффективным в отношении идиопатических крампи является физическое воздействие, к которому относятся пассивное растяжение мышц, массаж, сокращение мышц-антагонистов. По показаниям назначается:
- Патогенетическая фармакотерапия. Для разрыва порочных кругов судорожной активности в ЦНС применяется хинин, блокаторы Ca++ каналов, противоэпилептические средства. С целью коррекции недостаточности К+, Ca++, Mg++, осуществляются внутривенные инфузии растворов электролитов. При развитии крампи на фоне эндокринопатий основой лечения становится заместительная гормональная терапия.
- Симптоматическое лечение. Подразумевает купирование и профилактику судорожной активности при помощи миорелаксантов. При выраженном болевом синдроме используются НПВС, которые также эффективны в качестве патогенетической терапии при остеохондрозе, воспалительных нейропатиях и других патологиях. Для нормализации сна могут назначаться слабые снотворные – антагонисты бензодиазепиновых рецепторов.
Прогноз и профилактика
Прогноз для выздоровления зависит от этиологии заболевания. При вторичных формах устранение причины, как правило, приводит к полному исчезновению мышечных спазмов. Семейные и идиопатические крампи сложнее поддаются терапии, могут сопровождаться редкими рецидивами даже на фоне адекватного лечения. Специфической профилактики патологии не существует. Основным методом считается растягивание икроножных мышц и мышц задней группы бедра в течение 3 мин с 3-кратным повторением перед сном.
Снизить частоту приступов помогают бальнеологические процедуры, правильно подобранная лечебная физкультура, велоспорт. В перечень профилактических мер также входит отказ от сидячего образа жизни, употребления табачных изделий и алкогольных напитков, минимизация приема кофеинсодержащих средств. Важную роль играет гигиена сна, в том числе – отход ко сну только при наличии физиологической потребности, использование комфортной постели, исключение внешних раздражителей.
Литература 1. Мышечные крампи: вопросы патогенеза, дифференциальной диагностики и лечения/ Бородулина И.В., Супонева Н.А.// РМЖ – 2015 — №24. 2. Дифференциальная диагностика нарушений движений нижних конечностей во сне у взрослых/ Тардов М.В., Бурчаков Д.И.// Эффективная фармакотерапия – 2017 — №35. 3. Болезни нервной системы. Руководство для врачей/ под ред. Яхно Н.Н., Штульмана Д.Р. — 2001. | Код МКБ-10 R25.2 |
Синдром крампи — лечение в Москве
Источник
