Синдром короткого кишечника у детей
Синдром короткой кишки – тяжелое патологическое состояние, возникающее после хирургического удаления части кишечника. Нарушается переваривание и усвоение пищи. Развивается обезвоживание, дефицит питательных веществ, микроэлементов и витаминов. В странах Европы синдром короткой кишки встречается у 4 детей из 1 млн.
Причины
Операцию, после которой развивается синдром короткой кишки, делают в следующих случаях:
- Врожденные пороки развития кишечника – протяженные участки сужения тонкой и толстой кишки.
- Некротический энтероколит – язвенно-некротическое поражение кишечной стенки с нарушением ее целостности и выходом содержимого в брюшную полость. Болеют в основном недоношенные младенцы.
-
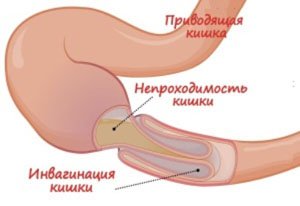 Кишечная непроходимость – у детей до 2 лет из-за анатомических особенностей часто развивается заворот кишок, инвагинация (внедрение одного участка кишки в другой). В старшем возрасте кишечная непроходимость возникает из-за спаечного процесса в брюшной полости
Кишечная непроходимость – у детей до 2 лет из-за анатомических особенностей часто развивается заворот кишок, инвагинация (внедрение одного участка кишки в другой). В старшем возрасте кишечная непроходимость возникает из-за спаечного процесса в брюшной полости - Тяжелая форма болезни Гиршпрунга – врожденное недоразвитие или отсутствие нервных сплетений, обеспечивающих продвижение пищевого комка по кишечнику.
- Тромбоз сосудов брыжейки – образование тромбов в кровеносных сосудах кишечника с последующим некрозом кишки.
- Новообразования – доброкачественные или злокачественные опухоли кишечника у детей старшего возраста.
- Травмы живота – удары, сдавление, открытые раны живота с повреждением кишечника.
У 51% детей патологии предшествуют 2-3 операции.
Симптоматика
Выраженность симптомов зависит от объема проведенной операции и времени, прошедшем после нее.
Желудочно-кишечные проявления
-
 частый жидкий пенистый стул с сальным блеском;
частый жидкий пенистый стул с сальным блеском; - периодические боли в животе;
- вздутие, урчание живота;
- жажда.
Общие проявления
- недостаток веса;
- отставание в развитии;
- бледность, вялость;
- сухость кожи и слизистых оболочек;
- ломкость и выпадение волос;
- повышенная кровоточивость;
- расстройство зрения.
Стадии болезни
Кишечник должен адаптироваться к работе в новых условиях. Этот процесс растягивается на 1-4 года и проходит три стадии:
-
 Острая – наступает сразу после операции и длится до 3 месяцев. Состояние ребенка тяжелое, симптомы ярко выражены. Без медицинской помощи он может погибнуть.
Острая – наступает сразу после операции и длится до 3 месяцев. Состояние ребенка тяжелое, симптомы ярко выражены. Без медицинской помощи он может погибнуть. - Субкомпенсация – до года. При грамотном лечении нарушенные функции постепенно восстанавливаются, состояние улучшается, увеличивается вес.
- Адаптация – 3-4 года. Площадь поверхности оставшейся кишки увеличивается, активизируется всасывание. Нормализуется обмен веществ.
Диагностика
Дети с синдромом короткой кишки должны быть обследованы в условиях хирургического отделения. Сам диагноз не вызывает затруднений. Задача врача – оценить степень нарушения функций кишечника, чтобы определить тактику лечения.
Расспрос и осмотр
 Врач выясняет у ребенка или его родителей жалобы, уточняет, когда была операция на кишечнике, знакомится с медицинскими документами. Затем измеряет рост, вес, индекс массы тела, оценивает состояние кожи и слизистых оболочек, выявляет признаки обезвоживания.
Врач выясняет у ребенка или его родителей жалобы, уточняет, когда была операция на кишечнике, знакомится с медицинскими документами. Затем измеряет рост, вес, индекс массы тела, оценивает состояние кожи и слизистых оболочек, выявляет признаки обезвоживания.
При пальпации живота врач определяет вздутие и зоны болезненности, выслушивает кишечные шумы.
Лабораторные исследования
- Общий анализ крови – признаки анемии.
- Общий анализ мочи – повышение удельного веса, ацетон, следы белка.
- Биохимия крови – нарушение электролитного состава, повышение печеночных ферментов, снижение уровня белка, липидов.
- Контроль суточного объема мочи и стула – у малышей взвешивают подгузники.
- Анализ кала на углеводы – оценивают усвоение углеводов.
- Копрограмма – общий анализ кала. Показывает степень переваривания различных компонентов пищи.
- Водородный дыхательный тест – определяют концентрацию водорода в выдыхаемом воздухе. Анализ показывает активность полезных бактерий в кишечнике.
Инструментальные исследования
-
 Эндоскопические методы – ФГДС (осмотр желудка и 12-перстной кишки), колоноскопия (осмотр толстой кишки) с биопсией слизистой оболочки.
Эндоскопические методы – ФГДС (осмотр желудка и 12-перстной кишки), колоноскопия (осмотр толстой кишки) с биопсией слизистой оболочки. - УЗИ органов желудочно-кишечного тракта – определяют их размеры, форму и структурные изменения.
- Рентгенологическое исследование с контрастом – оценивают пассаж бария (контрастного вещества), определяют длину оставшейся кишки.
Лечение
После постановки диагноза сведения о ребенке с синдромом короткой кишки заносят в общероссийский онлайн реестр. Лечение проводят в многопрофильном центре. С ребенком работает детский гастроэнтеролог, хирург, диетолог, психолог.
Консервативная терапия
В первую очередь таким пациентам нужно обеспечить постоянный доступ в вену для инфузионной терапии. Ставят стандартные или более современные туннелируемые катетеры, порт-системы. Через них вводят растворы лекарственных препаратов и парентеральное питание.
Питание
На начальном этапе лечения питание вводят только внутривенно: растворы аминокислот, жировые эмульсии, растворы глюкозы, витамины. Необходимый объём и скорость инфузии рассчитывают индивидуально.
 При улучшении самочувствия постепенно добавляют жидкие смеси для питания внутрь (энтеральные). Их вводят через зонд или гастростому (отверстие в стенке желудка). В дальнейшем, если позволяет длина оставшейся кишки, полностью переходят на энтеральное питание. У новорожденных и грудных детей возможно использование грудного молока с препаратами, содержащими лактазу. При нормальном темпе физического развития и удовлетворительном состоянии кишечника осторожно вводят прикорм по возрасту.
При улучшении самочувствия постепенно добавляют жидкие смеси для питания внутрь (энтеральные). Их вводят через зонд или гастростому (отверстие в стенке желудка). В дальнейшем, если позволяет длина оставшейся кишки, полностью переходят на энтеральное питание. У новорожденных и грудных детей возможно использование грудного молока с препаратами, содержащими лактазу. При нормальном темпе физического развития и удовлетворительном состоянии кишечника осторожно вводят прикорм по возрасту.
Некоторым пациентам приходится продолжать внутривенное питание и в домашних условиях. В этом случае перед выпиской родителей обучают технике процедуры: объясняют, как ухаживать за катетером, подключать и отключать систему.
Внутривенные лекарственные препараты
Для коррекции обмена веществ и профилактики осложнений назначают следующие лекарства:
- растворы электролитов;
- препараты железа;
- гепарин для профилактики образования тромбов;
- антибиотики.
Препараты для приема внутрь
Добавляют после стабилизации состояния и введения энтерального питания:
-
 Лоперамид – тормозит двигательную активность кишечника, уменьшает понос.
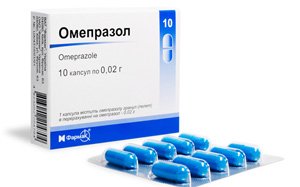
Лоперамид – тормозит двигательную активность кишечника, уменьшает понос. - Блокаторы протонного насоса (Омепразол, Лансопразол, Рабепразол) – после удаления части кишечника увеличивается риск образования язв, поэтому назначают лекарства, снижающие продукцию соляной кислоты в желудке.
- Ферменты (Креон) – улучшают процесс переваривания.
- Пробиотики – препараты, содержащие полезные бактерии. Уменьшают понос, улучшают переваривание пищи.
Хирургическая терапия
Пациентам с тяжелым синдромом короткой кишки показаны реконструктивные восстановительные операции. Используют следующие методики:
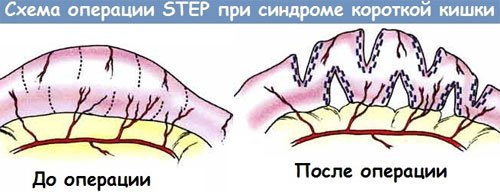
- Поперечная энтеропластика – на стене кишки делают несколько поперечных разрезов, которые затем сшивают в продольном направлении. При этом кишка удлиняется примерно на 60%.
- Удлинение и сужение кишки – кишку разрезают на лоскуты в продольном направлении, из каждого формируют трубку и сшивают их между собой.
Иногда требуется несколько таких операций. При неэффективности реконструктивных вмешательств показана трансплантация тонкой кишки.
Прогноз
Даже при своевременной и адекватной медицинской помощи смертность при синдроме короткой кишки достигает 37,5%. Пациенты погибают от инфекционных осложнений и грубых нарушений обмена веществ. На результаты лечения влияют следующие факторы:
- Объем предшествующей операции – чем меньше длина оставшейся кишки, тем хуже прогноз.
- Возраст ребенка – у детей раннего возраста заболевание протекает тяжелее, чаще развиваются осложнения. Однако в дальнейшем из-за интенсивного роста кишечника адаптация у них идет лучше.
- Наличие сопутствующей патологии – у детей с синдромом короткой кишки часто имеются множественные аномалии развития.
После восстановительных операций на кишечнике 70% детей удается перевести с внутривенного питания на полное энтеральное.
Источник
Синдром короткой кишки у взрослых и детей – это целый ряд хронический нарушений, которые возникают вследствие патологий тонкой кишки, приводящих к ее удалению или несостоятельности. Заболевание связано с тем, что значительная часть кишечника не участвует в процессе пищеварения.
В итоге возникает мальабсорбция – питательные вещества не могут полностью всасываться стенками кишечника, мальдигестия – нарушается процесс переваривания пищевых продуктов в кишечнике, а также трофологическая недостаточность – организму недостает питательных веществ.
Синдром короткой кишки диагностируется у новорожденных практически в первые дни жизни. Его причиной может являться врожденное укорочение кишечника, дефект передней брюшной стенки, аганглиоз или заворот средней кишки. У старших малышей он может возникать как осложнение других патологий, например, болезни Крона.
Заболевание характеризуется тремя стадиями развития:
- острый период;
- субкомпенсация;
- адаптация организма.
- Острый период может длиться несколько недель и даже месяцев. В это время состояние больного очень тяжелое, вызвано потерей жидкости и развитием обезвоживания. Наблюдается частый и обильный жидкий стул, нарушается обмен веществ, возникают неврологические и психические отклонения.
- В период субкомпенсации нарушенные функции постепенно восстанавливаются. Адаптация длится около года. Постепенно нормализуется стул, обменные процессы. Однако присутствует анемия (малокровие), гиповитаминоз (нехватка витаминов), слабость, сухость кожных покровов, выпадение волос, ломкость ногтей, потеря в весе.
- Во время адаптации полностью восстанавливаются все системы организма. Этот процесс может занять несколько лет. Случается, что даже после длительного приспосабливания организма адаптация полностью не происходит. Во многим это зависит от того, какая часть кишечника недееспособна, имеются ли у ребенка сопутствующие патологии.
По тяжести течения заболевание классифицируют на несколько степеней: легкая, средняя и тяжелая.
Легкое течение у детей характеризуется периодической диареей, повышенным газообразованием, анемией, снижением веса, но незначительно.
Средняя сопровождается диареей до 7 раз в сутки, масса тела постепенно снижается, анемия стойкая, присутствует гиповитаминоз, имеются осложнения (пр. камни в почках, желчному пузыре, язвы в кишечнике, желудке).
При тяжелом течении диарея очень частая (до 15 раз в сутки), масса тела катастрофически низкая, обмен веществ очень сильно нарушен, анемия выраженная, кожа сухая и шелушится, наблюдаются психические и невротические расстройства.
Среди факторов, влияющих на развитие заболевания, выделяют следующие:
- Болезнь Крона – хроническое поражение ЖКТ, характеризующееся тяжелым воспалением;
- Опухоли кишечника;
- Ишемия – нарушение кровообращения в стенках кишечника;
- Кишечная непроходимость – отсутствие движения каловых масс и пищи;
- Лучевой энтерит – поражение после радиационного облучения;
- Травмы живота, вызвавшие массивное повреждение кишечника.
Симптомы, а точнее, их выраженность, во многом зависят от потерянного объема органа, то есть чем больше повреждение, тем тяжелее течение заболевания. К примеру, в очень сложных случаях лекарственная терапия необходима больному постоянно. Также роль играет то, где поражен кишечник. Например, если на начальном отрезке (проксимальном), то симптомы выражены умеренно, а когда на дистальной части (нижней), нарушения более тяжелые.
Врач в первую очередь собирает анамнез, устанавливает, когда появились те или иные симптомы, какие имеются сопутствующие заболевания. Затем проводится физикальный осмотр. Во время такового отмечается вздутие живота, болезненность при пальпации, сухость кожи и слизистых, бледность, отеки.
Обязательно назначают лабораторные исследования:
- общий и биохимический анализ крови;
- посев крови на сепсис;
- копрограмму.
Также показаны следующие диагностические процедуры:
- УЗИ брюшной полости;
- КТ и МРТ;
- рентгенография;
- рН-метрия;
- ФЭГДС;
- необходима консультация гастроэнтеролога.
Курс терапии выбирается в зависимости от тяжести и периода течения заболевания. Как правило, применяется целый комплекс мероприятий.
При патологии у новорожденных нужно запастись терпение, так как лечение столь маленьких пациентов – сложная задача даже для современных медиков.
- Терапия начинается с парентерального питания (внутривенного).
- Спустя несколько недель понемногу добавляют энтеральное (через рот).
- После того, как малыш адаптируется к грудному молоку или искусственной смеси, такое питание должно преобладать. Это очень длинный процесс, который проводится в условиях стационара, требует терпения и от родителей, и от медицинского персонала.
Рекомендуется использовать смеси на основе пальмового и кокосового масла, специальные продукты (пр. Клинутрен, Пептамен). Более старшим деткам обязательно нужно давать каши, кисели и картофельное пюре.
- В комплекс терапии входит диета.
- Рекомендуется режим дробного питания: частые трапезы, но маленькими порциями.
- Разрешается употреблять натуральные соки, постные бульоны, молочные продукты (у некоторых молоко может усилить диарею).
- Пища должна быть щадящей химически и термически.
- Готовить лучше на пару, без добавления приправ и специй.
- Полностью из рациона исключается жареное и острое.
В лечении заболевания не обходится без множества лекарственных средств:
- От обезвоживания и для восполнения потерь жидкости;
- Противодиарейные;
- Антациды для снижения кислотности желудочного содержимого;
- Улучшающие всасывание желчных кислот;
- Ингибиторы протонной помпы – снижают выработку кислого содержимого желудком;
- Поливитаминные комплексы;
- Антибиотики при наличии инфекции.
В ряде случаев может быть проведена операция: пластическая – заключается в восстановлении проходимости кишечника; создание искусственных клапанов для нормального продвижения пищи; трансплантация части кишечника от донора.
В первую очередь возникают гиповитаминозы, провоцирующие различные вторичные заболевания:
- нехватка витамина А – нарушение зрения в сумерках сухость склер глаз, кожи и слизистых;
- витамин D – остеопороз, переломы костей;
- витамин Е – мышечная слабость;
- витамин К – кровотечения. К другим осложнениям относится холестаз, нефролитиаз, микробное обсеменение, язвы, нарушение всасывания ряда медикаментов, метаболический ацидоз.
Существует организация «Ветер надежд», которая изучает синдром короткой кишки, помогает родителям больных детей в лечении. На официальном сайте организации предоставлена информации о заболевании, методах лечения.
«Ветер надежд» – это сообщество, созданное родителями детей, страдающих синдромом короткого кишечника, поэтому здесь можно получить помощь и консультацию по всем вопросам, касающимся данного заболевания.
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
Источник
Синдром короткой кишки (СКК) — это симптомокомплекс хронических расстройств, которые развиваются у больных в результате хирургического удаления большей части тонкой кишки или при исключении тонкой кишки из процессов переваривания и всасывания, при образовании межкишечных свищей или наложении анастомоза между высокими отделами тонкой кишки и толстым кишечником. В результате нарушения физиологического процесса пищеварения развиваются тяжелые клинические симптомы, проявляющиеся нарушением переваривания (мальдигестией), всасывания (мальабсорбцией), трофологической недостаточностью, вовлечением в патологический процесс других органов и систем.
Эпидемиология[править | править код]
Распространенность синдрома короткого кишечника оценивать затруднительно, так как его проявления существенно варьируют по тяжести и не все случаи регистрируются медицинской статистикой. По некоторым оценкам, в европейских странах, распространенность тяжелых форм составляет 1,8-2 на 1 млн населения.
Патогенетические механизмы[править | править код]
Среди факторов, определяющих тяжесть состояния больных, выделяют следующие:
Протяженность резекции[править | править код]
а) Частичная или ограниченная резекция, когда длина удаленного участка составляет менее 100 см; б) обширная резекция — удалено более 100 см; в) короткая кишка — протяженность сохраненной части тонкой кишки — менее 100 см.
При частичной резекции тонкой кишки течение заболевания — субклиническое. Обширная резекция тонкой кишки может приводить к развитию тяжелых пострезекционных нарушений.
Короткая кишка не дает возможности существовать без постоянной медикаментозной коррекции нарушений питания. Требуется парентеральное питание, специальное энтеральное питание и частые курсы стационарного лечения с длительной или постоянной инфузионной терапией.
Локализация[править | править код]
а) Проксимальная, б) Дистальная. Выделяют проксимальный и дистальный резекционный синдром. Проксимальный резекционный синдром развивается при удалении части проксимального отдела тонкой кишки. Несмотря на то что большинство пищевых веществ всасывается в тощей кишке, диарея и метаболические нарушения при данном типе операции не столь резко выражены. В этих случаях компенсаторные функции берет на себя подвздошная кишка. Дистальный резекционный синдром означает резекцию части подвздошной кишки, где происходит всасывание витамина В12 и желчных кислот. Если у здорового человека 95 % желчных кислот реабсорбируются и только 5 % теряются с калом, то при резекции подвздошной кишки фекальные потери желчных кислот значительно возрастают. Неабсорбированные в тонкой кишке желчные кислоты в толстой кишке ингибируют всасывание и усиливают секрецию воды и электролитов, что является причиной водной диареи. Дистальная резекция встречается значительно чаще, чем проксимальная.
Тип наложения анастомоза[править | править код]
При дистальной обширной резекции важное значение имеет сохранение илеоцекального клапана. В этом случае у больных значительно удлиняется время продвижения и соприкосновения химуса со слизистой оболочкой оставшейся части тонкой кишки. Постепенно развиваются адаптационные механизмы, способствующие повышению всасывательной способности сохраненных сегментов тонкой кишки. При наложении илеотрансверзоанастомоза и выключении илеоцекального клапана резко ускоряется транзит кишечного содержимого, создаются условия для бактериального обсеменения тонкой кишки. Другим фактором, отягощающим течение заболевания при обширной резекции подвздошной кишки и наложении илеотрансверзоанастомоза, является сохранение слепой кишки, образующей слепой карман, что также приводит к бактериальной пролиферации в тонкой кишке. Под влиянием кишечных бактерий в проксимальных отделах тонкой кишки в результате усиления процессов деконъюгации образуются свободные желчные кислоты, повреждающие слизистую оболочку. При этом концентрация конъюгированных желчных кислот, участвующих во всасывании липидов, снижается. Повреждение слизистой оболочки сопровождается уменьшением её энзиматической активности и нарушением всасывания всех пищевых веществ. В результате происходит повышение осмолярности кишечного содержимого за счет скопления неабсорбированных нутриентов.
Клиническое течение[править | править код]
В течение заболевания можно выделить три периода: первый — послеоперационный период, продолжительностью около 2 месяцев, характеризуется обильной водной диареей с высокими потерями натрия, хлоридов, калия, магния, бикарбонатов, развитием тяжелых метаболических расстройств, нарушениями белкового, витаминного обмена, водно-электролитного баланса. Во втором периоде, в течение первого года после операции, наступает постепенная адаптация пищеварительного тракта: урежается стул, частично восстанавливаются нарушенные обменные процессы в организме. Однако сохраняются симптомы витаминной недостаточности, анемия, дефицит массы тела. Третий период характеризуется относительной стабилизацией состояния. В этом периоде могут проявиться осложнения в виде образования желчных и мочевых камней, язв желудка. Нередко сохраняется анемия. Любые интеркурентные заболевания, стрессовые ситуации, нарушения диеты могут привести к обострению диареи, развитию синдрома нарушенного всасывания.
Принципы ведения лечения[править | править код]
Лечение и реабилитация пациентов после обширных резекций кишечника представляют трудную задачу.
Цель лечения пациентов с синдромом короткой кишки — обеспечить потребности организма в воде, электролитах и питательных веществах, при этом, по возможности, отдавая предпочтение оральному/энтеральному питанию перед парентеральным. Ведение пациентов командой специалистов позволяет предотвратить быстрое развитие дегидратации, снизить риск осложнений, связанных с КН и искусственным питанием (в частности, нарушений функции печени, септических осложнений), и повысить качество жизни пациентов.
При наиболее тяжелых формах (еюностома с отрезком сохранившейся части тощей кишки менее 50 см) жизненно необходимо обеспечить полное парентеральное питание и регидратацию. При относительно длинном сохранившемся отрезке тонкой кишки и сохранении пассажа по толстой кишке (тонко-толстокишечный анастомоз) режим питания и приема жидкости приближается к естественному.
Особенности ведения пациентов с еюностомой[править | править код]
В отличие от пациентов с тонко-толстокишечным анастомозом, при еюностомии наблюдается выраженная потеря жидкости и электролитов, но отсутствуют проблемы, связанные с выраженной бактериальной ферментацией в толстой кишке. При ведении пациентов с еюностомой необходимо контролировать объём отделяемого через стому содержимого кишечника за сутки. Большой объём отделяемого может указывать на наличие нераспознанных инфекционных осложнений, частичной/преходящей обструкции кишечника, активного энтерита (например, клостридиального). Коррекция дефицита воды и электролитов. Потери через стому нарастают после приема жидкости и пищи, причем каждый литр отделяемого содержит ≈100 ммоль натрия. Если длина оставшейся части тощей кишки более 50 см, потеря калия является относительно небольшой (≈15 ммоль/л). Снижение калия может наблюдаться вследствие гиперальдостеронизма — вторично по отношению к потере натрия; гипокалиемия может быть также следствием гипомагниемии, ведущей к нарушению работы транспортных систем, контролирующих экскрецию калия. При гипокалиемии возникает риск нарушений сердечного ритма. Распространенной ошибкой служит рекомендация принимать внутрь большие объёмы гипотоничной жидкости для коррекции водно-электролитного обмена; это ведет к повышению объёма потерь через стому. Такой же эффект наблюдается при приеме гипертонических растворов глюкозы, напитков с сахарозаменителями, чая, кофе, алкоголя, фруктовых соков. Для пациентов с еюностомой оптимальным является прием регидратационных изотонических растворов с концентрацией натрия ≈90 ммоль/л (так как концентрация натрия в отделяемом из еюностомы составляет ≈100 ммоль/л). Состав растворов для регидратации в расчете на 1 л простой воды, рекомендованный ВОЗ, включает: натрия хлорида 60 ммоль (3,5 г); натрия бикарбоната (или цитрата) 30 ммоль (2,5 г или 2,9 г, соответственно); глюкозы 110 ммоль (20 г). Альтернативный состав: натрия хлорида 120 ммоль (7 г), глюкозы 44 ммоль (8 г). Примеры готовых растворов для пероральной регидратации, в целом соответствующих составу, рекомендованному ВОЗ — Регидрон, Оралит. Объём принимаемой внутрь гипотонической жидкости не должен превышать 500 мл/сут. Рекомендуется раздельный прием твердой и жидкой пищи (с интервалом не менее получаса). При большом объёме отделяемого из еюностомы (более 2 л) целесообразно на 2-3 дня исключить полностью употребление пищи и жидкости внутрь, что обычно ведет к уменьшению объёма потерь. Внутривенно вводят изотонический раствор в объёме 2-4 л/сут. Количество суточной мочи должно составлять не менее 800 мл, а концентрация натрия в моче — не менее 20 ммоль/л. Для поддержания нормального уровня калия в крови основное значение имеет коррекции баланса натрия и магния. При объёме отделяемого 1,5-2 л/сут. рекомендуют пить глюкозо-солевой раствор, а при приеме гипотоничной жидкости — подсаливание пищи (примерно 7 г, ≈2/3 чайной ложки поваренной соли в сутки). При пограничном объёме отделяемого (1-1,5 л/сут.) можно рекомендовать питье обычной жидкости в объёме менее 1 л и подсаливание пищи. Адекватная регидратация, позволяющая предотвратить развитие вторичного гиперальдостеронизма, — важнейший шаг в профилактике и коррекции гипомагниемии. Соли магния плохо абсорбируются из желудочно-кишечного тракта и могут вызвать усугубление диареи. При назначении внутрь предпочтение отдается оксиду магния в желатиновых капсулах на ночь, когда отмечается наиболее медленный кишечный транзит. Следует избегать избыточного содержание жира в пище. При недостаточной компенсации гипомагниемии добавляют 1–a–гидроксихолекальциферол[прояснить] в постепенно увеличивающейся дозе (0,25-9,0 мкг/сут.). При необходимости назначения магния сульфата парентерально он вводится вместе с раствором хлорида натрия. Коррекция белково-энергетической недостаточности при еюностоме подразумевает подбор диеты, содержащей жиры в виде триглицеридов, углеводы — в виде полисахаридов, что предотвращает повышение осмолярности пищи. Желательно, чтобы концентрация натрия хлорида в пище составляла 90-120 ммоль/л. Назначение элементарной диеты (содержащей питательные вещества в легко ассимилируемой форме — в виде аминокислот, олигопептидов, глюкозы, микроэлементов, декстринов, витаминов) не имеет преимуществ, наоборот, она способствуют повышению осмолярности пищи и содержит мало натрия.
Лекарственные средства, подавляющие кишечную моторику и секрецию. При недостаточной эффективности перечисленных мер прибегают к лекарственным средствам, снижающим объём отделяемого за счет угнетения моторики и/или секреции.
В программу лечения диареи при синдроме короткого кишечника и кишечных стомах входят агонисты периферических опиоидных рецепторов кишечника (лоперамид, кодеина фосфат, дифеноксилат). Препараты этого класса замедляют пассаж содержимого по кишечнику за счет угнетения пропульсивных и стимуляции сегментарных сокращений. Соответственно, возрастает степень абсорбции воды и электролитов. Агонисты опиоидных рецепторов также непосредственно снижают секрецию воды и электролитов и повышают тонус илеоцекального и анального сфинктеров.
Особенности ведения пациентов тонко-толстокишечным анастомозом[править | править код]
При ведении пациентов с тонко-толстокишечным анастомозом в ближайшие 6 мес. после операции, учитывая наклонность к желудочной гиперсекреции, следует назначить антисекреторные средства. При приеме пищи через рот следует учитывать, что 50 % энергии и более может не усваиваться из-за нарушений всасывания, поэтому энергетическая ценность пищи должна быть повышена; показано кормление в ночные часы. При недостаточном эффекте следует присоединить парентеральное питание в течение нескольких недель, месяцев.
Поступление длинноцепочечных жирных кислот в толстую кишку провоцирует ускорение транзита, снижение всасывания воды и тем самым усугубляет диарею. Жирные кислоты угнетают деятельность бактерий, ферментирующих углеводы, и связывают кальций, цинк и магний. Последнее способствует нарастанию диареи, всасыванию окасалатов и повышению риска уролитиаза. При подборе диеты следует отдавать предпочтение включению триглицеридов со средней и короткой длиной цепи, способных всасываться как в тонкой, так и в толстой кишке, например продуктов на основе кокосового и пальмового масел, питательных смесей «Пептамен», «Клинутрен». Углеводы в диете таких пациентов должны быть представлены преимущественно полисахаридами (в составе киселей, каш и супов из гречневой, овсяной, перловой, пшенной, кукурузной круп, картофельного пюре, заварного несладкого и нежирного крема). Прием большого количество моно- и олигосахаридов несет риск лактатацидоза в результате гиперпродукции молочной кислоты тонкокишечными лактобациллами и микрофлорой толстой кишки при pH кала выше 6,5. При сохраненной толстой кишке существенные нарушения водно-электролитного баланса наблюдаются редко. В случае снижения содержания натрия в течение дня рекомендуется принимать внутрь изотонический глюкозо-солевой раствор в количестве, определяемом степенью дегидратации (обычная физиологическая потребность составляет около 30 мл/кг массы). В большинстве случаев бывает необходимым поддерживающее лечение витамином В12, препаратами селена. У некоторых больных возникает необходимость возмещения дефицита цинка, эссенциальных жирных кислот, жирорастворимых витаминов А, Е, D, К. Диарея при синдроме короткого кишечника носит преимущественно характер осмотической и отчасти гиперсекреторной и гиперкинетической, обусловленной нарушением секреции гастро-интестинальных гормонов. При уменьшении объёма потребляемой через рот пищи диарея регрессирует, и в ряде случаев может потребоваться временное парентеральное питание. Принципы медикаментозного лечения диареи сходны с таковыми при еюностомии: назначение лоперамида в дозе 2-8 мг за полчаса до приема пищи, кодеина фосфата в дозе 30-60 мг перед едой. Если резецированы 100 см и более терминальной части подвздошной кишки и в развитие диареи вносит вклад мальабсорбция желчных кислот, целесообразно назначение холестирамина. У пациентов с тонко-толстокишечным анастомозом зафиксированы эпизоды спутанности сознания, причинами которых могут послужить снижение содержания магния (<0,2 ммоль/л), дефицит тиамина (синдром Вернике — Корсакова, основными проявлениями которого служат грубые нарушения памяти, расстройства координации в сочетании с полинейропатией), лактатацидоз и гипераммониемия вследствие дефицита цитруллина. Лечение заключается в коррекции дефицита магния, назначении тиамина, промежуточного продукта цикла синтеза мочевины — аргинина, антибиотиков широкого спектра; в отдельных случаях показано временное парентеральное питание. Снижение риска желчнокаменной и мочекаменной болезни. Частота образования кальциево-билирубиновых желчных камней после операций на кишечнике достигает 45 %. Вероятная причина холелитиаза у этих больных — снижение активности (отсутствие) энтерогепатической циркуляции билирубина и стаз желчи в желчном пузыре и желчевыводящих протоках. Профилактика включает предпочтительно энтеральное питание, введение холецистокинина, назначение урсодеоксихолевой кислоты, подавление избыточного роста кишечных бактерий. Некоторые хирурги при масштабной резекции тонкой кишки предпочитают проводить профилактическую холецистэктомию. Риск формирования оксалатных мочевых камней и нефрокальциноза после резекции тонкой кишки достигает 25 %. Для профилактики уролитиаза следует не допускать развития дегидратации, исключать продукты, богатые оксалатами, обогащать рацион триглицеридами со средней длиной цепи и кальцием (питание по типу диеты № 5).
Хирургическое лечение[править | править код]
Благодаря современной нутриционной поддержке теперь достигается долгосрочное выживание многих пациентов с СКК, которые ранее не выживали. Однако вследствие высокой стоимости полного парентерального питания (более 50 000 USD в год), ослабления работоспособности и социальной активности, необходимости в повторной госпитализации применяются хирургические методы лечения с целью повышения всасывающей способности кишечника у пациентов с СКК. К сожалению, ни одна из них не является в достаточной степени безопасной и эффективной для того, чтобы рекомендовать её в качестве рутинного метода.
Одним из наиболее перспективных и оправданных методов хирургического лечения является трансплантация тонкой кишки, которая представляет существенные трудности из-за высокой частоты развития септических осложнений и низкой выживаемости пациентов. Осложнения обусловлены временной потерей защитных функций развитой иммунной системы собственной слизистой кишки и наличием нестерильной среды внутри просвета трансплантируемой кишки. Сегодня трансплантация тонкой кишки ассоциируется с выживаемостью в течение года 80 % больных, в течение 5 лет — 50 % пациентов, причем в большинстве случаев без парентерального питания. Качество жизни сравнимо с таковым при неосложненной кишечной непроходимости. Так же предложены альтернативные хирургические методы, позволяющие замедлить перистальтику, в частности реверсия короткого сегмента тонкой кишки, суть которой заключается в «повороте» участка кишечника, который начинает сокращаться в ретроградном направлении, однако эффективность данной методики требует изучения.
Литература[править | править код]
1) Баранская Е. К., Шульпекова Ю. О. Принципы ведения пациентов с синдромом короткого кишечника// Русский медицинский журнал : независимое издание для практикующих врачей. — 2010. — Том 18, N 13. — С. 789—794.
2) Крумс Л. М., Сабельникова Е. А. Синдром короткой тонкой кишки: актуальные вопросы патогенеза, клиники и лечения // Consilium medicum. 2002. № 2. С. 27-29.
3) Соломенцева Т. А. Синдром короткой кишки: тактика врача-гастроэнтеролога // Острые и неотложные состояния в практике врача. — 2009. — № 5. — С. 50-55.
См. также[править | править код]
- Клиническое питание
- Парентеральное питание
Примечания[править | править код]
Ссылки[править | править код]
- https://web.archive.org/web/20160529235216/https://www.sklifos.ru/otdeleniya/neot
