Синдром киари 1 типа что это


Синдром Арнольда-Киари — врожденная патология краниовертебральной зоны, возникающая в период эмбриогенеза и характеризующаяся деформацией черепа. Опущение структур головного мозга в большое затылочное отверстие приводит к их сдавлению и ущемлению. Дисфункция мозжечка сопровождается нистагмом, шаткой походкой, дискоординацией движений, а поражение продолговатого мозга — изменениями в работе жизненно важных органов и систем.
Впервые синдром был описан в конце 18 века двумя учеными: доктором из Германии Арнольдом Джулиусом и врачом из Австрии Гансом Киари. Аномалию обнаруживают сразу после появления ребенка на свет или несколько позже — в пубертатном или зрелом возрасте. Это зависит от типа синдрома. У взрослых пациентов недуг чаще всего становится неожиданной находкой. Средний возраст больных — 25-40 лет.
Симптоматика патологии также определяется типом мальформации. Хоть синдром и считается врожденным пороком, не всегда его клинические признаки возникают с самого рождения. Иногда они обнаруживаются после 40 лет. У больных возникает цефалгия, напряженность мышц шеи, головокружение, нистагм, обмороки, атаксия, нарушения речи, парез гортани, тугоухость, падение остроты зрения, нарушение процесса глотания, стридор, парестезии, слабость мышц. У большинства пациентов симптомы заболевания полностью отсутствуют. Его обнаруживают случайно, во время комплексного диагностического обследования, проводимого совсем по другому поводу. Пациентам с бессимптомными формами не требуется лечение.
При постановке диагноза учитывают данные осмотра больного и его неврологического статуса, а также результаты томографического исследования мозга. Магнитно-ядерный резонанс позволяет точно и быстро определить наличие трансформации, уровень поражения и степень ущемления головного мозга. Лечение синдрома медикаментозное, физиотерапевтическое и оперативное. Больным выполняют операции по шунтированию мозга и декомпрессии краниовертебральной зоны.
Этиология
Причины синдрома в настоящее время точно не определены. Существует несколько теорий происхождения патологии, но до конца ни одна из них не имеет официального подтверждения. Мнения ученых-неврологов всего мира до сих пор расходятся.
Большинство медиков признают синдром врожденным недугом, сформированным в процессе эмбриогенеза под воздействием негативных факторов внешней среды, оказывающих свое пагубное действие на женский организм при беременности. К ним относятся: самостоятельные использование лекарств, алкоголизм, табакокурение, вирусные инфекции, ионизирующее излучение.

Врожденные причины:
- Дистопия мозжечковых миндалин за пределы задней черепной ямки, имеющей относительно малые размеры;
- Выталкивание растущих структур мозга через затылочное отверстие;
- Неправильное формирование в процессе эмбриогенеза и атипичное развитие в постнатальном периоде костной ткани, приводящее к деформации черепной коробки.
Некоторые ученые определенную роль в развитии синдрома отводят генетическому фактору. В настоящее время можно точно утверждать, что болезнь не связана с хромосомными аномалиями.
Другие ученые придерживаются иной точки зрения относительно происхождения синдрома. Они считают его приобретенным и объясняют свое мнение появлением симптомов патологии у взрослых лиц. Приобретенный синдром возникает под действием экзогенных факторов. У больного новорожденного ребенка череп может иметь нормальное строение без костных аномалий и гипоплазии.
Приобретенные причины:
- Родовой травматизм с поражением черепа и мозга,
- Воздействие цереброспинальной жидкости на стенки спинного мозга,
- Любые ЧМТ,
- Бурный рост мозга в условиях медленно растущих костей черепа.
Симптомы патологии долгое время отсутствуют у больных, а затем внезапно появляются под воздействием провоцирующих факторов: вирусов, травм головы, стрессов.
Опущение основных мозговых структур до шейных позвонков блокирует процесс перетекания ликвора из подпаутинного пространства в спинномозговой канал. Это приводит к дисциркуляторным изменениям. Ликвор, продолжая синтезироваться и никуда не оттекая, скапливается в головном мозге.
Ученый Киари в 1891 году выделил четыре типа аномалии:
- I – выход структурных элементов головного мозга за пределы задней черепной ямки, обусловленный недоразвитием костной ткани этой области. Этот тип клинически проявляется у лиц зрелого возраста.

выход структур мозжечка за пределы ЗЧЯ при аномалия 1 типа
- II — нарушения эмбриогенеза, приводящие к расположению структур мозжечка и продолговатого мозга ниже большого затылочного отверстия.

синдром Арнольда-Киари II типа
- III — эктопия мозговых структур в каудальном направлении с образованием энцефаломенингоцеле.

аномалия III типа
- IV — недоразвитый мозжечок не смещается и не выходит за пределы черепа. Поскольку отсутствует грыжевое выпячивание мозга, этот тип синдрома отсутствует в современной классификации.
Существуют два новых типа синдрома. Тип — мозжечок располагается достаточно низко, но при этом находится в черепной коробке. Тип 1.5 – промежуточная форма, сочетающая признаки I и II типов.
Выделяют три степени тяжести патологии:
- Первая — относительно легкая форма патологии без аномалий мозговых структур и характерных клинических проявлений.
- Вторая — наличие пороков развития ЦНС с врожденным недоразвитием головного мозга и подкорки.
- Третья — аномалии строения головного мозга со смещением мягких тканей в отношении твердых структур, образованием ликворных кист и сглаженностью извилин.
Симптоматика

Аномалия Киари I типа — самая распространенная форма синдрома, клинические признаки которой условно объединены в пять синдромов:
- Гипертензионный синдром проявляется цефалгией, подъемом артериального давления в утренние часы, напряженностью и гипертонусом шейных мышц, дискомфортом и болезненными ощущениями в шейном отделе позвоночника, диспепсическими явлениями, общей астенизацией организма У новорожденных детей возникает общее беспокойство, рвота фонтаном, тремор подбородка и конечностей, нарушается сон. Ребенок постоянно плачет, отказывается от груди.
- При наличии мозжечковых нарушений у больных изменяется произношение, речь становится скандированной, возникает вертикальный нистагм. Они жалуются на частые головокружения, рассогласованность движений, шаткость походки, дрожание рук, нарушение равновесия, дезориентацию в пространстве. Больные с большим трудом выполняют простые целенаправленные действия, в движениях отсутствует четкость и скоординированность.
- Поражение черепно-мозговых нервов проявляется признаками корешкового синдрома. У пациентов ограничивается подвижность языка и мягкого неба, что приводит к нарушению речи и проглатывания пищи. Их голос изменяется в сторону гнусавости и осиплости, речь становится неясной, дыхание затрудненным. Нарушение ночного дыхания отмечаются у большинства больных. У них возникает гипопноэ, центральное или обструктивное апное, при прогрессировании которого развивается острая дыхательная недостаточность. Лица с синдромом плохо слышат и видят, у них двоится в глазах и шумит в ушах. Со стороны органов зрения пациенты отмечают наличие светобоязни и боль при движении глазными яблоками. Офтальмологи часто обнаруживают анизокорию, спазм аккомодации или скотомы. Одним из основных симптомов синдрома является гипестезия – снижение чувствительности кожи лица и конечностей. Подобные патологическое изменения связаны с приглушенным реагированием рецепторов кожи на внешние раздражители: тепло или холод, уколы, удары. В тяжелых случаях нервное окончания вообще перестают воспринимать различные экзогенные воздействия.
- Сирингомиелический синдром — сложный симптомокомплекс, проявляющийся парестезией или онемением конечностей; изменением тонуса мышц и их гипотрофией, приводящей к миастеническим расстройствам; поражением периферических нервов, проявляющимся болью в конечностях; дисфункцией органов таза в виде затрудненной дефекации или самопроизвольного мочеиспускания; возможны артропатии — поражения суставов.
- У больных с пирамидальной недостаточностью снижается сила в нижних конечностях и способность к тонким движениям, ограничивается объем движений, повышается мышечный тонус — так называемая спастичность, например, спастическая походка. Повышение сухожильных рефлексов сочетается с одновременным снижением кожных рефлексов — брюшных. Возможно появление патологических рефлексов. У пациентов страдает мелкая моторика рук.
Любое неосторожное движение усиливает симптомы патологии, делает их более выраженными и яркими. Изменение положения головы — частая причина потери сознания.
Синдром Киари II типа имеет сходные клинические проявления. У новорожденных возникает паралич гортани, врожденный стридор, ночное апноэ, дисфагия, срыгивания, нистагм, гипертонус мышц рук, цианоз кожи. Аномалии III и IV типов не совместимы с жизнью.
Диагностические мероприятия

Аномалия Арнольда-Киари на снимке МРТ
Врачи-неврологи и невропатологи осматривают пациента и выявляют характерные особенности походки, изменение рефлексов и чувствительности на определенных участках тела, слабость в руках и прочие признаки. Все проявления мозжечкового, гидроцефального, бульбарного и прочих синдромов в совокупности позволяют врачу заподозрить аномалию.
После определения неврологического статуса больного требуется проведение комплексного неврологического обследования, включающего инструментальные методы — электроэнцефалографию, УЗИ головного мозга, реоэнцефалографию, ангиографию, рентгенографию. Эти методики выявляют лишь косвенные признаки патологии — изменения, происходящие в организме больного.
Ядерный магнитный резонанс лежит в основе особого нерентгенологического метода исследования – томографии. Этот спектроскопический анализ безопасен для большинства людей. Он дает изображение, состоящее из тонких срезов от магнитнорезонансного сигнала, проходящего через тело человека. На сегодняшний день именно МРТ позволяет быстро и точно поставить диагноз. Томография визуализирует структуру костей и мягкие ткани черепа, определяет пороки мозга и его сосудов.
Лечебный процесс
Лечение аномалии Киари комплексное, включающее медикаментозное воздействие, физиотерапевтические процедуры и хирургическое вмешательство. Именно оно в большинстве случаев помогает справиться с недугом и восстановить нормальную работу всего организма. Возможно применение средств народной медицины, которые дополняют, но не заменяют основное лечение. Использование фитосборов, отваров и настоев лекарственных трав должно быть одобрено лечащим врачом.
Лекарственная терапия и физиотерапия
Если больные испытывают сильную головную боль, боль в шее, мышцах и суставах, им назначают следующие группы препаратов:
- Обезболивающие средства – «Кеторол», «Пенталгин», «Анальгин».
- НПВС для уменьшения боли – «Мелоксикам», «Ибупрофен», «Вольтарен».
- Миорелаксанты для снятия напряжения с мышц шеи – «Мидокалм», «Сирдалуд».
Патогенетическое лечение синдрома включает:

- Препараты, улучшающие мозговое кровообращение – «Пирацетам», «Винпоцетин», «Циннаризин».
- Диуретики для уменьшения образования ликвора и с целью дегидратации – «Фуросемид», «Маннитол».
- Витамины группы В, поддерживающие работу нервной системы на оптимальном уровне и оказывающие антиоксидантное действие – «Тиамин», «Пиридоксин». Наиболее распространенные витаминные средства «Мильгамма», «Нейромультивит», «Комбилипен».
Если состояние больного признают крайне тяжелым, то его госпитализируют сразу в реанимационное отделение. Там пациента подключают к аппарату ИВЛ, устраняют имеющийся отек мозга, предупреждают инфекционные патологии и корректируют неврологические нарушения.
Физиотерапевтическое воздействие дополняет медикаментозное лечение, позволяет быстрее добиться положительных результатов, ускоряет процессы восстановления функций организма и выздоровления больных. Неврологи назначают:
- Криотерапию, оказывающую обезболивающий эффект, стимулирующую работоспособность желез внутренней секреции и укрепляющую иммунитет.
- Лечение лазером, улучшающее трофику и микроциркуляцию в очаге поражения.
- Магнитотерапию, оказывающую общее оздоравливающее действие и запускающую внутренние резервы организма.
В настоящее время особой популярностью пользуется кинезиологическая терапия, которая направлена на развитие умственных способностей и достижение физического здоровья через двигательные упражнения. Ее также включают в схему лечения данного синдрома.
Лечение не проводится вообще, если патология была обнаружена случайно, во время прохождения томографического обследования совсем по другому поводу, и у больного отсутствуют какие-либо характерные симптомы. За состоянием таких пациентов специалисты ведут динамическое наблюдение.
Оперативное вмешательство
Стойкие неврологические нарушения с парестезиями, дистонией мышц, параличами и парезами требуют проведения хирургической коррекции. Оперативное вмешательство показано также в тех случаях, когда медикаментозная терапия на дает положительного результата. Операции преследуют одну цель — устранение сдавления и ущемления мозга, а также восстановление нормальной циркуляции ликвора.

В настоящее время нейрохирурги спасают жизнь больным путем выполнения декомпрессивных и шунтирующих операций. В первом случае выпиливают часть затылочной кости с целью расширения большого отверстия, а во втором создают обходной путь для оттока ликвора по имплантационным трубкам с целью снижения его объема и нормализации внутричерепного давления.
После хирургического вмешательства всем пациентам показаны реабилитационные мероприятия. Если лечение было успешным, у больных восстанавливаются утраченные функции — дыхательные, двигательные, сердечно-сосудистые, нервные. В течение трех лет возможно рецидивирование патологии. В таких случаях больных признают инвалидами.
Видео: об операции при синдроме Арнольда-Киари
Народная медицина
Народные средства, применяемые при данной патологии, устраняют боль и расслабляют напряженные мышцы. Они эффективно дополняют традиционную терапию синдрома.
Наиболее популярные средства:
- Настой алтея для постановки компрессов,
- Прогревания пораженного места горячим куриным яйцом,
- Медовые компрессы,
- отвар папоротника или малины для приема внутрь.
Синдром Арнольда-Киари – порок развития, протекающий в бессимптомной форме или проявляющийся клинически с момента рождения. Патология имеет весьма разнообразную симптоматику и подтверждается с помощью МРТ. Лечебный подход к каждому пациенту индивидуален. Тактика лечения варьируется от симптоматического воздействия медикаментами до оперативного вмешательства с трепанацией черепа и удалением части мозговых структур.
Профилактика
Поскольку этиология синдрома окончательно не выяснена и нет конкретной информации о его патогенезе, предупредить развитие патологии не представляется возможным. Будущим родителям необходимо знать все о ведении здорового образа жизни и при планировании беременности стараться соблюдать указанные правила:
- Отказаться от пагубных привычек в виде табакокурения и употребления спиртных напитков,
- Обогащать свой рацион белковыми продуктами, фруктами, овощами, ягодами, исключив из него сладости и вредности,
- Своевременно обращаться к врачам за медицинской помощью,
- Принимать лекарственных препараты по назначению врача и в строго указанных дозировках,
- С профилактической целью принимать поливитамины,
- Беречь свое здоровье и наслаждаться жизнью.
Прогноз патологии неоднозначный. Консервативное лечение часто не дает положительных результатов. Хирургическое вмешательство, выполненное своевременно и в полном объеме, не всегда восстанавливает утраченные функции организма. Согласно статистическим данным эффективность такого лечения редко превышает 50-60%. Синдром третьей степени имеет неблагоприятный прогноз, поскольку поражаются многие мозговые структуры. При этом возникают несовместимые с жизнью функциональные нарушения.
Видео: лекция по синдрому Арнольда-Киали
Источник
Общие сведения
Синдром Арнольда-Киари является пороком развития мозжечка – отдела головного мозга, отвечающего за координацию, мышечный тонус и равновесие. Патологии присвоен код по МКБ-10 Q07.0 и она представляет собой опущение миндалин мозжечка вниз на уровень первого, а порой второго шейного позвонка (ниже черты Чемберлена) и блокирует нормальный ток спинномозговой жидкости.
Заболевание чаще всего сочетается с микрогирией, сдавливанием заднего отдела мозга, стенозом водопровода мозга, базилярной импрессией, инвагинацией, недоразвитием четверохолмия и другими мальформациями нервной системы. Синдром чаще всего встречается у особ в возрасте 12-71 год и не превышает 000,9%.
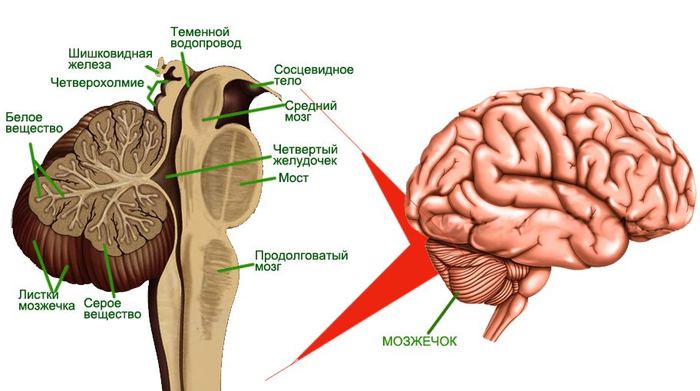
Локализация и строение мозжечка
Патогенез
В основе патофизиологии обычно лежит несоответствие размеров задней черепной ямки и имеющихся в ней структур нервной системы, а также:
- развитие аномалий тел шейных позвонков, включая их расщепление чаще всего первого (данный механизм развития встречается в 5% случаев), ассимиляцию атланта — сращивание шейного позвонка с затылочной костью;
- смещение структур мозжечка в период бурного роста мозга при медленно растущих костях черепа;
- гидроцефалия – избыточное скопление цереброспинальной жидкости;
- сирингомиелия – анормальный процесс развития полостей в спинном мозге;
- миеломенингоцеле – врожденный дефект развития нервной трубки;
- различные врожденные заболевания, в том числе платибазия, аномалия Денди-Уокера.
Классификация
В зависимости от клинической картины и степени развития анатомических аномалий синдром Арнольда-Киари бывает четырех типов.
Аномалия Арнольда Киари 1 типа – это классический вариант порока развития мозжечка
Синдром Арнольда-Киари 1 типа проявляется в виде проникновения миндалин мозжечка в полость позвоночного канала, вызывающего гидромиелию и опущение структур задней черепной ямки ниже большого затылочного отверстия на 3-5 мм и более, причем нет никаких других мальформаций нервной системы. Средняя продолжительность жизни обычно не превышает 25-40 лет.
Порок мозжечка 2 типа
Представляет собой опущение в полость позвоночного канала различных структур мозжечка и тканей ствола, при этом данная нейропозвоночная мальформация сочетается с миеломенингоцеле (врожденной спинномозговой грыжей) и гидроцефалией. Манифестация происходит практические сразу после рождения.
Мальформация Арнольда Киари 3 типа
Мальформация отличается наличием затылочного энцефалоцеле и различных признаков аномалии второго типа. Обычно не совместима с жизнью.
Четвертый тип Синдром Арнольда — Киари
По своей сути это аплазия либо гипоплазия всех или отдельных структур мозжечка, то есть бывает тотальной и субтотальной. Первый вариант встречается достаточно редко и сочетается с прочими тяжёлыми аномалиями и заболеваниями нервной системы, включая анэнцефалию, амиелию. При субтотальной агенезии наблюдаются пороки развития других участков головного мозга, например агенезия моста, отсутствие четвёртого желудочка и пр.
Гипоплазия мозжечка встречается в форме уменьшения всего мозжечка или охватывает отдельные части, при этом сохраняются нормальные структуры без утраты функций. Встречается одно- и двусторонняя, лобарная, лобулярная и интракортикальная гипоплазия. Изменения конфигурации листков мозжечка обычно представлено в виде аллогирии, полигирии или агирии.
Кроме того, некоторые авторы выделяют два дополнительных типа:
- тип «0» — заболевание имеет сходную клиническую картину с синдромом Арнольда Киари, но без анатомических изменений опущения миндалин или гипоплазии мозжечка;
- тип «1,5» — у больных выявляется опущение не только миндалин мозжечка в затылочное отверстие, но и ствола головного мозга.
Причины
Помимо роли наследственного и генетического фактора существует несколько теорий возникновения пороков мозжечка. Традиционная теория говорит, что опущение миндалин вызвано натяжением струны спинного мозга в результате напряжения концевой нити при развитии той или иной мальформации. Исключением становится болезнь Киари 1 типа, ведь единственным нарушением в этом случае становится опущение миндалин и оно может быть спровоцировано:
- гидродинамическими явлениями — нарушением циркуляции спинно-мозговых жидкостей;
- черепно-мозговыми и родовыми травмами;
- мальформацией — маленькие размеры и ограниченность затылочного отверстия могут приводить к опущению миндалин в просвет позвоночного канала;
- анормально натянутой связкой — так называемой концевой нитью (по теории доктора М.Б. Ройо Сальвадора — Filum System).
Кроме того, ученые выделяют ряд факторов, которые могут повысить риск развития аномалии Арнольда-Киари первого типа:
- генетическая предрасположенность – наличие патологии у родителей и более дальних предков, хотя хромосомных аномалий до сих пор не выявлено;
- травмы, особенно падения, могут вызвать компрессию и усиление натяжения концевой нити и привести к опущению миндалин мозжечка;
- неправильное поведение и вредные привычки женщины в период вынашивания младенца — злоупотребление и хаотичный прием медикаментов, курение, употребление алкоголя, а также перенесенные вирусные заболевания.
Симптомы
Симптоматика при различных типах синдрома Арнольда Киари может существенно отличаться – все зависит от степени натяжения и компрессии нервных структур затылочного отдела, но чаще всего у больных наблюдаются:
- головные боли;
- прогрессирующее увеличение размеров окружности головы;
- периодические боли в различных отделах позвоночника;
- парез и боль в различных областях конечностей;
- нарушения зрения и чувствительности, включая дизестезии и парестезии;
- шумы в ушах;
- паралич лицевого, глазодвигательного нерва;
- дрожь;
- приступы головокружения;
- бессонница;
- рвота;
- обмороки;
- нистагм;
- апноэ;
- нарушение работы сфинктеров, мышц языка, глотки, онемение и различные проявления мышечной слабости;
- нарушения способности глотания (дисфагия);
- нарушения памяти;
- несогласованность движений (атаксия) и как следствие — неуклюжая походка, причем нарушения наиболее ярко выражены на этапе формирования;
- сколиоз;
- трудности с удержанием позиций тела и равновесия, а также координации;
- затруднения при желании выразить мысль и подобрать слова.
Проявления синдрома Арнольда-Киари хронические, имеют тенденцию увеличивать интенсивность, что с каждым разом существенно ухудшает состояние больного и ограничивает его привычный образ жизни.
Самое опасное, что аномалия Арнольда-Киари может привести к внезапной смерти, ведь спинно-мозговые центры отвечают за сердечно-дыхательные функции, а давление миндалин мозжечка на них может спровоцировать остановку дыхания — апноэ, которое станет причиной летального исхода.
Симптомы, которые вызывает аномалия Арнольда Киари 1 степени
Патология 1 степени обычно выявляется случайно во время проведения МРТ, ведь больные помимо эпизодов апноэ и обмороков могут испытывать только:
- боль в шейно-затылочном отделе;
- снижение чувствительности.
Анализы и диагностика
При первых признаках необходимо пройти неврологический осмотр и провести оценку выраженности клинико-функциональных нарушений. Для подтверждения диагноза чаще всего применяются:
- нейровизуализационной методики, наиболее предпочтительно МРТ;
- электроэнцефалография;
- рентгенография черепа;
- миелография, которая позволяет выявить дефекты верхнего шейного отдела спинного мозга, ствола мозга, а также локализацию мозжечка ниже черты Чемберлена в области затылочного отверстия.
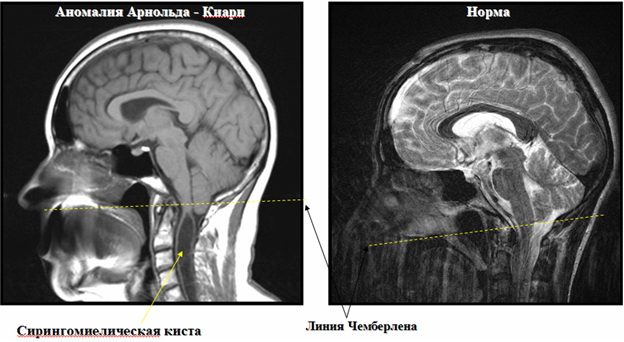
Результаты МРТ при аномалии Арнольда Киари с сирингомиелической кистой и в норме
Лечение
Тактика лечения при различных типах пороков развития мозжечка Арнольда-Киари обычно является консервативной либо продумывается нейрохирургом и представляет собой декомпрессию, наложение шунта (при выраженной гидроцефалии) или краниотомию затылочного отверстия.
Однако, благодаря докторской диссертации доктора М.Б. Ройо Сальвадора была разработана новаторская техника этиологического лечения — Filum System, которая направлена на устранение причины заболевания и патологического механизма натяжения путем хирургического минимально инвазивного рассечения концевой нити. Преимуществом методики является возможность остановить болезнь Арнольда Киари при минимальных рисках (смертность – 0%), главное выявить мальформацию и провести операцию как можно раньше. Она обычно занимает не более 45 минут и позволяет добиться симптоматического улучшения состояния, а в отдельных случаях даже поднятия миндалин мозжечка. Несмотря на короткий восстановительный период, методика имеет ряд недостатков:
- после операции остается небольшой шов;
- может возникать субъективное ощущение снижения силы конечностей;
- улучшение мозгового кровообращения вначале постоперативного периода может вызвать перепады настроения.
Но это незначительные неудобства по сравнению с минусами затылочной краниотомии, у которой:
- смертность 1-12%;
- причина заболевания не устраняется, поэтому улучшения сохраняются непродолжительный период;
- последствия оперативного вмешательства могут быть очень серьёзными и непредсказуемыми, включая отек мозга, дальнейшее опущение миндалин мозжечка, усугубление неврологической симптоматики, гемодинамические нарушения, гидроцефалию, пневмоэнцефалию, внутримозговые кровоизлияния, тетрапарез, неврологический дефицит и т.д.
Доктора
Лекарства
Медикаментозная терапия обычно симптоматическая, чаще всего пациентам назначают НПВС, миорелаксанты и анальгетики. Например, Прегабалин, Карбамазепин, Спазмалгон, Палексия и пр.
Проблемой становится неэффективность противовоспалительных и обезболивающих препаратов при купировании приступов головной боли или других симптомах.
Процедуры и операции
- лечебная гимнастика (кинезотерапия);
- избирательный точечный массаж;
- иглорефлексотерапия и электроакупунктура при наличии мышечной спастичности и болевых синдромов;
- занятия с логопедом (при необходимости коррекции нарушений речи);
- психокоррекционная работа психолога при наличии эмоциональных, дисфорических или депрессивных расстройств.
У детей
Чаще всего отмечается блокада внутри желудочковой системы и представляет собой несообщающуюся гидроцефалию. Это обычно вызвано сужением сильвиева водопровода либо недоразвитием отверстий Мажанди и Люшки. Как генерализованное нарушение развития нервной системы, оно может сочетаться с микро- или макрогирией, порэнцефалией, агенезией мозолистого тела, слиянием полушарий мозга, агенезией червя мозжечка, позвоночных расщелин, менингоцеле, энцефалоцеле, сирингомиелией, гидромиелией. Причиной сообщающейся гидроцефалии может быть процесс образования спаек в субарахноидальной области в основания мозга, перинатальные субарахноидальные или внутрижелудочковые кровоизлияния.
Синдром у детей может возникать в результате травматических повреждений клиновидно-затылочной и клиновидно-решетчатой области при родовых травмах. Клинические проявления сводятся к нарушению кормления (рефлюксу и аспирации), эпизодам апноэ, стридору, нарушениям краниальной иннервации, судорожным приступам устойчивым к противосудорожным препаратам.
Синдром Арнольда Киари у плода
Патология Киари является врожденным остеоневропатией и формируется на этапе закладки и развития нервной трубки у плода, асинхронным формированием нервного ствола и костей черепной ямки.
Морфологические проявления данной патологии можно выявить во время проведения ультразвукового исследования, предопределить дальнейший прогноз. Чаще всего выявление патологии становится причиной для прерывания беременности.
Список источников
- Петровский Б.В. Большая медицинская энциклопедия — М.:: Советская энциклопедия, 1981. — Т. XV (Меланома-Мудров). — С. 576.
- Гусев Е. И., Коновалов А. Н., Скворцова В. И. Неврология и нейрохирургия. — М.: ГЭОТАР-Медиа, 2010.— 624 с.
Источник
