Синдром кавасаки заразно ли это
По мнению учёных, по всему миру CoViD-19 послужил «спусковым крючком» для малоизученной опасной болезни. И пока науке не известно, что всё-таки является её истинной причиной.
В 1961 году четырёхлетнего мальчика в Японии привезли в больницу со странным сочетанием симптомов: лихорадка, сыпь, шелушение на коже, воспалённые глаза, распухшие лимфоузлы на шее и ярко-красный («клубничный») язык. Его доктором был Томисаку Кавасаки. Сейчас ему уже 95 лет. Спустя полвека он рассказал, что у того мальчика всё хорошо, он вырос и живёт полноценной жизнью. Но ни самому врачу, ни его коллегам по всему миру до сих пор не удаётся разгадать секрет странной болезни, которую он когда-то впервые выявил.
А сейчас врачи сразу нескольких стран переживают за дальнейшую жизнь сотен внезапно ею заболевших. Спустя уже несколько месяцев после начала коронавирусной пандемии практически одновременно поступили тревожные данные от врачей из США и нескольких стран Европы: резко увеличилось число госпитализированных с подозрением на синдром Кавасаки. В американском штате Нью-Йорк за последние месяцы зафиксировали 102 новых случая, а всего по стране их насчитали 164 в 17 штатах. Правда, пока медики не берутся однозначно утверждать, что это именно синдром Кавасаки, они осторожно называют эти воспаления Kawasaki-like syndrome — похожий на Кавасаки синдром. Врачи обратили внимание, что, к примеру, в Нью-Йорке почти треть заболевших детей (29%) — в возрасте от пяти до девяти лет, почти столько же пациентов — подростки. Меж тем синдром Кавасаки чаще всего поражает детей гораздо младше.
Трое из заболевших в США детей скончались. Примечательно, что у них был положительный тест на коронавирус. CoViD-19 выявили и у многих других маленьких пациентов с симптомами синдрома Кавасаки. Губернатор Нью-Йорка Эндрю Куомо отметил, что у них при этом не наблюдается ни кашля, ни затруднённого дыхания, ни других ожидаемых проявлений коронавируса.
Ещё одна вопиющая ситуация — в итальянской провинции Бергамо. С 18 февраля по 20 апреля 2020 года там доставили в больницу десять детей с признаками этого синдрома. И это при том, что за предыдущие ПЯТЬ ЛЕТ было всего 19 случаев. По словам местных медиков, количество заболевших подскочило как минимум в 30 раз: обычно пациента с синдромом Кавасаки привозили самое частое раз в три месяца. Стоит упомянуть, что из десяти госпитализированных восемь — с положительным тестом на коронавирус.
В Великобритании сообщали о 20 новых случаях подозрений на синдром Кавасаки. Такое, или по крайней мере похожее, заболевание зафиксировали в Испании, Швейцарии, во Франции от него умер девятилетний мальчик.
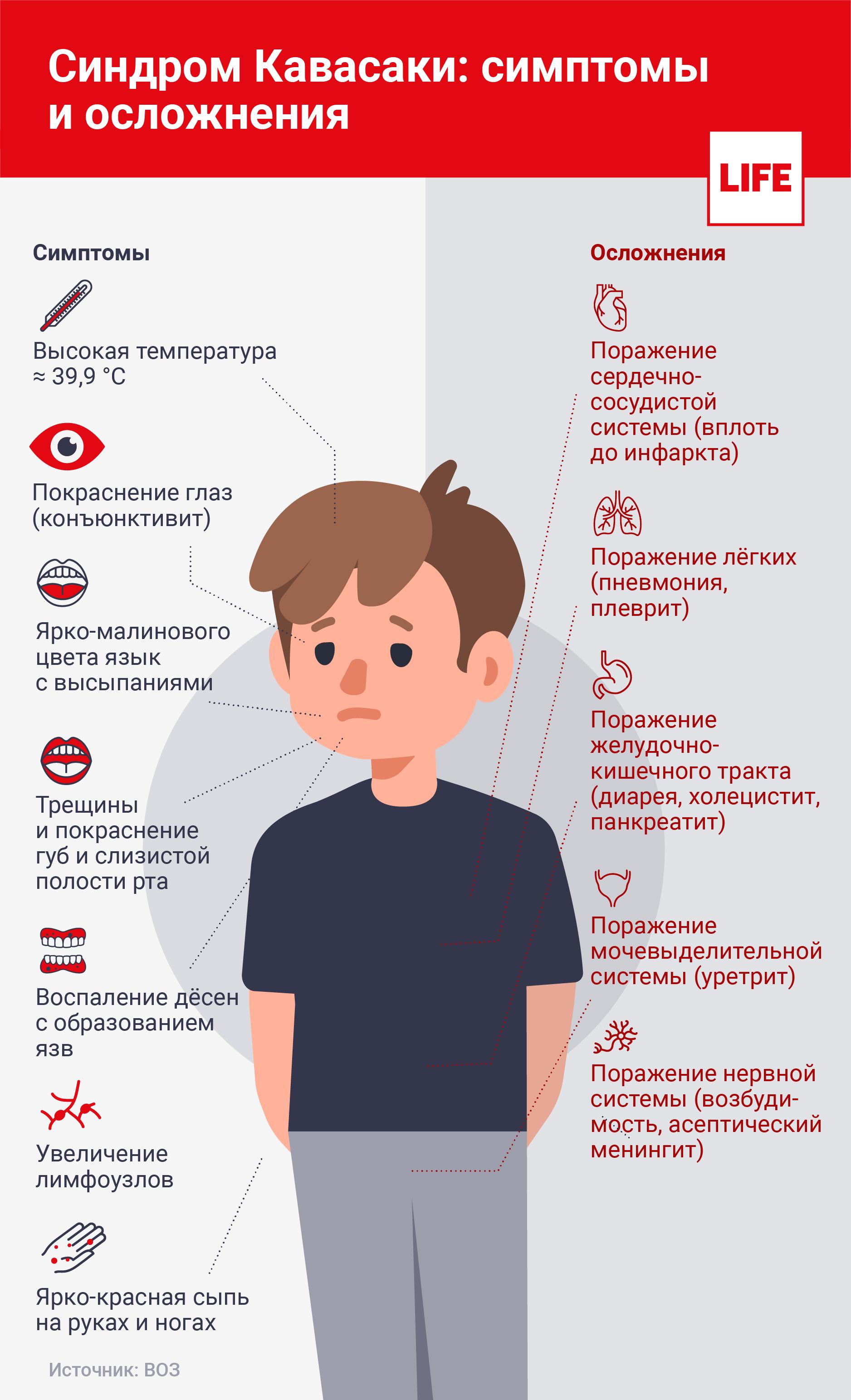
Что такое синдром Кавасаки
Это воспаление кровеносной системы по всему телу. Самый явный признак — покрытая красными пятнами кожа, результат разрывов мелких сосудов. Их стенки отмирают. На языке медиков это называется некротическим васкулитом. Иногда доходит до тяжёлого поражения сердца, мозга, желчного пузыря.
До недавнего времени считалось, что это довольно редкий недуг — фиксировали в районе десяти случаев на каждые сто тысяч детей. По статистике, поражает он в основном детей от полутора до пяти лет. При этом мальчики заболевают заметно чаще, чем девочки. И ещё одна пока не ясная закономерность: хотя вообще заболевают люди самых разных национальностей, но всё-таки особенно частые пациенты — этнические японцы и представители других народов Азии. Это позволяет предположить роль наследственного фактора. Впрочем, к примеру, главный врач детской городской клинической больницы имени З.А. Башляевой (тушинской) Исмаил Османов отметил, что в своей медицинской практике генетической предрасположенности пациентов не наблюдал.
Несмотря на то что это считается редким заболеванием и заболеванием, которому подвержены азиатские этнические группы, тем не менее ежегодно мы шесть-семь случаев диагностируем синдрома Кавасаки, и пациенты не являются представителями азиатских этнических групп. У них выявить наследственность нам не удалось. Я бы сказал, что при этом заболевании роль наследственности есть, но она неоднозначна, это не моногенное заболевание, а полигенное, в котором участвуют как наследственные, так и средовые факторы, внешние
Исмаил Османов
Главный врач детской городской клинической больницы имени З.А. Башляевой
Как отметил профессор Османов, этот синдром часто скрывается «под маской» болезни желудочно-кишечного тракта, аппендицита и даже банального отравления. По его мнению, только опытный педиатр может быстро его выявить.
Если длительная температура, злокачественная гипертермия, антибиотики не действуют, состояние ухудшается, кожные изменения, слизистые изменения, симптомы резко выраженного воспаления со стороны крови, увеличение лимфатических узлов, конъюнктивит и если при этом мы выявляем проблемы при исследовании сердца — мы ставим этот диагноз
Исмаил Османов
Главный врач детской городской клинической больницы имени З.А. Башляевой

Остаётся без ответа и самый главный вопрос — что именно вызывает эту болезнь. Наблюдения медиков показывают, что её каким-то образом могут провоцировать вирусные или бактериальные инфекции.
Совершенно чётко установлено, что в качестве инфекционного агента, провоцирующего фактора, то есть «триггера», могут служить такие агенты, как Вирус Эпштейна — Барра (вирус герпеса человека 4-го типа, один из самых распространённых вирусов в мире. — Прим. Лайфа), стафилококк, стрептококк, парвовирус(вызывает в том числе сыпь, артрит, повреждение сердечной мышцы. — Прим. Лайфа). В этой ситуации коронавирус тоже может сыграть свою роль в развитии этого заболевания. Причём, как доказано, синдром Кавасаки может вызываться как одним агентом, так и сочетанием нескольких агентов
Исмаил Османов
Главный врач детской городской клинической больницы имени З.А. Башляевой
Американские учёные в ходе недавнего исследования пришли к выводу, что проявления «в виде» синдрома Кавасаки на фоне коронавируса могут быть связаны с тем, что CoViD-19 поражает кровеносные сосуды. Между тем в России, по словам главврача тушинской больницы, пока никакой тревожной статистики по этой болезни не зафиксировано.
У нас в стране ни одного случая не описано синдрома Кавасаки на фоне коронавируса. Даже после того, как наша больница начала работать с коронавирусной инфекцией, мы ни одного случая синдрома Кавасаки не диагностировали, а до того у нас были случаи. Но мы готовы к развитию любой ситуации, связанной с коронавирусной инфекцией, для нас никакой неожиданности в этом нет
Исмаил Османов
Главный врач детской городской клинической больницы имени З.А. Башляевой
Из-за рубежа тем временем продолжают поступать всё новые данные: теперь выясняется, что «похожий на Кавасаки» синдром начал активно атаковать и взрослых. В США выявили нескольких пациентов в возрасте от 20 до 25 лет. Отмечается, что это стало для медиков полной неожиданностью — с этой болезнью до сих пор были знакомы только детские врачи.
Источник
Представители национальной системы здравоохранения (NHS) Великобритании направили врачам страны предупреждение о росте числа случаев, когда дети попадают в реанимацию с мультисистемным воспалительным симптомом, связанным с коронавирусом.
Как сказано в сообщении, число таких случаев резко выросло за последние три недели. Пациенты требуют интенсивной терапии, это наблюдается по всему Лондону, а также в других регионах Великобритании. Как отмечают специалисты, во всех случаях наблюдаются признаки синдрома токсического шока и атипичной формы синдрома Кавасаки.
Медики заявляют, что точная природа синдрома пока не определена. Врачи считают, что он может быть вызван еще не определенной инфекцией, набравшей силу на фоне коронавируса. Ранее о 20 подобных случаях, произошедших за последний месяц, сообщили в итальянском Бергамо, регионе в северной Италии, который наиболее пострадал от коронавируса. Местные врачи заявили, что случаи тяжелого развития синдрома Кавасаки были выявлены у детей в возрасте до девяти лет.

Что такое синдром Кавасаки?
Синдром Кавасаки — это слизисто-кожный лимфонодулярный синдром, который проявляется в виде некротизирующего системного поражения средних и мелких артерий. Заболевание характеризуется лихорадкой, изменениями слизистых оболочек, кожи, поражением коронарных и других висцеральных артерий с возможным образованием аневризм, тромбозов и разрывов сосудистой стенки.
При синдроме Кавасаки поражаются артерии, также возможны серьезные осложнения на сердце. Согласно медицинскому справочнику, повреждение коронарных артерий происходит примерно у 20% пациентов, не получавших лечения.
Впервые заболевание было описано в англоязычной медицинской литературе в 1967 году японским педиатром по имени Томисаку Кавасаки. Он идентифицировал группу детей с лихорадкой, кожной сыпью, конъюнктивитом, покраснением горла и полости рта, отеком рук и ног и увеличением лимфатических узлов в области шеи. А через несколько лет у больных были зафиксированы осложнения на сердце, такие как аневризмы коронарных артерий (расширение просвета этих кровеносных сосудов).

Какие симптомы у синдрома Кавасаки?
Для данного заболевания характерна тенденция к этапному прогрессированию. Болезнь начинается с лихорадки > 39° С. Температура держится не менее пяти дней, без жаропонижающих препаратов не нормализуется. Также появляются раздражительность, вялость и периодические боли в животе по типу колик. В течение одного или двух дней от начала лихорадки развивается конъюнктивит. Затем появляется сыпь, в основном на туловище. Сыпь может сопровождаться покраснением глотки, губы могут краснеть и трескаться, а язык — становиться малиновым. В течение первой недели также может возникнуть бледность ногтей на руках или ногах (частичная лейконихия). Спустя пять дней возможен отек ладоней и подошв, а на 10-й день в околоногтевой, ладонной, подошвенной области начинается шелушение.
Со стороны сердечно-сосудистой системы ранние проявления синдрома Кавасаки включают острый миокардит с сердечной недостаточностью, аритмию, эндокардит и перикардит. Впоследствии может сформироваться аневризма коронарных артерий. Проявления со стороны сердца обычно начинаются в подострой фазе синдрома примерно на 1-4-й неделе от начала заболевания, когда сыпь, лихорадка и другие ранние острые клинические симптомы начинают уменьшаться.
Как часто встречается заболевание?
Синдром Кавасаки — довольно редкое заболевание. Он редко встречается у подростков, взрослых и детей младше четырех месяцев. Болезнь поражает в основном малышей в возрасте от года до пяти лет. Самая высокая частота этого заболевания отмечается в Японии. В США диагностируют 3-5 тыс. случаев в год.
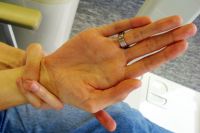
Как диагностируют синдром Кавасаки?
Диагноз врачи ставят исключительно на основании клинической картины. Так, диагноз может быть поставлен, если необъяснимая высокая температура длится пять или более дней наряду с четырьмя из пяти следующих признаков: двусторонний конъюнктивит (воспаление оболочки, покрывающей глазное яблоко), увеличение лимфатических узлов, кожная сыпь, поражение рта и языка и соответствующие изменения в области конечностей. Но при этом врач должен убедиться в отсутствии признаков какой-либо другой болезни, которая может иметь такие же симптомы.
При выявлении симптомов врачи проводят ЭКГ и эхокардиографию, пациенту назначают тестирование для исключения других заболеваний (общий анализ крови, анализы крови на СОЭ, С-реактивный белок, антинуклеарные антитела (AНA), ревматоидный фактор (РФ), альбумин, ферменты печени, посев мазка из зева и посев крови, анализ мочи, рентгенография органов грудной клетки).
Как лечится синдром Кавасаки?
Точная этиология синдрома Кавасаки неизвестна. Согласно эпидемиологическим и клиническим проявлениям, заболевание имеет инфекционную природу или атипичный иммунный ответ на инфекцию у генетически предрасположенных детей. Аутоиммунный характер заболевания также не исключается.
Прямого лечения синдрома Кавасаки не существует. В основном оно заключается в приеме аспирина. Пациентам также вводят внутривенно иммуноглобулин. Если заболевание не лечить, оно может самостоятельно пройти в течение примерно двух недель, но при этом коронарные артерии останутся поврежденными.
Оставить
комментарий (0)
Источник
Может, кому-то пригодится эта информация.
Началось все 1 апреля с температуры, 38-38,5, сбивали Нурофеном, Парацетамолом, эффект был недолгий, да и сбивалась до 37,5. На третий день выступила сыпь. На тот момент я еще думала, возможно, это розеола, т.к. сыпь была похожа, да и других симптомов Кавасаки на тот момент не было. Розеола у нас была в январе, но я почитала, что иногда она бывает 2 раза. Дочка все 3 дня только на руках, в том числе и на сон, очень часто плакала, мало ела. Вызвали врача с ПК, она нам поставила ОРЗ, аллергический дерматит, на что я сразу сказала, что никакой новой еды мы не давали. Выписала антибиотик Флемоксин солютаб, я была уверена, что на следующий день мы уже будем огурцом, тк АБ нам обычно всегда помогают. Но нет, 4 день, утром ситуация не изменилась, сыпь, высокая температура (при розеоле температура спадает), красные губы и глаза. Вызвали Скорую, которая так же нам не диагностировала верный диагноз. Легли мы в ГДКБ №2, 1 отделение с диагнозом ОРВИ, бронхит, под вопросом Кавасаки (повезло, что наша лечащая врач сталкивалась уже с такой болезнью, вот только адекватно лечить нас начали на 8 день начала болезни, когда я вынесла врачу мозг).
В больнице сразу стали ставить Цефтриаксон, от температуры Цефекон, Ибупрофен, которые облегчали состояние на недолгое время, понижая температуру до 37,5-37,8, каждую ночь ставили литичку, только так дочка могла заснуть хоть на некоторое время, ночью температура поднималась под 40.
На 2 день в больнице подняла на ноги сначала медсестру, затем врача, когда нам не хотели дать жаропонижающее, сказав, надо немного подождать…А чего ждать, когда я и так знаю уже, что никакие сиропы ни свечки и даже антибиотики не помогают 5-й день. Врач позвала заведующую кардиологии, что-то они там пообсуждали, и решили заменить Цефтриаксон на Цефоперазон, плюс начали ставить капельницы Реамберин и Стерофундин. Вдобавок Бронхорус, Протаргол, Цетиризин, были назначены ингаляции с Беродуалом, но из-за постоянной температуры мы может пару раз их сделали. Перед постановкой капельниц дочку забрали в реанимацию и поставили там вазокан, меня не пустили. Искололи все руки, не могли никак вену найти (
Данное лечение так же не помогло, высокая температура держалась, только что сыпь стала поменьше.
Я не сразу узнала, что у нас Кавасаки, врач не говорила. Отправили нас на ЭКГ, в направлении было указано кавасаки? Я этот листик отдала и забыла, а потом когда начала искать в инете, везде попадалась информация о Коксаки, поэтому я и думала, что у нас Коксаки (по сути, обычный ОРВИ). Только на 4 день в больнице, дежурная врач проболталась о Кавасаки и о том, что в понедельник со мной возможно будет разговаривать профессор. Тогда я и начала усиленно искать в интернете информацию, нашла очень полезные документы, их можно скачать:
— «Клиника, диагностика и лечение синдрома Кавасаки. Клинические рекомендации»
— «Слизисто-кожный лимфонодилярный синдром (Кавасаки) у детей. Клинические рекомендации».
Если бы я раньше нашла информацию, эххх, а так мы начали получать адекватное лечение только на 8 день от начала болезни. Ночью прочитала про эту болезнь, все, что могла найти.
8-й день от начала болезни, караулила с утра врача около ординаторской, сразу спросила КОГДА!!! начнут ставить иммуноглобулин, да в какой дозировке, да с аспирином ли) Она конечно приофигела знатно от моих познаний. В общем, в обед нас забрали в реанимацию и там несколько часов капали ИГ. Удержать ребенка на руках во время капельниц — это отдельная история. К вечеру температура стала падать, до 37!! Ура! Реамберин и Стерофундин отменили, оставили антибиотик Цефоперазон.
На следующий день (9-й день после начала болезни) нас перевели в кардиоревматологическое отделение, в котором мы пролежали еще неделю. На 9 день так же в реанимации капали иммуноглобулин.
После выписки тромбоцитоз сохранялся около месяца, пили Курантил, Аспирин. Постоянный мониторинг ОАК, ЭКГ, ЭХО, медотвод от прививок минимум на полгода.
Сейчас все хорошо, кровь пришла в норму, по ЭХО так же никаких отклонений, слава Богу! Через полгода повторно сдать все анализы, и показаться врачу. Вот таки дела.
Ну и выдержка из интернета про болезнь Кавасаки, кто не может открыть ссылку:
Болезнь Кавасаки (синдром Кавасаки) встречается преимущественно у детей до 5 лет.
Это редкое комплексное иммунное или инфекционное заболевание, которое характеризуется поражением коронарных артерий, лихорадкой, конъюнктивитом и другими тяжелыми симптомами.
Лечение болезни Кавасаки у детей проводится в клинических условиях с помощью медицинских препаратов.
Что это такое?
Болезнь открыта в 1961 г. японским врачом-педиатром Кавасаки, в честь которого и названа болезнь.
Им были выявлены патологии сердца и коронарных артерий, объединенные в комплексное заболевание — синдром Кавасаки.
Это иммунное заболевание, этимология которого до сих пор не выявлена. В результате болезни происходит васкулитное поражение мелких и крупных коронарных артерий и сосудов, а также образованием аневризм, тромбов и разрывов.
Провоцирующим фактором служит повышенный уровень Т-лимфоцитов из-за наличия антигенов на стрептококки и стафилококки, однако это лишь гипотеза, которая еще не нашла научного подтверждения.
Болезнь чаще всего развивается в раннем возрасте (1-5 лет), причем в 30 раз чаще у представителей монголоидной расы. По статистике, 80% больных — дети младше 3-х лет.
У мальчиков болезнь Кавасаки наблюдается в 1,5 раза чаще, чем у девочек. В медицинской практике есть случаи данного заболевания и у взрослых людей старше 30 лет.
Причины и патогенез
Конкретного объяснения появления заболевания нет. Однако выявлены некоторые закономерности и цикличность возникновения вспышек синдрома Кавасаки, например, сезонность, что говорит о возможной инфекционной природе недуга.
Кроме того, обследования больных пациентов показали наличие остатков неизвестных микроорганизмов в крови, напоминающих вирусы.
Основными возможными возбудителями считаются:
— спирохета;
— стафилококки;
— парвовирус;
— стрептококки;
— риккетсии;
— герпес;
— вирус Эпштейн-Бара;
— ретровирус.
Согласно еще одной теории, причина кроется в иммунной системе и наследственных факторах, то есть генах, так как азиаты чаще других страдают от болезни.
Возможной причиной в этом случае считают реакцию организма на токсин или инфекцию, запускающих механизм целого комплекса патологий.
Клиническая картина
Больные синдромом Кавасаки проходят через 3 стадии:
1.Острый фебрильный — от 7 до 10 дней.
2.Подострый — со 2-й по 3-ю неделю.
3.Период выздоровления — от месяца до нескольких лет.
Сперва у больного подымается температура тела, как при обычном ОРВИ, и начинается лихорадка. При отсутствии лечения лихорадка продолжается до 2-х недель. Чем дольше длится этот период, тем меньше шансов на выздоровление.
Далее возникают проблемы с кожными покровами: красные пятна, вздутия кожи, волдыри, сыпь и др. Возможно уплотнение кожи на подошвах ног и ладонях, при этом снижается подвижность пальцев. Данные симптомы сохраняются около 2-3 недель, затем кожа шелушится.
Также происходит поражение слизистой оболочки ротовой полости и глаз. В первую неделю у больных появляется конъюнктивит обоих глаз без выделений.
Слизистая оболочка страдает от сухости и кровотечения, например из десен, губы лопаются и трескаются, язык приобретает малиновый оттенок, а миндалины увеличиваются в размерах. В половине случаев наблюдается значительное увеличение в размерах шейных лимфоузлов.
Со стороны сердца и коронарной системы появляются следующие симптомы:
— миокардит;
— сердечная недостаточность;
— аритмия;
— тахикардия;
— боли в груди;
— аневризмы сосудов;
— инфаркт миокарда;
— перикардит;
— митральная недостаточность.
В каждом третьем случае заболевания у больных происходит поражение суставов в области голеностопа, коленей, кистей рук.
Также возможны диарея, боли в животе, тошнота, рвота, а иногда менингит или уретрит.
Диагностика
В медицинской практике принято считать, что поводом на возможное наличие заболевания служит непрекращающаяся лихорадка на протяжении 5 дней и более. Кроме этого должны присутствовать хотя бы 4 из 5 следующих симптомов:
— конъюнктивит обоих глазных яблок;
— сыпь в паху, на стопах и спине;
— воспаленная слизистая ротовой полости, языка и губ;
— отеки кистей и стоп;
— увеличение лимфоузлов и миндалин.
Если у больного есть аневризмы коронарных сосудов, то достаточно 3-х признаков.
Лабораторные исследования дают мало информации. У пациента повышенный уровень лейкоцитов и тромбоцитов. Биохимия крови показывает чрезмерное количество иммуноглобулина, трансаминаза и серомукоида. В моче наблюдается лейкоцитурия и протеинурия.
В качестве дополнительной диагностики проводят ЭКГ сердца, рентген грудного отдела, УЗИ сердца, а также ангиографию коронарных артерий. В некоторых случаях требуется проведение люмбальной пункции.
Для дифференцирования синдрома Кавасаки могут проводиться и другие исследования, чтобы отличить данное заболевание от кори, краснухи, скарлатины и других недугов со схожими симптомами.
Последствия и осложнения
Осложнения после болезни Кавасаки возникают редко, в результате ослабленного иммунитета или неверного лечения. Это приводит к следующим последствиям:
— миокардит;
— артрит;
— аневризмы коронарных сосудов;
— гангрена;
— водянка желчного пузыря;
— вальвулит;
— отит;
— асептический менингит;
— диарея.
Методы лечения
Радикальных методов терапии заболевания не существует.
Болезнь не поддается лечению стероидами или антибиотиками.
Единственный эффективный способ — внутривенные инъекции иммуноглобулина и ацетилсалициловой кислоты одновременно.
Иммуноглобулин купирует происходящие в сосудах патологии и воспалительные процессы, тем самым препятствуя образованию аневризм.
Ацетилсалициловая кислота снижает риск появления тромбов и оказывает противовоспалительное действие. Кроме того, оба препарата снижают температуру тела, устраняют лихорадку и облегчают состояние больного.
Дополнительно могут назначаться антикоагулянты по показанию врача для профилактики образования тромбоза. Это обычно Варфарин и Клопидогрел.
Терапия кортикостероидами в данном случае опасна, так как повышается риск коронарного тромбоза сосудов.
Прогноз к выздоровлению
В абсолютном большинстве случаев прогноз положительный. Общий курс лечения длится в среднем 3 месяца. Смертность от болезни Кавасаки составляет порядка 1-3%, в основном от тромбоза сосудов и их последующего разрыва или инфаркта миокарда.
Около 20% пациентов, перенесших заболевание приобретают необратимые изменения стенок коронарных сосудов, что в будущем становится причиной атеросклероза, ишемии сердца и повышенного риска инфаркта миокарда.
Этому способствуют курение и гипертония. Все больные обязательно должны находиться под постоянным наблюдением кардиолога всю жизнь и хотя бы раз в 5 лет проводить полное обследование сердца и коронарной системы.
Рекомендации
Истинные причины болезни до сих пор неизвестны, поэтому конкретных рекомендаций нет.
Необходимо лишь своевременно лечить любые инфекционные заболевание и при любых тревожных симптомах обращаться за врачебной помощью.
Болезнь Кавасаки — редкое и малоизученное заболевание. Оградить ребенка от него практически невозможно. Важно лишь тщательно изучить данное заболевание, чтобы быть способным вовремя его выявить и обратиться к врачу.
Это важно, так как на ранних этапах болезнь успешно купируется с минимальным риском для здоровья. Если же затянуть с лечением, то есть вероятность образования тромбов и появления аневризм, способных привести к летальному исходу.
Источник: https://pediatrio.ru/b/bolezn-kavasaki/u-detej-8.html
Источник
