Синдром кавасаки код мкб
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Болезнь Кавасаки.
Болезнь Кавасаки
Описание
Болезнь Кавасаки — системный артериит, поражающий крупные, средние и мелкие артерии, сочетающийся с кожно-слизистым лимфатическим синдромом.
Впервые заболевание описано Кавасаки в 1967 г. В Японии. Встречается главным образом в раннем детском возрасте, преимущественно среди представителей желтой расы.
Симптомы
Различают три периода болезни: острый — 1-1,5 недели; подострый — 2-4 недели; период выздоровления — от нескольких месяцев до нескольких лет.
Основные проявления болезни следующие.
*Лихорадка — без лечения продолжается около 2 недель. Более длительное ее существование считается неблагоприятным прогностическим фактором.
*Поражение кожи и слизистых оболочек:
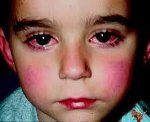
-в первые 5 недель от начала лихорадки появляется полиморфная сыпь в виде уртикарной экземы, макулопапулезными элементами с локализацией преимущественно на туловище, проксимальных отделах конечностей, в области промежности. В дальнейшем появляются эритема, уплотнение кожи в области подошв и ладоней (очень болезненные), ограничивающие подвижность пальцев; через 2-3 недели в области эритематозных участков начинается обильное шелушение;
-в течение недели от начала болезни развивается двусторонний конъюнктивит, у некоторых больных возможно сочетание с передним увеитом;
-гиперемия и сухость слизистой оболочки полости рта, трещины и кровоточивость губ, покраснение и увеличение миндалин, язык ярко красный (малиновый).
*Поражение лимфатических узлов — наиболее часто наблюдается одно- или двустороннее увеличение шейных лимфоузлов.
*Поражение сердечно-сосудистой системы:
-миокардит (тахикардия, ритм галопа, аритмии сердца, кардио-мегалия) часто приводит к развитию острой сердечной недостаточности;
-перикардит (редко);
-через 5-7 недель от начала лихорадки у 25% больных обнаруживаются дилатации и аневризмы коронарных артерий в проксимальных отделах, возможно развитие инфаркта миокарда; формирование аневризм возможно также в подключичных, локтевых, бедренных, подвздошных артериях; формируется митральная или аортальная недостаточность (редко).
*Поражение суставов (у 1/3 больных) проявляется артралгиями или полиартритами мелких суставов кистей, стоп, коленных и голеностопных суставов; обычно суставный синдром продолжается около 3-4 недель.
*Поражение желудочно-кишечного тракта проявляется болями в животе, рвотой, диареей (не у всех больных).
*В некоторых случаях бывают уретрит, асептический менингит.
Диагностические критерии (предложены Rauch, Hurwitz):
1. Лихорадка не менее 5 дней.
2. Двустороннее покраснение конъюнктивы.
3. Изменение слизистых оболочек верхних дыхательных путей; покраснение миндалин, губ, сухость, отек губ, «малиновый» язык.
4. Изменения периферических отделов конечностей: отек, эритема, шелушение кожи.
5. Полиморфная (не везикулярная) сыпь, преимущественно на туловище.
6. Шейная лимфаденопатия.
Развитие указанных признаков не должно быть связано с каким-либо другим заболеванием. Диагноз болезни Кавасаки считается достоверным при наличии 5 из 6 критериев.
Лейкоцитоз. Понос (диарея). Рвота. Тромбоцитоз. Увеличение шейных лимфоузлов.

Болезнь Кавасаки
Причины
В качестве возможного этиологического фактора обсуждается роль инфекционного фактора — вирусов Эпштейн-Барра, герпеса, ретровирусов, риккетсий. Не исключается большое значение наследственной предрасположенности. Иммуногенетическим маркером заболевания является антиген HLA BW22 (в Японии). Основным механизмом развития болезни Кавасаки является иммуно-комплексное воспаление (вырабатываются антитела к эндотелию артерий). На мембране эндотелия появляется антиген Кавасаки, с которым взаимодействуют антитела.
Лечение
В 2002 году были разработаны четкие рекомендации с целью оказания помощи британским педиатрам в выборе обоснованного ведения больных с болезнью Кавасаки. Это инструкции, основанные на имеющихся доказательствах. С момента публикации этих рекомендаций появились новые данные относительно использования ВВИГ (внутривенный иммуноглобулин), аспирина и кортикостероидов. Быстрое распознавание болезни и раннее лечение необходимы с целью снижения смертности.
Подчеркивается что и неполные случаи могут быть подвергнуты лечению, есть предположения, что они чаще приводят к изменениям коронарных артерий, чем полные случаи.
Рекомендации ориентированы на детей до года из-за пика заболеваемости в этом возрасте, однако авторы рекомендуют, чтобы все неполные случаи лечились, по усмотрению врача; дети более старшего возраста и все неполные случаи так же должны быть в сфере применения этих рекомендаций.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
- Описание
- Причины
- Симптомы (признаки)
- Диагностика
- Лечение
Краткое описание
Синдром Кавасаки — острое лихорадочное заболевание детского возраста, характеризующееся поражением коронарных и других сосудов с возможным образованием аневризм, тромбозов и разрывов сосудистой стенки. Статистические данные. Заболеваемость в США составляет • 44 заболевших на 100 000 детей, являющихся выходцами из Азии • 10 заболевших на 100 000 детей, не являющихся выходцами из Азии. Для России является казуистикой. Преобладающий возраст — 1–5 лет. Преобладающий пол — мужчины 1,5:1.
Код по международной классификации болезней МКБ-10:
- M30.3 Слизисто-кожный лимфонодулярный синдром [кавасаки]
Причины
Этиология неизвестна. Основной гипотезой считают наличие стафилококковых и стрептококковых суперантигенов, стимулирующих популяцию Т — лимфоцитов, что приводит к развитию иммунных реакций на Аг эндотелиальных клеток. Васкулит при синдроме Кавасаки поражает в основном артерии среднего калибра. Расщепление наружной и внутренней эластических мембран сосудов приводит к развитию аневризм. Интима утолщается, просвет сосуда сужается и способен тромбироваться.
Генетические особенности. Обнаруживают ассоциацию с Аг HLA — Bw22 (среди детского населения Японии), HLA — Bw51 (в Европе, Израиле). У сибсов частота поражения несколько выше, чем в общей популяции.
Патоморфология. В острую фазу возможна нейтрофильная инфильтрация перикарда, миокарда, эндокарда и эндотелия сосудов. Наблюдают васкулиты с поражением внутренних органов, некрозы, приводящие к аневризматической дилатации артерий среднего калибра. На 2 — й неделе заболевания преобладает мононуклеарная инфильтрация, постепенно исчезающая с развитием фиброза или без него.
Симптомы (признаки)
Клиническая картина
• Лихорадка, как правило, выше 39,9 °С, ремитирующая, продолжительностью 2–3 нед, не уменьшающаяся при приёме жаропонижающих препаратов; снижение лихорадки наблюдают через 1–2 дня после в/в введения иммуноглобулина • Кожный синдром •• Полиморфная сыпь — пятнистая, скарлатиноподобная, кореподобная, эритематозная; редко наблюдают везикуло — пустулёзную сыпь •• Сыпь на коже промежности, сменяющаяся шелушением •• Покраснение ладоней и подошв на 3–5 — й день болезни. Шелушение кончиков пальцев в фазе реконвалесценции •• Плотный отёк кистей и стоп на 4–7 — й день болезни • Поражение конъюнктивы глаз без экссудации и нагноения.
• Поражение губ и слизистой оболочки рта •• Трещины, язвочки на губах •• «Клубничный» язык •• Слизистая оболочка рта и глотки диффузно инъецирована • Шейная лимфаденопатия — лимфатические узлы плотные, иногда болезненные, диаметром более 1,5 см • Поражение ССС •• Тахикардия, несоответствующая степени повышения температуры тела •• Миокардит •• Перикардит, часто субклинический •• Аневризмы коронарных и других артерий среднего калибра •• ИМ • Поражение ЖКТ •• Диарея •• Некалькулёзный холецистит •• Панкреатит • Поражение мочевыделительной системы •• Гломерулонефрит •• Уретрит • Поражение лёгких •• Пневмонит •• Ателектазы •• Плеврит • Поражение суставов •• Артралгии •• Артриты с поражением лучезапястных, коленных и голеностопных суставов на 3 — й неделе заболевания • Поражение нервной системы •• Повышенная возбудимость, непропорциональная степени повышения температуры тела •• Асептический менингит •• Периферическая невропатия.
Диагностика
Лабораторные данные • Анемия (нормохромная нормоцитарная) • Лейкоцитоз (12–40´109/л) • Тромбоцитоз до 750–1500´109/л на 2–3 нед заболевания. При тяжёлой патологии коронарных сосудов и ИМ возможна тромбоцитопения • Увеличение СОЭ • Незначительное повышение уровня билирубина и трансаминаз • Плеоцитоз в ликворе• Повышенная концентрация СРБ • ОАМ: возможна протеинурия, лейкоцитурия.
Инструментальные данные • ЭКГ — аритмии, ишемия миокарда • ЭхоКГ — кардиомиопатия, перикардит • Коронарная ангиография — выявляют множественные стенозы коронарных артерий, чередующиеся с их аневризмами, создающие патогномоничную картину «жемчужных бус».
Диагностическая тактика. В России синдром Кавасаки наблюдают редко, поэтому среди причин лихорадки неясного генеза у ребёнка синдром Кавасаки является диагнозом исключения.
Диагностические критерии. Для постановки диагноза синдрома Кавасаки необходимо наличие лихорадки более 5 дней и любых 4 нижеперечисленных критерия • Двусторонняя конъюнктивальная инъекция • Изменения на губах или в полости рта: «клубничный» язык, эритема или трещины на губах, инъецирование слизистой полости рта и глотки • Любые из перечисленных изменений, локализованные на конечностях •• Эритема ладоней или стоп •• Плотный отёк кистей или стоп на 3–5 — й день болезни •• Шелушение на кончиках пальцев на 2–3 — й неделе заболевания • Полиморфная экзантема на туловище без пузырьков или корочек • Острая негнойная шейная лимфаденопатия (диаметр одного лимфатического узла >1,5 см).
Дифференциальная диагностика • Острая ревматическая лихорадка поддаётся лечению пенициллинами; в крови выявляют антистрептококковые АТ • Скарлатина: имеется эпидемиологический анамнез, характерная сыпь, приводящая к шелушению; применение антибиотиков уменьшает лихорадку • Корь: необходимо оценить эпидемиологический анамнез, наличие характерной сыпи • Синдром Стивенса–Джонсона • ВИЧ — инфекция (необходимо определение АТ в крови).
Лечение
ЛЕЧЕНИЕ
Общая тактика. Проводят противовоспалительную, антитромботическую терапию, направленную на снижение частоты развития патологии коронарных сосудов.
Лекарственное лечение • Иммуноглобулин по 2 г/кг/сут, вводимый в/в однократно в течение 10 часов (в сочетании с ацетилсалициловой кислотой 100 мг/кг/сут в течение 14 дней, затем 3–5 мг/кг/сут в течение нескольких недель) снижает риск образования аневризм • Гепарин с последующей заменой на непрямые антикоагулянты — при больших или множественных аневризмах • ГК могут обусловить увеличение частоты образования аневризм, поэтому их применяют только при крайней необходимости.
Хирургическое лечение. При непротяжённом поражении проксимальных сегментов коронарных артерий выполняют коронарное шунтирование. Мнения относительно предпочтительного использования для шунтирования аутоартерий или аутовен расходятся.
Осложнения • Осложнения со стороны ССС: ИМ, вальвулит, миокардит, разрывы аневризм с развитием гемоперикарда • Другие осложнения: асептический менингит, артрит, средний отит, водянка жёлчного пузыря, диарея, периферическая гангрена.
Прогноз. У нелеченых больных аневризмы коронарных артерий развиваются в 25% случаев. Лечение в/в иммуноглобулином снижает риск развития аневризм до 10%. Спонтанную регрессию аневризм венечных сосудов наблюдают у половины пациентов, однако риск коронарных событий у них остаётся таким же высоким, как у пациентов с персистирующими аневризмами.
Синонимы • Слизисто — кожный лимфонодулярный синдром • Детский полиартериит.
МКБ-10 • M30.3 Слизисто — кожный лимфонодулярный синдром [Кавасаки]
Источник
Рубрика МКБ-10: M30.3
МКБ-10 / M00-M99 КЛАСС XIII Болезни костно-мышечной системы и соединительной ткани / M30-M36 Системные поражения соединительной ткани / M30 Узелковый полиартериит и родственные состояния
Определение и общие сведения[править]
Болезнь Кавасаки
Синонимы: слизисто-кожный лимфонодулярный синдром
Болезнь Кавасаки — это лихорадочный, системный, самоограничивающийся васкулит, поражающий детей и характеризующийся воспалением сосудов среднего размера, сопровождаемый образованием аневризм коронарных артерий, которые могут угрожать жизни. Болезнь Кавасаки является наиболее распространенной причиной приобретенного заболевания сердца у детей в развитых странах и является фактором риска развития ишемической болезни сердца во взрослой жизни.
Болезнь Кавасаки встречается во всем мире, но она особенно распространена в азиатской популяции. Ежегодная заболеваемость в Европе среди детей в возрасте до 5 лет составляет 1/12 500-1 / 11 000 человек.
Этиология и патогенез[править]
Этиология неизвестна, предложено несколько патогенных теорий (заражение токсин-секретирующим микроорганизмом и процессом, управляемым суперантигеном). Генетика, по-видимому, играет важную роль, поскольку заболевание гораздо чаще встречается у азиатских популяций. В исследованиях по всему генотипу были определены одиночные нуклеотидные полиморфизмы, которые могли бы придать повышенную восприимчивость к заболеванию и его осложнениям.
Патологическая анатомия. У 70% больных имеются физикальные и электрокардиографические признаки поражения сердца. Часто поражаются суставы, почки, ЖКТ и ЦНС. В крупных сосудах образуются аневризмы, чаще всего они выявляются в коронарных артериях.
Клинические проявления[править]
Медианный возраст начала заболевания составляет 2 года (75% пациентов старше 5 лет).
Заболевание начинается остро с появления следующих симптомов.
1) Гектическая лихорадка, длящаяся не менее 5 сут.
2) Двусторонний конъюнктивит.
3) Поражение губ и слизистой рта — сухость, трещины и выраженная гиперемия губ, гипертрофия сосочков языка (земляничный язык), разлитая гиперемия слизистой ротоглотки.
4) Поражение дистальных отделов конечностей — эритема ладоней и подошв, отек кистей и стоп, шелушение кожи, особенно на кончиках пальцев.
5) Полиморфная сыпь.
6) Острый асептический шейный лимфаденит.
Диагноз болезни Кавасаки ставят при наличии лихорадки в сочетании с любыми четырьмя из перечисленных выше признаков заболевания.
Аневризмы коронарных артерий — опасное для жизни осложнение, которое возникает в подострой фазе (через 6-8 недель после начала) у 20-35% нелеченных детей. Регрессия больших аневризм (> 8 мм) очень маловероятна, в то время как незначительные аневризмы обычно преходящи.
Атипичные симптомы включают миокардический перикардит, клапанную регургитацию, гепатит, диарею, боли в животе, водянку желчного пузыря, артралгию, артрит, миалгию, асептический менингит, сенсоневральную потерю слуха, уретрит и стерильную пиурию.
Слизисто-кожный лимфонодулярный синдром (болезнь Кавасаки): Диагностика[править]
Диагноз клинический, полная болезнь Кавасаки определяется лихорадкой и 4/5 стандартных клинических критериев (поражения конечностей, полиморфная сыпь, инъекция конъюнктивы, изменения вна губах и полости рта, шейная лимфаденопатия). Неполная болезнь Кавасаки может быть диагностирована в случае продолжительной лихорадки, 2-3 / 5 стандартных критериев и конкретных признаков ишемической болезни, особенно аневризмы коронарных артерий, когда исключены другие причины коронарного васкулита.
Лабораторные исследования. Артериит при болезни Кавасаки морфологически не отличается от узелкового периартериита. Поскольку изменения часто ограничены коронарными артериями, биопсия которых невозможна, диагноз болезни Кавасаки основан на данных физикального исследования, ЭКГ, ЭхоКГ и иногда ангиографии.
Дифференциальный диагноз[править]
Дифференциальный диагноз болезни Кавасаки включает аутоиммунные и аутовоспалительные заболевания (например, системную красную волчанку, узелковый полиартериит и саркоидоз), бактериальные инфекции (например, синдром бактериального токсического шока, лептоспироз), вирусные инфекции (например, корь, энтеровирус, вирус Эпштейна-Барра) , а также токсины или лекарственные реакции.
Слизисто-кожный лимфонодулярный синдром (болезнь Кавасаки): Лечение[править]
Раннее введение иммуноглобулина для в/в введения уменьшает поражение коронарных артерий до менее 5% пациентов. Иммуноглобулин для в/в введения вводят в разовой дозе 2 г/кг (в течение 24 часов) до 10-го дня с начала болезни. В случае неэффективности, назначают метилпреднизолон, преднизолон, а также инфликсимаб можно рассматривать как лечение второй линии. Высокие дозы аспирина (80-100 мг / кг / день) обычно назначают в фебрильной фазе с последующими низкими (антитромбоцитарными) дозами (3-5 мг / сут) в течение 6-8 недель.
Профилактика[править]
Прочее[править]
Прогноз
Несложные случаи разрешаются без осложнений, в то время как пациенты с аневризмой коронарных артерий подвергаются риску развития серьезных сердечно-сосудистых осложнений и долгосрочный результат может быть осложнен преждевременной ишемической болезнью сердца.
Источники (ссылки)[править]
https://www.orpha.net
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Иммуноглобулин для в/в введения
Источник
