Синдром кабуки это одно и то же


Синдром Кабуки – это редко встречающееся моногенное заболевание, характеризующееся своеобразными фенотипическими признаками и интеллектуальной дефицитарностью. Больные имеют лицевые особенности (миндалевидный разрез глаз, страбизм, арочные брови, широкую переносицу, низко посаженные оттопыренные уши и др.), скелетные аномалии, пороки внутренних органов, олигофрению. Диагностика основывается на клинических критериях, подтвержденных генетическими анализами. Лечение сводится к коррекции врожденных аномалий, угрожающих жизни и здоровью ребенка, терапии сопутствующих расстройств (аутоиммунных, эндокринных, инфекционных и др.).
Общие сведения
Синдром маски Кабуки (синдром грима Кабуки) получил свое название по внешнему виду и выражению лица больных, придающих им сходство с персонажами одноименного японского театра. Известно, что актеры театра Кабуки наносят на лицо специальный грим, особо выделяя глаза и брови, а в кульминационные моменты представления застывают на месте, устремив взгляд в одну точку и сводя глаза к переносице. Патология описана в 1981 году двумя авторами, представившими наблюдения за пациентами с характерными фенотипическими чертами, и в их честь именуется также синдромом Ниикава-Куроки. Синдром относится к категории орфанных: в Японии его частота составляет 1:32000, на Западе – 1:86000. На сегодняшний день описано порядка 350 случаев заболевания.
Синдром Кабуки
Причины
Патология имеет гетерогенную этиологию. Известно, что синдром является врожденным. Большая часть диагностированных случаев заболевания носит спорадический характер и развивается вследствие мутаций, возникающих «де ново». Факторы, влияющие на изменчивость, не определены. В 2010-2012 г.г. изучены две наиболее часто регистрируемые наследственные формы синдрома, в основе которых лежат мутации генов:
- KMT2D (MLL2). Ген кодирует лизин-специфическую метилтрансферазу 2D, расположен в локусе 12q13.12. Мутация вызывает первый тип заболевания (KS1) с аутосомно-доминантным наследованием. Обнаруживается у 70% пациентов.
- KDM6A. Ген расположен на участке Xp11.3, кодирует лизин-специфичную 6А деметилазу, выступает кофактором KMT2. Генный дефект связан с развитием второго типа синдрома (KS2), имеющего наследование, сцепленное с Х-хромосомой. Составляет около 5% случаев патологии.
В генетических исследованиях встречаются данные о сочетании синдрома Кабуки с другими наследственными заболеваниями: синдромом Фрейзера, гипокалиемическим периодическим параличом, синдромом Фанкони, сахарным диабетом 1 типа. Сообщается о наличии у больных структурных перестроек хромосом, таких как кольцевая Х-хромосома, транслокации, дупликации, инверсии 8 хромосомы. Относительно небольшая выборка пациентов и сравнительно недавнее внедрение молекулярно-цитогенетических методов диагностики оставляют перспективы для дальнейших исследований этиологии синдрома.
Патогенез
Ввиду неполной изученности причин синдрома Ниикава-Куроки патологические механизмы также остаются недостаточно ясными. Наиболее освещены роль и влияние мутаций в генах KMT2D и KDM6A. Оба гена выступают эпигенетическими регуляторами модификации гистонов (ядерных белков) и играют важную роль в процессе экспрессии генов. Дефекты кодируемых ими ферментов изменяют метилирование лизина в гистоне H3, что приводит к развитию гетерогенных врожденных аномалий (черепно-лицевых, скелетных, висцеральных), неврологических и эндокринных нарушений. Кроме этого, KMT2D и KDM6A принимают участие в дифференцировке наивных CD4+ Т-лимфоцитов в иммунокомпетентные клетки. Этим объясняется тот факт, что у многих пациентов с синдромом Кабуки отмечаются иммунные нарушения, проявляющиеся как снижением противоинфекционной защиты, так и аутоиммунными расстройствами.
Симптомы
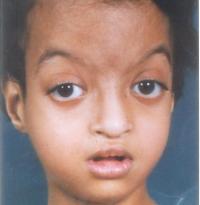
Клиническая картина характеризуется множественными дефектами, затрагивающими различные анатомические системы: лицевой скелет, опорно-двигательный аппарат, кожные покровы, сердечно-сосудистую систему, ЖКТ, мочеполовые органы, анализаторы и пр. Также выявляются нарушения неврологического, эндокринного, иммунного статуса различной степени выраженности. Наиболее патогномоничны для синдрома лицевой дисморфизм, который делает лица пациентов, похожими на маску актеров театра кабуки, низкорослость и снижение интеллекта.
Лицевые аномалии включают микроцефалию, высоко поднятые (аркообразные) брови, гипертелоризм, антимонголоидную глазную щель (опущение наружных уголков глаз относительно внутренних), эктропион нижнего века. Дополняют портрет больного с синдромом Кабуки низко расположенные торчащие и деформированные уши, широкий приплюснутый нос, маленький рот с тонкими губами. Реже отмечается голубоватая окраска склер, небные расщелины, заячья губа, микрогнатия, аномалии зубов (гиподонтия, микродонтия, неправильный прикус). Своеобразное выражение лица заметно уже в раннем детстве, с годами же черты приобретают еще более грубый и гротескный вид.
Отклонения в развитии костно-суставной системы представлены деформацией позвонков, сколиозом, недоразвитием трубчатых костей, полиморфными аномалиями пальцев рук (брахидактилией, синдактилией, арахнодактилией, клинодактилией), деформацией стопы. Уже на первом году жизни обнаруживается задержка роста, в последующем низкорослость сохраняется и становится более заметной. Характерна гипермобильность суставов, являющаяся причиной частых вывихов. Со стороны кожных покровов встречается гиперэластичность кожи, наличие гипо- и гиперпигментированных пятен, гиперемия кожи лица, алопеция и гирсутизм. Важный дерматоглифический маркер – выступающие подушечки пальцев рук.
Из висцеральных пороков при синдроме Кабуки наиболее часты и клинически значимы ВПС (дефекты перегородок, единственный желудочек, коарктация аорты, тетрада Фалло, транспозиция магистральных сосудов), аномалии ЖКТ (незавершенный поворот кишечника, атрезия ануса, врожденные диафрагмальные грыжи), пороки развития мочевого тракта (гидронефроз, подковообразная почка). У девочек может отмечаться преждевременное телархе, у мальчиков – крипторхизм, гидроцеле и микропенис.
Анатомическим дефектам сопутствуют функциональные расстройства ‒ синдромы мальабсорбции и холестаза, сердечные блокады, мочеточниковый рефлюкс. Патология зрительного анализатора включает миопию, астигматизм, катаракту, птоз, косоглазие. У большинства детей диагностируется тугоухость.
У 80% пациентов обнаруживаются неврологические нарушения: гипотонус мышц, тремор, судороги, эпилепсия, ЗПРР. Степень олигофрении варьирует от слабой до умеренно выраженной. Могут наблюдаться черты аутистического поведения, обсессивно-компульсивный синдром.
Ввиду дефектов иммунной регуляции и снижения уровня сывороточных Ig отмечаются частые инфекции, аутоиммунные патологии (тромбоцитопеническая пурпура, геморрагический васкулит.), гематологические заболевания (гемолитическая анемия). Из гормональных нарушений наиболее часты СД 1 типа, врожденный гипотиреоз, снижение секреции СТГ и АКТГ, ожирение.
Осложнения
Потенциальные осложнения тесно связаны с теми мультисистемными поражениям, которые имеются у ребенка. У новорожденных возможны серьезные нарушения сосания и глотания, требующие установки желудочного зонда или гастростомы. Также в младенчестве отмечаются необъяснимые эпизоды гипогликемии, угрожающие переходом в гипогликемическую кому. Врожденные пороки сердца могут вызывать серьезные гемодинамические расстройства, требующие проведения кардиохирургических вмешательств. Частые ОРВИ нередко осложняются отитами, пневмониями. Прогрессирующая атрофия зрительных нервов может приводить к слепоте. У больных с синдромом Кабуки имеется повышенный риск развития лимфолейкоза и неходжкинских лимфом.
Диагностика
Основная проблема диагностики – низкая информированность специалистов первичного звена о данном синдроме, отсутствие четко выработанных клинических критериев и методов лабораторной верификации заболевания. Диагноз в основном устанавливается на основании фенотипичеких маркеров; в крупных медицинских центрах доступно генетическое тестирование. Первичная диагностика проводится генетиком, однако пациенты с синдромом Кабуки требуют обследования и курации целым рядом специалистов: педиатром, кардиологом, неврологом, ортопедом, урологом, иммунологом, ортодонтом и т. д. Этапы обследования включают:
- Портретную диагностику. Ядро признаков составляют лицевые стигмы, отставание в росте, скелетные аномалии. Кроме высокочастотных проявлений учитываются и редко встречающиеся атипичные признаки, известные по описаниям отдельных клинических наблюдений (витилиго, множественные гемангиомы, гипоспадия).
- Генетические исследования. Выполняются в специализированных лабораторных центрах. Позволяют изучить мутационный статус генов MLL2 и KDM6A. Для проведения высокоточной диагностики используются методы флюоресцентной (FISH) и сравнительной геномной гибридизации на микрочипах (aCGH). Обязательно обследование родителей на наличие аналогичных мутаций.
- Лабораторную диагностику. Гемограмма характеризуется тромбоцитопенией, лейкопенией, нейтропенией. Для обнаружения сопутствующих нарушений проводятся гормональные и иммунологические анализы. Исследуется гликемический профиль, уровень гормонов щитовидной железы и гипофиза, иммуноглобулинов, ЦИК.
- Инструментальное обследование. Осуществляется с целью выявления сопутствующих органных нарушений. Первоочередная диагностика включает ЭхоКГ, УЗИ органов брюшной полости и почек, рентгенографию костей и позвоночника. При эписиндроме выполняется видео-ЭЭГ-мониторинг. Дополнительно проводится офтальмологическое обследование, аудиометрия.
При высоких рисках рождения ребенка с генетическими аномалиями назначается инвазивная пренатальная диагностика с последующим полногеномным секвенированием. Дифференциальная диагностика осуществляется с другими генетическими синдромами, сопровождающимися множественными нарушениями развития: Ди Джорджи, Ван-дер-Вуда, Мельника-Фрейзера, Элерса-Данло, Чарджа и другими.
Лечение синдрома Кабуки
Ввиду генетической детерминированности заболевания полное излечение невозможно. Стандарты терапии синдрома не регламентированы, на практике применяется симптоматический подход к устранению тех нарушений, которые мешают развитию ребенка. Хирургическая патология (грыжи, ВПС, расщелины ЧЛО, атрезия анального канала, крипторхизм и т.п.) устраняются в ходе оперативного лечения.
Сопутствующие аутоиммунные расстройства корригируются назначением глюкокортикоидов, иммуносупрессоров, моноклональных антител. Рецидивирующие инфекционные процессы диктуют необходимость применения антибактериальных средств, внутривенного введения человеческого иммуноглобулина. При выявлении диабета 1-го типа решается вопрос о назначении инсулинотерапии.
Прогноз и профилактика
Дети, страдающие синдромом Кабуки, нуждаются в постоянном уходе и наблюдении, социальной адаптации, инклюзивном образовании. Семье, воспитывающей такого ребенка, требуется психологическая поддержка. В связи с большим количеством сложных дефектов (анатомических, иммунологических, эндокринных, неврологических) качество и продолжительность жизни пациентов снижены. Профилактика спорадических случаев синдрома не разработана, ведущую роль здесь отводится грамотной прегравидарной подготовке, исключению воздействия мутагенных факторов среды. Выяснить вероятность наследования синдрома Кабуки ребенком при наличии семейных случаев патологии позволяет генетическое консультирование.
Источник
Синдром Кабуки – редкое, многосистемное расстройство, характеризующееся множеством аномалий, включая отличительные черты лица, задержки роста, разную степень умственной неполноценности, скелетные аномалии, низкий рост.
Может возникнуть множество разнообразных дополнительных симптомов, влияющих на разные системы организма. Специфические симптомы значительно варьируются от человека к человеку. Мутация в одном из двух генов приводит к этому расстройству.

Первый ген – KMT2D (ранее MLL2), второй, встречающийся реже, – KDM6A. Клиническое генетическое тестирование доступно для обоих генов.
Синонимы

- Синдром макияжа;
- KMS;
- Синдром Ниикава-Куроки.
Синдром был зарегистрирован в 1981 году врачами из Японии. Ранее, он назывался синдромом Кабуки-макияжа, потому что лицо пострадавших детей было похоже на макияж актеров японского театра кабуки. После, слово «макияж» было отброшено.

Признаки и симптомы
Некоторые особенности присутствуют при рождении (врожденные). Другие функции становятся очевидными по мере взросления детей. Возникает широкий спектр результатов, влияющих на несколько систем органов.
Важно отметить, что затронутые лица могут не иметь всех признаков, рассмотренных ниже. Родители пострадавшего ребенка должны поговорить со своим врачом об особенностях и общем прогнозе.
Дети с синдромом Кабуки обладают характерным лицом, которое характеризуется:
- видными ресницами;
- арочными бровями;
- чрезмерно длинными отверстиями между веками (пальпебральные трещины);
- нижними веками, повернутыми наружу (вывернутые);
- широким носом с уплощенным или опущенным кончиком;
- большими уродливыми ушами.
Отличительный внешний вид, формируется на протяжении многих лет, медленно.

Особенности
- синеватый оттенок белых глаз (синие склеры);
- опускание верхнего века (птоз);
- смещенные глаза (косоглазие);
- высокая крыша рта;
- расщелиное небо;
- впадины нижней губы (ямы губ);
- аномально маленькая челюсть (микрогнатия).
Распространена задержка роста, обычно проявляется в течение первого года жизни (послеродовой дефицит роста). Он становится более заметным, поскольку дети становятся старше. Затронутые люди имеют рост заметно ниже среднего для своего возраста. В редких случаях наблюдается частичный дефицит гормона роста.

Наблюдаются умеренная умственная неполноценность. Тяжелая интеллектуальная инвалидность крайне редка, у некоторых нет умственной неполноценности.
Встречаются судороги, уменьшенный мышечный тонус (гипотония), микроцефалия, состояние, при котором окружность головы ненормально мала. Приступы развиваются сразу после рождения (неонатальный период) или в возрасте до 12 лет.
Некоторые испытывают задержки развития речи. Потеря слуха способствует этим задержкам. Развиваются поведенческие аномалии, в том числе тревожность, склонность к фиксации объектов или действий. Они также могут не любить определенные раздражители, включая шумы, запахи, текстуры.
Дети с синдромом Кабуки часто испытывают трудности при кормлении, включая гастроэзофагеальный рефлюкс, плохую способность к всасыванию, затруднение всасывания или переваривания питательных веществ из пищи (мальабсорбция). Следовательно, многие не набирают вес, рост.
Некоторые восприимчивы к инфекциям, включая инфекции верхних дыхательных путей, пневмонию. Возникают рецидивирующие ушные инфекции (средний отит), которые способствуют потере слуха.
Сообщалось о ненормальных заболеваниях зубов, таких как отсутствие, смещение, повреждение. Отмечаются небольшие, тонкие ногти на ногах.

Опорно двигательная система
Наблюдаются скелетные аномалии:
- аномально короткие пальцы;
- мизинцы, согнутые (клинодактильно);
- плоские ноги;
- свободные (слабые) суставы;
- патологии позвонков;
- уродства черепно-мозговые;
- аномальная кривизна позвоночника (сколиоз, кифоз).
Затронутые лица склонны к вывиху бедер или коленных чашечек.

Сердечно-сосудистая система
Некоторые имеют аномалии сердца, которые присутствуют с рождения (врожденные пороки сердца). Двумя наиболее часто встречающимися сердечными дефектами у детей с синдромом Кабуки являются отверстия в мембранах (перегородках), отделяющих камеры сердца (дефекты желудочков, предсердной перегородки) и сужение аорты (коарктация).
Урология
Присутствуют дополнительные функции, связанные с различными системами органов. Возможные аномалии почек:
- мальформация или недостаточное развитие (почечная дисплазия, гипоплазия);
- препятствие нормальному потоку мочи из почек (гидронефроз);
- слияние почек у основания, образующих форму подковы.
Желудочно-кишечная
Желудочно-кишечные аномалии:
- мальротация толстой кишки;
- отсутствие или закупорка анального отверстия (анальная атрезия).
Сообщалось об иммунологических недостатках. Пострадавшие женщины испытывают раннее начало развития молочной железы (преждевременный токларх), у мужчин могут быть неопущенные яички (крипторхизм). Пострадавшие испытывают быстрый прирост веса в период полового созревания.

Причины
Исследователи из университета Вашингтона (2010год) сообщили, что мутации гена KMT2D (ранее MLL2) ответственны за синдром Кабуки. В 2012 году исследователи из Бельгии определили второй ген, KDM6A, который вызывает расстройство.
Большинство случаев, особенно тех, которые вызваны мутацией KMT2D, происходят впервые у пострадавшего без семейной истории расстройства. Однако сообщалось о семейном синдроме.
Исследователи подтвердили, что синдром Кабуки, вызванный доминирующей мутацией в KMT2D гене может быть передан потомству пострадавшего человека. Доминантные генетические расстройства возникают, когда для появления болезни необходима только одна копия аномального гена.
Аномальный ген может быть унаследован от любого из родителей или является результатом новой мутации (изменения гена) у пострадавшего человека.

Риск передачи потомству составляет 50% для каждой беременности независимо от пола ребенка. Переменная экспрессия означает, что расстройство проявляется совершенно разными способами. Чаще это новые, спонтанные мутации, которые происходят без предшествующей семейной истории.
Ген KDM6A расположен на Х-хромосоме и подвержен X-связанному наследованию. Женщины, у которых мутация KDM6A на одной Х-хромосоме, имеют более мягкие симптомы по сравнению с мужчинами, которые имеют мутацию в этом гене, хотя существуют исключения.
Также возможно, что женщина с мутацией KDM6A не имеет симптомов синдрома Кабуки. Большинство случаев, являются результатом новой мутации.
Женщины передают состояние детям, даже если имеют мягкие симптомы. Затронутый мужчина передаст ненормальный ген всем своим дочерям, но ни одному из сыновей.
Затронутые популяции
Синдром Кабуки поражает мужчин и женщин в равных количествах. Частота неизвестна, но, по оценкам, находится где-то между 1 из 32 000 – 86 000 человек в общей популяции. Заболевание встречается в самых разных станах и этнических группах.
Связанные нарушения
Особенности следующих расстройств сходны. Сравнения полезны для дифференциальной диагностики.
Синдром Тернера – редкое генетическое расстройство женщин, характеризующееся отсутствием полового развития в период полового созревания и невысоким ростом.
Следующие физические признаки – короткая шея с перепончатым внешним видом, дефекты сердца, аномалии почек, различные другие пороки развития. Наблюдается повышенная заболеваемость остеопорозом, диабетом типа II, гипотиреозом.
Синдром Тернера возникает, когда одна из двух Х-хромосом, обычно встречающихся у женщин, отсутствует или неполна.
Нарушения, связанные с IRF6, включают спектр проблем, вызванных аномалиями регуляторного фактора интерферона 6 (IRF6). Синдром Ван-дер-Вёде (VWS) находится на умеренном конце спектра, а подколенный птеригийный (PPS) находится в тяжелом конце спектра.

У людей с VWS могут быть только губные ямы, расщепленные губы, неба или комбинация этих аномалий. Физические особенности, связанные с синдромом подколенного птеригиума, включают:
- расщелинную губу, небо;
- нижние губные ямы;
- перепончатую кожу (птеригиум) на спине, обеих ногах (подколенную);
- мальформацию;
- недостаточное развитие гениталий;
- слияние пальцев (синдактию);
- адгезию верхней и нижней челюсти, верхних и нижних век.
Конусообразная складка кожи на большом пальце ноги является очень отличительным признаком состояния.
Несколько дополнительных расстройств имеют симптомы или физические признаки, которые обнаруживаются при синдроме Кабуки. Однако у этих расстройств обычно есть другие признаки, которые помогают их легко отличить. Такие расстройства включают:
- синдром Фринса;
- Рубинштейна-Таби;
- синдром КГБ;
- Робинью;
- синдром ФГ;
- Уивера.
Диагностика
Доступно клиническое генетическое тестирование для синдрома Кабуки. Анализ последовательности с последующим анализом удаления / повторения KMT2D обычно выполняется первым, так как большинство людей будут иметь мутацию в этом гене.
Если не обнаружено мутации KMT2D, последующий анализ последовательности дублирования KDM6A может быть выполнен. Когда подозревается Х-связанное наследование, генетическое тестирование мутации KDM6A рассматривается первым.
Приблизительно у 30% людей не будет обнаружена мутация KMT2D или KDM6A. Поэтому клинический диагноз основан на выявлении специфичных результатов, детальной истории, тщательной клинической оценки. Врачи опираются на 4 из 5 отличительных признаков:
- Своеобразие черт лица;
- Скелетные аномалии;
- Интеллектуальная недееспособность;
- Дерматоглифические аномалии, такие как эмбриональные подушечки пальцев;
- Постнатальный малый рост.
Анализы крови и генетические исследования используются для исключения других нарушений.
Стандартная терапия
Специального лечения синдрома Кабуки не существует. Лечение направлено на конкретные симптомы, которые проявляются у каждого человека. Оно может потребовать скоординированных усилий группы специалистов: педиатры, хирурги, кардиологи, стоматологи, логопеды, специалисты по проблемам слуха (аудиологи) и другие.
Раннее вмешательство важно для обеспечения того, чтобы дети с синдромом Кабуки достигли своего потенциала. Специальные услуги, которые могут быть полезны для пострадавших детей, включают специальное образование, физическую терапию, логопедию.
В некоторых случаях может использоваться сенсорная интеграционная терапия, при которой некоторые сенсорные действия предпринимаются для того, чтобы помочь регулировать реакцию ребенка на сенсорные стимулы.
Некоторые дети испытывающие трудности питания, могут потребовать размещения гастрономической трубки. При дефиците гормона роста назначается лечение дополнительным гормоном.
Конкретные симптомы требуют обращения к соответствующему специалисту. Например, при сердечных дефектах нужна помощь педиатрического кардиолога.
Различные аномалии лечат обычными методами. Например, потерю слуха исправляют использованием слухового аппарата или хирургией.
Дополнительные осложнения, такие как дислокация тазобедренного сустава, сколиоз, сердечные дефекты, расщепление неба, также могут быть устранены хирургическим путем. Генетическая консультация принесет пользу пострадавшим людям и их семьям.
По Маргарет Адам, MD, FAAP, FACMG, профессор педиатрии, отдела генетической медицины, Школы медицины Университета Вашингтона, Детской больницы Сиэтла.
Понравилась статья? Поделись с друзьями:
Источник
