Синдром эндогенной интоксикации в хирургии
Синдром эндогенной интоксикации. Клиника синдрома эндогенной интоксикации.
В настоящее время одной из наиболее сложных проблем интенсивной терапии является синдром эндогенной интоксикации (СЭИ), сопровождающий значительное количество патологических состояний (шок, перитонит, панкреатит и др.), которые по мере своего развития могут приводить к летальному исходу.
Прогрессирование эндотоксикоза обусловлено накоплением в крови различных по происхождению, химической структуре и биологическому воздействию веществ, именуемых эндотоксинами. Эндотоксины способствуют развитию острой почечно-печеночной недостаточности, сердечно-сосудистой недостаточности, острого респираторного дистресс-синдрома, приводя в конечном итоге к появлению крайне тяжелого состояния — синдрома мультиорганной дисфункции.
Эндогенная интоксикация — клинический синдром, возникающий при различных по этиологии патологических состояниях, обусловленных накоплением в тканях и биологических жидкостях организма продуктов нарушенного обмена веществ, метаболитов, деструктивных клеточных и тканевых структур, разрушенных белковых молекул, pi сопровождающийся функциональными и морфологическими поражениями органов и систем организма.
Выделяют три основных звена, которые определяют тяжесть состояния больных и выраженность клинической симптоматики: токсемия, нарушение микроциркуляции, угнетение функций собственных детоксицирующих и защитных систем организма.

Основным звеном патогенеза синдрома эндогенной интоксикации является токсемия. К сожалению, четкая дифференциация токсических веществ эндогенного происхождения практически невозможна. Однако в каждом конкретном случае можно выделить «первичные» и «вторичные» эндотоксины. Так, при ожогах, синдроме длительного раздавливания, облитерирующих сосудистых заболеваниях «первичными» являются продукты белковой деградации, «вторичными» — продукты естественного метаболизма, накопление которых в организме является следствием угнетения функций естественной детоксикации и экскреции.
Эндотоксемия, нарушая тонус периферических сосудов, реологию крови, кинетические и механические свойства форменных элементов крови, приводит к тканевой гипоксии, которая является одним из важных звеньев патогенеза СЭИ, течение которого усугубляется снижением функции органов естественной детоксикации и экскреции. Токсины блокируют места связывания молекул альбумина, что ведет к снижению эффективности проводимого медикаментозного лечения, поскольку этот белок является транспортным агентом для многих фармакологических препаратов.
Клиника синдрома эндогенной интоксикации.
Сопоставление экспериментальных и клинических исследований позволило выявить следующие стадии развития синдрома эндогенной интоксикации.
I стадия синдрома эндогенной интоксикации. Реактивно-токсическая возникает в ответ на формирование первичного деструктивного очага или травматического повреждения. Лабораторными признаками этой стадии являются повышение в крови уровней молекул средней массы (МСМ), продуктов перекисного окисления липидов (ДК и МДА), возрастание ЛИИ.
II стадия синдрома эндогенной интоксикации — стадия выраженной токсемии развивается после прорыва гастогематического барьера, когда в циркулирующую кровь попадают эндотоксины, образовавшиеся в первичном очаге интоксикации, с последующим распространением и накоплением в организме. В зависимости от состояния организма, его резистентности и исходного уровня детоксицирующих и иммунных систем выделяют компенсированную и декомпенсированную стадии выраженной токсемии.
III стадия синдрома эндогенной интоксикации — мультиорганной дисфункции (СМОД) наблюдается при дальнейшем прогрессировашш патологического процесса как следствие тяжелого повреждения эндотоксинами различных органов и систем с развитием их функциональной декомпенсацш!. Клинически эта стадия Проявляется нарушением сознания, гипоксией, выраженной сердечной Недостаточностью, олигурией, паралитической непроходимостью кишечника. В крови определяется высокая концентрация креатинина, мочевины, билирубина.
— Также рекомендуем «Маркеры эндогенной интоксикации. Диагностика эндогеннной интоксикации.»
Оглавление темы «Синдром эндогенной интоксикации и сепсис.»:
1. Синдром эндогенной интоксикации. Клиника синдрома эндогенной интоксикации.
2. Маркеры эндогенной интоксикации. Диагностика эндогеннной интоксикации.
3. Лечение эндогенной интоксикации. Интенсивная терапия эндогеннной интоксикации.
4. Гемосорбция. Механизмы действия гемосорбции. Плазмоферез. Фильтрационный плазмоферез.
5. Энтеросорбция. Форсированный диурез. Перитонеальный диализ.
6. Непрямая электрохимическая детоксикация. Ультрафиолетовое облучение крови.
7. Сепсис и септический шок.
8. Мониторинг жизненно важных функций при сепсисе. Поддержание адекватного газообмена при сепсисе.
9. Инфузионная терапия при сепсисе.
10. Инотропная поддержка при сепсисе.
Источник
Îñíîâíûå âèäû ýíäîòîêñèêîçà ó õèðóðãè÷åñêèõ áîëüíûõ. Àíàëèç îáùåêëèíè÷åñêèõ è ëàáîðàòîðíûõ ïðèçíàêîâ ýíäîòîêñèêîçà. Êðèòåðèè òÿæåñòè ýíäîãåííîé èíòîêñèêàöèè â õèðóðãè÷åñêîé êëèíèêå. Ïðèíöèïû ëå÷åíèÿ ýíäîòîêñèêîçà è óñòðàíåíèå òêàíåâîé ãèïîêñèè.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru/
ÝÍÄÎÃÅÍÍÀß ÈÍÒÎÊÑÈÊÀÖÈß Â ÕÈÐÓÐÃÈÈ
Ïîíÿòèå îá ýíäîãåííîé èíòîêñèêàöèè
Ïîä ñèíäðîìîì ýíäîãåííîé èíòîêñèêàöèè (ÑÝÈ) ïîíèìàþò êîìïëåêñ ñèìïòîìîâ, îáóñëîâëåííûõ íàêîïëåíèåì â òêàíÿõ è áèîëîãè÷åñêèõ æèäêîñòÿõ ýíäîòîêñèíîâ.
Ýíäîòîêñèêîç — íàêîïëåíèå òîêñè÷íûõ ìåòàáîëèòîâ â âûñîêèõ êîíöåíòðàöèÿõ â òêàíÿõ è áèîëîãè÷åñêèõ æèäêîñòÿõ (êðîâü, ëèìôà, öåðåáðîñïèíàëüíàÿ æèäêîñòü).
Ýíäîòîêñåìèÿ — ýòî íàêîïëåíèå òîêñè÷íûõ ìåòàáîëèòîâ â êðîâè.
Îñíîâíûå âèäû ýíäîòîêñèêîçà ó õèðóðãè÷åñêèõ áîëüíûõ
· Òðàâìàòè÷åñêèé ýíäîòîêñèêîç — âîçíèêàåò ïðè îñâîáîæäåíèè òåëà îò ñäàâëåíèÿ è âñàñûâàíèÿ â êðîâü ïîñòðàäàâøåãî ïðîäóêòîâ àóòîëèçà ðàçìîçæåííûõ òêàíåé.
· Èøåìè÷åñêèé ýíäîòîêñèêîç — íàðóøåíèÿ äîñòàâêè ê òêàíÿì êèñëîðîäà, ñóáñòðàòîâ îêèñëåíèÿ, óäàëåíèÿ ïðîäóêòîâ òêàíåâîãî ìåòàáîëèçìà.
· Èíôåêöèîííî-âîñïàëèòåëüíûé ýíäîòîêñèêîç — ôîðìèðîâàíèå ìåñòíîãî èíôåêöèîííî-âîñïàëèòåëüíîãî î÷àãà êàê ãëàâíîãî èñòî÷íèêà ýíäîãåííîé èíòîêñèêàöèè.
· Ìåòàáîëè÷åñêèé ýíäîòîêñèêîç — íà ôîíå âûñîêîé àêòèâíîñòè èñòî÷íèêà îáðàçîâàíèÿ òîêñè÷íûõ âåùåñòâ ñîáñòâåííûå ïðèðîäíûå ìåõàíèçìû äåòîêñèêàöèè îêàçûâàþòñÿ íåñîâåðøåííûìè.
· Äèñãîðìîíàëüíûé ýíäîòîêñèêîç — ïîâûøåííûé âûáðîñ ãîðìîíîâ ïàòîëîãè÷åñêè èçìåíåííûìè îðãàíàìè âíóòðåííåé ñåêðåöèè.
Îáùåêëèíè÷åñêèå è ëàáîðàòîðíûå ïðèçíàêè ýíäîòîêñèêîçà
Êëèíè÷åñêàÿ îöåíêà ýíäîòîêñèêîçà:
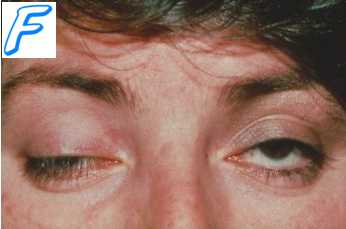
· ÖÍÑ — âîçáóæäåíèå èëè óãíåòåíèå ñîçíàíèÿ. Âûÿâëåíèå ïàòîëîãèè ÖÍÑ íå òðåáóåò êàêèõ-ëèáî ñïåöèàëüíûõ ìåòîäîâ.
Ïðè òÿæåëûõ ñòåïåíÿõ ýíäîòîêñèêîçà ó áîëüíûõ ãëóáîêàÿ ïñèõè÷åñêàÿ îãëóøåííîñòü (ñîïîð èëè êîìàòîçíîå ñîñòîÿíèå).
Ïðè ìåíåå òÿæåëîé èíòîêñèêàöèè ó áîëüíûõ îãëóøåíèå, äåëèðèé, ñóìåðå÷íîå ïîìðà÷åíèå ñîçíàíèÿ.
· Ãåìîäèíàìè÷åñêèå íàðóøåíèÿ
Òàõèêàðäèÿ ïðè îòñóòñòâèè êðîâîïîòåðè, òÿæåëîãî íàðóøåíèÿ âíåøíåãî äûõàíèÿ — îäèí èç ïðèçíàêîâ ýíäîãåííîé èíòîêñèêàöèè.
Ïðè òàõèêàðäèè 120 â ìèí. è áîëåå òàõèêàðäèÿ ñîïðîâîæäàåòñÿ ñíèæåíèåì ÀÄ. Òîíû ñåðäöà ïðèãëóøåíû, íà ÝÊà äèôôóçíûå ìûøå÷íûå èçìåíåíèÿ. Çàòåì ðàçâèâàþòñÿ íàðóøåíèÿ ìèêðîöèðêóëÿöèè: áëåäíîñòü è ìðàìîðíîñòü êîæíûõ ïîêðîâîâ.
· Íàðóøåíèÿ â ñèñòåìå âíåøíåãî äûõàíèÿ
Ïðè îòñóòñòâèè òðàâìû ãðóäè èëè ìàññèâíîé ïíåâìîíèè, êàê ñëåäñòâèå ðàçâèâàþùåéñÿ ãèïîêñèè òêàíåé, ðàçâèâàåòñÿ îñòðàÿ äûõàòåëüíàÿ íåäîñòàòî÷íîñòü. Ëåãêèå — îäèí èç ïåðâûõ îðãàíîâ ìèøåíåé, ïîäâåðãàþùèõñÿ ïîâðåæäåíèþ.
Ïðè÷èíû:
— íàðóøåíèÿ ìèêðîöèðêóëÿöèè
— ïîâûøåíèå ñîäåðæàíèÿ â êðîâè áèîëîãè÷åñêè àêòèâíûõ âåùåñòâ, âëèÿþùèõ íà òîíóñ è ïðîíèöàåìîñòü ñîñóäîâ (ãèñòàìèí).
— óâåëè÷åíèå ñîäåðæàíèÿ âåùåñòâ, ïîâðåæäàþùèõ è íàðóøàþùèõ ñèíòåç ëåãî÷íîãî ñóðôàêòàíòà (ýíäîòîêñèíû, ìîëåêóëû ñðåäíåé ìàññû, ïðîäóêòû ïåðåêèñíîãî îêèñëåíèÿ ëèïèäîâ).
Îñòðàÿ äûõàòåëüíàÿ íåäîñòàòî÷íîñòü ïðîÿâëÿåòñÿ â îäûøêå è ñíèæåíèè ñàòóðàöèè.
· Îñòðàÿ ïå÷åíî÷íî-ïî÷å÷íàÿ íåäîñòàòî÷íîñòü — ÷àùå ñëåäñòâèå íàðóøåíèé ìèêðîöèðêóëÿöèè.
· Âîäíî-ýëåêòðîëèòíûå íàðóøåíèÿ
Ïðîÿâëåíèÿ äåãèäðàòàöèè (ñóõîñòü è ñíèæåíèå òóðãîðà êîæíûõ ïîêðîâîâ, èñ÷åçíîâåíèå ðåëüåôà ïîäêîæíûõ âåí, çàïàäåíèå ãëàçíûõ ÿáëîê, æàæäà, ñóõîñòü ÿçûêà).
Ïðè÷èíû:
— ïîòåðè âîäû (ïåðèòîíèò, îñòðàÿ êèøå÷íàÿ íåïðîõîäèìîñòü, èíôåêöèîííî-âîñïàëèòåëüíûå ïðîöåññû äðóãîé ëîêàëèçàöèè, ñîïðîâîæäàþùèåñÿ ýêññóäàöèåé è ãèïåðòåðìèåé)
— äðóãèå âèäû ýíäîòîêñèêîçà ó õèðóðãè÷åñêèõ áîëüíûõ (ñòèìóëÿöèÿ åñòåñòâåííûõ ìåõàíèçìîâ äåòîêñèêàöèè: ýíäîãåííàÿ ãåìîäèëþöèÿ è èíòåðñòèöèàëüíûé îòåê â çîíå âîñïàëèòåëüíîãî ïðîöåññà)
· Íàðóøåíèÿ òåðìîðåãóëÿöèè
Ãèïåðòåðìèÿ, ïðè êðèòè÷åñêîì ñîñòîÿíèè ãèïîòåðìèÿ
· Ñíèæåíèå ìîòîðèêè ÆÊÒ
Ëàáîðàòîðíàÿ îöåíêà ýíäîòîêñèêîçà:
· Ñíèæåíèå ñîäåðæàíèÿ ãåìîãëîáèíà è ýðèòðîöèòîâ â êðîâè
· Ëåéêîöèòîç, ñäâèã ëåéêîöèòàðíîé ôîðìóëû âëåâî, òîêñè÷åñêàÿ çåðíèñòîñòü íåéòðîôèëîâ
Ïðè òÿæåëîì òå÷åíèè ýíäîòîêñèêîçà â ïåðèôåðè÷åñêîé êðîâè íàðàñòàåò ëåéêîöèòîç ñ òåíäåíöèåé ê î÷åíü âûñîêèì öèôðàì — 25-30109. Ëåéêîöèòàðíàÿ ôîðìóëà èçìåíÿåòñÿ çà ñ÷åò óâåëè÷åíèÿ êîëè÷åñòâà íåéòðîôèëîâ (ïàëî÷êîÿäåðíûõ è ìèåëîöèòîâ). Òàêîå èçìåíåíèå ëåéêîöèòàðíîé ôîðìóëû íîñèò íàçâàíèå ñäâèãà âëåâî. Íåéòðîôèëåç ñâèäåòåëüñòâóåò îá àêòèâíîñòè âîñïàëèòåëüíîãî ïðîöåññà, ýîçèíîôèëèÿ — îá îòíîñèòåëüíîé íåäîñòàòî÷íîñòè ôóíêöèè íàäïî÷å÷íèêîâ, ëèìôîïåíèÿ — î ñîñòîÿíèè èììóííîé äåïðåññèè.
· Óñêîðåíèå ÑÎÝ
· Óìåíüøåíèå ñîäåðæàíèÿ îáùåãî áåëêà êðîâè
· Ãèïåðôåðìåíòåìèÿ (óâåëè÷åíèå ñîäåðæàíèÿ â êðîâè ÀëÒ, è ÀñÒ)
· Óâåëè÷åíèå ñîäåðæàíèÿ áèëèðóáèíà â êðîâè
· Ãèïåðàçîòåìèÿ (óâåëè÷åíèå ñîäåðæàíèÿ â êðîâè ìî÷åâèíû è êðåàòèíèíà)
· Ñíèæåíèå ïîêàçàòåëåé êëåòî÷íîãî è ãóìîðàëüíîãî èììóíèòåòà.
Ìàðêåðû ýíäîòîêñåìèè:
· Ñðåäíèå ìîëåêóëû (ÑÌ, ó.å), íîðìà äî 0,2 ó.å.
· Ê ñðåäíèì ìîëåêóëàì îòíîñÿò ëèçîñîìàëüíûå ôåðìåíòû, ïðîäóêòû ïðîòåîëèçà è îëèãîïåïòèäû. Îñíîâíûì èñòî÷íèêîì èõ îáðàçîâàíèÿ ñ÷èòàåòñÿ óñèëåíèå êàòàáîëèçìà è íåôåðìåíòíîãî ïðîòåîëèçà, â òîì ÷èñëå è áåëêîâ êðîâè. Îíè óãíåòàþò ýðèòðîïîýç, òîðìîçÿò ãëþêîíåîãåíåç è ñèíòåç ÄÍÊ, îêàçûâàþò öèòîòîêñè÷åñêîå äåéñòâèå, âûçûâàþò íàðóøåíèÿ ìèêðîöèðêóëÿöèè.
· Ëåéêîöèòàðíûé èíäåêñ èíòîêñèêàöèè (ËÈÈ, ó.å.), íîðìà 1,0-1,4
ËÈÈ ïî Êàëüô-Êàëèôó:
ËÈÈ=(4 ìîí+3 þí + 2 ïàë + ñåãì)×(ïëàçì + 1) / (ìîí + ëèìô) × (ýîç + 1)
Ïëàçìàòè÷åñêèå êëåòêè â íåáîëüøîì êîëè÷åñòâå ìîãóò ïîÿâëÿòüñÿ ïðè ëþáîì èíôåêöèîííî-âîñïàëèòåëüíîì ïðîöåññå, ïðè çëîêà÷åñòâåííûõ íîâîîáðàçîâàíèÿõ.
· Ïðîòåîëèòè÷åñêàÿ àêòèâíîñòü ñûâîðîòêè êðîâè (ÏÀ, ìèí.), íîðìà äî 4
· Öèðêóëèðóþùèå èììóííûå êîìïëåêñû (ÖÈÊ, åä), íîðìà äî 40
· Ïåðåêèñíîå îêèñëåíèå ëèïèäîâ (ÏÎË), óâåëè÷åíèå.
Êðèòåðèè òÿæåñòè ýíäîãåííîé èíòîêñèêàöèè â õèðóðãè÷åñêîé êëèíèêå
Ñóùåñòâóþò 3 ñòåïåíè òÿæåñòè ýíäîãåííîé èíòîêñèêàöèè è, ñîîòâåòñòâåííî, 3 ñòàäèè ÑÝÈ:
Êðèòåðèé | Ñòåïåíü èíòîêñèêàöèè | ||
I | II | III | |
Öâåò êîæíûõ ïîêðîâîâ | Íîðìàëüíûé | Áëåäíûé, ãèïåðåìèÿ ëèöà | Çåìëèñòûé, ãèïåðåìèÿ ëèöà, àêðîöèàíîç |
ÀÄ, ìì.ðò.ñò. | Íîðìà, ñêëîííîñòü ê ãèïîòîíèè | Ãèïîòîíèÿ | Ãèïîòîíèÿ, âîçìîæåí ñåïòè÷åñêèé øîê |
×ÑÑ, óä/ìèí | Äî 110 | 110-130 | 130, àðèòìèÿ |
ÖÂÄ, ìì.âîä.ñò. | +20-40 | +0- | Îòðèöàòåëüíîå |
×Ä, 1 â ìèí | Äî 26 | 32-36 | Áîëåå 36 |
Íàðóøåíèå ôóíêöèé ÖÍÑ | Ëåãêàÿ ýéôîðèÿ | Çàòîðìîæåííîñòü, ïñèõîìîòîðíîå âîçáóæäåíèå | Èíòîêñèêàöèîííûé äåëèðèé, êîìà |
Ïåðèñòàëüòèêà êèøå÷íèêà | Íåñêîëüêî ñíèæåíà | Îòñóòñòâóåò | Îòñóòñòâóåò |
Ñóòî÷íûé äèóðåç, ìë. | 1000 | 800-1000 | Ìåíåå 800 |
Ìî÷åâèíà, ììîëü/ë | 12 | 16 | Áîëåå 18 |
Êðåàòèíèí, ìêìîëü/ë | 80 | 130-200 | Áîëåå 200 |
ÀñÒ, íìîëü/ñ.ë./ | 170 | 190-200 | Áîëåå 200 |
ÀëÒ, íìîëü/ñ.ë./ | 200 | 260-300 | Áîëåå 300 |
Áèëèðóáèí, ìêìîëü/ë | 12-20 | 20-50 | Áîëåå 50 |
Ëåéêîöèòû, 109 | Ìåíåå 12 | 12-18 | Áîëåå 18 |
ËÈÈ, ó.å. | 1-3 | 4-6 | Áîëåå 6 |
ÑÌ, ó.å. | 0,3 | 0,4-0,8 | Áîëåå 0,8 |
Ïðèíöèïû ëå÷åíèÿ ýíäîòîêñèêîçà
· Óñòðàíåíèå òêàíåâîé ãèïîêñèè
· Ñòèìóëÿöèÿ åñòåñòâåííîé äåòîêñèêàöèè
· Âîññòàíîâëåíèå íàðóøåííîãî ýíäîòîêñèíàìè ìåòàáîëèçìà
· Èñêóññòâåííîå óäàëåíèå òîêñè÷íûõ ïðîäóêòîâ èç îðãàíèçìà.
ýíäîòîêñèêîç õèðóãè÷åñêèé èíòîêñèêàöèÿ ãèïîêñèÿ
Óñòðàíåíèå òêàíåâîé ãèïîêñèè
· Èíãàëÿöèÿ êèñëîðîäà
· Ãèïåðáàðè÷åñêàÿ îêñèãåíàöèÿ
Îäèí èç ìåòîäîâ èíòåíñèâíîé òåðàïèè, çàêëþ÷àåòñÿ â âîçäåéñòâèè íà îðãàíèçì áîëüíîãî ïîâûøåííîãî äàâëåíèÿ êèñëîðîäà (1,5-3 àòì.). Ëå÷åíèå ïðîâîäèòñÿ â ñïåöèàëüíûõ áàðîêàìåðàõ. Ýôôåêòû:
— Îñóùåñòâëÿåòñÿ íîðìàëèçàöèÿ ýíåðãåòè÷åñêîãî áàëàíñà êëåòêè
— Àêòèâèðóþòñÿ áèîñèíòåòè÷åñêèå è ðåïàðàòèâíûå ïðîöåññû â êëåòêå
— Ïðåäóïðåæäàåòñÿ îáðàçîâàíèå ýíäîòîêñèíîâ
— Àêòèâèçèðóåòñÿ òðàíñôîðìàöèÿ ýíäîòîêñèíîâ â íåòîêñè÷íûå ñóáñòðàòû
— Ñòèìóëèðóåòñÿ èììóííàÿ ñèñòåìà
— Óìåíüøàåòñÿ îáúåì ãàçà, íàõîäÿùåãîñÿ â êèøå÷íèêå (ìåòåîðèçì) è â êðîâåíîñíûõ ñîñóäàõ (ãàçîâàÿ ýìáîëèÿ).
ÃÁÎ ïðîâîäèòñÿ ïðè íàèáîëåå òÿæåëûõ èíôåêöèÿõ ïîñëå çàâåðøåíèÿ îïåðàöèè.
Êóðñ ÃÁÎ — 5-7 ïðîöåäóð.
Êóïèðóþòñÿ ðàññòðîéñòâà êðîâîîáðàùåíèÿ, â òîì ÷èñëå òàõèêàðäèÿ, ìåòàáîëè÷åñêèå èçìåíåíèÿ â ñåðäå÷íîé ìûøöå, óñèëèâàåòñÿ ïåðèñòàëüòèêà êèøå÷íèêà.
Ïðîòèâîïîêàçàíèå ê ïðèìåíåíèþ ÃÁÎ — íåäðåíèðîâàííûé î÷àã èíôåêöèè.
· Ïðèìåíåíèå àíòèãèïîêñàíòîâ
— îêñèáóòèðàò íàòðèÿ (ïðåïàðàò ïðîòåêòîðíîãî äåéñòâèÿ, çàùèùàåò îðãàíèçì îò ãèïîêñèè)
— íåîòîí (ïðåïàðàò ôîñôîêðåàòèíà, îáåñïå÷èâàåò òðàíñïîðò ýíåðãèè â êàðäèîìèîöèòàõ, ñêåëåòíûõ ìûøöàõ, â ãîëîâíîì ìîçãå).
Ñòèìóëÿöèÿ åñòåñòâåííîé äåòîêñèêàöèè
· Äåòîêñèêàöèîííàÿ èíôóçèÿ è ôîðñèðîâàííûé äèóðåç
Âëèâàíèå ðàñòâîðîâ äëÿ èíôóçèè â êðîâü ñ÷èòàåòñÿ îäíèì èç ñàìûõ ïðîñòûõ ëå÷åáíûõ âîçäåéñòâèé â ïëàíå àêòèâíîé äåòîêñèêàöèè.
Óâåëè÷åíèå ïëàçìåííîãî îáúåìà êðîâè è ðàñøèðåíèå âíåêëåòî÷íîãî æèäêîñòíîãî ïðîñòðàíñòâà óìåíüøàåò êîíöåíòðàöèþ ýíäîòîêñèíîâ. Óëó÷øåíèå ïåðèôåðè÷åñêîãî êðîâîîáðàùåíèÿ, ðåîëîãèè êðîâè îêàçûâàåò íîðìàëèçóþùåå äåéñòâèå íà ìåòàáîëè÷åñêèå ïðîöåññû.
Ïëàçìåííûé îáúåì êðîâè óâåëè÷èâàåòñÿ èçîîñìîëÿðíûìè ýëåêòðîëèòíûìè ðàñòâîðàìè (ðàñòâîð Ðèíãåðà, àöåñîëü, ñòåðîôóíäèí, íîðìîôóíäèí è ò.ä.) è ðàñòâîðàìè ãèäðîêñèýòèëêðàõìàëà.
Èíôóçèîííàÿ äåòîêñèêàöèÿ äîïîëíÿåòñÿ ôîðñèðîâàííûì äèóðåçîì.
Ôîðñèðîâàííûé äèóðåç — ýòî ñèñòåìà èíôóçèîííîãî âîçäåéñòâèÿ, íàïðàâëåííàÿ íà ïîääåðæàíèå âûñîêîãî òåìïà ìî÷åèñïóñêàíèÿ â òå÷åíèå íåñêîëüêèõ äåñÿòêîâ ÷àñîâ èëè ñóòîê. Ôîðñèðîâàííûì ñ÷èòàåòñÿ äèóðåç, ïðåâûøàþùèé íîðìó íå ìåíåå ÷åì â 2 ðàçà.
Ðàçëè÷àþò 3 ýòàïà ôîðñèðîâàííîãî äèóðåçà:
1. Íà÷àëüíûé ïåðèîä (ãèäðàòàöèÿ è ãåìîäèëþöèÿ, âîäíàÿ íàãðóçêà). Ââîäÿòñÿ èçîîñìîëÿðíûå ýëåêòðîëèòíûå ðàñòâîðû, çàòåì íèçêîìîëåêóëÿðíûå êîëëîèäíûå êðîâåçàìåíèòåëè (6% ðàñòâîðû ÃÝÊ â äîçå 8-12ìë/êã). Äîñòèãàåòñÿ íîðìàëüíàÿ ñòåïåíü ãèäðàòàöèè, êîíòðîëü ïðîâîäèòñÿ ïî ÖÂÄ.
2. Íåïîñðåäñòâåííîå ôîðñèðîâàíèå äèóðåçà.
Ââîäÿò 15-20% ðàñòâîð ìàííèòîëà â äîçå 1-1,5ã. àêòèâíîãî âåùåñòâà íà 1êã. Ìàññû òåëà áîëüíîãî, à ÷åðåç 3-4 ÷àñà, êîãäà òåìï äèóðåçà íà÷èíàåò ñíèæàòüñÿ, äîáàâëÿþò ïî 20-40ìã. ëàçèêñà êàæäûå 3-4 ÷àñà.
3. Çàêëþ÷èòåëüíûé ýòàï.
Ïîääåðæàíèå äèóðåçà. Âîññòàíîâëåíèå ÂÝÁ, íîðìàëèçàöèÿ ýíåðãîîáåñïå÷åíèÿ çà ñ÷åò ââåäåíèÿ áîëüøèõ äîç ãëþêîçû, âîñïîëíåíèå ïîòðåáíîñòè â âèòàìèíàõ.
· Ïåðèòîíåàëüíûé äèàëèç
×àùå ïðîâîäÿò âìåñòå ñ ïåðèòîíåàëüíûì ïðîìûâàíèåì ïîëîñòè áðþøèíû ïîñëå îïåðàöèè ïî ïîâîäó ïåðèòîíèòà.
Ïîñëå îêîí÷àíèÿ ìàíèïóëÿöèé íà îðãàíàõ áðþøíîé ïîëîñòè è ñàíàöèè èõ ÷åðåç îòäåëüíûå ïðîêîëû ïåðåäíåé áðþøíîé ñòåíêè â ïðàâîì è ëåâîì ïîäðåáåðüå ââîäÿò ïîëèõëîðâèíèëîâûå òðóáêè è óêëàäûâàþò èõ â ïðàâîì è ëåâîì áîêîâûõ êàíàëàõ ñâåðõó âíèç, âêëþ÷àÿ ïîëîñòü ìàëîãî òàçà. Ìàëûé òàç äîïîëíèòåëüíî äðåíèðóþò ñèëèêîíîâîé òðóáêîé. Ïåðåä çàøèâàíèåì ðàíû â áðþøíóþ ïîëîñòü ââîäÿò ôèçèîëîãè÷åñêèé ðàñòâîð, ðàñòâîð 0,25% íîâîêàèíà è ãåïàðèí. Ïîñëå ïåðåâîäà áîëüíîãî èç îïåðàöèîííîé ÷åðåç 2 âåðõíèå òðóáêè (íèæíÿÿ ïåðåêðûòà) 2-3 ðàçà â ñóòêè ââîäÿò äèàëèçèðóþùèé ðàñòâîð â êîëè÷åñòâå 2-2,5ë., ïðîâîäÿò ýêñïîçèöèþ åãî 40-60ìèí., ïîñëå ÷åãî æèäêîñòü âûïóñêàþò ÷åðåç íèæíèé äðåíàæ.
· Ýíòåðîñîðáöèÿ (âíóòðèêèøå÷íàÿ äåòîêñèêàöèÿ)
Ìåòîä àêòèâíîé äåòîêñèêàöèè, îñíîâàííûé íà ñâÿçûâàíèè â ïðîñâåòå ÆÊÒ è âûâåäåíèè èç íåãî ýíäîãåííûõ è ýêçîãåííûõ âåùåñòâ. Îáåñïå÷èâàåòñÿ ïîñòîÿííîå ââåäåíèå ðàñòâîðà ñ îäíîâðåìåííîé åãî àñïèðàöèåé èç ïðîñâåòà æåëóäêà è êèøå÷íèêà (ëàâàæ) ÷åðåç íàçîãàñòðîèíòåñòèíàëüíûé çîíä. Çîíä ÷àùå ñòàâèòñÿ èíòðàîïåðàöèîííî. Îñóùåñòâëÿåòñÿ ïðîìûâàíèå êèøå÷íèêà ñîëåâûìè ñáàëàíñèðîâàííûìè ðàñòâîðàìè. Àêòèâíóþ àñïèðàöèþ êèøå÷íîãî ñîäåðæèìîãî ïðîâîäÿò ñ ðàçðåæåíèåì 20-40 ìì.ðò.ñò. Ïîñëå ëàâàæ ÷åðåç òîò æå çîíä ïàöèåíòó ââîäÿò ýíòåðîñîðáåíòû.  êà÷åñòâå ýíòåðîñîðáåíòîâ (âåùåñòâ, ñâÿçûâàþùèõ òîêñè÷íûå âåùåñòâà â ÆÊÒ) ïðèìåíÿþò àêòèâèðîâàííûå óãëè è êàðáîíèòû (ïîëèôåïàí, ñèëèêàãåëè). Äëèòåëüíîñòü ïðåáûâàíèÿ çîíäà çàâèñèò îò âîññòàíîâëåíèÿ ïåðèñòàëüòèêè êèøå÷íèêà è ñîñòàâëÿåò 3-8 ñóòîê.
Âîññòàíîâëåíèå íàðóøåííîãî ýíäîòîêñèíàìè ìåòàáîëèçìà
· Ïîëíîöåííîå ýíòåðàëüíîå è ïàðåíòåðàëüíîå ïèòàíèå
· Èíôóçèîííî-òðàíñôóçèîííàÿ òåðàïèÿ
· Àíòèãèïîêñàíòû, àíàáîëè÷åñêèå ñòåðîèäû, âèòàìèíû.
Èñêóññòâåííîå óäàëåíèå òîêñè÷íûõ ïðîäóêòîâ èç îðãàíèçìà
Ìåòîäû èñêóññòâåííîãî óäàëåíèÿ òîêñè÷íûõ ïðîäóêòîâ èç îðãàíèçìà èìåþò íàçâàíèå ìåòîäîâ ýêñòðàêîðïîðàëüíîé äåòîêñèêàöèè (ýôôåðåíòíûå ìåòîäû ëå÷åíèÿ — ÝÌË). Îíè îñîáåííî öåííû ó áîëüíûõ ñ íåñîñòîÿòåëüíîñòüþ ñèñòåìû âûäåëåíèÿ.
ÝÌË — ýòî òðàíñôóçèîëîãè÷åñêèå îïåðàöèè, íàïðàâëåííûå íà èçìåíåíèå êîëè÷åñòâåííîãî è êà÷åñòâåííîãî ñîñòàâà êðîâè â êîíòóðå êðîâîîáðàùåíèÿ, êîòîðûé íàõîäèòñÿ âíå îðãàíèçìà.
ÝÌË îñóùåñòâëÿþòñÿ ñïåöèàëüíî îáó÷åííûì âðà÷îì è ðåàíèìàöèîííîé èëè îïåðàöèîííîé ìåäñåñòðîé. Îíè ïðîâîäÿòñÿ â îïåðàöèîííîé èëè ðåàíèìàöèîííîé ïàëàòå. Íåîáõîäèìî ñòðîãîå ñîáëþäåíèå àñåïòèêè. Áîëüíûå äîëæíû áûòü îáñëåäîâàíû. ÝÌË ðåãèñòðèðóþò â îïåðàöèîííîì æóðíàëå è â èñòîðèè áîëåçíè.
Ýôôåðåíòíûå îïåðàöèè ñîñòîÿò èç ñëåäóþùèõ ýòàïîâ:
Ïðåìåäèêàöèÿ. Íàçíà÷àþò ïî ïîêàçàíèÿì áîëüíûì ïðè âûðàæåííûõ ýìîöèîíàëüíûõ ðåàêöèÿõ è ïðè ïñèõîìîòîðíîì âîçáóæäåíèè, à òàêæå ïðè âûðàæåííîì áîëåâîì ñèíäðîìå. Îíà âêëþ÷àåò àíàëüãåòèê, àíòèãèñòàìèííûé ïðåïàðàò è òðàíêâèëèçàòîð.
Îáåñïå÷åíèå ñîñóäèñòîãî äîñòóïà — ïåðèôåðè÷åñêèå âåíû, êàòåòåðèçàöèÿ öåíòðàëüíûõ âåí, äâóõïðîñâåòíûé êàòåòåð, àðòåðèîâåíîçíûé øóíò.
Ãåìîäèëþöèÿ. Ïðîâîäèòñÿ ïðè ãèïîâîëåìèè (ñíèæåíèè ÎÖÊ) ó áîëüíîãî ñ ãåìîêîíöåíòðàöèåé, ïðè ñîäåðæàíèè ãåìîãëîáèíà áîëåå 140 ã/ë. Ïðîâîäèòñÿ â/â èíôóçèÿ â îáúåìå 10-20 ìë/êã. Ïðèìåíÿþòñÿ íèçêîìîëåêóëÿðíûå êîëëîèäû è êðèñòàëëîèäû, 5% ãëþêîçà.
Ñòàáèëèçàöèÿ êðîâè. Ââîäèòñÿ ãåïàðèí â äîçå îò 50 äî 350 åä/êã. Ïðè íåîáõîäèìîñòè àíòèêîàãóëÿíò ââîäÿò ïîâòîðíî â ïîëîâèííîé äîçå. Ãåïàðèí ìîæåò ââîäèòüñÿ â/â ïåðåä îïåðàöèåé, ïîñòîÿííî êàïåëüíî âî âðåìÿ îïåðàöèè
Îñíîâíàÿ ÷àñòü îïåðàöèè.
Îñíîâíûå ìåòîäû ýêñòðàêîðïîðàëüíîé äåòîêñèêàöèè
· Ãåìîäèàëèç
 îñíîâå ëåæèò ïðèíöèï äèôôóçèè è ôèëüòðàöèîííîãî ïåðåíîñà ÷åðåç ïîëóïðîíèöàåìóþ ìåìáðàíó íèçêîìîëåêóëÿðíûõ òîêñè÷åñêèõ âåùåñòâ è âíóòðèñîñóäèñòîé æèäêîñòè èç öèðêóëèðóþùåé â êîíòóðå êðîâè â äèàëèçèðóþùóþ æèäêîñòü.
Äëÿ ïðîâåäåíèÿ ãåìîäèàëèçà íåîáõîäèìû àïïàðàò «èñêóññòâåííàÿ ïî÷êà», äèàëèçàòîð ñ ìàãèñòðàëÿìè, äèàëèçíûé êîíöåíòðàò è î÷èùåííàÿ ñ ïîìîùüþ ñïåöèàëüíûõ ôèëüòðîâ âîäà. Ãåìîäèàëèç ïîçâîëÿåò çà 1 ñåàíñ óäàëèòü èç îðãàíèçìà ëèøíþþ âîäó, 60-70% ìî÷åâèíû, 40-60% êðåàòèíèíà, íîðìàëèçîâàòü ýëåêòðîëèòíûé ñîñòàâ è ÊÎÑ êðîâè.  ñðåäíåì ïðîäîëæèòåëüíîñòü ãåìîäèàëèçà ñîñòàâëÿåò 4-6 ÷àñîâ.
Ïîêàçàíèÿ ê ãåìîäèàëèçó:
— îñòðàÿ ïî÷å÷íàÿ íåäîñòàòî÷íîñòü ëþáîãî ãåíåçà, â òîì ÷èñëå ïðè ýíäîòîêñèêîçå.
— ãèïåðêàëèåìèÿ
— ãèïåðàçîòåìèÿ
— îñòðûå îòðàâëåíèÿ
-õðîíè÷åñêàÿ ïî÷å÷íàÿ íåäîñòàòî÷íîñòü.
· Ãåìîñîðáöèÿ
Ìåòîä îñíîâàí íà âûâåäåíèè èç êðîâè áîëüíîãî òîêñè÷íûõ ñóáñòàíöèé ýíäîãåííîé èëè ýêçîãåííîé ïðèðîäû ïóòåì ïåðôóçèè åå ÷åðåç ñîðáåíò. Áîëüøèíñòâî ñîðáåíòîâ èìåþò â îñíîâå àêòèâèðîâàííûé óãîëü. Äëÿ ïðîâåäåíèÿ ãåìîñîðáöèè èñïîëüçóþòñÿ ñïåöèàëüíûå íàñîñû è ñîðáöèîííûå êîëîíêè ñ ñîðáåíòîì.
Ïîêàçàíèÿ ê ãåìîñîðáöèè:
— ýíäîòîêñèêîç II-IIIñò.
— òÿæåëûå ôîðìû èíôåêöèîííûõ çàáîëåâàíèé (áðþøíîé òèô, âèðóñíûé ãåïàòèò, äèôòåðèÿ)
— îñòðûå îòðàâëåíèÿ
— àáñòèíåíòíûé ñèíäðîì ïðè íàðêîìàíèè è àëêîãîëèçìå
— íåêîòîðûå ïñèõè÷åñêèå çàáîëåâàíèÿ (ìàíèàêàëüíûå è äåïðåññèâíûå ñîñòîÿíèÿ)
Íåäîñòàòêè ãåìîñîðáöèè:
— ðàçðóøåíèå ôîðìåííûõ ýëåìåíòîâ êðîâè
— îáÿçàòåëüíàÿ ãåïàðèíèçàöèÿ ( ïðè ýíäîòîêñèêîçå ìîãóò áûòü ðàçíûå âàðèàíòû ïàòîëîãèè ñâåðòûâàíèÿ).
· Ëèìôîñîðáöèÿ
Ìåòîä îñíîâàí íà äðåíèðîâàíèè ãðóäíîãî ëèìôàòè÷åñêîãî ïðîòîêà ñ ïîñëåäóþùèì ïðîïóñêîì ëèìôû ÷åðåç êîëîíêó ñ ñîðáåíòîì. Ïðè ýòîì ñîðáèðóþòñÿ òîêñè÷íûå êîìïîíåíòû, à äåòîêñèöèðîâàííàÿ ëèìôà âîçâðàùàåòñÿ â ñîñóäèñòîå ðóñëî. Ëèìôîñîðáöèÿ ïîçâîëÿåò óäàëÿòü îñíîâíóþ ìàññó òîêñèíîâ ïðåæäå, ÷åì îíè ïîïàäóò â êðîâü.
Ïîêàçàíèÿ ê ëèìôîñîðáöèè:
— îñòðûå äåñòðóêòèâíûå ïðîöåññû â áðþøíîé ïîëîñòè
-îñòðûé ïàíêðåàòèò, ïàíêðåîíåêðîç
-îñòðûå îòðàâëåíèÿ
Íåäîñòàòêè ëèìôîñîðáöèè:
— áîëüøèå ïîòåðè ëèìôîöèòîâ è òðîìáîöèòîâ íà ñîðáåíòå
— ÷àñòàÿ íåâîçìîæíîñòü äðåíèðîâàíèÿ ãðóäíîãî ëèìôàòè÷åñêîãî ïðîòîêà (ðàññåÿííûé òèï ñòðîåíèÿ).
· Ïëàçìàôåðåç
 îñíîâå ìåòîäà — ðàçäåëåíèå êðîâè íà ïëàçìó è ôîðìåííûå ýëåìåíòû, çàìåíà ïëàçìû áîëüíîãî äîíîðñêèìè êîìïîíåíòàìè êðîâè èëè êðîâåçàìåíèòåëÿìè. Ïëàçìàôåðåç â îáúåìå, ïðèáëèæàþùåìñÿ ê îáùåìó îáúåìó ïëàçìû íàçûâàåòñÿ ïëàçìîîáìåíîì.
Îñíîâíûå ýôôåêòû îò ïëàçìàôåðåçà:
äåòîêñèêàöèÿ
èììóíîêîððåêöèÿ (óäàëåíèå èç êðîâè ìåäèàòîðîâ âîñïàëåíèÿ)
óëó÷øåíèå ðåîëîãèè êðîâè.
Ïîêàçàíèÿ ê ïëàçìàôåðåçó:
— ãíîéíî-âîñïàëèòåëüíûå ïðîöåññû ëþáîé ëîêàëèçàöèè ñ ýíäîòîêñèêîçîì II-III ñò.
— òÿæåëûå ãåíåðàëèçîâàííûå ôîðìû èíôåêöèîííûõ çàáîëåâàíèé
— õðîíè÷åñêèå àóòîèììóííûå çàáîëåâàíèÿ (áðîíõ.àñòìà, ñèñòåìíûå çàáîëåâàíèÿ ñîåäèíèòåëüíîé òêàíè, ãåìàòîëîãè÷åñêèå çàáîëåâàíèÿ )
— îòðàâëåíèÿ ãåìîëèòè÷åñêèìè ÿäàìè, ñèíäðîì ñäàâëåíèÿ.
Åñëè ïðè ïëàçìàôåðåçå âûâåäåííàÿ ïëàçìà íå çàìåùàåòñÿ êîìïîíåíòàìè êðîâè èëè êðîâåçàìåíèòåëÿìè, à ñîðáèðóåòñÿ è âîçâðàùàåòñÿ îáðàòíî, ýòà îïåðàöèÿ íàçûâàåòñÿ ïëàçìîñîðáöèåé.  ðåçóëüòàòå óëó÷øàåòñÿ ýôôåêò îò ïëàçìàôåðåçà. Ïëàçìîñîðáöèÿ ïðîâîäèòñÿ ïðè áåëêîâîì äåôèöèòå, ñîõðàíÿåò âñå ïîëîæèòåëüíûå êà÷åñòâà ïëàçìàôåðåçà è ãåìîñîðáöèè.
Ïëàçìàôåðåç äåëèòñÿ íà öåíòðèôóæíûé (ãðàâèòàöèîííûé) è ìåìáðàííûé (ôèëüòðàöèîííûé).
Öåíòðèôóæíûé ïëàçìàôåðåç ìîæåò ïðîâîäèòüñÿ ðó÷íûì è àïïàðàòíûì ñïîñîáàìè. Êðîâü çàáèðàþò â ìåøêè, êîòîðûå íàçûâàþò «Ãåìàêîíàìè» èëè â ñòåêëÿííûå ôëàêîíû. Ïîñëå öåíòðèôóãèðîâàíèÿ ïëàçìó îòäåëÿþò ïðè ïîìîùè ïëàçìîýêñòðàêòîðà è âûáðàñûâàþò. Îñòàâøóþñÿ êëåòî÷íóþ ìàññó ðàçâîäÿò ôèçðàñòâîðîì è ïåðåëèâàþò áîëüíîìó.
Àïïàðàòíûé ïëàçìàôåðåç ïðîâîäèòñÿ íà ôðàêöèîíàòîðàõ êðîâè. Ìîæåò óäàëÿòüñÿ äî 2 îáúåìîâ öèðêóëèðóþùåé ïëàçìû. Óäàëåííàÿ ïëàçìà ìîæåò êîìïåíñèðîâàòüñÿ íå òîëüêî êîëëîèäíûìè è êðèñòàëëîèäíûìè ðàñòâîðàìè, íî è çàìîðîæåííîé ïëàçìîé è àëüáóìèíîì. Çàáðàííóþ ïëàçìó ìîæíî ïîäâåðãíóòü îáðàáîòêå è èñïîëüçîâàòü ïðè ïîñëåäóþùèõ îïåðàöèÿõ ïëàçìàôåðåçà. Îáðàáîòêà ïëàçìû â âèäå êðèîïðåöèïèòàöèè ñ ïîñëåäóþùåé ñîðáöèåé, ïîçâîëÿåò ïðîâåñòè äåòîêñèêàöèþ, óäàëèòü àòåðîãåííûå ôàêòîðû è ÖÈÊ, ñîõðàíèâ ïîëåçíûå âåùåñòâà, ñîäåðæàùèåñÿ â ïëàçìå.
· Íåïðÿìîå ýëåêòðîõèìè÷åñêîå îêèñëåíèå êðîâè
Ìåòîä çàêëþ÷àåòñÿ âî ââåäåíèè â ñîñóäèñòîå ðóñëî áîëüíîãî ðàñòâîðà ñèëüíîãî îêèñëèòåëÿ — ãèïîõëîðèòà íàòðèÿ (NaClO), ïîëó÷àåìîãî ýêñòðàêîðïîðàëüíî â ýëåêòðîõèìè÷åñêèõ óñòàíîâêàõ ÝÄÎ-4 ïóòåì ýëåêòðîëèçà 0,9% ðàñòâîðà NaCl.  ðåçóëüòàòå:
— îêèñëÿþòñÿ òîêñè÷íûå âåùåñòâà
— ãèïîêîàãóëÿöèÿ
— ïîäàâëåíèå ôåðìåíòàòèâíîé àêòèâíîñòè êðîâè
— êîððåêöèÿ ÊÎÑ
— èììóíîñòèìóëÿöèÿ.
Ãèïîõëîðèò íàòðèÿ ââîäÿò â öåíòðàëüíûå âåíû (ïîäêëþ÷è÷íàÿ, áåäðåííàÿ) ÷åðåç êàòåòåð â êîíöåíòðàöèè 600ìã/ë â îáúåìå 500ìë. ñ òåìïîì èíôóçèè 40-60 êàïåëü â ìèíóòó. Îáÿçàòåëüíûå óñëîâèÿ: ãåìàòîêðèò ìåíåå 40%, ÖÂÄ áîëåå 40 ìì.âîä.ñò., îáùèé áåëîê â êðîâè áîëåå 65 ã/ë., ãëþêîçà êðîâè áîëåå 6 ììîëü/ë. Ïðè íàëè÷èè ãåìîëèçà ÍÝÕÎ êðîâè íå ïðîâîäèòñÿ.
Ïîêàçàíèÿ:
— ýíäîòîêñèêîç II-III ñò.
— îñòðûå îòðàâëåíèÿ
Íåäîñòàòêè ÍÝÕÎ:
-ãèïîãëèêåìèÿ
— ãèïîêîàãóëÿöèÿ
— âîçìîæíî ðàçâèòèå ãåìîëèçà.
· Óëüòðàôèîëåòîâîå îáëó÷åíèå êðîâè
Ýòî ýôôåðåíòíûé ìåòîä èììóíîñòèìóëÿöèè è ðåîêîððåêöèè, çàêëþ÷àþùèéñÿ â îáëó÷åíèè êðîâè äëèíîé âîëíû îò 220 äî 600 íì. Îáëó÷àþòñÿ ìàëûå îáúåìû êðîâè, òàê êàê âîçíèêàåò âòîðè÷íîå èçëó÷åíèå çà ñ÷åò ëþìèíåñöåíöèè. Äëÿ àïïàðàòà «Èçîëüäà» èñïîëüçóåòñÿ îáëó÷åíèå â äîçå 1-3ìë/êã â òå÷åíèå 20 ìèí. ÷åðåç ñïåöèàëüíóþ êþâåçó.
Ìåòîä îñíîâàí íà ýôôåêòå ôîòîáèîàêòèâàöèè (èçìåíåíèå ñêîðîñòè ìåòàáîëèçìà â ðåçóëüòàòå âîçäåéñòâèÿ ýíåðãèè íà ðàçíûõ óðîâíÿõ). Íà óðîâíå îðãàíèçìà îêàçûâàåò ïðîòèâîâîñïàëèòåëüíûé, ðåãåíåðàòîðíûé, èììóíîêîððèãèðóþùèé, áàêòåðèöèäíûé è áàêòåðèîñòàòè÷åñêèé, ãèïîõîëåñòåðèíåìè÷åñêèé, ðåîëîãè÷åñêèé ýôôåêòû.
Ïîêàçàíèÿ:
— ýíäîòîêñèêîç âî IIñò.
— âòîðè÷íàÿ èììóííàÿ íåäîñòàòî÷íîñòèü
— àðòåðèàëüíàÿ ãèïîêñåìèÿ
— îáðàòèìûå íàðóøåíèÿ ñèñòåìû ãåìîñòàçà (ÄÂÑ-ñèíäðîì I-IIñò.)
— íàðóøåíèå ìåñòíûõ ðåïàðàòèâíûõ ïðîöåññîâ.
Ïðè ïðåâûøåíèè äîçû ÓÔÎ ðàçâèâàåòñÿ ôîòîäåñòðóêöèÿ è èììóíîñóïðåññèÿ.
Õèðóðãè÷åñêîå óñòðàíåíèå èñòî÷íèêà èíòîêñèêàöèè— îñíîâíîé ìåòîä äåòîêñèêàöèîííîé òåðàïèè.
Ðàçìåùåíî íà Allbest.ru
…
Источник
