Синдром ядассона левандовского мкб 10

Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
Названия
Название: Врожденная пахионихия.
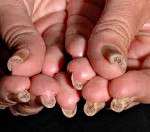
Врожденная пахионихия
Описание
Врожденная пахионихия. Гетерогенная группа генетических патологий, имеющих характер экто — и мезодермальных дисплазий с разными типами наследования. Симптомами этого заболевания является утолщение и последующая дистрофия ногтей на руках и ногах, кератодермия, особенно на стопах, подошвенная боль, бородавчатые разрастания и шелушение кожи. Диагностика врожденной пахионихии производится посредством осмотра кожных покровов, а также при помощи генетического анализа – для форм, в отношении которых выявлены ключевые гены. Специфического лечения не существует, используют симптоматическую и поддерживающую терапию витаминными препаратами, обработку ороговевших участков кожи и ногтей.
Дополнительные факты
Врожденная пахионихия (синдром Ядассона-Левандовского, врожденный поликератоз) – разнородная группа наследственных генодерматозов, которые характеризуются нарушениями процессов ороговения некоторых участков кожи и ногтей. Впервые заболевание было описано в 1906 году совместно двумя немецкими врачами-дерматологами – Йозефом Ядассоном и Феликсом Левандовским, которые также доказали его семейный характер. На сегодняшний день известно, что врожденная пахионихия является целой группой патологий с разным характером наследования: аутосомно-рецессивным, аутосомно-доминантным и сцепленным с полом. Из-за этого вывести какие-то усредненные статистические данные по половому распределению и встречаемости патологии достаточно проблематично. Согласно последним данным, среди заболевших врожденной пахионихией преобладают мужчины, половое соотношение составляет примерно 7:4. Заболевание очень вариабельно по своим симптомам и проявлениям, даже в пределах одной семейной формы у родственников клиническая картина может значительно различаться.
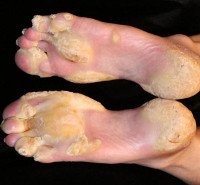
Врожденная пахионихия
Причины
Длительное время этиология и патогенез врожденной пахионихии были малоизвестны, и даже сегодня генетика и дерматология объясняют развитие лишь некоторых форм этого состояния. Так, в отношении патогенеза типа заболевания, которое передается по сцепленному с полом механизму, не существует даже более-менее признанных теорий. Наиболее изученные формы врожденной пахионихии связаны с нарушением в генах четырех типов кератинов. Чаще это ген KRT16, расположенный на 17-й хромосоме и кодирующий последовательность белка кератин-16, и ген KRT6А, локализованный на 12-й хромосоме и отвечающий за протеин кератин-6А. Более редкие формы врожденной пахионихии обусловлены мутациями в генах KRT17 и KRT6В (17-я и 12-я хромосомы), которые соответственно кодируют кератины типов 17 и 6В. Большое влияние на клиническое течение и механизм наследования заболевания оказывает не только то, какой ген подвергся мутации, но и характер этого дефекта.
В структуре кожи практически все типы кератинов поделены на своеобразные пары, которые соединяясь между собой, формируют димеры с альфа-спиральной структурой – это является первым этапом в образовании более сложных полимеров. Вышеуказанные протеины не являются исключением – «парой» для кератина типа 16 является тип 6А, а для кератина-17 – тип 6В. Нарушения в структуре одного из компонентов пары приводят к затруднению образования нормальной связи между ними и являются причиной симптомов врожденной пахионихии. Именно эти разновидности кератинов больше остальных представлены в ногтях, волосах, коже на подошвах, чем и объясняется такая клиническая картина заболевания. Для остальных форм врожденной пахионихии, связь которых с кератинами не доказана, предполагаются другие механизмы патогенеза – среди них нарушение усвоения некоторых витаминов, недостаточность или, наоборот, избыточная активность определенных ферментов кожи и ряд других теорий.
Классификация
Современная классификация врожденной пахионихии включает в себя только те формы заболевания, патогенез которых известен и которые, в зависимости от характера мутации, передаются по аутосомно-доминантному или аутосомно-рецессивному механизмам. Редкие разновидности патологии, сцепленные с полом, на сегодняшний день не классифицированы, равно как и те, в отношении которых пока не найдены отвечающие за них гены. Первоначально известные виды врожденной пахионихии делят на два типа – тип Ядассона-Левандовского (обусловлены нарушениями соединений в паре кератинов 16-6А) и тип Джексона-Лоулера, причина которого лежит в дефектах структуры кератинов 17-6В. Затем они подразделяются на четыре подтипа, имеющих помимо различной этиологии еще и свои особенности клинического течения:
Подтип 1. Обусловлен мутацией гена KRT16, следовательно, относится к типу Ядассона — Левандовского. Является наиболее классической и характерной разновидностью врожденной пахионихии, некоторыми исследователями рассматривается как своеобразный эталон данного заболевания.
Подтип 2. Вызван мутациями гена KRT17, принадлежит к типу Джексона — Лоулера. Встречается реже первого подтипа и отличается от него аномалиями формирования зубов – практически в половине случаев такой врожденной пахионихии у больных наблюдается их внутриутробное или неонатальное развитие.
Подтип 3. Еще более редкая форма этой патологии, обусловленная дефектами структуры гена KRT6А, относится к типу Ядассона — Левандовского. Для этой разновидности врожденной пахионихии наиболее характерно аутосомно-доминантное наследование, кроме того, она сопровождается поражением глаз – катарактой, дискератозом роговицы – и нарушениями слизистой оболочки рта и губ (угловым хейлитом).
Подтип 4. Наиболее редкая классифицированная форма данного заболевания, вызывается мутациями гена KRT6В, принадлежит к типу Джексона — Лоулера. Помимо характерных для врожденной пахионихии проявлений, также характеризуется развитием умственной отсталости, алопеции, охриплости голоса.
Симптомы
Все типы врожденной пахионихии характеризуются определенным набором стандартных симптомов, основным из которых является изменение ногтевых пластинок, которое определяется уже в первые недели и месяцы жизни ребенка. Ногти на руках и ногах утолщаются, иногда достигая 1 сантиметра, их плотность повышается, они теряют естественный блеск и приобретают тускло-желтый оттенок. Также для врожденной пахионихии характерно наличие темных продольных полос на ногтях и их деформация (иногда по типу «часовых стекол»), кожа под ними подвергается сильному гиперкератозу. В редких случаях такие проявления служат практически единственным симптомом данного заболевания.
В остальных случаях через несколько месяцев или лет после появления первых признаков врожденной пахионихии возникают зоны гиперкератоза на стопах, которые локализуются на участках, подвергаемых давлению. Эти очаги имеют вид больших мозолей, часто довольно болезненны, на их поверхности могут появляться пузыри и трещины, которые иногда инфицируются, осложняя течение заболевания. В дальнейшем аналогичные участки гиперкератоза появляются на стопах, разгибательных поверхностях суставов, на коже возникает фолликулярный кератоз в виде небольших, напоминающих акне, папул. На ягодицах и коленях возможно образование бородавчатых разрастаний, кое-где может возникать шелушение кожи, напоминающее ихтиоз. Характерным признаком врожденной пахионихии является также развитие стопного или ладонного гипергидроза.
Вышеописанные симптомы являются своего рода «эталоном» заболевания, поскольку встречаются практически при любой его форме. Вместе с тем, каждый подтип врожденной пахионихии характеризуется дополнительными клиническими проявлениями, которые иногда позволяют специалистам определить его без помощи врача-генетика и молекулярной диагностики. Так, для подтипа 1 характерным симптомом является развитие лейкоплакий на слизистой оболочке ротовой полости. Согласно некоторым данным, в долгосрочной перспективе эти очаги могут стать причиной развития злокачественных новообразований (рака языка, нижней губы). Врожденная пахионихия подтипа 2 характеризуется аномальным развитием зубов, которые иногда вырастают внутриутробно или же в первые недели жизни младенца. При этом их структура нарушена, они имеют мелкие размеры и довольно часто выпадают в течение нескольких лет.
Подтип 3 врожденной пахионихии можно определить по сочетанию поражения слизистой оболочки ротовой полости и органов зрения. Они сводятся к развитию углового хейлита и лейкоплакии, схожих с таковыми при заболевании подтипа 1. Глазные проявления представлены частым развитием катаракты и дискератоза роговицы, что приводит к нарушению зрения в раннем возрасте. Врожденная пахионихия подтипа 4 считается самой редкой, но в то же время, и наиболее тяжелой формой этого заболевания, так как нередко сочетает в себе симптомы предыдущих трех типов и дополнительно приводит к умственной отсталости, охриплости голоса, нарушению структуры и роста волос вплоть до очаговой или тотальной алопеции.
Потливость.
Диагностика
Определение врожденной пахионихии производится на основании данных настоящего статуса пациента и генетических исследований, иногда дополнительно исследуется биохимический анализ мочи. В последнем определяется высокое содержание гидроксипролина, причины этого неизвестны – возможно, из-за нарушения формирования макромолекул кожных покровов. При осмотре выявляется значительное утолщение ногтей, возможны паронихии, развитие гиперкератоза стоп и других участков кожи, повышенная потливость ладоней. Больные врожденной пахионихией жалуются на резкую подошвенную болезненность при ходьбе, боли в пальцах при развитии паронихий. В зависимости от подтипа заболевания могут определяться и другие симптомы – пренатальные зубы, лейкоплакия полости рта, глазные нарушения, умственная отсталость и мезодермальные дисплазии.
Изучение наследственного анамнеза пациента при врожденной пахионихии в ряде случаев подтверждает семейный характер заболевания, причем механизм его наследования может быть различен. Современная генетическая диагностика чаще всего использует метод прямого секвенирования последовательностей генов KRT6А и KRT6В с целью поиска мутаций, лишь единичные лаборатории производят аналогичную процедуру в отношении генов KRT16 и KRT17. Для остальных форм врожденной пахионихии, которые обусловлены поражением иных генов, методы генетической диагностики на сегодняшний день не разработаны.
В некоторых случаях производят биопсию кожи в областях поражений с целью ее гистологического изучения. При исследовании тканей под микроскопом определяется выраженный гиперкератоз, утолщение эпидермиса, имеются признаки акантоза, иногда могут быть воспалительные проявления и лимфоцитарная инфильтрация. Последняя усиливается при инфицировании трещин, пузырей или других кожных образований, возникающих по причине врожденной пахионихии.
Дифференциальная диагностика
Дифференциальную диагностику этого заболевания следует проводить с врожденным ихтиозом, некоторыми другими формами кератоза (в том числе и приобретенными), идиопатическим онихогрифозом.
Лечение
Специфического лечения врожденной пахионихии не разработано, применяется симптоматическая и поддерживающая терапия. Для уменьшения толщины и степени деформации ногтей применяют разнообразные косметические пилочки и рашпили, хорошим эффектом обладают специализированные электрические инструменты такого рода. Облегчать удаление избыточной толщины ногтей и участков подошвенного гиперкератоза могут местные средства на основе увлажнителей (глицерин, мочевина) и органических кислот. Снизить болезненность при ходьбе или других действиях может использование ненаркотических анальгетиков из группы НПВС (ибупрофен, нимесулид).
Из других препаратов, применяемых для лечения врожденной пахионихии, чаще всего используют различные формы ретиноидов. Систематическое использование внутрь значительных доз подобных средств может значительно уменьшить выраженность гиперкератоза, однако чревато побочными эффектами, поэтому сфера их применения ограничена. Местно при врожденной пахионихии используют содовые 10% ванны, салициловые и кортикостероидные мази, местные формы ретиноидов. Участки гиперкератоза также могут удаляться методами электрокоагуляции или криодеструкции. В некоторых случаях приходится прибегать к хирургическому лечению – удалению деформированных ногтей и кожных кист.
Прогноз
Прогноз врожденной пахионихии относительно жизни больного чаще всего благоприятный, если она не сопровождается тяжелыми мезодермальными дисплазиями. Однако добиться выздоровления или стойкой ремиссии заболевания практически никогда не удается. Для уменьшения выраженности симптомов можно использовать паллиативное лечение. Подошвенные гиперкератозы и болезненность может уменьшить использование специальной ортопедической обуви, равномерно распределяющей нагрузку по всей поверхности стопы. При развитии лейкоплакий на слизистых оболочках полости рта важно регулярно производить обследование у дерматолога или онколога – существует определенный риск развития злокачественного новообразования. В остальном же врожденная пахионихия хоть и ухудшает качество жизни больного, но не является жизнеугрожающим состоянием.
Источник
Медицинский эксперт статьи

х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
В дерматологии существует малоизвестный термин «пахионихия», который означает нарушение структуры, плотности и формы ногтевой пластины. Такое состояние может сопровождать различные заболевания, либо возникать самостоятельно – например, при наследственном варианте патологии.
В дерматологии существует малоизвестный термин «пахионихия», который означает нарушение структуры, плотности и формы ногтевой пластины. Такое состояние может сопровождать различные заболевания, либо возникать самостоятельно – например, при наследственном варианте патологии.
 [1], [2], [3], [4]
[1], [2], [3], [4]
Код по МКБ-10
Q84.6 Другие врожденные аномалии ногтей
Эпидемиология
Пахионихия чаще обнаруживается у мужчин и мальчиков. Приблизительное соотношение болеющих мужчин и женщин 7:4.
Пахионихия, как самостоятельная патология, обнаруживается относительно редко. Чаще этот симптом сопровождает другие заболевания – дерматологической или эндокринологической этиологии.
 [5], [6], [7], [8], [9], [10], [11], [12]
[5], [6], [7], [8], [9], [10], [11], [12]
Причины пахионихии
Основная причина появления такой патологии, как пахионихия – это расстройство трофики или структуризации ногтя. Внешне такое нарушение проявляется в виде изменения толщины, формы пластины ногтя.
Если пахионихия не является врожденной, то её причиной могут стать кандидозы, химические воздействия, воспалительные процессы в основе ногтя.
Особую роль в формировании пахионихии играют такие факторы риска:
- псориаз;
- пузырный дерматоз;
- красный плоский лишай;
- ихтиоз;
- алопеция;
- пиодермия;
- экзема.
В пожилом возрасте пахионихия может быть следствием ухудшения капиллярной циркуляции крови и лимфы, что может вызвать нарушение процесса формирования ногтя в его ложе.
У молодых людей нарушение капиллярного кровообращения может быть вызвано сахарным диабетом, метаболическими и эндокринными расстройствами.
Если говорят о врожденной форме заболевания, то обычно имеют в виду синдром Ядассона-Левандовского. Это генетическая патология с несколькими схемами наследования, которая протекает с изменением процесса формирования рогового слоя кожи и ногтей. В данной ситуации пахионихия является основным симптомом, который вызван неправильным образованием коллагена и нарушением всасывания некоторых витаминных веществ.
 [13], [14], [15], [16]
[13], [14], [15], [16]
Патогенез
Пахионихия считается разновидностью ониходистрофических заболеваний. Она может носить приобретенный или врожденный характер, связанный с определенными генетическими изменениями.
Наследственная форма пахионихии была обнаружена врачами-дерматологами Ядассоном и Левандовским ещё сто лет назад. Приобретенная пахионихия встречается намного чаще и может сопровождать различные дерматологические заболевания.
Иногда пахионихия обнаруживается, как возрастная особенность у пациентов старческого возраста.
Так как пахионихия в подавляющем большинстве случаев связана с другими заболеваниями или с возрастными изменениями тканей, то многие специалисты не выделяют её в отдельную патологию, рассматривая как всего лишь симптом или болезненный признак.
 [17], [18], [19], [20], [21], [22], [23], [24]
[17], [18], [19], [20], [21], [22], [23], [24]
Симптомы пахионихии
Основной отличительный признак пахионихии – это огрубение и утолщение ногтя. При этом необязательно поражение всех ногтей – может поражаться и один, и два ногтя. Дополнительно возможны явления гиперкератоза кожных покровов у основания ногтевой пластины, нарушение её формы и изменение цветового оттенка.
Если пахионихия ногтя является одним из симптомов дерматологических заболеваний, то могут присутствовать и другие признаки – например, сыпь, чешуйки на коже, папулы, везикулы, бляшки. Как правило, поражение распространяется на основание ногтя, а затем переходит в полноценную пахионихию.
Если болезнь вызвана хроническим воздействием на кожу и придатки химикатов на основе щелочи, то такое состояние проявляется рыхлостью структуры ногтя, а со временем и его утолщением. Развитие ногтя может нарушаться и в результате воспалительной реакции, которая является следствием профессиональных регулярных неблагоприятных воздействий.
Возрастная пахионихия развивается по нарастающей, на протяжении многих лет. Первые признаки возрастного поражения – это помутнение и изменение цветового оттенка ногтя. Если человек курит на протяжении многих лет, то ноготь может изменить цвет в сторону желтого и даже коричневого.
Врожденная пахионихия отличается наиболее выраженной клинической картиной. Из-за генетической природы заболевания специалисты разделили его на такие виды:
- синдром Ядассона-Левандовского (присутствует явное утолщение ногтей на конечностях, боли в стопах, имеются признаки гиперкератоза на внутренней части кистей и стоп);
- синдром Джексона-Лоулера (кроме утолщения ногтей, обнаруживается ранее появление зубов, отсталость в умственном развитии, очаговое облысение).
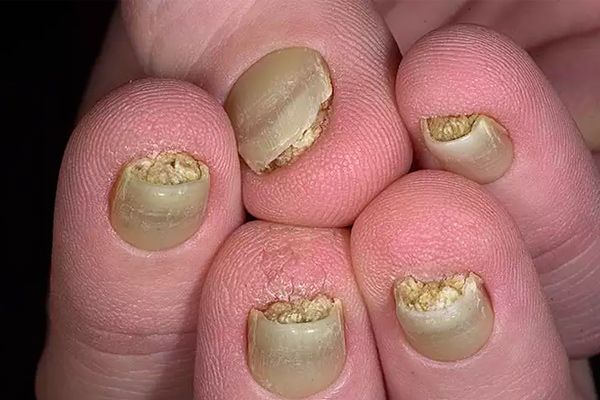
Стадии
Врожденная пахионихия может протекать по-разному, в зависимости от стадии и наличия отдельных симптомокомплексов:
- Пахионихия, для которой характерно симметричное расположение кератодермии и фолликулярный гиперкератоз.
- Пахионихия с симметричной кератодермией, гиперкератозом и лейкокератозом слизистых тканей.
- Пахионихия с кератодермией, гиперкератозом, лейкокератозом слизистых тканей и роговицы.
- Пахионихия с кератодермией, гиперкератозом и пахидермией, на фоне врожденных дефектов мезодермы (например, остеопатии).
 [25], [26], [27]
[25], [26], [27]
Осложнения и последствия
Пахионихия относится к болезням, которые практически не поддаются полному излечению. Для неё характерно периодически обостряющееся течение, с частыми рецидивами.
Пахионихия не представляет угрозы для жизни пациента, однако это состояние может негативно влиять на самовосприятие и социализацию человека. Поэтому иногда наблюдаются такие косвенные осложнения, как неврозы, депрессии, алкогольная зависимость.
В случаях врожденной природы пахионихии в дальнейшем возможна полная потеря пораженных ногтей.
Диагностика пахионихии
Правильно поставить диагноз пахионихии для опытного врача не сложно. Ещё во время предварительного осмотра он обратит внимание на изменение ногтевых пластин. Однако для того, чтобы назначить наиболее оптимальное лечение, часто требуется провести ряд дополнительных диагностических процедур – в первую очередь, для того, чтобы определить первоначальную причину заболевания.
Осмотр позволяет обнаружить такие патологии, как экзема, псориаз, лишай. А для диагностики других болезней, которые могут стать причиной пахионихии, практически всегда требуются другие диагностические процедуры – это касается, к примеру, сахарного диабета или других эндокринных и микроциркуляторных заболеваний.
Дополнительные анализы при пахионихии:
- общий анализ крови и мочи;
- анализ мочи на содержание гидроксипролина;
- биохимический анализ крови;
- анализ крови на сахар;
- анализ крови на содержание гормонов щитовидной железы.
Инструментальная диагностика при пахионихии:
- УЗИ брюшной полости;
- УЗИ щитовидной железы;
- компьютерная томография;
- ангиография.
 [28], [29], [30]
[28], [29], [30]
Дифференциальная диагностика
Дифференциальная диагностика пахионихии проводится с такими заболеваниями:
- анонихия – врожденная аномалия, которая сопровождается отсутствием ногтевых пластин;
- гапалонихия – чрезмерная мягкость ногтей, которая сопровождается их расщеплением, изменением формы и появлением трещин;
- онихолизис – отслоение ногтя от ногтевой основы;
- онихорексис – изменение и расщепление ногтевых пластин по продольным линиям;
- онихошизис – поперечное расщепление ногтей;
- трахионихия – это разновидность ониходистрофических состояний, при которой ноготь становится тусклым, шелушащимся и шероховатым;
- дисхромия – изменение окраса ногтей;
- кандидозы – грибковые поражения ногтевых пластин;
- буллезные дерматозы, пиококковая паронихия, псориаз ногтевых пластин, поражение ногтей при сифилисе или гонорее.
Врожденная пахионихия или синдром Ядассона Левандовского следует отличать от многоформного кератоза Сименса и синдрома Шефера. При кератозе Сименса у детей часто обнаруживается сыпь возле губ, лейкоплакия слизистых тканей, а также олигофрения. При синдроме Шефера обычно присутствует катаракта и фолликулярный кератоз с атрофией.
 [31], [32], [33], [34], [35], [36]
[31], [32], [33], [34], [35], [36]
Лечение пахионихии
Лечение должно быть комплексным: необходимо повлиять на причину пахионихии и на все патогенетические составляющие, не только обеспечив прием необходимых медикаментов, но и изменив питание и образ жизни.
Обязательно при пахионихии назначают витамины: ретинол по 100 тыс. ЕД ежедневно в течение 4-6 недель, а также комплексные средства с достаточным содержанием железа, кальция.
При показаниях назначается тиамин, цианокобаламин, никотиновая кислота, витамины C и E, экстракт алоэ.
Положительным эффектом при пахионихии обладает пищевой желатин:
- 1 ст. л. желатина заливают 0,5 л холодной воды, оставляют на 2,5 ч для набухания;
- нагревают до растворения;
- пьют приготовленный объем на протяжении дня.
Курс лечения желатином обычно составляет от 1 до 4 мес.
Рекомендуется проводить горячие ванны с температурой воды около 45°C, с добавлением пищевой соды, экстракта хвои, крахмала, отрубей. Длительность приема ванны – от 20 до 40 минут.
Можно проводить контрастные обливания рук, а также втирать расплавленный воск.
Физиотерапевтическое лечение пахионихии предусматривает аппликации парафина или озокерита, использование лечебных грязей. Рекомендованы такие процедуры, как паравертебральная диатермия на пораженные области, подкожные кислородные инсуффляции, массаж конечностей.
По отзывам, при пахионихии особенно эффективен фонофорез с Аевитом (с предварительной обработкой ногтевой зоны Фукорцином). Также полезно использовать мази, в состав которых входит желатин, витамин A и/или ихтиол. Фонофорез проводится курсом из 12-15 сеансов, по 15 минут ежедневно. Режим фонофореза – непрерывный, с интенсивностью от 0,8 до 1 Вт на см². Через три месяца курс фонофореза можно повторить.
Лекарства при пахионихии
Способ применения и дозы | Побочные проявления | Особые указания | |
Экстракт алоэ | Назначают в виде внутримышечных инъекций, по 1 амп. один раз в день или через день. | Редко наблюдается диспепсия, боль в зоне введения препарата. | Препарат нельзя применять при беременности и у детей до 12 лет. |
Кальцемин | Принимают по 1 таблетке 2 раза в день. | Иногда может возникать аллергия, вздутие живота, рвота. | Препарат не назначают при наличии камней в почках. |
Мерц | Принимают по 1 драже дважды в сутки. | Возможна аллергия на препарат. | Нельзя превышать дозировку препарата, так как это может принести вред организму. |
Аевит | Принимают по 1 капсуле ежедневно. | Иногда появляется аллергия. | Препарат не назначают детям до 14 лет. |
Народное лечение
- Один или два раза в неделю следует повторять ванночки на основе прогретого растительного масла, с добавлением масляного раствора витамина A и сока лимона.
- В ванночку с растительным маслом полезно добавлять немного домашнего яблочного уксуса.
- При пахионихии хорошо помогают примочки из смеси 5 г квасцов, 25 г глицерина и 70 г теплой воды. Примочки прикладывают каждый вечер в течение двух недель.
- Готовят солевые ванны, с применением морской соли (без красителей и ароматизаторов). Используют 1 ст. л. соли на 1 л воды. Длительность процедуры – 20 минут.
- Смазывают пораженные ногти перед сном облепиховым или персиковым маслом. Поверх надевают хлопковые перчатки, которые снимают только утром.
В качестве комплексного подхода используют также лечение травами: настои трав принимают внутрь, либо используют для приготовления ванночек.
 [37], [38], [39], [40], [41], [42], [43]
[37], [38], [39], [40], [41], [42], [43]
Лечение травами
- На ночь рекомендуют прикладывать компрессы с настоем ромашки или шалфея.
- Регулярно нужно втирать в ногтевые пластины крепкие настои тысячелистника, зверобоя, листьев винограда.
- Хорошим средством является компресс на основе алоэ или золотого уса. Срез растения прикладывают к пораженному ногтю и прибинтовывают, оставляя на ночь.
- Втирают в ногти масло чайного дерева.
Не менее полезно добавлять в обычный детский крем сок чистотела или чеснока, а также небольшое количество меда. Такой крем втирают в пораженные ногти 3-4 раза в сутки, ежедневно.
Гомеопатия
Среди гомеопатических средств особой популярностью при пахионихии пользуются лишь несколько препаратов. Подбирать их необходимо так: на протяжении двух недель должно наблюдаться улучшение, но если его нет, то необходимо попробовать другое средство.
После улучшения состояния следует прекратить прием подобранного препарата, и возобновить его можно лишь тогда, когда симптомы пахионихии возобновятся.
- Кремний (Силика) 6Х – по 2 гранулы трижды в сутки;
- Калькареа карбоника – по 2 таблетки 2-3 раза в сутки;
- Натриум муратикум – в начале лечения принимают через каждые 3 ч, далее – 2-3 раза в сутки;
- Графит 12 – по 3 гранулы на ночь, ежедневно.
При выборе гомеопатического средства нужно учитывать конкретное нарушение внутри организма, которое привело к пахионихии. Прямых противопоказаний к использованию гомеопатических средств нет.
Хирургическое лечение
Хирургическое вмешательство во многих случаях оказывается не настолько эффективным, как ожидается поначалу. Внешний вид ногтевой пластины после хирургического лечения может практически не измениться. Как правило, деформация ногтя остается и после операции.
Специалисты рекомендуют больше внимания уделять уходу за пораженными пальцами, применять укрепляющие препараты и наружные средства. Опытный дерматолог в индивидуальном порядке объяснит особенности ухода за измененными и утолщенными ногтями.
Профилактика
Профилактические мероприятия состоят в качественном своевременном лечении любых кожных и воспалительных заболеваний.
Помимо этого, важно защищать руки и ногти от негативного воздействия внешней среды:
- применять защитные средства во время работы с химикатами;
- использовать правильно подобранную косметику для ног и рук;
- выбирать качественную и легкую обувь, которая не будет деформировать стопу и ногти.
Периодически следует принимать комплексные препараты, содержащие необходимые витамины и минералы. Также важно правильно питаться, не допуская недостатка тех или иных веществ внутри организма.
 [44], [45], [46]
[44], [45], [46]
Прогноз
Прогностические данные при пахионихии до конца не определены: они зависят от первопричины патологии. Если назначенная при пахионихии терапия оказывается эффективной, то деформированный ноготь может постепенно приобрести вид нормальной ногтевой пластины.
При врожденном варианте пахионихии в большинстве случаев прогноз является неблагоприятным: основная часть больных лишаются ногтей, а также приобретают другие нарушения в организме.
 [47], [48], [49], [50]
[47], [48], [49], [50]
Источник
