Синдром избыточного питания у детей

На сегодняшний день многие данные свидетельствуют о высокой частоте нарушений пищевого поведения у детей и что особенно важно – они встречаются более чем у половины детей раннего возраста. Эти нарушения характерны как для детей с неврологической патологией и задержкой развития (в 80% случаев), так и для нормально развивающихся детей – более чем в 25% случаев. Поэтому важно знать причины и особенности этого состояния как у малышей, так и у старших школьников и подростков. Ведь именно в детском возрасте формируются основные привычки, закладывается фундамент, а длительно сохраняющиеся нарушения негативно сказываются на здоровье детей и психологическом климате семьи.
В зарубежной практике разработаны критерии диагностики нарушения пищевого поведения:
— стойкий отказ от приема пищи более 1 месяца;
— отсутствие заболеваний, вызывающих отказ от приема пищи;
— неправильные типы кормлений (кормление во сне, навязчивые кормления, принудительное и механистическое кормление, развлечения во время кормления, длительность приема пищи более 30 минут); — рвотные движения при попытке кормления.
Пищевое поведение начинает формироваться еще в период внутриутробного развития. Влияют характер питания и вкусовые предпочтения матери.
В последующем на пищевое поведение ребенка влияют вид вскармливания, введение прикорма, пищевые привычки семьи. Нарушения пищевого поведения чаще всего встречаются у детей в возрасте 2–6 лет, но они могут возникать и в более раннем возрасте.
В основе пищевого поведения доминируют нарушения аппетита.
Аппетит – это эмоционально окрашенное стремление человека к определенной пище.
В практике педиатры выделяют следующие виды аппетита:
- нормальный;
- повышенный;
- пониженный;
- избирательный.
Формирование пищевого поведения
Процесс формирования пищевого поведения происходит до трех лет, сохраняется на протяжении жизни. Пищевое поведение ребенка может изменяться при соматическом недомогании. Также влияет на формирование пищевого поведения индивидуальное восприятие еды, способы употребления. Это значит, на него могут влиять болезни организма, врожденные патологии, психогенные факторы. При отсутствии органических проблем наиболее вероятная причина — психологическая.
Нарушение пищевого поведения проявляется в таких формах:
- Отрыгивание.
- Нервная (инфантильная) анорексия.
- Пищевое недоразвитие.
- Употребление в пищу несъедобного.
Трудности с жеванием (отрыгивание, пережевывание) возникают из-за трудностей с родительским вниманием к ребенку. Это может быть его недостаток, избыток. Регулярное пережевывание успокаивает ребенка, снимает напряжение.
Нервная анорексия может проявляться в форме полного отвержения еды. Причиной является смена привычной обстановки, места жительства появление нового человека в семье, появление в рационе новых продуктов, неприемлемые для малыша способы употребления пищи. В таком случае изменение в привычной среде приводят к изменениям в пищевом интересе у ребенка.
Причиной недостаточного развития пищевых навыков есть дефицит ухода родителей за детьми. Часто проявляется в неблагополучных семьях, с низким уровнем дохода и культуры. Ребенок просто не умеет удовлетворять потребность в пище.
При расстройстве, когда ребенок стремится съесть несъедобное причина — недостаточное внимание, отсутствие надлежащего ухода. Часто наблюдается у детей, лишенных родительской заботы или при чрезмерной опеке.
Чтобы избежать возникновения этих проблем, необходимо правильно организовать процесс употребления еды, сделать его осознанным. Важно учитывать желания малыша, знать, хочет он кушать в данную секунду или нет, брать за основу естественный прикорм как залог гармоничного развития.
При длительно сохраняющиеся нарушения пищевого поведения связаны с недостаточным потреблением основных пищевых веществ, дефицитом ряда микронутриентов и витаминов, отставанием в росте и развитии, замедлением когнитивного развития, стрессовыми ситуациями в семье, нарушением детско-родительских взаимоотношений и психологического здоровья семьи.
Нарушения пищевого поведения у детей раннего возраста
Меню ребенка после года существенно расширяется в связи с тем, что только лишь грудного молока или специальной смеси для полноценного детского питания уже недостаточно. И это дает старт ответственному периоду для родителей ребенка, ведь важно не только ввести в рацион новые блюда, но и заложить у ребенка основы правильного пищевого поведения, привить взрослеющему малышу хорошие манеры за столом.
Пищевым поведением называют абсолютно все компоненты поведения ребенка, присутствующие в процессе приема пищи: что, как, когда и где он ест, в каких условиях, охотно или без аппетита, насколько быстро насыщается, как реагирует на новые блюда в меню.
Основы пищевого поведения закладываются еще в младенческом возрасте, во время грудного или искусственного вскармливания. Но наиболее значимый этап формирования пищевого поведения наступает тогда, когда малыш переходит к употреблению «взрослой» пищи, то есть примерно после года.
Правила формирования правильного пищевого поведения
- Правильно составленный режим питания — повышает эффективность абсолютно всех биологических процессов с раннего детства. Если приучить малыша есть примерно в одно и то же время (плюс-минус 15-30 минут), его организм будет заранее готовиться к приему пищи: начнет увеличивать выделение желудочного сока (то есть, кушать кроха будет с аппетитом) и вырабатывать ферменты, которые необходимы для правильного пищеварения. Имеет значение и время, отведенное на кормление. Завтрак и полдник — 15-20 минут, обед и ужин — 25-30 минут. Не нужно торопить ребенка, дайте ему возможность есть спокойно, тщательно пережевывая каждый кусочек. У деток, которые едят впопыхах, нарушения пищевого поведения (например, переедание) впоследствии наблюдаются гораздо чаще.
- Рацион и порции — после года ежедневное меню малыша состоит из супов, каш, вторых овощных, рыбных и мясных блюд, кисломолочных продуктов, фруктов, их варят, тушат, запекают, готовят на пару. И подают так, чтобы малыш в зависимости от возраста смог их без проблем жевать и проглатывать (если и кусочками). Знакомить ребенка с новыми для него блюдами стоит постепенно, используя правила как и при введении прикорма. При этом нужно в зависимости от возраста разделять на порции — это позволяет организму малыша без негативных последствий знакомиться с новыми блюдами, а маме дает возможность вовремя замечать малейшие признаки аллергической реакции на тот или иной продукту. Однако дозировать следует и хорошо знакомые ребенку блюда, дабы избежать привычки передать. Объем порции годовалого ребенка составляет примерно 220 мл, объем порции ребенка в 1,5 года — примерно 300 мл.
- Правильная обстановка — приучайте малыша с раннего возраста принимать пищу в отведенном для этого месте — на кухне или в столовой, а не перед телевизором или в движении. Если вы будете постоянно предлагать есть только на кухне и, внимание, сами будете принимать пищу только там, то в будущем не придется переучивать, преодолевая сопротивление ребенка, а заложить с ноля правильную привычку. Для правильного усвоения пищи крайне важна спокойная, располагающая обстановка, при этом никаких требований, ультиматумов, запугиваний и семейных сцен во время приема пищи ребенком — это формирует отрицательные стереотипы и как следствие — нарушения пищевого поведения. Позаботьтесь о том, чтобы от приема пищи ничего не отвлекало: выключайте телевизор, убирайте подальше телефоны и планшеты, игрушки.
Источник

Ожирение у детей – хроническое нарушение обмена веществ, сопровождающееся избыточным отложением жировой ткани в организме. Ожирение у детей проявляется повышенной массой тела и предрасполагает к развитию запоров, холецистита, артериальной гипертензии, дислипидемии, инсулинорезистентности, дисфункции половых желез, артроза, плоскостопия, апноэ сна, булимии, анорексии и др. Диагноз детского и подросткового ожирения ставится на основании измерения роста, массы тела, ИМТ и превышения фактических показателей над долженствующими (по центильным таблицам). Лечение ожирения у детей включает диетотерапию, рациональную физическую нагрузку, психотерапию.
Общие сведения
Ожирение у детей – состояние, при котором фактическая масса тела ребенка превышает возрастной норматив на 15% и более, а индекс массы тела ≥30. Данные исследований свидетельствуют, что избыточную массу тела имеют около 12% российских детей, а ожирение — 8,5% детей, проживающих в городах, и 5,5% — в сельской местности. Во всем мире отмечается эпидемический рост распространения ожирения среди детей, что требует серьезного отношения к данной проблеме со стороны педиатрии и детской эндокринологии. Почти у 60% взрослых, страдающих ожирением, проблемы с лишним весом начались в детском и подростковом возрасте. Прогрессирование ожирения у детей ведет к развитию в будущем сердечно-сосудистых, эндокринных, метаболических, репродуктивных нарушений, заболеваний пищеварительного тракта и опорно-двигательного аппарата.
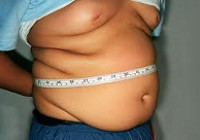
Ожирение у детей
Причины ожирения у детей
Ожирение у детей имеет полиэтиологическую природу; в его реализации играет роль сложное взаимодействие генетических и средовых факторов. Во всех случаях в основе ожирения у детей лежит энергетический дисбаланс, обусловленный повышенным потреблением и сниженным расходованием энергии.
Известно, что при наличии ожирения у обоих родителей, вероятность возникновения подобного нарушения у ребенка составляет 80%; при наличии ожирения только у матери – 50%; только у отца – 38%.
Группу риска по развитию ожирения составляю дети, имеющие повышенную массу тела при рождении (более 4 кг) и избыточную ежемесячную прибавку массы тела, находящиеся на искусственном вскармливании. У грудных детей ожирение может развиваться на фоне перекармливания ребенка высококалорийными смесями, нарушения правил введения прикорма.
Как показывают анамнестические данные, развитие ожирения у большинства детей связано с нарушением режима питания и снижением уровня физической нагрузки. Обычно в питании детей с избыточной массой тела и ожирением преобладают легкоусвояемые углеводы (хлебобулочные изделия, сладкие десерты) и твердые жиры (фаст-фуд), сладкие напитки (соки, газировка, чаи) при недостаточном употреблении клетчатки, белка, воды. При этом большинство детей ведут малоподвижный образ жизни (не играют в подвижные игры, не занимаются спортом, не посещают уроки физкультуры), много времени проводят у телевизора или компьютера, испытывают интенсивную умственную нагрузку, способствующую гиподинамии.
Ожирение у детей может являться не только следствием конституциональной предрасположенности и алиментарных причин, но и серьезных патологических состояний. Так, ожирение нередко встречается у детей с генетическими синдромами (Дауна, Прадера-Вилии, Лоуренса-Муна-Бидля, Коэна), эндокринопатиями (врожденным гипотиреозом, синдромом Иценко-Кушинга, адипозо-генитальной дистрофией), поражением ЦНС (вследствие ЧМТ, менингита, энцефалита, нейрохирургических операций, опухолей головного мозга и пр.).
Иногда в анамнезе детей прослеживается связь ожирения с внешними эмоциональными факторами: поступлением в школу, несчастным случаем, смертью родственников и т. п.
Классификация
Таким образом, с учетом причин возникновения различают две формы ожирения у детей: первичное и вторичное. В свою очередь, первичное ожирение у детей подразделяется на экзогенно-конституциональное (связанное с наследственной предрасположенностью) и алиментарное (связанное с погрешностями в питании). При конституциональном ожирении детьми наследуется не сам избыточный вес, а особенности протекания обменных процессов в организме. Алиментарное ожирение наиболее часто возникает у детей в критические периоды развития: раннем детском возрасте (до 3-х лет), дошкольном возрасте (5-7 лет) и периоде полового созревания (от 12 до 16 лет).
Вторичное ожирение у детей является следствием различных врожденных и приобретенных заболеваний. Наиболее частым видом вторичного ожирения служит эндокринное ожирение, сопровождающее заболевания яичников у девочек, щитовидной железы, надпочечников у детей.
Критерии определения ожирения у детей до настоящего времени остаются предметом обсуждения. Гайворонская А.А. на основании превышения массы тела ребенка нормальных для данного возраста и роста значений выделяет 4 степени ожирения у детей:
- Ожирение I степени – масса тела ребенка превышает норму на 15-24%
- Ожирение II степени – масса тела ребенка превышает норму на 25–49%
- Ожирение III степени — масса тела ребенка превышает норму на 50–99%
- Ожирение IV степени – масса тела превышает допустимую возрастную норму более чем на 100%.
У 80% детей выявляют первичное ожирение I–II степени.
Симптомы ожирения у детей
Основным признаком ожирения у детей служит увеличение слоя подкожно-жировой клетчатки. У детей раннего возраста признаками первичного ожирения могут служить малоподвижность, задержка формирования двигательных навыков, склонность к запорам, аллергическим реакциям, инфекционной заболеваемости.
При алиментарном ожирении у детей имеются избыточные жировые отложения в области живота, таза, бедер, груди, спины, лица, верхних конечностей. В школьном возрасте у таких детей отмечается одышка, снижение толерантности к физической нагрузке, повышенное артериальное давление. К пубертатному возрасту у четверти детей диагностируется метаболический синдром, характеризующийся ожирением, артериальной гипертензией, инсулинорезистентностью и нарушением липидного обмена (дислипидемией). На фоне ожирения у детей нередко развивается нарушение обмена мочевой кислоты и дисметаболическая нефропатия.
Вторичное ожирение у детей протекает на фоне ведущего заболевания и сочетается с типичными симптомами последнего. Так, при врожденном гипотиреозе дети начинают поздно держать головку, сидеть и ходить; у них сдвигаются сроки прорезывания зубов. Приобретенный гипотиреоз чаще развивается в период полового созревания вследствие йодного дефицита. В этом случае, кроме ожирения, у детей отмечается утомляемость, слабость, сонливость, снижение успеваемости в школе, сухость кожи, нарушения менструального цикла у девушек.
Характерными признаками кушингоидного ожирения (при синдроме Иценко-Кушинга у детей) служат жировые отложения в области живота, лица и шеи; при этом конечности остаются худыми. У девочек в пубертатном периоде наблюдается аменорея и гирсутизм.
Сочетание ожирения у детей с увеличением молочных желез (гинекомастией), галактореей, головными болями, дисменореей у девушек может указывать на наличие пролактиномы.
Если кроме избыточного веса девушку беспокоит жирная кожа, угревая сыпь, избыточный рост волос, нерегулярные менструации, то с высокой степенью вероятности можно предположить у нее синдром поликистозных яичников. У мальчиков с адипозогенитальной дистрофией имеет место ожирение, крипторхизм, гинекомастия, недоразвитие пениса и вторичных половых признаков; у девочек — отсутствие менструаций.
Осложнения
Наличие ожирения у детей является риск-фактором раннего развития ряда заболеваний – атеросклероза, гипертонической болезни, стенокардии, сахарного диабета 2 типа. Со стороны пищеварительной системы может отмечаться формирование хронического холецистита и ЖКБ, панкреатита, запоров, геморроя, жирового гепатоза, а в дальнейшем – цирроза печени. У детей с избыточным весом и ожирением чаще возникают расстройства питания (анорексия, булимия) и нарушения сна (храп и синдром сонных апноэ).
Повышенная нагрузка на костно-мышечную систему обуславливает развитие у детей с ожирением нарушений осанки, сколиоза, артралгий, артроза, вальгусной деформации стоп, плоскостопия. Ожирение у подростков нередко служит причиной депрессии, насмешек со стороны сверстников, социальной изоляции, девиантного поведения. У женщин и мужчин, страдающих ожирением с детства, имеется повышенный риск развития бесплодия.
Диагностика ожирения у детей
Клиническая оценка ожирения и степени его выраженности у детей включает сбор анамнеза, выяснение способа вскармливания в грудном возрасте и особенностей питания ребенка в настоящее время, уточнение уровня физической активности. При объективном обследовании педиатр производит антропометрию: регистрирует показатели роста, массы тела, окружности талии, объема бедер, индекс массы тела. Полученные данные сопоставляются со специальными центильными таблицами, на основании которых диагностируется избыточная масса тела или ожирение у детей. В некоторых случаях, например, при массовых осмотрах, используется методика измерения толщины кожной складки, определение относительной массы жировой ткани методом биоэлектрического сопротивления.
Для выяснения причин ожирения дети с избыточной массой тела должны быть проконсультированы детским эндокринологом, детским неврологом, детским гастроэнтерологом, генетиком. Целесообразно дополнительное исследование биохимического анализа крови (глюкозы, глюкозо-толерантного теста, холестерина, липопротеинов, триглицеридов, мочевой кислоты, белка, печеночных проб), гормонального профиля (инсулина, пролактина, ТТГ, Т4 св., кортизола крови и мочи, эстрадиола). По показаниям выполняется УЗИ щитовидной железы, РЭГ, ЭЭГ, МРТ гипофиза ребенку.
Лечение ожирения у детей
Объем медицинской помощи детям, страдающим ожирением, включает снижение массы тела, лечение сопутствующих заболеваний, поддержание достигнутого результата и профилактику набора лишнего веса.
В первую очередь, ребенку с ожирением подбирается индивидуальная диета, предполагающая уменьшение суточного калоража за счет животных жиров и рафинированных углеводов. Рекомендуется 5-разовый (иногда 6-7-разовый) режим питания, проводится обучение родителей расчету нормы суточных килокалорий. Одновременно с коррекцией питания производится организация рационального двигательного режима: для детей младшего возраста рекомендуются прогулки и подвижные игры, а начиная с дошкольного возраста – спортивные занятия (плавание, езда на велосипеде и пр.). Диетотерапия осуществляется под руководством педиатра или диетолога; контроль за питанием и двигательной активностью детей, страдающих ожирением, возлагается на родителей.
При ожирении детям может проводиться иглорефлексотерапия, ЛФК, гидротерапия, психотерапия. При наличии сопутствующих заболеваний ребенку требуется помощь детского эндокринолога, детского гастроэнтеролога, детского гинеколога, детского кардиолога, детского ортопеда, нейрохирурга, детского психолога.
Профилактика
Предупреждение эпидемии ожирения среди детей – это задача, требующая интеграции усилий родителей, представителей медицинского сообщества и сферы образования. Первым шагом на этом пути должно стать понимание родителями важности рационального питания в детском возрасте, воспитание правильных пищевых пристрастий у детей, организация режима дня ребенка с обязательным включением прогулок на свежем воздухе.
Другим важным моментом профилактики ожирения у детей служит привитие интереса к физической культуре, доступность занятий спортом в школе и по месту жительства. Важно, чтобы родители являли собой пример здорового образа жизни, а не авторитарно требовали его соблюдения от ребенка. Необходима разработка скрининговых программ по выявлению ожирения и его осложнений среди детей и подростков.
Источник
