Синдром иценко кушинга история болезни
Синдром Иценко-Кушинга является редким заболеванием, которое является результатом слишком большого количества гормона кортизола в организме. Кортизол – это гормон, обычно вырабатываемый надпочечниками, и он необходим для жизни. Он позволяет людям реагировать на стрессовые ситуации, такие как болезнь, и оказывает влияние практически на все ткани организма.
Источник: https://vseolady.ru/sindrom-icenko-kushinga.html
Болезнь и синдром Иценко-Кушинга
Кортизол производится во время всплесков, чаще всего ранним утром, с очень небольшим количеством ночью. Синдром Иценко-Кушинга – это такое состояние, когда производится слишком много кортизола самим телом, независимо от причины.
Заболевание является результатом слишком большого количества гормона кортизола в организмеУ некоторых пациентов есть это состояние, потому что надпочечники имеют опухоль, производящую слишком много кортизола. Другие узнают про болезнь Иценко-Кушинга и что это такое, потому что они производят слишком много гормона АКТГ, что заставляет надпочечников производить кортизол. Когда АКТГ происходит из гипофиза, это называется болезнью Иценко-Кушинга.
В целом, это состояние довольно редко. Оно чаще бывает у женщин, чем у мужчин, а самый распространенный возраст таких нарушений в организме – 20-40 лет.
У мужчин причины синдрома Иценко-Кушинга могут включать долгий прием стероидных препаратов, особенно стероидных таблеток. Стероиды содержат искусственную версию кортизола.
Симптомы болезни Иценко-Кушинга
Основные признаки и симптомы синдрома Иценко-Кушинга показаны в таблице ниже. Не все люди с этим состоянием имеют все эти признаки и симптомы. У некоторых людей мало или «мягкие» симптомы, возможно, только увеличение веса и нерегулярные менструации.
Другие люди с более «тяжелой» формой заболевания могут иметь почти все симптомы. Наиболее распространенными симптомами у взрослых являются увеличение веса (особенно в туловище и часто не сопровождаемое увеличением веса в руках и ногах), высокое кровяное давление и изменения в памяти, настроении и концентрации. Дополнительные проблемы, такие как мышечная слабость, возникают из-за потери белка в тканях организма.
Симптомы синдрома Иценко-КушингаУ детей синдром Иценко-Кушинга проявляется ожирением с замедленными темпами роста.
Распространенные симптомы: увеличение веса, гипертония, плохая кратковременная память, раздражительность, избыточный рост волос (женщины), красное, румяное лицо, дополнительный жир на шее, круглое лицо, плохая концентрация, обмороки.
Редкие проявления: бессонница, рекуррентная инфекция, тонкая кожа и стрии при синдроме Иценко-Кушинга, легкие кровоподтеки, депрессия, слабые кости, акне, облысение (женщины), слабость в бедрах и плечах, опухание ног, диабет.
Источник: https://vseolady.ru/sindrom-icenko-kushinga.html
Диагностика синдрома Иценко-Кушинга
По причине того, что не у каждого человека с синдромом Иценко-Кушинга есть все признаки и симптомы, и потому что многие особенности синдрома, такие как увеличение веса и высокое давление, являются общими для населения в целом, может быть трудно провести диагностику болезни Иценко-Кушинга, основанную только на симптомах.
В результате врачи используют лабораторные анализы, чтобы помочь диагностировать заболевание. Эти анализы определяют, почему производится слишком много кортизола или почему нормальный контроль над гормонами не работает должным образом.
Наиболее часто используемые тесты измеряют количество кортизола в слюне или моче. Также можно проверить, есть ли слишком много производства кортизола, давая небольшую таблетку, называемую дексаметазоном, которая имитирует кортизол. Это называется испытанием на подавление дексаметазона. Если организм правильно регулирует кортизол, уровень кортизола будет уменьшаться, но это не произойдет у человека с синдромом Кушинга. Эти тесты не всегда способны окончательно диагностировать состояние, потому что другие болезни или проблемы могут вызвать избыточный кортизол или аномальный контроль производства кортизола.
Уровень кортизола можно узнать по анализу мочиЭти условия называются «состояния псевдосушинга». Из-за сходства симптомов и результатов лабораторных испытаний между синдромом Кушинга и состояниями псевдосушинга врачам, возможно, придется сделать ряд анализов и, возможно, придется лечить состояния, которые могут привести к состояниям псевдо-Кушинга, таким как депрессия, чтобы убедиться, что высокий уровень кортизола становится нормальным во время лечения. Если они этого не делают, и особенно, если физические особенности ухудшаются, более вероятно, что у человека есть истинное заболевание Иценко-Кушинга.
Состояния псевдо-Кушинга:
- физическая нагрузка;
- апноэ сна;
- депрессия и другие психические расстройства;
- беременность;
- боль;
- стресс;
- неконтролируемый диабет;
- алкоголизм;
- экстремальное ожирение.
Лечение синдрома Иценко-Кушинга
Единственным эффективным средством лечения болезни Иценко-Кушинга является удаление опухоли, уменьшение ее способности производить АКТГ или удаление надпочечников.
После удаления надпочечников хирургическим методомСуществуют и другие дополнительные подходы, которые могут быть использованы для лечения некоторых симптомов. Например, диабет, депрессия и высокое давление будут лечиться обычными лекарствами, используемыми для этих состояний. Кроме того, врачи могут назначать дополнительный кальций или витамин D или другое лекарство, чтобы предотвратить истончение кости.
Удаление гипофизарной опухоли хирургическим путем
Удаление опухоли гипофиза хирургическим путем – лучший способ избавления от болезни Иценко-Кушинга. Операция рекомендуется тем, у кого есть опухоль, которая не распространяется в области за пределами гипофиза, и которые достаточно хорошо видны, чтобы провести анестезию. Обычно это осуществляется путем прохождения через нос или верхнюю губу и через синусовую мышцу, чтобы достичь опухоли. Это известно как транссфеноидальная хирургия, которая позволяет избежать попадания в гипофиз через верхний череп. Этот маршрут менее опасен для пациента и позволяет быстрее восстанавливаться.
Проведение операции по удалению гипофизарной опухолиУдаление только опухоли оставляет оставшуюся часть гипофиза неповрежденной, чтобы он в конечном итоге функционировал нормально. Это успешно для 70-90% людей, когда их выполняют лучшие хирурги гипофиза. Показатели успеха отражают опыт хирурга, выполняющего операцию. Однако опухоль может вернуться к 15% пациентов, вероятно, из-за неполного удаления опухоли при более ранней операции.
Радиохирургия
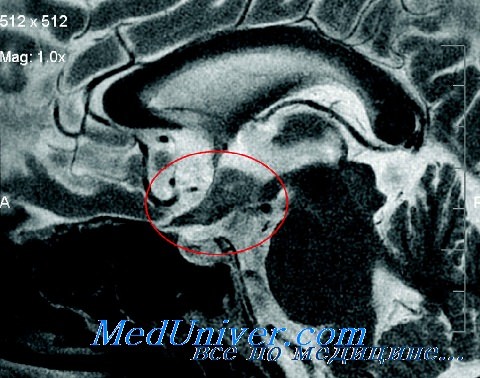
Другие варианты лечения включают лучевую терапию для всего гипофиза или целевую лучевую терапию (так называемую радиохирургию), когда опухоль видна на МРТ. Это может быть использовано как единственное лечение, если хирургия гипофиза не полностью успешна. Эти подходы могут занять до 10 лет, чтобы иметь полный эффект. Тем временем пациенты принимают лекарство для сокращения производства кортизола надпочечников. Одним из важных побочных эффектов лучевой терапии является то, что она может влиять на другие клетки гипофиза, которые образуют другие гормоны. В результате до 50% пациентов необходимо принимать другую гормональную замену в течение 10 лет после лечения.
Удаление адреналовой железы хирургическим вмешательством
Удаление обоих надпочечников также устраняет способность организма производить кортизол. Так как гормоны надпочечников необходимы для жизни, пациенты должны затем принимать кортизолоподобный гормон и гормон флоринеф, который контролирует баланс соли и воды, каждый день всю оставшуюся жизнь.
Лекарственные препараты
В то время как некоторые многообещающие препараты проходят тестирование в клинических исследованиях, имеющиеся в настоящее время лекарства для снижения уровня кортизола, если они даны отдельно, не работают хорошо, как долгосрочное лечение. Эти лекарства чаще всего используются в сочетании с лучевой терапией.
Источник: https://vseolady.ru/sindrom-icenko-kushinga.html
Источник
Болезнь Иценко — Кушинга: история открытия, причиныВ 1924 г. Н. М. Иценко впервые описал клиническую картину изменений у больных с некоторыми формами опухолевых поражений передней доли гипофиза. В 1932 г. Кушинг описал аналогичные клинические наблюдения, связывая их с наличием у таких больных базофилыюй аденомы. В настоящее время установлено, что описанный Иценко и Кушингом синдром может возникать в результате гиперпродукции корой надпочечных желез 11-, 17-оксикортикостероидов. В тех случаях, когда синдром вызван поражением гипоталамических и гипофизарных образований, его называют болезнью Иценко — Кушинга. При накоплении достаточного количества клинических и патологоанатомических наблюдений было установлено, что чаще всего этим заболеванием поражаются женщины в возрасте от 20 до 40 лет, а причиной его возникновения может явиться как аденома передней доли гипофиза, так и различного рода поражения гипоталамической области головного мозга.
В супраоптическом и паравентрикулярном ядрах гипоталамуса наблюдаются признаки истощения, полностью исчезает нейросекреторная субстанция. Часто встречаются дегенеративные формы клеток. Отмечены также структурные сдвиги в нервных клетках зрительного бугра, скорлупы, хвостатого тела и мамиллярных тел. Они заключались в явлениях хроматолиза, набухании тел нейронов и появлении клеток-теней. Отмечено также истончение коры лобных и теменных долей с умеренно выраженными явлениями гидроцефалии и отеком вещества мозга (В. Б, Зайратянц, Е. А. Васюкова, Е. З. Гинчерман, В. Б. Зайратянц). По данным P. Paulet и др., у 60% больных с синдромом Кушинга причиной заболевания являются гипоталамо-гипофизарные дисфункции, которые приводят к гиперплазии коры надпочечников. Чаще всего эта патология возникает в результате избыточной продукции мелкоклеточными ядрами гипоталамуса кортикотропинреализующего фактора. Последний стимулирует выработку и выделение из передней доли гипофиза АКТГ, вызывающего гиперпластические изменения в коре надпочечников. Если причиной возникновения данного заболевания является опухоль передней доли гипофиза, то микроскопически чаще определяется аденома из базофильных клеток, значительно реже — аденома из ацидофильных или хромофобных клеток передней доли гипофиза. Нередко в передпей доле мозгового придатка определяется лишь гиперплазия гипофизарных клеточных элементов. Указанные аденоматозные образования в передней доле гипофиза, как правило, небольших размеров (иногда микроскопические), и для их обнаружения при патоморфологическом исследовании секционного материала следует использовать метод серийных срезов. — Также рекомендуем «Базофильная аденома гипофиза. Изменения органов при болезни Иценко — Кушинга» Оглавление темы «Патнатомия болезней гипофиза и щитовидной железы»:
|
Источник
 Болезнь Иценко-Кушинга. Причины, патогенез, симптомы и методы лечения Болезни Иценко-Кушинга.
Болезнь Иценко-Кушинга. Причины, патогенез, симптомы и методы лечения Болезни Иценко-Кушинга.
Болезнь Иценко-Кушинга — редкое тяжелое нейроэндокринное заболевание, проявляющееся повышенной продукцией гормонов коры надпочечников, которая обусловлена избыточной секрецией АКТГ, вызванной гиперплазией клеток гипофиза или опухолью.
В 1924 г. советский невропатолог Н. М. Иценко описал заболевание, имеющее своеобразное клиническое течение. Причину возникновения патологии он видел в изменениях гипоталамических образований, в частности Tuber cinereum.
В 1932 г. американский нейрохирург Кушинг, более подробно изучив эту патологию, причину заболевания объяснил базофильной аденомой гипофиза. В дальнейшем, с развитием эндокринологии, выяснилось, что непосредственной причиной заболевания является избыточная продукция надпочечниками кортикостероидов, в частности гидрокортизона.
Независимо от причины возникновения заболевания различают:
- Болезнь Иценко-Кушинга и
- Синдром Иценко-Кушинга.
При Болезни Иценко-Кушинга первоначальное нарушение происходит в гипоталамических центрах, где усиливается секреция рилизинг- фактора адренокортикотропного гормона (АКТГ-РФ), вследствие чего наступает гиперплазия базофильных клеток гипофиза, вплоть до образования базофильной аденомы. Увеличивается продукция АКТГ, приводящая к гиперплазии коры надпочечников с гиперпродуцией кортизола.
Синдром Иценко-Кушинга представляет собой болезненное состояние, клинически вполне схожее с Болезнью Иценко-Кушинга, с той лишь разницей, что при этом в патологическом звене гипоталамус и гипофиз не участвуют. Синдром Иценко-Кушинга может развиться как на почве гормонопродуцирующих опухолей коры надпочечников, так и опухолей иной локализации (чаще бронхов, зобной и поджелудочной железы), продуцирующих АКТГ или кортикостероиды, а также вследствие длительного приема кортикостероидных препаратов.
Этиология.
Причина не известна. Определенную роль играет наследственно-конституционный фактор. Женщины болеют примерно в 5 раз чаще мужчин. Дети болеют относительно реже.
Патогенез.
Как Болезнь Иценко-Кушинга, так и синдром Иценко-Кушинга являются результатом гиперсекреции гидрокортизона и других глюкокортикостероидов. Имеется определенный параллелизм между величиной секреции гидрокортизона и клинической картины болезни.
По закону обратной связи, гиперпродукцию стероидных гормонов должна подавлять секреция АКТГ и АКТГ- РФ.
Однако при Болезни Иценко-Кушинга ингибиции указанных гормонов не происходит. Это явление Н. А. Юдаев объясняет понижением чувствительности соответствующих гипоталамических центров к стероидам, что обусловлено или генетическими факторами, или повышением порога чувствительности этих центров вследствие длительного влияния на них стероидов большой концентрации.
Н. А. Юдаев дает и другое объяснение: под влиянием неизвестных факторов падает чувствительность рецепторов гипоталамических центров, ответственных за продукцию АКТГ- РФ, поэтому нормальное или повышенное количество стероидов бывает не в состоянии тормозить выделение АКТГ- РФ. Нарушается суточный ритм выделения АКТГ и механизм обратной связи, что, вероятно, обусловлено изменением метаболизма биогенных аминов в ЦНС. Гиперпродукция стероидных гормонов приводит к распаду белков, усиливая гликогенез и липогенез. В результате снижается толерантность к углеводам.
Патологическая анатомия.
Часто в гипофизе устанавливается гиперплазия базофильных клеток с активацией их функции. Аденомы примерно в 80—90% случаев бывают базофильными, редко эозинофильно-клеточными или состоящими из хромофобных клеток, в большинстве носят доброкачественный характер. Поэтому на снимках черепа только в 10—20% случаев обнаруживаются изменения костей турецкого седла.
В надпочечниках имеет место выраженная двухсторонняя гиперплазия. Корковый слой утолщается в 2—3 раза. При Синдроме Иценко-Кушинга гипофиз остается интактным, аденомы надпочечников при этом бывают в основном односторонними: глюкокортикостеромы доброкачественные или злокачественные, массой от 20 до 2500 г
В сердце — некробиотические очаги без особых следов коронарного атеросклероза.
В легких — застойные изменения, часто очаговые пневмонии; в печени—застой, дистрофические изменения, жировая инфильтрация; в желудке — атрофия слизистой без изъязвления.
В костях возникает остеопороз, в мышцах, особенно брюшного пресса, а также в конечностях и в области спины—атрофические явления.
В яичниках—атрофия и склероз коркового слоя, являющиеся причиной аменореи и бесплодия. Атрофия эндометрия. У мужчин атрофия яичек, нарушение сперматогенеза.
В поджелудочной железе — дистрофические изменения в островках Лангерганса.
Атрофия эпидермиса кожи, дегенерация эластических волокон. Расширение сосудов придает коже багрово-цианотичный вид с образованием красных полос на телестрий.
Клиника.
Болезнь встречается во всех возрастных группах обоих полов, чаще всего у женщин в возрасте 20—40 лет. Характерен внешний вид больных — лицо круглое багрово-красноватого цвета, у женщин — выпадение волос по мужскому типу с легким гипертрихозом на лице и теле.
Неравномерное ожирение: преимущественное накопление жира в верхней половине туловища, шеи. Конечности, наоборот, худые. Кожа на теле сухая, тонкая, просвечивают капилляры. Вследствие белкового катаболизма на коже появляются атрофические полосы, чаще на передне-внутренних поверхностях плеч, по бокам живота, на ягодицах, бедрах.
В результате инкреции андрогенов в эпидермисе возникает множество фолликулитов, угрей, появляется и пигментация, как последствие действия АКТГ и МСГ, секреция которых также повышена. Живот увеличивается, артериальное давление крови бывает выше максимальных показателей, чем здоровых, а максимальное содержание АКТГ доходит до 200—400 мкг/л. При этом суточный ритм нарушается, дает хаотические колебания, всегда оставаясь высоким.
Дифференциальная диагностика.
Диагноз гиперкортицизма не представляет особых трудностей, однако дифференциальная диагностика Болезни Иценко-Кушинга от кортикостеромы, в частности от доброкачественной, достаточно трудна.
- Рентгенография черепа при Болезни Иценко-Кушинга, хотя и не всегда, но выявляет признаки аденомы гипофиза, что исключается при кортикостеромах. Томография надпочечников при кортикостеромах также не всегда, но часто выявляет одностороннюю опухоль, а при Болезни Иценко-Кушинга выявляется увеличение надпочечников.
- Ценным диагностическим методом является Сканирование надпочечников радиоактивным йодхолестерином. Содержание в суточной моче 17-КС и 17-ОКС в обоих случаях повышено, при злокачественных новообразованиях надпочечников секреция этих гормонов может возрасти в 10—20 раз.
- Дифференциальной диагностике могут помочь Функциональные пробы:
- Нагрузка АКТГ при Болезни Иценко-Кушинга повышает секрецию 17-КС и 17-ОКС. При кортикостеромах, в силу их автономности, существенного повышения этих метаболитов не происходит.
- Дексаметазон при Болезни Иценко-Кушинга подавляет секрецию надпочечниковых стероидов, чего не бывает при кортикостеромах.
Юношеский диспитуитаризм с базофилизмом, при котором также выявляется симптоматика, характерная для Болезни Иценко-Кушинга — розовые стрии, ожирение — в подавляющем большинстве случаев проходят с возрастом, но иногда они могут нарастать и перейти в Болезнь Иценко-Кушинга При этом суточный ритм АКТГ не нарушается, проба с дексаметазоном положительна.
Лечение хирургическое, медикаментозное, рентгенотерапевтическое.
- Сущность Хирургического лечения Болезни Иценко-Кушинга заключается в удалении обоих, реже одного надпочечника, а при синдроме Иценко-Кушинга удаление опухоли соответствующего надпочечника или другой локализации. Производится и субтотальная адренэктомия, однако при этом в дальнейшем могут наступить рецидивы.
После адренэктомии назначается заместительная терапия. После подавления функции обоих надпочечников, если заместительная терапия проводится не на должном уровне, усиливается секреция АКТГ-РФ и вероятность развития или образования аденомы гипофиза увеличивается.
Оперативному лечению подвергают больных, у которых медикаментозное лечение и рентгенотерапия диэнцефально-гипофизарной области не приводит к стойкой ремиссии, и при быстро прогрессирующих формах болезни.
- Рентгенотерапия эффективна в раннем периоде заболевания, особенно у молодых в возрасте 16— 30 лет. Детям лучевая терапия не рекомендуется. Рентгенотерапия проводится в области гипофиза разными методами: нарастающими, убывающими дозами и др. Предложен ряд методов, полей и доз (от 1500 до 15000; рентген на курс).
- В последние годы проводится лечение Гамма-облучением гипофиза из 4—6 полей. Гамматерапия оказалась более эффективной, чем рентгенотерапия. Улучшение наступает примерно в 60% случаев, выздоровление—в 33,3%. Относительно лучшие результаты получены при применении на куре лечения от 1500 до 2000 рад.
В лечении Болезни Иценко-Кушинга более зффективным оказалось дистанционное облучение гипофиза пучками тяжелых, заряженных частицами высокой энергии, в частности протонами. При этом здоровые клетки гипофиза не повреждаются, следовательно, гормональных нарушений не наступает. - Медикаментозное лечение заключается в применении ингибиторов.
- Предложены препараты: аминоглютетамид, амфенон, метопирон, элиптен, парлодел.
- Резерпин в больших дозах подавляет секрецию АКТГ, но нарушенный суточный ритм не регулирует.
- Производные дихлорэтана —ДДД и др. Среди них более или менее активным оказался ДДД. Однако последний обладает рядом токсических свойств.
В Институте эндокринологии к обмена веществ Украинской ССР был синтезирован новый препарат, являющийся дериватом ДДД — хлодитан. Токсичность этого препарата намного ниже, а избирательное действие на кору надпочечников намного выше, чем у ДДД. Хлодитан избирательно приводит к атрофии коры надпочечников, не повреждая при этом мозговой слой и другие органы.
Хлодитан назначают внутрь, начиная с 2— 3 г в сутки в первые 2—3 дня, затем из расчета 0,1 г/1 кг в сутки. Суточную дозу дают в 3 приема через 15—20 мин. после еды. В дальнейшем доза регулируется с учетом клинических симптомов и уровнем 17-ОКС и 17-КС в моче. На курс лечения назначается около 200—300 г препарата. Клинические признаки улучшения наступают на 18—20 день и постепенно нарастают. При рецидивах курс лечения повторяется. Лечение хлодитаном рекомендуется проводить комбинированно с хирургическим лечением: производится менее обременительная для больного односторонняя адренэктомия и назначается курс хлодитана. Как и другие методы лечения, хлодитан более эффективен при ранних стадиях заболевания. Хлодитан при Синдроме Иценко-Кушинга проявляет цитостатическое действие по отношению к кортикостероме. - Назначается также парлодел для подавления продукции АКТГ.
- Лечение Болезни Иценко-Кушинга проводится комбинированно.
Вначале при легких формах—парлодел с хлодитаном, рентгенотерапия в сочетании с хлодитаном.
Хирургическое лечение в сочетании схлодитаном — после удаления одного надпочечника. При необходимости функция другого надпочечника подавляется хлодитаном, аминоглютетимидом и др.
КАТЕГОРИЯ:
Источник