Синдром холестаза у новорожденных протокол
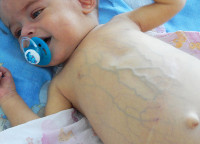
Холестаз новорожденного – это патологическое состояние, которое характеризуется нарушением секреции желчи, приводит к гипербилирубинемии и желтухе. Клинические проявления включают субиктеричность склер, пожелтение слизистых оболочек и кожи, гепатомегалию, задержку в физическом развитии, гиповитаминозы А, D, K, E. Диагностика холестаза новорожденного заключается в выявлении основного заболевания, лабораторной оценке работы печени, УЗИ, гепатобилиарном сканировании и биопсии печени. Лечение зависит от этиологического фактора и подразумевает рациональное питание, введение в рацион легкоусвояемых жиров, витаминотерапию или оперативное вмешательство.
Общие сведения
Холестаз новорожденного – это гетерогенное состояние в педиатрии и неонатологии, которое проявляется нарушением выведения желчи с дальнейшим развитием гипербилирубинемии. Точную распространенность патологии установить тяжело, поскольку это состояние зачастую включают в структуру основного заболевания. Терапевтическая тактика и прогноз для жизни ребенка зависят от этиологического фактора холестаза новорожденного. Как правило, устранение ведущей патологии ведет к купированию холестатического синдрома. В тяжелых случаях может требоваться пересадка печени.

Холестаз новорожденного
Причины
Все этиологические факторы холестаза новорожденного разделяют на внепеченочные и внутрипеченочные. Последняя группа включает в себя нарушения инфекционного, метаболического, генетического, аллоимунного или токсического происхождения.
- К инфекционным причинам относятся так называемые TORCH-инфекции: токсоплазмоз, краснуха, ЦМВ, герпес-вирус, сифилис, гепатит В и другие.
- Спровоцировать холестаз новорожденного могут такие нарушения метаболизма, как галактоземия, муковисцидоз, тирозинемия, недостаточность α1-антитрипсина.
- Генетическими факторами являются синдром Алажиля, кистозный фиброз, прогрессирующий семейный внутрипеченочный холестаз и др.
- Гестационное аллоиммунное поражение печени развивается при трансплацентарном прохождении материнских IgG в организм ребенка. Это вызывает активацию системы комплемента, которая способна повреждать гепатоциты.
- Длительное парентеральное вскармливание у тяжело недоношенных детей и наличие синдрома короткой кишки относятся к токсическим причинам холестаза новорожденного.
Перечень внепеченочных факторов развития холестаза новорожденного включает в себя все нарушения, которые ухудшают отток желчи из печени. Наиболее распространенная причина – атрезия желчевыводящих путей. Чаще всего наблюдается у недоношенных детей. Иногда, помимо внепеченочного билиарного тракта, поражаются и внутрипеченочные желчные протоки. Точная этиология данного состояния неизвестна. Предположительно, развитие билиарной атрезии вызывают инфекционные заболевания матери во время беременности.
Патогенез
Пусковым механизмом появления клинических симптомов при холестазе новорожденного является нарушение экскреции прямого билирубина, провоцирующее повышение его уровня в крови – гипербилирубинемию. Это приводит к дефициту желчных кислот в системном кровотоке. Так как они отвечают за всасывание и транспорт жиров и жирорастворимых витаминов (А, D, K, E) в организме ребенка возникает их дефицит. Результатом становится недостаточная прибавка массы тела, гиповитаминозы, задержка физического и психомоторного развития.
Симптомы холестаза новорожденного
Клиника холестаза новорожденного развивается на протяжении первых 10-14 дней жизни ребенка. Первичные проявления – беспокойство, снижение аппетита, недостаточная прибавка массы тела и роста. Почти сразу возникает субиктеричность склер и слизистых оболочек, при дальнейшем нарастании гипербилирубинемии отмечается желтушность кожных покровов.
На этом фоне моча приобретает коричневый оттенок, а кал становится бесцветным (ахолическим). Постепенно увеличивается печень, что проявляется незначительным увеличением живота. Также при холестазе новорожденного отмечается хронический зуд, клинические проявления гиповитаминозов А, D, K, E.
Осложнения
При дальнейшем прогрессировании основного заболевания, приводящего к фиброзу печени, развивается портальная гипертензия. Она, в свою очередь, становится причиной асцита и кровотечений из варикозно расширенных вен пищевода. Исход варьируется от длительного доброкачественного течения до быстрого развития печеночной недостаточности и цирроза с летальным исходом уже на первом году жизни.
Диагностика
Диагностика холестаза новорожденного включает в себя сбор анамнестических данных, физикальное обследование ребенка, лабораторные и инструментальные методы исследования. При опросе родителей педиатр или неонатолог обращают внимание на все возможные этиологические факторы: заболевания матери во время беременности, генетические патологии, врожденные аномалии развития ребенка. При физикальном осмотре определяется дефицит массы тела и роста, желтушность склер, слизистых оболочек и кожи, гепатомегалия. Подтверждающая диагностика:
- Лабораторные тесты. В биохимическом анализе крови выявляется гипербилирубинемия за счет прямой фракции, диспротеинемия. Возможно повышение трансаминаз – АлТ и АсТ. Характерные признаки холестаза новорожденного – ахолический, богатый на жиры кал и насыщенная уробилином моча. С целью исключения TORCH-инфекций проводится ИФА и бактериальный посев мочи. Также используются тесты на метаболические нарушения или генетические аномалии, которые могут вызывать развитие холестаза новорожденных – анализы на содержание NaCl в поте, галактозы в моче, уровень α1-антитрипсина в крови.
- Эхография. Первый этап – ультразвуковое исследование органов брюшной полости. Оно позволяет выявить гепатомегалию, аномалии строения желчного пузыря и желчевыводящих протоков. Далее выполняется УЗ-сканирование печени для оценки экскреции желчи на всех уровнях билиарного тракта – от внутрипеченочных протоков до двенадцатиперстной кишки.
- Биопсия печени. При невозможности подтвердить диагноз данными методами показана биопсия печени. При неонатальном холестазе гистологический анализ биоптата может выявить увеличенные портальные триады, пролиферацию и фиброзирование желчных протоков при атрезии желчевыводящий путей, гигантские полиядерные клетки при врожденном гепатите и др. При подозрении на аллоиммунное происхождение холестаза новорожденного определяется большое количество железа в гепатоцитах или тканях губ.
Лечение холестаза новорожденного
Консервативная терапия
Терапия при холестазе новорожденного включает в себя несколько моментов: полноценное лечение основного заболевания, насыщение рациона ребенка витаминами А, D, K, E и среднецепочечными жирными кислотами, применение урсодезоксихолевой кислоты. Большое количество витаминов возмещает их недостаточное всасывание в кишечнике. Среднецепочечные жирные кислоты способны всасываться в кровоток даже в условиях дефицита желчных солей при холестазе новорожденного, тем самым компенсируя дефицит триглицеридов в организме. Урсодезоксихолевая кислота является гепатопротектором и желчегонным средством, стимулирующим работу печени и желчевыводящих путей и купирующим гипербилирубинемию.
При подозрении на аллоиммунное происхождение холестаза новорожденного (даже при неподтвержденном диагнозе) показано введение внутривенных иммуноглобулинов или обменное переливание крови.
Хирургическое лечение
При подтвержденной атрезии желчевыводящих путей уже на 1-2 месяце жизни проводится портоэнтеростомия по методу Касаи. Данная операция значительно улучшает показатель выживаемости, однако в будущем приводит к частым рецидивирующим холангитам, стойкому холестазу и задержке в психофизическом развитии. На фоне быстро развивающегося цирроза печени необходима трансплантация органа.
Прогноз и профилактика
Прогноз при холестазе новорожденного напрямую зависит от основного заболевания и эффективности терапевтических мероприятий. При атрезии желчевыводящих путей и отсутствии раннего хирургического вмешательства быстро развивается печеночная недостаточность. Далее это состояние трансформируется в цирроз с нарастающей гипертензией в системе воротной вены уже на первых месяцах жизни ребенка. Смерть наступает, как правило, в возрасте 10-12 месяцев. Инфекционные и метаболические причины холестаза новорожденного могут иметь как доброкачественный прогноз, так и быстро прогрессирующее течение. Аллоиммунное поражение печени на фоне отсутствия раннего лечения в большинстве случаев завершается летальным исходом.
Профилактика холестаза новорожденного включает в себя антенатальную охрану плода, медико-генетическое консультирование семейных пар и планирование беременности, регулярное посещение женской консультации, полноценное прохождение всех необходимых анализов и исследований. Данные меры позволяют оценить риск развития генетических заболеваний еще до начала беременности и выявить опасные заболевания уже на ранних сроках.
Источник
Холестаз у детей развивается по причине сбоя в процессах, которые обеспечивают полноценное отхождение желчи по каналам в 12-перстную кишку. Патологию у новорожденных диагностировать сложно, поскольку яркая клиника отсутствует.
Для выявления заболевания проводится комплексная диагностика, включающая в себя лабораторные анализы, ультразвуковое исследование печени, биопсию (назначают, если имеются подозрения на внутрипеченочную форму холестаза).
Рассмотрим маркеры холестаза, клинику в детском возрасте, методы диагностики и особенности лекарственной терапии.
Причины и формы холестаза у ребенка
Холестаз в педиатрической практике – не частое явление, сопровождающееся нарушением отхождения желчи в 12-перстную кишку. При сбое полноценного процесса развивается гипербилирубинемия. Точной распространенности болезни неизвестно, поскольку чаще всего холестаз выступает причиной основной патологии.
Все этиологические факторы, приводящие к застою желчи, классифицируются на две больше группы – внутрипеченочные и внепеченочные. Первая группа включает нарушения инфекционной, метаболической, генетической, аутоиммунной, токсической природы.
Инфекционные причины – это краснуха, цитомегаловирусная инфекция, вирус герпеса, гепатит разновидности B, сифилис.
Причины холестаза в детском возрасте:
- Аутоиммунная форма гепатита.
- Эндокринные расстройства.
- Генетические болезни.
- Токсическое поражение печени.
- Лекарственная терапия в течение долгого времени.
- ЖКБ.
- Первичная форма билиарного цирроза.
- Заболевания 12-перстной кишки.
- Рак поджелудочной железы.
Дополнить список причин можно атрезией желчевыводящих каналов – чаще всего диагностируют у недоношенных детей. Предположительно билиарная атрезия спровоцирована инфекционными патологиями у взрослой матери во время беременности.
Синдром холестаза у детей – это следствие нарушения экскреции прямой фракции билирубина, приводящее к высокому содержанию вещества в крови – гипербилирубинемии. В свою очередь это ведет к недостатку желчных кислот в системе кровообращения. Поскольку они несут ответственность за всасывание и перемещение липидов и жирорастворимых веществ, возникает их дефицит.
Классификация по формам
Врачи классифицируют на две большие группы – внутри- и внепеченочная (в зависимости от патогенеза патологии).
На фоне внепеченочной формы появляются нарушения в структуре и работе каналов, по которым осуществляется выведение желчи. Внутрипеченочный застой спровоцирован нарушением продуцирования компонентов желчи и транспорта в желчные каналы.
Медицинские специалисты классифицируют заболевание по степени тяжести. Так, в детском возрасте выделяют такие типы болезни:
- Внутриклеточный вид – поражаются печеночные клетки (гепатоциты).
- Внутриканальцевый тип – поражаются транспортные системные мембраны.
- Дуктулярный вид – нарушается структура эпителиальных слоев желчных каналов.
- Смешанный тип – присутствуют различные повреждения, нарушения.
У новорожденных детей холестаз разделяется на три формы. Парциальная форма – снижается количество вырабатываемой желчи; диссоциированная – замедляется транспорт отдельных компонентов желчи; тотальная форма – в 12-перстную кишку практически не поступает желчь.
По характеру течения заболевание бывает острое и хроническое; по клинике – безжелтушная и желтушная форма.
Возможные осложнения
Негативные последствия развиваются при хроническом течении патологии. У маленьких детей появляется печеночная остеодистрофия, ухудшается сумеречное зрение, кровоточивость, нарушение обмена меди, осложнения со стороны ССС.
При продолжительном течении некомпенсированного холестаза возможны осложнения:
- Циррозное поражение печени.
- Энцефалопатия печеночной формы.
- Печеночная недостаточность.
- Заражение крови.
- Формирование конкрементов в желчном пузыре, каналах.
При синдроме холестаза у детей прогноз благоприятный, если заболевание диагностировано до развития осложнений.
Признаки застоя желчи в детском возрасте
Желчь участвует в пищеварительном процессе. Также вещества, имеющиеся в составе печеночного секрета, обеспечивают обеззараживающее и дезинфицирующее действие, способствуют всасыванию полезных компонентов в организме.
Когда у малыша нарушен отток желчи, она скапливается в желчном пузыре, повышается вязкость жидкости. При этом желчь теряет антибактериальную функцию, что провоцирует развитие дисбактериоза в кишечнике.
Симптоматика у ребенка напрямую обусловлена разновидностью застоя – гипотоническая, гипертоническая и смешанная.
Симптоматика гипертонического холестаза у детей
Признаки появляются при увеличенной сократительной способности желчного пузыря и системы его каналов. В области проекции печени возникают выраженные болезненные ощущения тянущей или ноющей природы. Имеют свойства усиливаться после физической активности (например, бега).
Симптомы гипертонического холестаза:
- Тошнота, приступы рвоты (обычно периодически).
- Затяжной понос.
- Жжение в кишечнике (после употребления сладкого, волнения).
- Ухудшение либо потеря аппетита.
- На языке образование желтого налета.
- Снижение активности, слабость.
- Головная боль.
Симптомы могут сохраняться продолжительное время, по мере прогрессирования болезни – усиливаются. Чаще всего гипертоническую форму диагностируют в подростковом возрасте.
Клиника гипотонического и смешанного заболевания
У новорожденных детей диагностируют редко, поэтому всегда требуется дифференциальная диагностика, позволяющая поставить диагноз посредством исключения.
Характерные признаки:
- Боль, тяжесть или дискомфорт в области проекции печени.
- Нарушение работы пищеварительного тракта.
- Снижение веса.
- Потеря аппетита.
К наиболее распространенному симптому относят ухудшение аппетита. Родителям свойственно переживать за своего малыша, поэтому они его всеми силами стараются накормить, что не приносит пользы – появляются тошнота, рвота.
Зуд при холестазе, сухость кожи – симптомы холестаза у детей, проявляющиеся в 20% случаев. Их часто путают с аллергической реакцией, что усугубляет ситуацию. При воспалении печени клиника дополняется желтухой кожного покрова, слизистых оболочек и белков глаз.
Диагностика
В первую очередь назначают ОАК и биохимический скрининг, лабораторные исследования на паразитарные заболевания, ОАМ. ОАК показывает выраженную анемию в детском возрасте, нейтрофильный лейкоцитоз. При холестазе в крови повышается билирубин, возрастает концентрация холестерина.
Биохимические ферменты холестаза выше референтных показателей – АСТ, АЛС, ЩФ, анализ показывает цитолиз – разрушение гепатоцитов; исследование мочи выявляет желчные пигменты, уробилин. ИФА рекомендуется, когда имеются подозрения на аутоиммунные нарушения.
Дополнительно проводятся методы инструментальной диагностики, чтобы получить полную картину заболевания:
- УЗИ. Исследование выявляет гепатомегалию (увеличение печени в размере), расширение желчных каналов, наличие/отсутствие конкрементов в желчном пузыре.
- Холангиография рекомендуется, если были диагностированы надстенотические расширения каналов по УЗИ.
- ЭРХГ – проводится с помощью контрастного вещества, чаще всего при подозрении на первичную форму холангита.
- МРТ – замена ЭРХГ.
Дифференциальная диагностика внутри- и внепечного холестаза представлена в таблице:
| Критерии | Внепеченочная форма | Внутрипеченочная форма |
| Анамнез | Боль в эпигастральной области, подростковый возраст, хирургическое вмешательство на желчевыводящих путях | Общая слабость, снижение веса, продолжительное применение лекарственных препаратов |
| Осмотр ребенка | Напряженный живот, боль при пальпации, гепатомегалия | Признаки хронического поражения печени, увеличение органа в размере, пальпируемый желчный пузырь |
| Лабораторные исследования | Высокая концентрация ЩФ и билирубина | Повышение ЩФ без возрастания билирубина, активность печеночных трансаминаз |
Консервативное и оперативное лечение
Основной целью будет являться воздействие на этиологический фактор. Так, при лекарственном холестазе отменяют препараты, назначают средства, которые поддерживают печень – гепатопротекторы. Дополнительно требуется применение витаминов, минералов, диета.
Проводится патогенетическая терапия. К наиболее эффективным препаратам, которые способны улучшить функциональность печени, относят Карсил и Гептрал. Чтобы уменьшить концентрацию токсичных желчных кислот, рекомендуется применение урсодезоксихолевой кислоты – обладает желчегонным воздействием, стимулирует формирование и отхождение печеночного секрета; по отзывам, хорошо переносится детьми.
Чтобы купировать кожный зуд, применяют антигистаминные препараты. Для восполнения дефицита минералов и витаминов назначают витамины A, E, при признаках остеопороза – витамин D3 (комбинируют с препаратами кальция). На фоне геморрагических проявлений у ребенка требуется использование витамина K, при болях в костях – глюконат кальция.
Терапевтическая схема согласно протоколу в зависимости от формы заболевания:
- При гипертонической форме назначают холеретики, спазмолитики, ферментные лекарства, средства седативного эффекта, антигистаминные таблетки/инъекции.
- При гипотонической форме обязательно применение холекинетиков, холеретиков, прокинетиков, ферментных препаратов.
Если медикаментозное лечение не дает нужного результата, то проводится оперативное вмешательство с целью восстановления желчевыделения. Техники – вскрытие желчного пузыря традиционным способом, холецистэктомия, дренирование билиарного тракта.
Прогноз и профилактика
Прогноз напрямую обусловлен своевременностью проведения консервативного/хирургического лечения. Так, если у новорожденного ребенка атрезия желчевыводящих путей, оперативное вмешательство не проведено вовремя, быстро развивается печеночно-клеточная недостаточность, которая переходит в цирроз с нарастающей портальной гипертензией уже в первые месяцы жизни малыша.
При такой картине прогноз неблагоприятный, летальный исход наступает в течение 10-12 месяцев. При инфекционной либо метаболической причине застоя желчи прогноз благоприятный (в 80% случаев) и отрицательный, если болезнь быстро прогрессирует. Аутоиммунные нарушения имеют неутешительный прогноз, чаще всего заканчиваются смертью ребенка.
Источник
