Синдром хаммена ричи у детей
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 2 июня 2015;
проверки требуют 7 правок.
Идиопатический фиброзирующий альвеолит, диффузный интерстициальный пневмофиброз, синдром Хэммена — Рича — заболевание, характеризующееся диффузным поражением лёгочного интерстиция с последующим развитием пневмосклероза и дыхательной недостаточности, гипертензии малого круга кровообращения и лёгочного сердца. Встречается относительно редко (ок. 7 — 10 случаев на 100 тыс. населения), в развитии этой формы большое значение имеют аутоиммунные нарушения (гиперчувствительность III-го типа, реакции иммунных комплексов). Характерны серозно-фибринозное пропитывание альвеолярных перегородок, накопление в альвеолах экссудата, богатого фибрином, макрофагами и особенно нейтрофилами, выраженное разрастание соединительной ткани и её склерозирование, гиалиновые мембраны в альвеолах. Лёгкие плотны, красно-бурого цвета с сетью сероватых полосок и очагами буллезной эмфиземы.[2]
Клиника[править | править код]
Заболевание чаще всего встречается у пациентов в возрасте старше 50 лет. Отмечается преобладание заболевания у мужчин, соотношение полов составляет примерно 1,7:1 в пользу мужчин (Johnston и соавт., 1997). Основными жалобами больных являются одышка и непродуктивный кашель. По мере развития заболевания отмечается нарастание одышки, вплоть до полной инвалидизации больного: из-за одышки больной не способен произнести фразу, предложение, не может ходить, обслуживать себя. Начало болезни, как правило, незаметное, хотя иногда больные описывают дебют ИФА как острое респираторное заболевание, что предполагает роль вирусной инфекции в генезе заболевания (Egan и соавт., 1997). Так как болезнь прогрессирует довольно медленно, пациенты успевают адаптироваться к своей одышке, постепенно снижая свою активность и переходя к более пассивному образу жизни. Большинство пациентов на момент обследования имеют анамнез заболевания длительностью до 1–3 лет, и практически никогда – менее 3 мес (du Bois и Wells, 2001). Иногда отмечается продуктивный кашель (до 20%), даже продукция гнойной мокроты, особенно у больных с тяжелыми формами ИФА. Лихорадка не характерна для ИФА. Кровохарканье также не характерно для ИФА, и появление данного признака у больного ИФА должно ориентировать врача к поиску опухоли лёгких, которая у больных ИФА встречается в 4–12 раз чаще по сравнению с лицами общей популяции, даже после учёта анамнеза курения (Hubbard и соавт., 2000). Другими симптомами могут быть общая слабость, артралгии, миалгии, изменение ногтевых фаланг в виде «барабанных палочек» (до 70%).
Характерным аускультативным феноменом при ИФА является конечно-инспираторная крепитация, которую сравнивают с «треском целлофана» или замком-молнией (хрипы «Velcro»). По сравнению с крепитацией при других заболеваниях (пневмония, бронхоэктазы, застойные процессы в лёгких), крепитация при ИФА более нежная (fine crackles): менее громкая и более высокая по частоте, выслушивается на высоте вдоха, т.е. в конечно-инспираторный период (Piirila и соавт., 1995). Наиболее часто хрипы выслушиваются в заднебазальных отделах, хотя при прогрессировании заболевания крепитация может выслушиваться над всей поверхностью лёгких и в течение всей фазы вдоха. На ранних этапах болезни базальная крепитация может ослабевать или даже полностью исчезать при наклоне больного вперед (du Bois и Wells, 2001). Сухие хрипы могут быть слышны у 5–10% больных и обычно появляются при сопутствующем бронхите. До 50% всех пациентов имеют тахипноэ.
По мере прогрессирования заболевания появляются признаки дыхательной недостаточности и лёгочного сердца: диффузный серо-пепельный цианоз, усиление II тона над лёгочной артерией, тахикардия, S3 галоп, набухание шейных вен, периферические отеки. Снижение массы тела больных, вплоть до развития кахексии, является характерным признаком терминальной стадии ИФА.
Диагностика[править | править код]
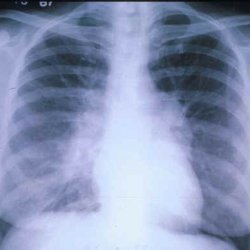
На рентгенограмме — усиление и деформация лёгочного рисунка, сетчатость вследствие разрастания соединительной ткани вокруг лёгочных долек (картина «сотового лёгкого»). Наблюдается симптом «Матового легкого» (нежное гомогенное затемнение легочных полей), чаще в нижних отделах легких и субплеврально. Более чувствительными методами диагностики являются сканирование с галлием-67 и бронхоальвеолярный лаваж (бронхоскопия с промыванием бронхов и последующим исследованием промывной жидкости).[3]
Лечение[править | править код]
Эффект лечения высок на начальных стадиях болезни, и снижается по мере развития фиброза.
Назначают глюкокортикоиды, при их недостаточной эффективности и дальнейшем прогрессировании процесса добавляют иммунодепрессанты (циклофосфан или азатиоприн), пеницилламин. Дозы медикаментов снижают постепенно, не ранее 1,5 — 3 месяцев после начала лечения. Антибиотики неэффективны. При острых формах возможно применение плазмафереза. Однако эффективность плазмафереза при этой патологии не изучена. Рекомендуется проведение плазмафереза с удалением 25-30 % объёма циркулирующей плазмы, с замещением на кристаллоидные инфузионные растворы. Курс лечения плазмаферезом — 3 операции с интервалом в 5-7 дней между сеансами.
Прогноз[править | править код]
Прогноз при отсутствии лечения неблагоприятный — больные погибают через 4 — 6 лет от начала заболевания, а иногда даже через 1 — 2 месяца. Своевременно начатое лечение помогает не только спасти жизнь, но и сохранить трудоспособность больных ИФА, которые, однако, должны пожизненно находиться под наблюдением пульмонолога и ревматолога.
Дополнительные факты[править | править код]
От этого заболевания 28 января 2017 года на 65-м году жизни умер советский и белорусский музыкант, бывший солист ВИА «Верасы» Александр Тиханович.
Примечания[править | править код]
Литература[править | править код]
- «Болезни органов дыхания», руководство для врачей в 4-х томах под общей редакцией академика АМН СССР Н. Р. Палеева, Москва, Медицина, 1989 год ISBN 5-225-01646-4
Ссылки[править | править код]
Источник
1.Что представляет собой редкая болезнь Хаммена-Рича
Из всех наук медицина, как известно – самая консервативная (добавим: к счастью для пациентов). Однако и в медицине прогресс идет достаточно быстрыми темпами; революционные открытия и прорывы сочетаются с традиционным, эволюционным накоплением знаний и методов. Заболевания, ранее совершенно непонятные, редкие и, казалось бы, беспричинные, постепенно открывают свои тайны, и в этом непрерывном процессе возникает масса новых вопросов. Примером может послужить болезнь (в других источниках – синдром) Хаммена-Рича, известная также как идиопатический фиброзирующий альвеолит (ИФА), интерстициальный пневмофиброз и т.д.
Данное заболевание названо в честь ученых, которые в 30-40 гг ХХ века впервые дали полноценное клиническое описание специфического фиброза – вытеснения функциональной ткани легких разрастающейся соединительной тканью, – вследствие которого больные погибали в сроки от одного месяца до полугода. И хотя первые описания базировались на мизерном, с точки зрения современной статистики, объеме наблюдений, – всего четыре случая, – публикации Л.Хаммена и А.Рича не прошли незамеченными. В 60-е годы значительный вклад в изучение проблемы внес Дж.Скеддинг; предложенный им термин «фиброзирующий альвеолит» акцентирует, прежде всего, наличие воспалительного процесса в альвеолах, а термин «синдром Скеддинга» некоторое время употреблялся как один из синонимов болезни Хаммена-Рича. Частота встречаемости и диагностики этого заболевания, в целом, увеличивается, как увеличивается и количество связанных с ним вопросов, – которые, как говорят в науке, «нуждаются в дальнейших исследованиях».
Болезнь Хаммена-Рича объединяет, по всей вероятности, группу заболеваний с различными пусковыми механизмами и закономерностями развития. Установлено, что средний возраст манифестации превышает 50 лет (хотя случаи ИФА у детей также не являются уникальными), что мужчины болеют несколько чаще, что наличие данной болезни в разы повышает онкологический риск, и т.д. Но всего этого, безусловно, недостаточно для полного понимания патологии и разработки ее этиопатогенетического лечения. Достоверными остаются лишь тяжесть течения ИФА, неблагоприятный прогноз и высокая летальность: воспалительный фиброз легких, чем бы он ни был вызван, приводит к прогрессирующей дыхательной недостаточности.
2.Причины
На данный момент идиопатический фиброзирующий альвеолит относят к полиэтиологическим болезням, т.е. к заболеваниям многопричинной природы (что лишний раз подтверждает невеселую медицинскую присказку: «Если причин у болезни слишком много, значит, причину мы не знаем»). Уточняющий термин «идиопатический» в названии заболевания относит этиологию к сугубо индивидуальным особенностям организма. Наиболее перспективные и доказательные из гипотез, публикуемых в отношении этиопатогенеза ИФА, связывают начало процесса с аутоиммунными расстройствами, при которых защитная система начинает атаковать собственный организм. Сообщается также о возможной связи с аллергическими состояниями, интоксикацией, инфекциями (как вирусными, так и бактериальными), а также с наследственной предрасположенностью. Однако накопленные исследовательские данные пока не позволяют ни подтвердить, ни исключить эти гипотезы.
3.Симптомы и диагностика синдрома Хаммена-Рича
Практически любая легочная патология, в т.ч. ИФА, приводит к дефициту оксигенации (насыщения тканей и органов кислородом), что, в свою очередь, проявляется одышкой, слабостью, кашлем, синюшностью кожных покровов. По мере прогрессирования деформируются пальцы рук и ногти на них (синдромы «барабанных палочек» и «часовых стекол», соотв.). Кроме того, ИФА чреват рядом серьезных осложнений со стороны других органов.
Как правило, дыхательная недостаточность развивается достаточно быстро и инвалидизирует больного (буквально вынуждая снижать темп и интенсивность жизни). Достигнув тяжелой степени и при этом оставаясь без адекватного терапевтического ответа, болезнь Хаммена-Рича результирует фатально.
Различают до пяти степеней (или стадий) заболевания; на поздних этапах легкие приобретают характерную ячеистую, как у решета, форму, – за счет множества кист, – и, все больше лишаясь основной, «рабочей» ткани, утрачивают и способность выполнять свои вентиляционные и газообменные функции.
Диагностировать болезнь Хаммена-Рича на самом раннем, доклиническом этапе не удается практически никогда: больные обращаются за помощью уже с развернутой клинической картиной. Помимо традиционной аускультации (выслушивания), которая выявляет ряд характерных акустических признаков, стандартом в диагностике данной патологии являются рентгенография и биопсия.
4.Лечение и прогноз
Неэффективность антибиотиков резко снижает доказательную базу «инфекционной гипотезы» ИФА. Наиболее действенными оказываются противовоспалительные гормональные средства в больших дозах, некоторые группы витаминов и диуретиков, иммунодепрессанты, детоксицирующие средства. Критически важным фактором является своевременность начала лечения. Возможно, интенсивные исследования и напряженный поиск эффективных терапевтических схем привели к тому, что катастрофически быстрые формы фиброзирующего альвеолита постепенно уступают место хроническим и рецидивирующим типам течения.
Однако общий прогноз остается неблагоприятным. Средняя продолжительность жизни при установленном диагнозе ИФА составляет от четырех до восьми лет.
Источник
 Идиопатический фиброзирующий альвеолит имеет много
Идиопатический фиброзирующий альвеолит имеет много
других названий – болезнь Хаммена-Ричи, фиброзная дисплазия легких, синдром
Скеддинга и диффузный интерстициальный фиброз легочной ткани. Из названия можно вывести, что это
заболевание связано с патологическим процессом, происходящим в интерстиции
легких, природа возникновения которого не известна. Фиброз постепенно
прогрессирует, ухудшая функцию дыхательной системы, что приводит к
возникновению дыхательной недостаточности со множеством осложнений.
История выявления фиброзирующего альвеолита
Впервые об этой болезни рассказали Хаммен и Ричи в 1933
году, описав четыре странных случая неизвестного поражения легких,
закончившихся за полгода смертью заболевших.
К 1960-му году в медицинской литературе стало появляться все
больше информации о подобных случаях. Острые и хронические проявления
подверглись пристальному изучению со стороны медиков. В 1964 году ученым
Скеддингом было сделано открытие – он выявил, что воспаление затрагивает
непосредственно альвеолярные участки легких и предложил обозначить эту
патологию как фиброзирующий альвеолит. В настоящее время этот термин объединяет
несколько патологических состояний не ясного происхождения, объединенных
схожестью рентгеновских изменений, клинической картиной и прогрессированием фиброза легких.
Стоит отметить, что альвеолит – ответная реакция организма
на различные агенты – вирусы, бактерии, грибки, аллергические раздражители.
Поэтому этот термин является стадией патоморфологических изменений, а не
названием какой-либо нозологии.
Все альвеолиты подразделяются на две группы:
- Известной этиологии (токсические, аллергические и т. п.),
- Неизвестной этиологии (идиопатические).
Стоит отметить тенденцию роста случаев заболеванием
фиброзирующим альвеолитом, что, во-первых, обусловлено истинным учащением
случаев, а во-вторых, с улучшением качества диагностики и более правильной
постановкой диагноза.
Почему возникает это заболевание?
Этиологические причины фиброзирующего альвеолита, несмотря
на многочисленные исследования, еще не ясны. Существует несколько гипотез и
версий. Согласно одной из них, это аутоиммунный ответ организма, в результате
которого в интерстиции легочной ткани происходит слишком много гиперергических реакций. Есть версии о том, что причин на самом деле
несколько, а их комбинация и является этиологическим фактором. Среди этих
причин следует выделять: бактериальные, вирусные, аллергические агенты,
иммунный сбой организма, воздействие различных токсинов и т. д.
Если говорить о фиброзирующем альвеолите как об аутоиммунном
процессе, то следует его отнести к группе коллагенозов (Насонова В. А.1978 г).
Но при этом процесс затрагивает исключительно соединительную ткань легких.
Изменения, происходящие в легких при болезни Хаммена-Ричи
Основным процессом, которым характеризуется фиброзирующий
альвеолит, является блок в системе альвеола-капилляр. Функция легких напрямую
зависит от степени выраженности этого патологического процесса. Клиническая
картина обусловлена снижением газообменной функции легких, уменьшением
количества кислорода в крови и
возникновением дыхательной недостаточности. Возникновение блока происходит
вследствие метаплазии альвеолярного эпителия. В результате этого
межальвеолярная перегородка фиброзируется и прекращается контакт капилляров с
воздухом, в результате которого и происходит газообмен.
Удельный вес соединительной ткани, которая окружает
альвеолы, увеличивается в три раза, а толщина мембраны — в два раза по
сравнению с исходной. Происходящий процесс перерождения нормальной
функциональной ткани в коллаген необратим, что и обуславливает неуклонное
прогрессирование заболевания.
В разные фазы заболевания попеременно преобладают два
деструктивных процесса:
- Десквамация;
- Фиброзирование.
Итак, последовательно в ткани легких проходят несколько
патоморфологических стадий: отек,
воспаление фиброз.
Патоморфологически существуют 5 степеней фиброзирующего
альвеолита:
- I – отекание перегородки между альвеолами и капиллярами,
чрезмерная извитость капилляров и клеточная инфильтрация; - II – происходит выпот серозной жидкости в просвет альвеол,
что приводит к их слипанию. - III – в патологический процесс включаются мелкие бронхиолы,
где формируются кисты и нарушается структура; - IV – кисты постепенно увеличиваются в размере, что полностью
разрушает нормальную структуру легочной ткани; - V — Формирование «ячеистого легкого».
В результате гипоксии происходит рефлекторное сужение
сосудов непосредственно в самих легких, что приводит к повышению давления в
малом круге кровообращения и формированию легочного сердца.
Клиническая картина фиброзирующего альвеолита
Люди среднего возраста более подвержены возникновению этого
заболевания. Мужчины болеют чаще женщин в два раза.
Начало болезни пациенты, как правило, не замечают. Они могут
связывать появление одышки с ОРИ, физической нагрузкой, проблемами с сердцем.
Одышка – наиболее ранний признак фиброзирующего альвеолита,
однако у 15% болезнь стартует с симптомов кашля. Больные не могут сделать
глубокий вдох «всей грудью». Очень редко повышается температура тела (38-39°С).
Кашель по характеру сухой, мучительный. Мокрота слизистого
характера, скудная. Иногда бывает кровохарканье.
Боли возникают во время кашля или при вдохе и локализуются
под лопатками (нижними углами). Больные сильно теряют в весе. Жалуются на
беспричинные боли в суставах (у 10%), в мышцах, сильную слабость и быструю
утомляемость. Часто бывает беспричинная субфебрильная температура, изматывающая
больного. Может возникнуть картина синдрома Рейно.
Осмотр больного
В первую очередь бросается в глаза синюшность пациента,
которая может быть различной, в зависимости от стадии заболевания. Отмечаются
симптомы «барабанных палочек» и «часовых стекол».
Аускультация
Сердцебиение учащенное, возможен акцент II тона над легочной
артерией. На вдохе можно услышать крепитацию на фоне ослабленного везикулярного
дыхания. Что характерно – при форсированном дыхании характер хрипов изменяется
– они становятся более интенсивными.
Перкуссия
При простукивании выявляется укорочение легочного звука над
пораженным участком.
Анализ крови
- Отмечается сдвиг лейкоформулы влево, лейкоцитоз и увеличение
СОЭ. Гематокрит в пределах нормальных показателей. - При биохимическом анализе отмечается диспротеинемия,
увеличение гамма-глобулинов и сиаловых кислот. - Ревмопроба покажет увеличение С-реактивного белка. Могут
быть также выявлены противоядерные антитела.
Рентген
На снимках отмечается усиление легочного рисунка за счет
роста соединительной ткани, которое более интенсивно по периферии. Кистозные полости проявляются участками
просветления. Подвижность диафрагмы ограничена.
Физиологические пробы позволяют выявить снижение ЖЕЛ и ОЕЛ,
гипоксемию, сопротивление легких, увеличение минутного объема сердца.
Лечение
Консервативные методы, подразумевающие применение
кортикостероидов и иммуносупрессоров.
Широко применяется также купренил.
Симптоматическая терапия заключается в назначении
верошпирона (для уменьшения отека), витаминов группы В, препараты калия и
наперстянки (для улучшения сердечной деятельности).
Источник
