Синдром грушевидной мышцы кто лечит

Доктор Власенко Александр Адольфович (врач мануальной терапии, невролог с 27-летним стажем) рассказывает о синдроме грушевидной мышцы: как отличить его от других болевых синдромов поясницы, крестца и ягодиц; как поставить точный диагноз; какие методы лечения самые эффективные. В этой статье мы не только осветим общеизвестную информацию под другим углом, но, что более ценно — коснёмся малоизвестных для широкой аудитории фактов. Например, расскажем о распространенных ошибках, допускаемых врачами при диагностике и лечении синдрома грушевидной мышцы.
Оглавление:
- Описание патологии и причин синдрома
- Симптомы и признаки, диагностика
- Методы лечения. Какой врач лечит синдром грушевидной мышцы?
- Мануальная терапия, массаж, постизометрическая релаксация
Описание патологии. Причины синдрома грушевидной мышцы
Если у вас болит ягодица или бедро, или сразу – и то, и другое – это ещё не значит, что у вас синдром грушевидной мышцы.
Вокруг синдрома грушевидной мышцы сложилась парадоксальная ситуация. С одной стороны – этот синдром считается самой распространённой туннельной невропатией, о нём давно и хорошо всё известно, а его изучение включено в базовую программу подготовки врачей неврологов во всех медицинских вузах страны. Но, с другой стороны – синдром грушевидной мышцы продолжают регулярно путать с другими болевыми синдромами этой части тела.
Понимая причины и механизмы болезни – поймём, как её устранить.
Существует классификация, которая делит причины синдрома грушевидной мышцы на первичные-вторичные, вертеброгенные-невертеброгенные, локальные-нелокальные и т.д. Не перегружая вас медицинскими терминами — коротко и понятно, опишем суть этих причин, а чуть ниже расскажем о взаимосвязи синдрома грушевидной мышцы с позвоночником, грыжей диска и корешковым синдромом.
Первичной причиной синдрома грушевидной мышцы считается миофасциальный синдром.
Вторичной причиной — заболевания крестцово-подвздошного сочленения, гинекологические, урологические и проктологические болезни или, как их ещё называют – заболевания малого таза.
Мануальная терапия успешно справляется, как с первичными, так и с вторичными синдромами грушевидной мышцы. Однако лечение вторичных – это, в большей степени, удел профильных врачей – ревматологов, гинекологов, урологов или проктологов. Судите сами. Вторичный синдром грушевидной мышцы возникает на фоне длительно существующей патологии малого таза. Ключевое слово – «длительно». За это время у пациента формируется подсознательная установка воспринимать любой симптом в области ягодиц, таза или бёдер, как очередное проявление своей болезни. Поэтому боль грушевидной мышцы он тоже расценит именно так и, отчасти, будет прав. И как он поступит? Правильно — он обратится к своему лечащему врачу – ревматологу, гинекологу, урологу или проктологу, а тот, скорее всего, тоже расценит боль, как обострение патологии малого таза и, машинально, приступит к лечению. К счастью, такой подход, хотя и оставляет вторичный грушевидный синдром без прямого лечения, но часто даёт положительный результат за счёт воздействия на первопричину. И, лишь, когда лечение первопричины не снимает проблему – а это бывает в запущенных случаях вторичного синдрома грушевидной мышцы – ревматолог, гинеколог, уролог или проктолог направляют пациента к мануальному терапевту, чтобы общими усилиями победить болезнь. Вот почему пациенты с вторичным синдромом грушевидной мышцы редко попадают к мануальному терапевту напрямую. Они сначала обращаются к своему «привычному» врачу: ревматологу, гинекологу, урологу или проктологу.
Отсюда следуют два вывода.
- Не запускайте ни одной болезни. Это чревато не только усугублением самой патологии, но и порождением новых проблем.
- Если вы не страдаете сложной затяжной патологией малого таза, но при этом, вы считаете, что ваша боль – это синдром грушевидной мышцы, значит, это не вторичный, а первичный синдром. Следовательно, можете сразу обращаться к мануальному терапевту, который во всём разберётся. И ещё: никогда не ставьте диагноз сами себе и не занимайтесь самолечением. Оставьте решение этих вопросов врачам — это их компетенция. А вам нужно, всего лишь, найти опытного доктора.
При выборе клиники — главное — попасть к опытному и знающему врачу.
Первичные причины синдрома грушевидной мышцы — это, чаще всего, миофасциальный синдром. Миофасциальный синдром — это болезнь, при которой в мышцах появляются небольшие участки напряжения, называемые триггерными точками. При активации этих точек возникает боль, которая может ощущаться не только там, где находится сама триггерная точка, но и в других местах. Это называется — отражённая боль. Кроме того, миофасциальный синдром подавляет сократительную способность мускулатуры, из-за чего мышца теряет свои физиологические свойства и сама может стать причиной следующего витка патологии.
Миофасциальный синдром грушевидной мышцы
Миофасциальный синдром малой ягодичной мышцы
Previous Next
Симптомы и признаки, диагностика
Вся симптоматика синдрома грушевидной мышцы делится на локальные симптомы и симптомы сдавления седалищного нерва и соседствующих с ним сосудисто-нервных структур.
Для понимания этого важно обратить внимание на две основные функции грушевидной мышцы, которые лежат в основе большинства случаев синдрома грушевидной мышцы.
Первая — «прижимание» головки бедра к вертлужной впадине тазовой кости (головка бедра с одной стороны и вертлужная впадина — с другой — это и есть тазобедренный сустав).
Когда человек лежит или сидит, головка его бедра не прижата к тазу и тазобедренный сустав находится, как бы, «на нейтральной скорости», как стоящий на месте автомобиль с работающим двигателем. Но стоит человеку начать движение — вставать/идти — грушевидная мышца, тут же, включается и плотно прижимает головку бедра к вертлужной впадине — возникает «сцепление». Тем самым «шарнир» тазобедренного сустава приходит в рабочее состояние, активно участвуя в подъеме тела в вертикальное положение или ходьбе.
Функция синергизма с большой я годичной мышцей — становится наиболее актуальной, когда большая ягодичная мышца, по каким-то причинам, выходит из строя. Тогда, взяв на себя значительную часть работы, грушевидная мышца начинает перегружаться. Всё! Патологические процессы запущены, путь к переутомлению грушевидной мышцы, её спазму и дальнейшему развитию синдрома грушевидной мышцы — открыт. Теперь возникновение болей — это лишь вопрос времени, спустя которое человек начнёт ощущать боль в ягодичной области.
Функция синергизма с большой я годичной мышцей — становится наиболее актуальной, когда большая ягодичная мышца, по каким-то причинам, выходит из строя. Тогда, взяв на себя значительную часть работы, грушевидная мышца начинает перегружаться. Всё! Патологические процессы запущены, путь к переутомлению грушевидной мышцы, её спазму и дальнейшему развитию синдрома грушевидной мышцы — открыт. Теперь возникновение болей — это лишь вопрос времени, спустя которое человек начнёт ощущать боль в ягодичной области.
Боль в ягодичной области может быть разной: тянущей, ноющей, «мозжащей», усиливающейся стоя, сидя на корточках или при ходьбе. Но, в любом случае, это – локальные симптомы.
Нелокальные симптомы — это симптомы сдавления седалищного нерва. Для понимания их механизма нужно знать, что грушевидная мышца соседствует с седалищным нервом.
Если рассмотреть ягодичную область послойно, то в самой глубине располагаются кости и связки таза, сверху на них лежит седалищный нерв, а уже над нервом расположена сама грушевидная мышца. Образуется, своего рода, туннель, в котором седалищный нерв находится между костно-связочными структурами и грушевидной мышцей.
Здоровая мышца на нерв не давит. Но, стоит возникнуть патологии и грушевидная мышца, тут же, начнёт спазмироваться, твердеть и прижимать нерв к костно-связочным структурам. Это и есть начало туннельного синдрома или туннельной невропатии. Сдавление седалищного нерва нарушает прохождение по нему импульсов. Каких именно? Поскольку седалищный нерв является смешанным нервом, то есть, в его состав входят, как чувствительные, так и двигательные волокна, то ущемление седалищного нерва приводит к нарушению и чувствительных, и двигательных импульсов. Это проявляется симптомами нарушения чувствительности — «мурашки», «иголочки» и онемение в ноге и двигательными симптомами — «ватность», подкашивание и слабость ноги. Наверняка, вы сталкивались с чем-то подобным, когда «пересиживали» ногу. Но, при синдроме грушевидной мышцы, такие ощущения беспокоят, почти, не переставая. Кроме того пациенту с ущемлением седалищного нерва сложно устоять на пятках или носках.
Кстати, боли по задней поверхности ноги, многие десятилетия, прочно связывали именно с седалищным нервом и называли их ишиалгия или ишиас от латинского названия седалищного нерва – n. ischiadicus (нервус ишиадикус). Современная медицина пересмотрела и существенно расширила представления о возможных причинах такой боли. На сегодняшний день известно более десятка причин, по которым могут возникнуть боли в зоне ягодицы и бедра. Самой известной причиной, кроме синдрома грушевидной мышцы, является корешковый синдром, а также миофасциальный синдром целого ряда мышц.
Методы лечения. Какой врач лечит синдром грушевидной мышцы?
В лечении синдрома грушевидной мышцы применяют комплексный подход. Он включает воздействия на все уровни, вовлеченные в формирование порочного круга болевого синдрома. Первостепенное значение имеют методы местного воздействия на измененные мышечно-фасциальные структуры. Наиболее успешный метод лечения синдрома грушевидной мышцы – это мягкая мануальная терапия. Мануальный терапевт – это врач, который лечит синдром грушевидной мышцы. В мягкое мануальное лечение входит пассивное растяжение мышц. Компрессия болевых миофасциальных точек — надавливание кончиками пальцев на выявленные во время диагностики триггерные точки от нескольких секунд до минуты, с постепенным увеличением силы давления до полного устранение болевого синдрома. Постизометрическая релаксация ПИР – расслабление мышц после их произвольного напряжения. При необходимости – мягкая коррекция позвонков. Проведение глубокого тканевого расслабляющего массажа и др.
Мягкая мануальная терапия является базовым методом лечения синдрома грушевидной мышцы и, в подавляющем большинстве случаев, даёт полноценный лечебный эффект. Однако в запущенных случаях болезни или при наличии сопутствующей патологии целесообразно использовать медикаментозное лечение: нестероидные и стероидные противовоспалительные препараты, миорелаксанты, витамины группы В, производные тиоктовой (альфа-липоевой) кислоты и другие нейротропные препараты, анальгетики, антиконвульсанты, трициклические антидепрессанты, анксиолитики и др.
Также хороший вспомогательный эффект даёт физио- и рефлексотерапевтическое лечение: иглотерапия, чрескожная нейростимуляция, СМТ, ДДТ, лазеротерапия, ультразвуковая терапия и др.
В восстановительном периоде показано ЛФК.
При лечении вторичного синдрома грушевидной мышцы, наряду с мануальной терапией и методами, описанными выше, необходимо проводить лечение основного заболевания.
Мануальная терапия, массаж, постизометрическая релаксация
В клинике «Спина Здорова» мы используем все методы мягкой мануальной терапии:
1 релаксация / ПИР
Обеспечивает предварительное расслабление мышц и гарантирует полную безопасность последующих воздействий. Каждый сеанс мы начинаем с ПИР.
2 мобилизация
Устраняет блоки и восстанавливает подвижность позвоночника и суставов. Аккуратными движениями мягко поправляет шею, позвоночник, суставы рук и ног.
3 ингибиция
Вызывает потрясающий эффект мышечного расслабления и надёжно устраняет боль.
4 рекойл
Очень мягкое локальное воздействие с переменной амплитудой для коррекции позвонков и суставов.
5 фасилитация
Врач фиксирует пациента в специальных позах, устраняя этим боль и сильное перенапряжение.
6 Миофасциальный релиз
Освобождает мышцы и позвонки от зажимов, благодаря чему они безболезненно «встают на место».
Приём ведут
Главный врач Власенко А.А.
Власенко Александр Адольфович
Невролог, врач мануальной терапии
Автор методики лечения миофасциального синдрома
Образование: Ставропольский государственный медицинский университет, Российский национальный исследовательский медицинский университет им. Н.И. Пирогова
Свободно владеет диагностическими и практическими навыками, принятыми в мануальной терапии, кинезиологии и неврологии. Имеет успешный опыт в лечении миофасциального синдрома, заболеваний позвоночника и суставов, в том числе грыжи диска, протрузии, сколиоза, кифоза, артроза. Итогом многолетней медицинской практики и непрерывного обучения стала авторская методика лечения миофасциального синдрома.
Доктор Варыгин В.И.
Варыгин Вячеслав Игоревич
Невролог, врач мануальной терапии
Обучался методике лечения миофасциального синдрома у доктора Власенко
Образование: Новосибирский государственный медицинский университет, Российский национальный исследовательский медицинский университет им. Н.И. Пирогова
Специализируется на лечении мышечно скелетных болей и миофасциального болевого синдрома. Свободно владеет мягкотканными техниками мануальной терапии. Проводит мануальное мышечное тестирование, диагностику и лечение триггерных точек по методике доктора Власенко.
Прайс-лист клиники «Спина здорова»
Консультация доктора Власенко А.А. – 3 000 рублей
Консультация доктора Варыгина В.И. – 2 000 рублей
Цель консультации заключается в том, чтобы пациент получил достоверную и полную информацию о состоянии позвоночника и всей опорно-двигательной системы в целом.
Консультация включает три этапа:
- Доктор выясняет, какие симптомы беспокоят пациента в настоящий момент, уточняет историю болезни, изучает имеющуюся у пациента медицинскую документацию, анализирует снимки, определяет характер заболевания и заносит всю собранную информацию в медицинскую карту;
- Проводит тщательный осмотр и клиническое обследование пациента: визуальную и миофасциальную диагностику; пальпацию напряжённых мышц и болезненных позвонков; неврологическую проверку рефлексов и проведение мышечного тестирования.
- На основании истории текущего заболевания, данных осмотра, а также по результатам клинического обследования пациента, доктор Власенко устанавливает подробный диагноз и подбирает варианты лечения.
Также, в ходе консультации, доктор Власенко:
- Подробно рассказывает пациенту о сути его заболевания и принципах лечения;
- Отвечает на все вопросы пациента по существу его диагноза;
- Рекомендует, что нужно делать, чтобы в дальнейшем избежать проблем, и как самостоятельно поддерживать позвоночник и всю опорно-двигательную систему в хорошем состоянии длительное время;
- Обязательно объясняет, как правильно двигаться и сидеть, а также — на чём лучше спать;
Пациент получает исчерпывающую информацию о своём заболевании, диагнозе, методах мягкой мануальной терапии, способах и вариантах решения его проблемы.
Все дальнейшие лечебные мероприятия обязательно согласовываются с пациентом, обсуждаются сроки и стоимость.
Лечебный сеанс доктора Власенко А. А. – 4 000 рублей / 30 минут; 7 000 рублей / 60 минут
Лечебный сеанс доктора Варыгина В. И. – 3 000 рублей / 30 минут; 5 000 рублей / 60минут
В сеанс мягкой мануальной терапии обязательно входит:
1. Работа с мышцами:
- Расслабление мышц;
- Устранение триггерных точек;
- Миофасциальный релиз;
- Нормализация работы мышц.
2. Работа с позвоночником:
- Мягкие техники на позвоночник;
3. Работа с мышечным корсетом позвоночника:
- Мягкие техники на мышечный корсет позвоночника.
4. Работа с суставами:
- Мягкие суставные техники.
ОБРАТИТЕ ВНИМАНИЕ!
В отличие от стандартного сеанса обычной мануальной терапии, в каждый лечебный сеанс мягкой мануальной терапии входит несколько разных методов.
Такой уникальный по своей насыщенности лечебными воздействиями комплексный сеанс мягкой мануальной терапии – это особая методология доктора Власенко.
Использование сразу нескольких методов в одном сеансе охватывает все элементы опорно-двигательной системы – позвоночник, суставы, связки, мышцы и фасции.
В результате такого подхода лечебный эффект значительно возрастает по сравнению с сеансом обычной мануальной терапии.
Это автоматически ускоряет выздоровление и сокращает общие расходы на лечение.
Источник
Синдром грушевидной мышцы, симптомы которого описаны в этой статье, является тяжелой патологией, провоцирующей непрекращающийся болевой синдром. Заболевание относят неврологическим патологиям.
Признаки отмечаются у 80% пациентов, страдающих от дороспатий пояснично-крестцового отдела. Очень часто патология вовремя не диагностируется и лечение в этом случае проводится долго. Оно требует применения большого количества лекарственных средств.
В чем суть синдрома грушевидной мышцы
Синдром грушевидной мышцы – патологическое состояние, которое специалисты относят к группе компрессионно-ишемических невропатий. Заболевание вызывается ущемлением ствола седалищного нерва и близлежащей сосудистой системы. В качестве ведущего маркера заболевания выступает спазмирование и видоизмененная морфология мышечных волокон.
Мышца с парным строением находится в ягодичной области и представляет нижнюю часть седалищного отверстия в тазу. Обладает формой щели и очерчена крестцово-бугристой связкой. Через отверстие подгрушевидной мышцы проходит седалищный нерв, нерв бедренной части, ягодичный и половой пучок нервов. Они обладают фасциальными капсулами, но подвержены воздействию давления извне.

Болезненное сокращение мышцы вызывает ее утолщение, которое способствует сокращению диаметра отверстия. Проходящие в мышечных волокнах сосуды и нервы оказываются прижатыми к костной системе, что вызывает неприятную ноющую боль.
Причины развития
Синдром грушевидной мышцы, симптомы которого приносят дискомфорт, требует обращения за консультацией к невропатологу. Он проводит надлежащий осмотр и лечение. По механизму развития патология может носить как первичный, так и вторичный характер.
| Первичный | Вторичный |
|
|
Симптоматика синдрома
Ведущим маркером патологии является постоянная боль, которая не купируется даже при терапии. Болевые ощущения обладают несколькими патогенетическими механизмами, и проявляется параллельно с иными признаками. Болезнь начинается с болевых ощущений поясничного отдела (люмбалгии) и болей в области седалищного нерва (ишиалгии).
Патология заключается в нескольких признаках:
- Локальных. Они выражены в возникновении спазмов в мышцах.
- Нейропатических. Они спровоцированы компрессионным воздействием на область седалищного нерва. Включается нарушения движения вегетативной природы.
- Сосудистых. Они спровоцированы ущемлением сосудов в области ягодиц.
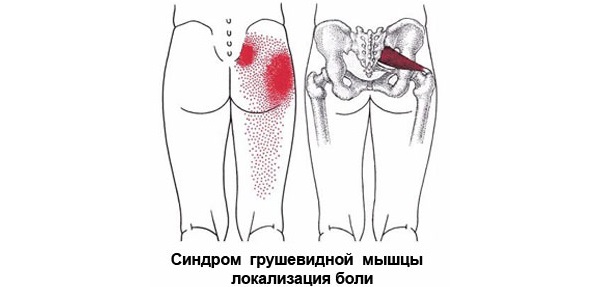
Боль носит тянущий и ноющий характер. При ходьбе, приседаниях провоцируется обострение боли. Сокращению неприятных ощущений способствует незначительное разведение ног в лежачем или сидячем положении. Устранить дискомфорт окончательно невозможно.
Синдром грушевидной мышцы, симптомы и лечение которого описаны в этой статье, осложняется ишиалгией.
Страдающие от недуга люди предъявляют жалобы на прострелы в бедре, которые сопровождаются:
- чувством озноба;
- жжением;
- онемением;
- чувством ползания мурашек.
Также предъявляются жалобы на болевые ощущения в голени и стопе, которые становятся более интенсивными при смене погодных условий, ходьбе и стрессе. К двигательной симптоматике следует отнести парезы голеностопных мышц.
Сосудистые нарушения заключаются в перемежающейся хромоте. При этом она провоцируется не только компрессией артерий, но и спазмом мелких артерий. Помимо перемежающейся хромоты пациента может беспокоить чувство холода в пальцах стопы, побледнение кожного покрова ноги.
Возможно развитие таких дополнительных проявлений, как нарушение функции сфинктера уретры и прямой кишки. При этом мочеиспускание сопровождается паузами, а дефекация — неприятными ощущениями.
Диагностика
Синдром грушевидной мышцы, симптомы и лечение описаны в этой статье, требует проведения диагностики. Она должна осуществляться профессиональным специалистом, так как признаки патологии маскируются под другие заболевания. Для подтверждения применяется пальпация болезненных участков и близлежащих областей.
 В статье подробно рассмотрены симптомы и лечение синдрома грушевидной мышцы.
В статье подробно рассмотрены симптомы и лечение синдрома грушевидной мышцы.
Обычно исследуют:
- внутреннюю область вертела бедра;
- сочленение крестца;
- связочный аппарат крестцово-остистой области;
- область таза;
- грушевидную мышцу.
Одним из самых точных методов диагностики выступает пальпация трансректальной области. При напряженности функционально нарушенная мышца приобретает упругость. Также в качестве диагностики применяется новокаиновая инъекция, которая вводится в толщу мышцы. Если пациент чувствует облегчение, то имеется клинический спазм.
Дополнительные методы обследования предполагают проведение:
- ЭМГ;
- КТ;
- МРТ;
- рентгенографии.
Но основную роль в современной диагностике специалисты отводят клиническому тестированию.
Терапевтические рекомендации
При диагностированной патологии назначается медикаментозная терапия, которая зависит от первопричины заболевания. Они способствуют устранению спазмов и помогают вернуть привычный образ жизни. Также специалистом может быть назначена лечебная физкультура.
Обязательным компонентом лечения выступает:
- массаж,
- компрессы.
- физиотерапевтические процедуры.
Параллельно с медикаментами используются и рецепты народной медицины.
Лечебная физкультура
Лечебная физкультура должна проводиться на регулярной основе. Гимнастические упражнения способствуют расслаблению грушевидной мышцы и активации близлежащих мышц. Они подбираются в индивидуальном порядке. Лучше, если они будут выполняться в домашних условиях под руководством специалиста.

Он всегда сможет помочь и подсказать. С тренером эффект от упражнений будет выше. Возможно, что первый курс не принесет ощутимых результатов. Человек может жаловаться на чувство жжения, дискомфорт, а также боль, но через некоторое время наступает положительный эффект.
Обязательным условием является строгая последовательность упражнений:
- Лечь на спину с согнутыми ногами в области коленей и развести их. Одно колено резким движением оттолкнуть другим. Длительность давления составляет 2 секунд.
- Лечь навзничь с прижатыми к полу плечами. Ногу зафиксировать в выпрямленном состоянии, другую согнуть в колене. Противоположной к согнутой ноге ладонью прижать колено к полу через вторую конечность. Удерживать тело в этой позиции советуется примерно 30 секунд. Аналогичные движения осуществить со второй ногой.
- Лечь на спину с согнутыми в коленях ногами и удерживать их на весу. Такое упражнение способствует растяжению грушевидной мышцы. Пострадавшую конечность следует закинуть на здоровую, обхватить руками бедренную часть опорной ноги и подтянуть е себе.
- Сесть, расставив широко ступни, ноги согнутые в коленях соединить. Опереться рукой на кушетку, вторую потянуть вперед и начать подъем. При выпрямленном локте пациент сможет выпрямить тело. На этой фазе упражнения колени становятся разомкнутыми.
- Взять эспандер или эластичную ленту. Один конец ленты следует закрепить к жесткой опоре, второй конец накинуть на стопу с поврежденной стороны. Пациент должен встать к опоре боком и преодолевая сопротивление ленты, отводить ногу вбок на максимальное расстояние, при этом, не сгибая колено. В исходное положение ногу следует возвращать не спеша, сдерживая давление эспандера и перекладывая нагрузку на другую на ногу.
Специалисты рекомендуют выполнять упражнения 3 раза в день. Для получения максимального эффекта советуется отказаться от тренировок иного характера или понизить их интенсивность.
Самомассаж
Он способствует устранению спазмов, нормализации кровообращения, восстановлению функциональности мышц. Массаж вполне можно выполнять самостоятельно. Курс включает 12 процедур. Повторить его рекомендуется через месяц. Массаж не предполагает использование специальных приспособлений. Потребуется коврик, который постилается на жесткую поверхность.
Пациент ложиться поврежденной ягодицей вверх, расслабляет мышцу и массирует ее большим пальцем руки. Особое внимание советуется уделить существующим уплотнениям и областям, в которых ощущается боль.

Следует придерживаться следующих рекомендаций:
- Для обеспечения доступа к большей части мышцы нога при массаже должна находиться в слегка подогнутом состоянии.
- Для массажа можно применять теннисный мяч.
- Массаж направляется сверху вниз вдоль мускульных волокон.
- Движения отличаются плавностью и осуществляются без надавливаний.
Если при диагностированном воспалении массаж вызывает боль, то следует ограничиться разминаниями по кругу в области поражения. Массаж проводится каждые 4 часа.
Народная медицина
Средства, предлагаемые народной медициной, направлены на купирование болевых ощущений и воспалительного процесса. На них требуется достаточное количество времени. Параллельное применение с основной медикаментозной терапией усиливает эффект последней.
Предлагаются следующие рецепты:
- Берется 200 мл одеколона. Он смешивается с 1/2 частью настойки боярышника, таким же количеством валерьяны, двойной дозой настойки красного перца. Смесь настаивается сутки. Ее следует втирать в мышцу 3 раза в день. Средство способствует устранению болевых ощущений, воспалительного процесса и спазмов.
- Цветки калины, чабреца и календулы берутся в одинаковых пропорциях. Две ложки травяного сбора заливается кипятком и настаивается в течение 1 часа. Пьется по 13 стакана смеси перед сном.
- Смешивается лавровый лист с хвоей можжевельника в пропорции 6:1 и тщательно растереть до состояния порошка. Добавляется 12 частей растопленного сливочного масла. Полученное средство следует втирать в болезненный участок. При ущемлении нерва это средство способствует купированию болевых ощущений и снятию напряженности в мышечной системе.
Синдром грушевидной мышцы, симптомы и лечение которого описаны в этой статье, не должен устраняться только народными средствами лечения. Требуется консультация специалиста. Один и тот же метод не должен использоваться больше месяца.
Компрессы
В медицине применяются компрессы с димексидом, кортикостероидами и анестетиками. Они накладываются на полчаса крестец и ягодичную область.

Применение компрессов предлагает и народная медицина:
- Берется по 200 г корней хрена и редьки черной. Сырье измельчается до порошка и смешивается. К порошку добавляется 1 ст. л. соли, уксуса и очищенного керосина. Смесь настаивается неделю в темном прохладном месте. В дальнейшем ее хранят в холодильнике. Средство наносится на марлю и прикладывается к пораженной области, сверху накрывается бумагой или пищевой пленкой. Держится до ощущения легкого жжения. Долго держать компресс не рекомендуется во избежание ожога. Процедура проводится по утрам и вечерам до полного выздоровления.
- Берется 50 г цветков конского каштана, которые заливаются 500 мл винного уксуса. Марля пропитывается настоем и прикладывается к пораженному участку на ночь. Такой компресс способен устранить боль и спазмы.
Лекарственные средства
Для купирования синдрома применяются медикаменты следующих групп:
- Спазмолитики. Они снимают спазм и не допускают появление повторных приступов. Самым распространенными препаратами являются те, в состав которых включено вещество дротаверин.
- Миорелаксанты. Они применяются при малом эффекте спазмолитиков. Эффективными средствами являются Мидокалм, Сирдалуд, Баклофен.
- Противовоспалительные средства нестероидной группы. Они способствуют блокировке воспалительного процесса, препятствуют распространению патологии на близлежащие области, купируют болевые ощущения. Нередко лекарственные средства вводятся внутримышечно, что обеспечивает более быстрое действие на волокна. Популярны такие средства, как Диклофенак, Кетанол, Мелоксикам, Вольтарен. Если боли носят слишком интенсивный характер, то инъекции дополняются анальгизирующими препаратами.
- При интенсивных болях показана новокаиновая или лидокаиновая блокада. Вовлеченные в патологический процесс мышцы инфильтруются анестетиками. Зачастую для блокад используются глюкокортикостероидные средства двухфазного действия. Их применение способствует сокращению отечности и устраняет воспалительный процесс в мышечной системе и седалищном нерве. Прекрасным анальгезирующим и противовоспалительным эффектом обладает применение таких лекарств, как Новокаин, Лидокаин, Эуфиллин, Лидаза в совокупности с Дексаметазоном, Гидрокортизоном, Дексазоном, Дипроспаном.
- Витамины группы В. Показано применение препарата Мильгамма, а также препаратов Нейрорубин, Неуробекс, Нейромультивит.
Кинезотерапия для лечения мышечно-тонического спазма
Синдром грушевидной мышцы, симптомы и лечение которого описаны в этой статье, устраняется посредством кинезотерапии. Метод является разновидностью лечебных упражнений. Упражнения способствуют восстановлению функциональности опорно-двигательного аппарата.
Положительным воздействием обладает:
- растяжение мышц бедра и ягодиц;
- упражнения с эластичным бинтом;
- выпады;
- приседания;
- разведение бедер;
- подъем с сидячей позиции на одной ноге;
- мостик;
- подъем тазовой области вверх с лежачего положения.

Для предупреждения нагрузки на грушевидную мышцу пациентами должны быть исключены спуски и подъемы, резкое изменение скорости, крутые повороты. Основополагающий момент — отказ от долгого пребывания в сидячем положении или ассиметричной позе при производственном процессе.
Физиотерапевтические процедуры
Физиотерапевтические процедуры способствуют устранению мышечного спазма и болевого синдрома.
Применяются следующие виды:
- прогревание посредством УВЧ;
- ультразвуковое воздействие;
- электрофорез с гидрокартизоном;
- наложение аппликаций с парафином;
- массаж посредством вакуума;
- динамические токи;
- фонофорез;
- амплипульс.
Сочетание физиотерапевтических процедур с миорелаксантами, глубоким массажем пораженной области, комплексом лечебной гимнастики, как правило, приносит результаты.
Рефлексотерапия
Рефлексотерапия предполагает использование различных методов.
Среди них следует выделить:
- массирование активных точек организма;
- блокаду;
- воздействие на точки лазером;
- прогревание точек;
- точено-линейный массаж;
- массирование точек на ушной раковине.

Рефлексотерапия способна:
- уменьшить клинические проявления патологии;
- увеличить продолжительность ремиссии;
- усилить функциональность клеток;
- улучшить проводимость нейронов и мышц;
- оптимизировать кровообращение.
Эффективность того или иного метода оценивается специалистом. Методика выбирается при учете стадии заболевания, общего состояния здоровья пациента, наличия со
