Синдром горнера при раке панкоста

Опухоль Панкоста или опухоль верхней борозды лёгкого (это название чаще употребляется в англоязычной литературе) — рак первого (верхушечного) сегмента лёгкого с синдромом Панкоста.
Растущая опухоль может сдавливать или прорастать плечеголовную вену (лат. v. brachiocephalica), подключичную артерию (лат. a. subclavicularis), диафрагмальный нерв (лат. n. phrenicus), возвратный гортанный нерв (лат. n. laryngeus recurrens), блуждающий нерв (лат. n. vagus); типично сдавление или прорастание звездчатого ганглия (лат. ganglium cervicotoracicum s. stellatum), что обуславливает симптоматику синдрома Горнера.
Опухоль названа в честь Генри К. Панкоста (англ. H. K. Pancoast, американский рентгенолог, 1875—1939), описавшего её в 1924 году (вначале под названием «апикальная опухоль грудной стенки»), а затем в 1932 году (изменив название на «опухоль верхней борозды лёгкого»).
Клиника[править | править код]
Помимо основных симптомов рака, таких как недомогание, лихорадка, потеря массы тела и усталость, опухоль Панкоста в тяжёлых случаях может проявляться полным синдромом Горнера: миоз (сужение зрачка), птоз (опущение верхнего века), энофтальм (западение глазного яблока) и ангидроз (недостаточность потовыделения) на стороне поражения. При прогрессировании (прорастании опухоли через купол плевры) также вовлекается плечевое нервное сплетение, возникают боли и слабость в плечевом суставе и плече, предплечье и кисти. При сдавливании или прорастании опухолью правого возвратного гортанного нерва наблюдается охриплость голоса и грубый кашель.
Синдром верхней полой вены при её обструкции опухолью проявляется отёком лица, цианозом и расширением вен шеи и головы.
В анамнезе у пациентов с опухолью Панкоста обычно отмечается длительное курение. Синдром Панкоста можно спутать с нейроваскулярными нарушениями в области верхней апертуры грудной клетки (лат. apertura thoracis superior, англ. thoracic outlet), в частности, обусловленными так называемым синдромом лестничной мышцы. Длительное курение пациента, быстрое появление клинических симптомов, плевральная боль позволяют предположить наличие апикальной (верхушечной) опухоли. Опухоль Панкоста может дать развитие как синдрому Панкоста, так и синдрому Горнера. Синдром Панкоста предполагает вовлечение в патологический процесс плечевого сплетения; вовлечение симпатических волокон с уровня сегмента Th1 до верхнего шейного ганглия (лат. ganglium cervicalis superior) влечёт за собой появление синдрома Горнера.
Лечение[править | править код]
Лечение опухоли Панкоста может отличаться от лечения других типов немелкоклеточного рака лёгких. Её локализация и положение, близкое к жизненно важным структурам (спинному мозгу и нервным сплетениям) затрудняет проведение хирургического лечения. В связи с этим, тактика лечения определяется стадией рака. Лечение включает в себя лучевую и химиотерапию с приоритетом хирургическому лечению (неоадъювантная терапия). Хирургическое вмешательство предполагает удаление лёгкого (пульмонэктомию) с вовлечёнными в злокачественный процесс структурами (подключичными артерией и веной, ветвями плечевого сплетения, рёбрами и телами позвонков), а также медиастинальную лимфаденэктомию[1] (удаление лимфатических сосудов и узлов, находящихся в средостении). Доступ к опухоли осуществляется с помощью торакотомии со спины (по Паульсону[2]) (Paulson) или со стороны грудины (по Дартвиллю[3] (Dartevelle) или его модификациям[4][5][1]).
На КТ-скане визуализируется опухоль Панкоста у курящей женщины 47 лет (опухоль обозначена «Р», по гистологическим данным — немелкоклеточная карцинома правого лёгкого).
Прогноз[править | править код]
Благоприятность прогноза зависит от стадии заболевания, на ранних стадиях при своевременном адекватном лечении прогноз условно благоприятный, на поздних стадиях прогноз безусловно неблагоприятный.
Примечания[править | править код]
- ↑ Трахтенберг, Александр Хунович «Медиастинальная лимфаденэктомия при немелкоклеточном раке лёгкого» (с Г. А. Франком, Н. Н. Волченко, М. А. Стукаловым и К. М. Колбановым, 2003)
- ↑ Ann Surg 1961;54:29-40
- ↑ J Thorac Cardiovasc Surg 1993;105:1025-1034
- ↑ J Thorac Cardiovasc Surg 1996;112:558-9.
- ↑ Ann Thorac Surg 1997;63:563-6
Ссылки[править | править код]
- Черных А. В. Современные варианты лечения немелкоклеточного рака легкого УДК 616.24:616-006:617-089 (недоступная ссылка)
- Tumor 515, раздел Pancoast Tumor (англ.) на сайте EMedicine
Литература[править | править код]
Большая медицинская энциклопедия. Главный редактор Б. В. Петровский. Изд. 3-е. М., «Сов. энциклопедия», 1977. Т. 6.
Источник
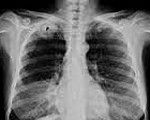
Рак Панкоста – апикальный рак легкого, имеющий субплевральную локализацию и сопровождающийся прорастанием нервно-сосудистого пучка, нижних шейных позвонков, верхних ребер и других близлежащих анатомических образований. Проявления рака Панкоста весьма специфичны; они включают боли в плече и руке, парестезии в пальцах кисти, синдром Горнера, грубый кашель, осиплость голоса, синдром верхней полой вены. Обследование начинается с оценки физикальных данных и рентгенографии легких; в дальнейшем дополняется КТ/МРТ грудной клетки, бронхоскопией, биопсией. Наилучшие результаты лечения рака Панкоста достигаются при проведении неоадъювантной терапии (лучевой и химиотерапии), дополненной хирургическим вмешательством.
Общие сведения
Рак Панкоста (рак верхней борозды легкого) – периферический рак легкого, поражающий сегмент S1 (верхушечный) и в силу своей локализации сопровождающийся специфическим симптомокомплексом. Назван по имени американского рентгенолога H.K. Pancoast, в 1924 году впервые описавшего рентгенологические признаки и полную клинику данной патологии. По своему морфологическому строению рак Панкоста чаще всего соответствует плоскоклеточному раку легкого. В пульмонологии, кроме злокачественной опухоли, вызывать сходную симптоматику (так называемый синдром Панкоста) могут воспалительные и опухолевые процессы с локализацией в области верхушки легкого. Поэтому для подтверждения рака Панкоста обязательно необходима гистологическая верификация диагноза.
Рак Панкоста
Причины рака Панкоста
В целом причины рака Панкоста совпадают с теми, которые влияют на частоту возникновения рака легких в целом. Как и в других случаях, в 80-85% ведущую роль в этиопатогенезе рака Панкоста играет курение. Важнейшими факторами при этом выступают стаж курения, суточная «норма» выкуриваемых сигарет и качество табака. Пассивное курение – регулярное вдыхание табачного дыма людьми, окружающими курильщика, столь же опасно, как и активное: в этом случае риск заболевания раком легкого повышается в 1,5–2 раза.
Свою лепту в статистику заболеваемости вносят вредные производственные и экологические факторы. В первую очередь, это контакт с асбестом, мышьяком, никелем, хромом, тяжелыми металлами, инсeктицидами, пecтицидами, аэрополлютантами. В возникновении рака Панкоста немаловажная роль принадлежит хроническим воспалительным и дистрофическим процессам в легких: ранее перенесенному туберкулезу, хронической пневмонии, бронхоэктатической болезни, очаговому пневмосклерозу и др. Доказана наследственная предрасположенность к возникновению рака легких; вероятна роль вирусов в запуске процессов канцерогенеза.
Симптомы рака Панкоста
Патогномоничная симптоматика рака Панкоста обусловлена верхушечной локализацией опухоли, деструкцией верхней апертуры грудной клетки, опухолевой инфильтрацией плечевого сплетения и звездчатого ганглия. Клиническая картина складывается из одноименного синдрома Панкоста и синдрома Горнера. Иногда оба симптомокомплекса развиваются одновременно, в некоторых случаях встречаются по отдельности.
Синдром Панкоста обусловлен прорастанием нервных корешков на уровне позвонков С8, Th1-Th2. Для него типична изнуряющая ноющая боль в плече на стороне опухоли, распространяющаяся по ходу локтевого нерва; слабость в мышцах руки, парестезии и онемение пальцев кисти, иногда – атрофия мышц конечности. Зачастую, чтобы ослабить боль в плече, пациент вынужден поддерживать больную руку за локоть. Боль может отдавать под лопатку, в подмышечную область, в грудную клетку. При прорастании или компрессии возвратного гортанного нерва возникает грубый сухой кашель и охриплость голоса. Рак Панкоста часто сопровождается развитием синдрома верхней полой вены.
Синдром Горнера развивается у больных раком Панкоста в случае вовлечения в патологический процесс симпатических волокон от уровня верхнего шейного ганглия до сегмента Th1. Симптомокомплекс характеризуется опущением (птозом) верхнего века, сужением зрачка (миозом), западением глазного яблока (энофтальмом), прекращением потоотделения (ангидрозом) на пораженной стороне лица и верхней конечности. В позднем периоде в надключичной ямке пальпируется опухолевый конгломерат.
Специфические признаки рака Панкоста протекают на фоне раковой интоксикации (недомогания, похудания, лихорадки) и паранеопластических расстройств. Для верхушечного рака легкого характерна склонность к деструктивному росту и раннему метастазированию в средостение, головной мозг, печень, кости. Рак Панкоста необходимо дифференцировать с другими патологическими процессами, сопровождающимися данным синдромом: метастатическим раком легкого, лимфогранулематозом, мезотелиомой плевры, эхинококковой кистой легкого, опухолями средостения и грудной стенки, туберкулезом.
Диагностика рака Панкоста
С жалобами на болевые ощущения в руке пациенты часто обращаются к неврологу, однако после исключении неврологической патологии перенаправляются для дальнейшего обследования к пульмонологу, торакальному хирургу или онкологу.
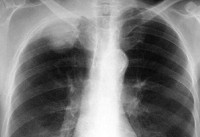
Рентгенография легких помогает выявить затемнение в области верхней борозды, утолщение плевры на верхушке легкого; часто обнаруживается деструкция I-III ребер, нижних шейных и верхних грудных позвонков. С помощью КТ или МРТ легких определяется степень инвазии опухоли в сосуды, лимфоузлы, ребра, позвонки, ткани грудной стенки. Эти сведения крайне важны для прогнозирования операбельности при раке Панкоста. Для оценки вовлеченности кровеносных сосудов возможно проведение артерио- или флебографии, либо контрастной компьютерной томографии.

КТ ОГК С+. Опухоль верхушки правого легкого с вовлечением окружающих костных и мягкотканных структур.
Дополнительные сведения о распространенности злокачественного процесса помогает получить бронхоскопия. Гистологическая верификация диагноза осуществляется после выполнения трансторакальной тонкоигольной пункционной биопсии опухоли или открытой биопсии лимфатических узлов. С целью исключения метастазов рака легкого может назначаться медиастиноскопия, МРТ головного мозга, УЗИ печени, сцинтиграфия костей.
Лечение рака Панкоста
Чаще всего рак Панкоста диагностируется на III стадии, что накладывает свои особенности на процесс лечения. Сразу после установления диагноза важно назначить больному адекватное обезболивание, вплоть до наркотических анальгетиков. В практике онкологии наиболее приемлемым считается трехкомпонентный подход, включающий лучевую терапию, химиотерапевтическое и хирургическое лечение. Неоадъювантная терапия назначается для уменьшения распространенности опухоли и повышения операбельности.
Объем резекции при раке верхушки легкого обычно включает пневмонэктомию с медиастинальной лимфаденэктомией, удалением всех вовлеченных структур (сосудов, ветвей плечевого сплетения, пораженных ребер и тел позвонков). В послеоперационном периоде снова проводится химиолучевая терапия. Для пациентов с метастатическим процессом лечение носит паллиативный характер.
Прогноз
При выявлении рака Панкоста на ранней стадии и радикальном комбинированном лечении прогноз можно считать условно благоприятным. При трехкомпонентном лечении пятилетняя выживаемость составляет 30-46%. Прорастание раковой опухоли в лимфоузлы средостения, симпатические узлы, подключичную артерию, тело позвонков, ребер, развитие синдрома Горнера усугубляют прогноз при раке Панкоста. Снизить вероятность развития рака легких позволяет полный отказ от курения, исключение контакта с вредными химическими соединениями.
Источник
Рак Панкоста — рак верхнего отдела легкого, проявляющийся специфическими симптомами неврологического плана. По морфологической сути это немелкоклеточная карцинома — одинаково часто гистология выявляет аденокарциному или плоскоклеточный рак.
Заболевание встречается не часто — не более 5% из всех злокачественных новообразований легкого, преимущественно у мужчин. Очень часто на момент выявления процесс неоперабельный из-за вовлечения в опухолевый конгломерат тканей грудной стенки и нервных сплетений.
Причины развития опухоли Панкоста
 Основная причина рака легкого — курение, что справедливо и для опухоли Панкоста. Предполагается и некоторая роль предшествующих воспалительных изменений — туберкулезных и воспалительных, поскольку именно в легочных верхушках создаются весьма благоприятные условия для развития бактериальной флоры.
Основная причина рака легкого — курение, что справедливо и для опухоли Панкоста. Предполагается и некоторая роль предшествующих воспалительных изменений — туберкулезных и воспалительных, поскольку именно в легочных верхушках создаются весьма благоприятные условия для развития бактериальной флоры.
Не исключается неблагоприятное воздействие длительного вдыхания вредных веществ — талька, асбеста, мышьяка при профессиональной деятельности.
Диагностика рака Панкоста
Злокачественный процесс в легочной ткани способна выявить флюорография и банальная рентгенография, но детально разобраться в истинном распространении опухолевого процесса может только высокотехнологичная визуализация — КТ или МРТ, при поражении верхушки потребуется то и другое.
В большинстве случаев рентгенологически в верхушке определяется узел опухоли, у каждого третьего опухоль похожа на надетую сверху «шапочку». На ребрах проявляются признаки сильного давления изнутри в виде локального рассасывания костной ткани.
КТ определит распространение рака из легкого в позвоночник, а введенный внутривенно контраст покажет насколько опухолевые ткани охватывают сосуды и каково состояние лимфатических узлов.
МРТ детализирует вовлечение в опухолевый процесс нервов, степень проникновения в позвоночный канал, где проходит спинной мозг, и соучастие подключичных сосудов.
При ПЭТ во всех заинтересованных участках накопится изотоп.
Бронхоскопия — стандартное обследование при РЛ, выясняющее заинтересованность крупных бронхов в раковом процессе, но маловероятно, что удастся выполнить биопсию, поскольку рак периферический.
Биопсия опухоли производится через грудную стенку с помощью эндоскопического оборудования — торакоскопии, иногда удается получить опухолевый материал для исследования под микроскопом при пункции мягкотканого компонента передней грудной стенки.
Клиника рака Панкоста
Клинические проявления при карциноме верхушечного отдела обусловлены одноименным синдромом, очень часто сочетающимся с синдромом Горнера.
Синдром Панкоста обусловлен прорастанием опухолью нервов, исходящих из позвоночного канала между последним шейным и первым или вторым грудным позвонком. Клинически синдром проявляется:
- очень интенсивной болью, часто стреляющей;
- нарушениями активных движений руки;
- слабостью мышц плечевого пояса;
- онемением пальцев, «ползанием мурашек» — парестезиями кожи;
- при вовлечении в раковый узел возвратного нерва пациент начинает сипеть, из-за неполного закрытия голосовой щели может появиться поперхивание при еде;
- сдавление опухолевыми массами верхней полой вены проявится нарастающей синюшной отечностью лица и шеи.
Синдром Горнера развивается при распространении ракового процесса на нервный ганглий на уровне первого грудного позвонка, манифестируя симптомами:
- невозможностью поднять верхнее веко — птоз;
- постоянно узким зрачком вне зависимости от освещённости — миоз;
- западением глаза, визуально как будто уменьшившимся — энофтальм;
- на половине лица и в коже руки перестают функционировать потовые железы — ангидроз.
Инфильтрация плевры раковыми клетками вызывает болевой синдром в грудной клетке, усиливающийся при глубоком дыхании.
Первым проявлением заболевания может быть любой симптом, но чаще всего пациенты жалуются на постепенно нарастающую боль с прогрессирующими двигательными нарушениями, окружающие замечают глазные симптомы.
Дифференциальная диагностика рака Панкоста
У пациента может быть любой набор выше перечисленных симптомов, как правило, врача не введёт в клиническое заблуждение наличие у пациента нескольких признаков синдрома Горнера — он заподозрит патологию верхушки.
Непросто определиться с этиологией процесса, особенно при анамнезе туберкулеза или работе с асбестом. Аналогичные пульмонологические изменения, но без явной неврологической симптоматики, вероятны при актиномикозе, метастазировании, мезотелиоме плевры, лимфопролиферативных процессах.
Диагностический процесс требует не только отличного оборудования, но и широкого медицинского кругозора, умения нестандартно мыслить — всё это обязательно для персонала нашей клиники, поэтому обследование у нас прицельное и быстрое.
Стадии опухоли Панкоста
Стадирование отличается по критерию «Т», то есть по наибольшему размеру опухоли, так как в процессе задействованы целые анатомические структуры, а не вовлеченность бронхиального дерева, как принято для всех остальных легочных сегментов:
- для установления размера опухоли на уровне 3 степени — Т3 учитывается распространение рака на стенку грудной полости или на нижнюю часть плечевого сплетения;
- критерий Т4 предполагает вовлечение позвонков, плечевого сплетения, подключичного сосудистого пучка.
Стадия 2 безусловно соответствует операбельному процессу, при верхушечной локализации возможность выполнения оперативного вмешательства сомнительная, потому что это уже Т3 с «чистыми» лимфоузлами.
И операбельная 3А стадия при опухоли Панкоста предполагает вколоченную в нервное сплетение опухоль Т4, удалить которую невозможно.
Лечение
Многие десятилетия карцинома верхушки считалась практически безнадежным делом для торакального хирурга из-за её частого интимного сплетения с важнейшими нервами, сосудами и позвоночным столбом.
Современные операционные технологии перевели прорастание подключичных сосудов в разряд относительного противопоказания к хирургии.
Невозможно на первом этапе сделать операцию при вовлечении в раковый конгломерат:
- более половины позвонка,
- пищевода или трахеи,
- стволов нервного сплетения,
- метастазирования в лимфоузлы средостения.
В таких случаях сначала проводится химиотерапия с облучением и повторно рассматривается вопрос об операции.
Полное противопоказание к хирургии — рак 4 стадии с метастазами в другие органы или второе легкое, остальные клинические ситуации подлежат комплексному лечению с операцией на первом или втором этапе. Нередко удается ограничиться частичным удалением легкого — резекцией.
Прогноз рака Панкоста
После хирургического лечения пятилетку переживает каждый третий-четвертый пациент.
Прогноз в отношении продолжительности жизни портит метастазирование в лимфоузлы и гистологический вариант аденокарцинома. При плоскоклеточном раке выживаемость выше.
Средняя продолжительность жизни для заболевания не рассчитана из-за редкой встречаемости, но точно известно, что без операции не гарантируют излечения сочетание лучевой терапии с лучшими противоопухолевыми лекарствами.
Не все торакальные онкологи с большим опытом готовы браться за таких пациентов, мало того, во время вмешательства операционной бригаде онкологов может потребоваться помощь сосудистого хирурга и нейрохирурга. В нашей клинике мы готовы принять любого пациента, потому что знаем и умеем помогать.
Запись
на консультацию
круглосуточно
Список литературы
- Трахтенберг А.Х., Колбанов К.И.; под ред. В.И. Чиссова/ Рак легкого// М.: ГЭОТАР-Медиа; 2014
- Caronia F.P., Ruffini E, Lo Monte AI./ The use of video-assisted thoracic surgery in the management of Pancoast tumors// Interact Cardiovasc Thorac Surg; 2010;11
- Foroulis C N., Zarogoulidis P., Darwiche K., et al/ Superior sulcus (Pancoast) tumors: current evidence on diagnosis and radical treatment //J Thorac Dis.; 2013 Sep; 5(Suppl 4)
- Tsao J.W., Garlin A.B., Marder S.R./ Pancoast’s syndrome// N Engl J Med; 1998;338.
Источник
