Синдром гиперандрогении код по мкб 10
Этот блок включает в себя ряд психических расстройств, сгруппированных вместе в связи с наличием явных этиологических факторов,а именно причиной этих расстройств явились болезни головного мозга, травма головного мозга или инсульт, ведущие к церебральной дисфункции. Дисфункция может быть первичной (как при болезнях, травмах головного мозга и инсультах, непосредственно или избирательно поражающих головной мозг) и вторичной (как при системных заболеваниях или нарушениях, когда головной мозг вовлекается в патологический процесс наряду с другими органами и системами)
Деменция [слабоумие] (F00-F03) — синдром, обусловленный поражением головного мозга (обычно хронического или прогрессирующего характера), при котором нарушаются многие высшие корковые функции, включая память, мышление, ориентацию, понимание, счет, способность к обучению, речь и суждения. Сознание не затемнено. Снижение познавательной функции обычно сопровождается, а иногда предваряется ухудшением контроля над эмоциями, социальным поведением или мотивацией. Этот синдром отмечается при болезни Альцгеймера, при цереброваскулярных болезнях и при других состояниях, первично или вторично поражающих головной мозг.
При необходимости идентифицировать первоначальное заболевание используют дополнительный код.
Болезнь Альцгеймера — это первичная дегенеративная болезнь головного мозга неизвестной этиологии с характерными нейропатологическими и нейрохимическими проявлениями. Болезнь обычно начинается незаметно и медленно, но неуклонно прогрессирует в течение нескольких лет.
Сосудистая деменция -результат инфаркта головного мозга вследствие заболевания церебральных сосудов, включая цереброваскулярную болезнь при гипертензии. Инфаркты, как правило, небольшие, но проявляется их кумулятивное действие. Болезнь начинается обычно в позднем возрасте.
Включена: атеросклеротическая деменция
Случаи деменции, связанные (или предположительно связанные) с причинами, не относящимися ни к болезни Альцгеймера, ни к цереброваскулярному заболеванию. Болезнь может начинаться в любом возрасте, но в старческом возрасте реже.
F03
Деменция неуточненная
Пресенильная(ый):
- деменция БДУ
- психоз БДУ
Первичная дегенеративная деменция БДУ
Сенильная(ый):
- деменция:
- БДУ
- депрессивного или параноидного типа
- психоз БДУ
При необходимости указания на сенильную деменцию с делирием или острую спутанность сознания используйте дополнительный код.
Исключены: старость БДУ (R54)
последние изменения: январь 2017
F04
Органический амнестический синдром, не вызванный алкоголем или другими психоактивными веществами
Синдром, характеризующийся выраженным ухудшением памяти на недавние и давние события, с сохранением способности к ближайшим воспоминаниям, снижением способности изучать новый материал и нарушением ориентации во времени. Характерной особенностью могут быть конфабуляции, однако восприятие и другие познавательные функции, включая интеллект, обычно сохранены. Прогноз зависит от течения основного заболевания.
Корсаковский психоз, или синдром, неалкогольный
Исключены:
- амнезия:
- БДУ (R41.3)
- антероградная (R41.1)
- диссоциативная (F44.0)
- ретроградная (R41.2)
- корсаковский синдром:
- алкогольный или неуточненный (F10.6)
- вызванный употреблением других психоактивных веществ (F11-F19 c общим четвертым знаком .6)
Экологически неспецифический органический церебральный синдром, характеризующийся одновременным нарушением сознания и внимания, восприятия, мышления, памяти, психомоторного поведения, эмоций, цикличности сна и бодрствования. Длительность состояния варьируется, и степень тяжести колеблется от средней до очень тяжелой.
Включены: острый(ое)(ая) или подострый(ое)(ая):
- мозговой синдром
- состояние спутанности сознания (неалкогольной этиологии)
- инфекционный психоз
- органическая реакция
- психоорганический синдром
Исключена: белая горячка алкогольная или неуточненная (F10.4)
В эту рубрику включены смешанные состояния, причинно связанные с мозговыми нарушениями, обусловленными первичной болезнью головного мозга, системным заболеванием, вторично поражающим головной мозг, воздействием экзогенных токсичных веществ или гормонов, эндокринными расстройствами или другими соматическими заболеваниями.
Исключены:
- связанные с:
- делирием (F05.-)
- деменцией, классифицированной в рубриках F00-F03
- вследствие употребления алкоголя и других психоактивных веществ (F10-F19)
Изменение личности и поведения может быть остаточным явлением или сопутствующим нарушением при болезни, повреждении и дисфункции головного мозга.
F09
Органическое или симптоматическое психическое расстройство неуточненное
Психоз:
- органический БДУ
- симптоматический БДУ
Исключен: психоз БДУ (F29)
Источник
Исключены:
- лихорадка неясного происхождения (во время) (у):
- родов (O75.2)
- новорожденного (P81.9)
- лихорадка послеродового периода БДУ (O86.4)
Боль в области лица
Исключены:
- атипичная боль в области лица (G50.1)
- мигрень и другие синдромы головной боли (G43-G44)
- невралгия тройничного нерва (G50.0)
Включена: боль, которая не может быть отнесена к какому-либо определенному органу или части тела
Исключены:
- хронический болевой личностный синдром (F62.8)
- головная боль (R51)
- боль (в):
- животе (R10.-)
- спине (M54.9)
- молочной железе (N64.4)
- груди (R07.1-R07.4)
- ухе (H92.0)
- области таза (H57.1)
- суставе (M25.5)
- конечности (M79.6)
- поясничном отделе (M54.5)
- области таза и промежности (R10.2)
- психогенная (F45.4)
- плече (M25.5)
- позвоночнике (M54.-)
- горле (R07.0)
- языке (K14.6)
- зубная (K08.8)
- почечная колика (N23)
последние изменения: январь 2015
R53
Недомогание и утомляемость
Астения БДУ
Слабость:
- БДУ
- хроническая
Общее физическое истощение
Летаргия
Усталость
Исключены:
- слабость:
- врожденная (P96.9)
- старческая (R54)
- истощение и усталость (вследствие) (при):
- нервной демобилизации (F43.0)
- чрезмерного напряжения (T73.3)
- опасности (T73.2)
- теплового воздействия (T67.-)
- неврастении (F48.0)
- беременности (O26.8)
- старческой астении (R54)
- синдром усталости (F48.0)
- после перенесенного вирусного заболевания (G93.3)
последние изменения: январь 2012
Старческий возраст без упоминания о психозе
Старость без упоминания о психозе
Старческая:
- астения
- слабость
Исключен: старческий психоз (F03)
R55
Обморок [синкопе] и коллапс
Кратковременная потеря сознания и зрения
Потеря сознания
Исключены:
- нейроциркуляторная астения (F45.3)
- ортостатическая гипотензия (I95.1)
- неврогенная (G23.8)
- шок:
- БДУ (R57.9)
- кардиогенный (R57.0)
- осложняющий или сопровождающий:
- аборт, внематочную или молярную беременность (O00-O07, O08.3)
- роды и родоразрешение (O75.1)
- послеоперационный (T81.1)
- приступ Стокса-Адамса (I45.9)
- обморок:
- синокаротидный (G90.0)
- тепловой (T67.1)
- психогенный (F48.8)
- бессознательное состояние БДУ (R40.2)
последние изменения: январь 2016
Исключены: судороги и пароксизмальные приступы (при):
- диссоциативные (F44.5)
- эпилепсии (G40-G41)
- новорожденного (P90)
Исключены:
- шок (вызванный):
- анестезией (T88.2)
- анафилактический (вследствие):
- БДУ (T78.2)
- неблагоприятной реакции на пищевые продукты (T78.0)
- сывороточный (T80.5)
- осложняющий или сопровождающий аборт, внематочную или молярную беременность (O00-O07, O08.3)
- воздействием электрического тока (T75.4)
- в результате поражения молнией (T75.0)
- акушерский (O75.1)
- послеоперационный (T81.1)
- психический (F43.0)
- травматический (T79.4)
- синдром токсического шока (A48.3)
последние изменения: январь 2015
R58
Кровотечение, не классифицированное в других рубриках
Кровотечение БДУ
Включены: опухшие железы
Исключены: лимфаденит:
- БДУ (I88.9)
- острый (L04.-)
- хронический (I88.1)
- мезентериальный (острый) (хронический) (I88.0)
Исключена: задержка полового созревания (E30.0)
Исключены:
- булимия БДУ (F50.2)
- расстройства приема пищи неорганического происхождения (F50.-)
- недостаточность питания (E40-E46)
Исключены:
- синдром истощения как результат заболевания, вызванного ВИЧ (B22.2)
- злокачественная кахексия (C80.-)
- алиментарный маразм (E41)
последние изменения: январь 2010
Эта категория не должна использоваться в первичном кодировании. Категория предназначена для использования в множественном кодировании, чтобы определить данный синдром, возникший по любой причине. Первым должен быть присвоен код из другой главы, чтобы указать причину или основное заболевание.
добавлено: январь 2010
R69
Неизвестные и неуточненные причины заболевания
Болезненность БДУ
Недиагностированная болезнь без уточнения локализации или пораженной системы
Источник
Связанные заболевания и их лечение
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Болезнь Шегрена.
Болезнь Шегрена
Описание
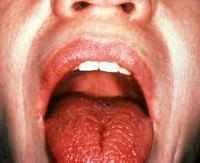
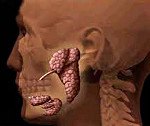
Болезнь Шегрена (первичный синдром Шегрена) — системное аутоиммунное заболевание, характеризующиеся хроническим воспалением экзокринных желез, секретирующих преимущественно IgA, прежде всего слюнных и слезных, с постепеннным развитием их секреторной недостаточности в сочетании с различными системными проявлениями. Описана шведским офтальмологом Шегреном в 1933 г.
Наряду с болезнью выделяют синдром Шегрена (вторичный синдром Шегрена) — поражение слезных желез с развитием сухого кератоконъюнктивита и слюнных желез с развитием хронического сиалоаденита и ксеростомии при аутоиммунных заболеваниях — ревматоидном артрите, системной красной волчанке, системной склеродермии, хроническом активном гепатите, первичном билиарном циррозе печени, аутоиммунном тиреоидите и.
Болезнь и синдром Шегрена встречаются у женщин в 20-25 раз чаще, чем у мужчин, обычно в возрасте 20-50 лет.
Симптомы
1.
Поражение слезных желез, роговицы, конъюнктивы, ксерофтальмия в виде сухого кератоконъюнктивита, что проявляется ощущением инородного тела в глазу, светобоязнью, жжением в глазах, покраснением глаз, отсутствием слез, эрозиями и помутнением роговицы.
2.
Поражение слюнных желез — паротит со снижением секреции слюны, сухость во рту (ксеростомия). Околоушные, поднижнечелюстные железы увеличиваются, слюны мало, она густая, развивается хейлит, глоссит, кариес зубов, стоматит.
3.
Поражение других экзокринных желез со снижением функции, что проявляется сухостью кожи, влагалища, пищевода, носа, глотки, трахеитами, бронхитами, дисфагией, ринитами, гастритом с секреторной недостаточностью, вплоть до ахилии, хроническим панкреатитом со снижением внешнесекреторной функции.
4.
Полиартралгии или развитие полиартрита по типу ревматоидного артрита.
5.
Системные проявления: лихорадка, лимфаденопатия, васкулиты, миозиты, увеличение печени, селезенки, поражение почек, синдром Рейно.
Клиника болезни Шегрена зависит от варианта течения. При хроническом течении превалируют признаки поражения экзокринных желез, при подостром — дополнительно в процесс вовлекаются почки, легкие, развиваются некротизирующий васкулит, поражение нервной системы (периферическая полинейропатия, невриты, цереброваскулиты), реже развивается гепатоспленомегалия.
На коже голеней, стоп, бедер, живота, туловища могут быть высыпания по типу геморрагического васкулита, в основе которого лежит повышение содержания в крови и отложение в стенках капилляров у- или криоглобулинов Сыпь сопровождается зудом и болезненным жжением. Теморрагический васкулит, обусловленный преимущественно криоглобулинами, сопровождается появлением пузырьков и пустул с геморрагическим содержимым, имеется четкая связь высыпаний с переохлаждением.
Может вовлекаться в патологический процесс щитовидная железа (гипертрофическая форма аутоиммунного тиреоидита с последующим развитием гипотиреоза).
Лимфоцитопения. Нейтрофилез. Потливость. Снижение потоотделения. Сухость во рту. Увеличение СОЭ. Увеличение лимфоузлов.

Болезнь Шегрена
Причины
Причины заболевания неизвестны. Предполагается роль наследственного фактора, у больных часто обнаруживаются антигены HLA B8, DW3, DW2. Не исключается роль вирусной инфекции, в частности ретровирусов, которые вызывают экспрессию HLA DR-антигена и транслокацию аутоантигенов на мембраны эпителиальных клеток с последующей активацией В-лимфоцитов на фоне недостаточности Т-супрессоров (Jacobsson).
Основным патогенетическим фактором является развитие аутоиммунных реакций с появлением антител к ткани протоков слюнных, слезных и других экзокринных желез (поджелудочной железы, париетальным клеткам желудка). Аутоиммунный характер заболевания подтверждается обширной лимфоидной инфильтрацией пораженных слезных и слюнных желез, а также обнаружением не только органоспецифических (к слезным и слюнным железам), но и органонеспецифических аутоантител (РФ, антиядерных антител, антител к антигенам SA/Ro и SS-B/La). Лимфоидные инфильтраты при болезни Шегрена продуцируют большое количество интерлейкина-2, интерлейкина-6 и интерлейкина-10, способствующих развитию аутоиммунных реакций. При генерализованном течении заболевания (у 30% больных) в процесс вовлекаются мышцы (миозит), почки (интерстициальный нефрит), сосуды (продуктивно-деструктивный васкулит).
Лечение
Лечение болезни Шегрена должно быть комплексным и направленным как на подавление иммунных нарушений в организме, так и на клинически манифестируемые поражения отдельных органов и систем. Ведущая роль в лечении принадлежит врачу-ревматологу, который осуществляет комплексную терапию совместно с окулистом, стоматологом, а при необходимости и с другими специалистами.
В качестве профилактических мер применяется диспансерное наблюдение у ревматолога с привлечением для совместной терапии стоматолога, окулиста, гинеколога и Необходимы постоянный прием поддерживающих доз лекарственных средств, малых доз гормонов (5 мг), цитостатиков (хлорбутин, циклофосфан) и курсовое профилактическое лечение симптоматическими средствами с целью достижения состояния клинической ремиссии.
Важна санация очагов хронической инфекции (хронический тонзиллит, синуситы, кариозные зубы, стоматит). Рекомендуется избегать переохлаждений, простудных заболеваний и нервно-психического перенапряжения. Первичная профилактика болезни Шегрена не разработана.
В период обострения заболевания рекомендуется ограничение речевых нагрузок из-за ксеростомии (сухости во рту). Для уменьшения светобоязни, распространенной у больных первичным синдромом Шегрена, рекомендуется ношение очков с затемненными стеклами (в яркие солнечные дни).
Медикаментозная терапия при болезни Шегрена основана на кортикостероидных гормонах и цитостатиках.
Большое значение имеет местная терапия стоматологических и офтальмологических проявлений болезни Шегрена. В результате уменьшения количества слюны и ее защитных свойств проявления ксеростомии у большинства больных усугубляются сопутствующим кандидозом полости рта. Для борьбы с кандидозом применяется орошение полости рта 2 % раствором двууглекислой соды, смазывание нистатиновой мазью, назначается нистатин по 500 000 ЕД 4-6 раз в день (или леворин, дифлкжан). Таблетки противогрибковых антибиотиков не нужно глотать, а следует рассасывать во рту. При возникновении герпетического поражения слизистой применяется оксолиновая или метилурациловая мази, ацикловир.
Для лечения паренхиматозного паротита можно использовать компрессы из 30% раствора димексида. Они накладываются ежедневно на область околоушных и подчелюстных слюнных желез на 30-40 мин.
Существенное значение имеет также своевременное лечение кариозных зубов и протезирование полости рта.
Местная терапия офтальмологических проявлений болезни Шегрена направлена на преодоление гиполакримии, улучшение регенерации эпителия роговицы и конъюнктивы, профилактику вторичной инфекции. В качестве искусственных слез используется 0,5 % раствор метилцеллюлозы. Его закапывают от 3 до 12 раз в день в зависимости от тяжести поражений. Для борьбы с инфекцией применяются растворы альбуцида, левомицетина, фурацилина.
При болезни Шегрена противопоказаны атропинсодержащие и антигистаминные препараты, способные уменьшить секреторную функцию экзокринных желез.
Немедикаментозное лечение. Лечебная диета.
Назначается физиологически полноценная диета с достаточным количеством витаминов. Рекомендуется 5-6-разовое питание. Показано использование жевательной резинки.
Санаторно-курортное лечение при болезни Шегрена- желудочно-кишечного профиля.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Симптомы
- Причины
- Течение и стадии
- Диагностика
- Лечение
Названия
Название: Синдром Драве.

Синдром Драве
Описание
Синдром Драве. Это детская энцефалопатия наследственного характера, которая характеризуется эпилептиформными приступами, отставанием в психическом развитии и резистентностью к противоэпилептической терапии. Клинически заболевание проявляется полиморфными эпилептическими припадками, неврологическими расстройствами, атипическими абсансами и фокальными моторными пароксизмами. Диагностика синдрома Драве базируется на характеристике возникающих приступов, данных ЭЭГ и МРТ, идентификации мутации генов SCN1A или GABRG2. Лечение малоэффективно и проводится с целью уменьшения частоты приступов, профилактики эпилептического статуса.
Дополнительные факты
Синдром Драве или тяжелая миоклоническая эпилепсия младенчества – это аутосомно-доминантная энцефалопатия с дебютом в первые 12 месяцев жизни ребенка, которая проявляется фебрильными и афебрильными генерализованными приступами, фокальными миоклоническими пароксизмами, расстройствами неврологического статуса и дефицитом интеллекта. Впервые заболевание было описано французским психиатром и эпилептологом Шарлоттой Драве в 1978 году. Встречается данный синдром редко, распространенность – 1:20-40 тысяч детского населения. У мальчиков патология возникает вдвое чаще, чем у девочек. Исход синдрома Драве неблагоприятный – заболевание неизлечимо и слабо поддается медикаментозной терапии. Летальность составляет порядка 16-18%.
Синдром Драве
Симптомы
Клонические судороги. Миоклония. Судороги. Тремор.
Причины
Синдром Драве – это генетически детерминированная патология, которая передается по аутосомно-доминантному типу наследования. Спровоцировать развитие тяжелой миоклонической эпилепсии младенчества могут мутации локуса SCN1A на 24 участке длинного плеча 2 хромосомы (в 80% случаев) или GABRG2 на 5q34. Данные гены кодируют α1-субъединицу Na+-каналов, что приводит к нарушению физиологических процессов реполяризации и деполяризации в нейронах, и как следствие – к патологической активности ЦНС.
Течение и стадии
В клинической картине синдрома Драве выделяют 3 этапа развития: фебрильный (до 12-24 месяцев), агрессивный или катастрофический (2-8 лет), статический (старше 8 лет). Дебют заболевания происходит в возрасте от 2 месяцев до 1 года, в среднем – в 5 месяцев. До момента возникновения первых симптомов ребенок развивается нормально, неврологических и психических отклонений не наблюдается. В большинстве случаев первичными проявлениями фебрильной стадии синдрома Драве становятся фибриллярные судороги атипического характера. Они имеют большую продолжительность (свыше 20 минут), включают в себя очаговые компоненты и альтернирующие гемиконвульсии, иногда переходят в эпилептический припадок. На ранних этапах такие состояния сопровождаются субфебрильной или фебрильной температурой тела, в дальнейшем подобных проявлений не наблюдается. Зачастую при синдроме Драве приступ может быть спровоцирован гипертермией (согреванием, горячей ванной или инфекционной патологией), световыми раздражителями, резкими движениями.
Катастрофический или агрессивный период синдрома Драве характеризуется выраженными полиморфными клонико-тонико-клоническими припадками, альтернирующими гемиконвульсиями, очаговыми моторными пароксизмами, атипичными абсансами. Приступы начинаются с мышечных подергиваний по всему телу (иногда – асинхронных), переходят в кратковременную тоническую, а затем – клоническую фазы. Часто подобное состояние трансформируется в эпилептический статус, который может сохраняться до нескольких суток. В возрасте 1-2 лет у больных с синдромом Драве определяется дефицит интеллекта (олигофрения) и гиперактивность, поведенческие аномалии, нарастающие до 6-7 лет и сохраняющиеся на протяжении всей жизни. Также развиваются неврологические нарушения: мышечная гипотония, атаксия, интенционный тремор, моторная неловкость, признаки пирамидной недостаточности. В этом же возрасте у части детей возникает паттерн-сенситивность, при которой определенная одежда, обои или телевизионные передачи могут стать причиной очередного приступа.
Статическая стадия синдрома Драве характеризуется уменьшением интенсивности и частоты эпилептических припадков. Психические и неврологические отклонения остаются. Большая часть приступов возникает в ночное время или сразу после пробуждения. Как и в других периодах, они могут быть спровоцированы повышением температуры тела, ярким светом, резким движением и тд На фоне отставания в интеллектуальном развитии, нарушений психики и резистентности заболевания к лечению пациент почти полностью лишен способности адаптироваться в социуме.
Диагностика
Диагностика синдрома Драве основывается на анамнестических данных, физикальном обследовании, лабораторных и инструментальных методах исследования. Из анамнеза педиатром выясняется возраст, в котором произошла манифестация патологии, первичные проявления, характеристика приступов, степень их тяжести и динамика развития. При осмотре ребенка в межприступный период можно выявить отставание в интеллектуальном развитии (ЗПР), гиперактивность, нарушения неврологического статуса. Во время припадка определяются атипичные абсансы, очаговые расстройства, альтернирующие гемиконвульсии.
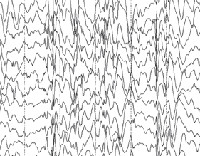
Общие лабораторные анализы (ОАК, ОАМ, анализ кала) малоинформативны – выраженные отклонения от возрастной нормы, как правило, отсутствуют. Из инструментальных методов исследования при синдроме Драве используются электроэнцефалограмма (ЭЭГ) и магнитно-резонансная томография (МРТ). Между приступами на ЭЭГ у большинства таких детей определяется сочетание очаговой, мультирегиональной и диффузной эпилептиформной активности с нарастанием во сне. При низкой частоте припадков данные признаки могут отсутствовать. По результатам МРТ головного мозга удается установить признаки диффузной атрофии коры головного мозга и мозжечка, субкортикальных слоев, иногда – увеличение размеров желудочков. Для подтверждения синдрома Драве используется кариотипирование с определением мутации генов SCN1A или GABRG2.
В педиатрии дифференциальная диагностика синдрома Драве проводится с фебрильными судорогами, митохондриальными и дисметаболическими патологиями, доброкачественной миоклонической эпилепсией младенчества, синдромами Леннокса-Гасто и Дозе, другими формами эпилепсии у детей, которые сопровождаются миоклоническими припадками. Практически идентичную клиническую картину имеет мутация гена PCDH19 – эпилепсия с умственной отсталостью, ограниченная женским полом.
Лечение
Синдром Драве – это форма эпилепсии у детей, которая почти не поддается терапии. Основная цель лечения – снизить чистоту приступов, профилактировать их трансформацию в эпилептический статус. Как правило, большинство распространенных противоэпилептических средств при тяжелой миоклонической эпилепсии младенчества неэффективны. В качестве стартовой терапии показаны вальпроаты (вальпроева кислота) и сульфат-замещенные моносахариды (топирамат). Также могут применяться фармакологические средства из групп барбитуратов и бензодиазепинов. В некоторых случаях при синдроме Драве позитивная динамика отмечается на фоне кетогенной диеты, которая подразумевает большое количество жиров и строгое ограничение углеводов.
Прогноз для жизни при синдроме Драве сомнительный, для выздоровления – неблагоприятный. Дефицит интеллекта, расстройства психики, эпилептические припадки и неврологические нарушения обычно сохраняются на протяжении всей жизни человека, что обусловливает его полную социальную дезадаптацию. Обычно приступы возникают в ночное время или сразу после пробуждения, а их интенсивность и частота уменьшаются. Смертность составляет порядка 15,9-18%. Основные причины – синдром внезапной детской смерти при эпилепсии, интеркуррентные инфекционные заболевания, несчастные случаи во время припадков.
Антенатальная профилактика синдрома Драве аналогична другим наследственным заболеваниям. Она подразумевает медико-генетическое консультирование и планирование беременности, кариотипирование плода посредством амнио- или кордоцентеза. Постнатальные превентивные меры включают в себя исключение гипертермических состояний у ребенка (раннее лечение инфекционных заболеваний, избегание горячих ванн ) и других факторов, которые могут спровоцировать приступ.
Источник
