Синдром герстманна штреусслера шейнкера лечение

1.Общие сведения
Синдром (болезнь) Герстмана-Штраусслера-Шейнкера, или синдром ГШШ – нейродегенеративное прионное заболевание. За этим исчерпывающим и сугубо специальным определением скрывается тяжелая, редкая, в некоторых отношениях уникальная патология, и хотя бы поэтому каждое слово заслуживает более подробного рассмотрения.
Дегенерацией, – применительно к единичному организму, – называют патологический процесс перерождения (вырождения) на клеточном уровне, в ходе которого та или иная ткань постепенно утрачивает нормальную, естественную для нее структуру, становясь все более примитивной по строению и все хуже справляясь с возложенными на нее функциями. Как правило, такие процессы обусловлены нарушениями клеточного метаболизма (дистрофия) и/или дефицитом кровоснабжения (ишемия), конечным результатом чего является полная деградация, сокращение в объеме и отмирание (атрофия, некроз, инфаркт) паренхиматозной, т.е. функциональной, узкоспециализированной ткани какого-либо органа. Соответственно, термином «нейродегенеративные заболевания» обозначают большую группу болезней, обычно наследственных и на сегодняшний день неизлечимых, при которых дегенерирует сложнейшая паренхима центральной нервной системы, т.е. нейронное вещество спинного и/или головного мозга, а также нервных узлов и сплетений периферической нервной системы. Начинаясь, как правило, с незначительных нарушений памяти, речи, моторных функций, большинство таких заболеваний в терминальной стадии обусловливают тотальную деменцию (органическое слабоумие) и сугубо вегетативное существование пациента. К наиболее известным нейродегенеративным процессам относятся болезни Альцгеймера, Пика, Паркинсона, амиотрофический боковой и рассеянный склероз, и пр.
Прионные же заболевания, или спонгиоформные (губчатые) энцефалопатии – совершенно особый вид нейродегенерации, причиной которого является недавно открытые (1982) белки-прионы, до сих пор остающиеся предметом интенсивных научных дискуссий: некоторые исследователи склонны считать прионы особой формой жизни, другие рассматривают их исключительно как биохимический феномен. Так или иначе, но прионные молекулы способны in vivo модифицировать другие белки таким образом, что те превращаются в идентичные прионы; в результате клетка погибает, а ткань в целом вырождается в пористую биомассу, не имеющую никакого отношения к первоначальной специализации. Поскольку этот процесс прогрессирует в веществе головного мозга (причем значительно быстрее, чем другие виды нейродегенерации), его проявления и последствия трудно назвать иначе, как катастрофическими. Широкую огласку получили прионные эпизоотии сельскохозяйственного скота (овечья почесуха, коровье бешенство), однако прионными оказались и некоторые заболевания человека, ранее приписываемые неизвестным вирусам, – болезнь Крейтцфельдта-Якоба, куру, фатальная семейная инсомния.
Что касается синдрома Герстмана-Штраусслера-Шейнкера, то как самостоятельная нозологическая единица он выделен и описан еще в 1936 году, однако этиопатогенез этой специфической нейродегенерации стал ясен лишь с открытием прионов и осуществлением хромосомных исследований. К счастью, эта патология не просто редка, а встречается исключительно редко: примерно в одном случае на 10 млн населения.
2.Причины
Наряду с фатальной семейной бессонницей и генетическим вариантом болезни Крейтцфельдта-Якоба, синдром ГШШ является не трансмиссивным (заразным), а наследственным заболеванием. Дефектный ген PRPN запускает «цепную реакцию» воспроизводства белков-прионов в мозговой ткани. Как правило, это происходит в возрастном интервале от 20 до 60 лет, однако о реальной распространенности, о возрастных закономерностях, о влиянии фактора пола и других характеристиках процесса трудно судить с уверенностью, поскольку накопленный объем наблюдений, по статистическим меркам, совершенно недостаточен.
3.Симптоматика, диагностика
Некоторые клинические и патоморфологические особенности синдрома ГШШ роднят его с болезнью Альцгеймера, другие – с различными нейродегенеративными формами атаксии (неупорядоченности, двигательной дискоординации). Это дополнительно осложняет диагностику и, видимо, нередко приводит к диагностическим ошибкам, которые могут быть однозначно устранены только при посмертном патоморфологическом исследовании.
В симптоматике выявляются феномены, характерные как для органического поражения мозжечка (нарушения координации движения, способности к пространственной ориентации), так и т.н. бульбарная симптоматика, специфическая для поражений продолговатого мозга: ослабление и постепенное отмирание глотательного рефлекса, прогрессирующие нарушения артикуляторных составляющих речи и т.д. В терминальной стадии клиническая картина носит столь же тотальный и катастрофический характер, как и при других видах нейродегенерации. Однако от сходных заболеваний именно прионного генеза синдром ГШШ отличается более медленным течением: усредненный период от манифестации до летального исхода составляет примерно 5-6 лет (в разбросе от 3 месяцев до 13 лет).
4.Лечение
Как отмечалось выше, этиопатогенетического лечения (устраняющего причину либо хотя бы влияющего на механизмы развития) прионных и/или нейродегенеративных заболеваний на сегодняшний день не существует. Проводится симптоматическое лечение (ноотропы, протекторы когнитивных функций, корректоры поведения и пр.). Однако одна из уникальных особенностей синдрома ГШШ заключается в том, что в 2014 году было опубликовано сообщение о том, что путем сложнейшей генетической профилактики и последующего экстракорпорального оплодотворения удалось предотвратить «запуск» прионной нейродегенерации у детей пациентки с очень высоким риском хромосомной передачи именно этого заболевания. Разумеется, от одной публикации до всесторонне аргументированной, доказанной и отработанной клинической методики – дистанция огромная, и все же есть, по всей вероятности, реальные основания предполагать решение проблемы прионных нейродегенеративных заболеваний в обозримом будущем.
Источник
Синдром Герстмана (синдром Герстмана-Шильдера, синдром угловой извилины) – неврологическое расстройство, представленное рядом симптомов, указывающих на наличие поражения определённой области мозга. Названо в честь австрийского невролога Йозефа Герстмана (Josef Gerstmann, 1887–1969).
Синдром Герстмана Штреусслера, в свою очередь, представляет собой семейную наследственную прионовую инфекцию, входящую в группу трансмиссивных энцефалопатий, к которым относятся болезнь Крейтцфельда-Якоба и Куру.
Появление симптомов нарушения когнитивных функций может указывать на множество серьезных патологий головного мозга, к одной из них относится синдром Герстмана. Своевременное обращение к врачу поможет предотвратить появление осложнений, благодаря правильной диагностике и лечению недуга.
Причины возникновения
Провоцирующие факторы развития данной патологии следующие:
- воспалительные заболевания (энцефалит, менингит, сепсис с распространением инфекции на структуры мозга);
- эмболический процесс (на фоне тромбообразования);
- состояние после проведенной вакцинации;
- атеросклероз (при АГ, повышенном содержании холестерина в крови);
- опухолевидные образования (кисты, опухоли, абсцессы, гематомы);
- травмы (ушиб, сотрясение);
- общее переутомление.
Характерная симптоматика
У пациента с синдромом угловой извилины можно выявить следующие специфические признаки:
- Контрлатеральная гомонимная гемианопсия (выпадение правых или левых половин полей зрения обоих глаз) в совокупности со снижением или отсутствием способности концентрировать взор на движущемся предмете (ортокинетический нистагм).
- Аграфия (потеря способности к письменной речи с сохранением координированной двигательной активности рук и интеллекта). Наблюдается при патологии задних отделов лобных извилин правого (у левши) или левого (у правши) полушарий ГМ.
- Акалькулия (невозможность выполнения счетных операций, арифметических действий, пациент не понимает счёт и его смысл). Если патология затрагивает теменно-затылочную область, то развивается этот симптом.
- Алексия (пациент не способен дать толкование написанным словам, знакам, записям при сохраненном зрении).
- Пальцевую агнозию и отсутствие пространственной ориентации (невозможность определить место нахождения и расположение собственных частей тела относительно правой или левой сторон).
На фото представлены основные вышеперечисленные проявления заболевания.

Клинические признаки патологии отмечаются в среднем возрасте (35–40 лет) и схожи с таковыми при заболевании Крейтцфельда-Якоба. Отличительными симптомами выступают отсутствие деменции и более длительный период жизни (более 5 лет) при синдроме Герстмана.
Постановка диагноза
Для подтверждения наличия у больного синдрома Герстмана Штреусслера Шейнкера необходимо провести ряд исследований:
- Определение мутации в ДНК на уровне гена PRNP. Проводится автоматическое секвенирование, с помощью которого врач исследует нуклеотидную последовательность гена, чтобы обнаружить дефект.
- МРТ головного мозга (для выявления пораженных очагов на любой стадии заболевания, изменений в области коры или полушарий мозга, ущемленных нервов или сосудов).
- Анализ крови на наличие прионовых тел (иммуно-блоттинг периферических лимфоцитов).
- Состояние ликвора (иммуноферментный анализ помогает определить нейроспецифический белок).
Тесты
Кроме генетического обследования, в постановке диагноза важная роль отводится когнитивным тестам, с их помощью можно точно определить наличие у пациента интеллектуальных расстройств. Они представлены списком несложных вопросов и заданий, помогающих в определении патологии или риска ее развития у каждого пациента. Для этого врач просит больного:
- взять ручку, или другой предмет в правую или левую руку (для определения нарушений пространственной ориентации);
- написать текст, предложение, словосочетания (для выявления аграфии);
- прочитать отрывок, предложение, текст (с целью исключения алексии);
- провести простые счетные операции на сложение или вычитание (на диагностику акалькулии);
- остановить взгляд на движущемся перед глазами предмете (способность утрачена при данной патологии);
Поддерживающая терапия
Перед назначением лечения патологического состояния врач выявляет основополагающую причину, обусловившую развитие заболевания и механизм поражения структур мозга. Такая патология, как синдром Герстмана, на сегодняшний день изучена не до конца, вследствие чего не удается разработать эффективной патогенетической терапии. Лечебная тактика направлена на устранение основных симптомов и предотвращение их прогрессирования. С этой целью используются препараты:
- ноотропного действия, способствующие улучшению проведения импульсов в мозге, («Ноотропил», «Котексин»);
- улучшающие мозговой кровоток («Пентоксифиллин», «Винпоцетин»);
- корректирующие поведение больного (антидепрессанты, транквилизаторы, барбитураты);
Активно используются методы физиотерапии: лечебная физкультура, массаж, плавание и водная гимнастика. В качестве общего укрепления организма и поддержания жизненных сил и тонуса полезным будет санаторно-курортное лечение.
Загрузка…
Источник
Неврология
10.11.2018
 Одно из тяжелых неврологических расстройств головного мозга приводит к тому, что страдающий им человек перестает ощущать собственное тело.
Одно из тяжелых неврологических расстройств головного мозга приводит к тому, что страдающий им человек перестает ощущать собственное тело.
Хотя синдром Герстманна-Штреусслера-Шейнкера встречается редко, он может поразить взрослого человека практически в любом возрасте: опасен промежуток от 20 до 60 лет.
Для проявления заболевания необходимо совпадение двух факторов – семейной предрасположенности и накопления патологического прионного белка.
Общие сведения о болезни
Синдром Герстманна относится к медленным вирусным инфекциям. Болезнь входит в группу губкообразных энцефалопатий. Ее можно диагностировать по дегенеративным поражениям центральной нервной системы, при которых:
- формируется губкообразное состояние головного мозга;
- образуется много амилоидных бляшек в мозговых отделах;
- развивается атаксия;
- прогрессирует слабоумие.
Патологические прионы провоцирующие опасный синдром – особенные белковые молекулы, способные к размножению. Попадая в человеческий организм, они увеличивают свое количество за счет изменения нормальных прионов. По сравнению с размножением вирусов или бактерий для этого требуется больше времени, поэтому человек заболевает не сразу, а через несколько лет.
 Прионы обладают выраженной устойчивостью. Их нельзя уничтожить кипячением, замораживанием, ультрафиолетовым облучением, воздействием радиации, обработкой формалином. Человеческий организм не замечает вредных клеток, не продуцирует против него антитела, не посылает в атаку лимфоциты.
Прионы обладают выраженной устойчивостью. Их нельзя уничтожить кипячением, замораживанием, ультрафиолетовым облучением, воздействием радиации, обработкой формалином. Человеческий организм не замечает вредных клеток, не продуцирует против него антитела, не посылает в атаку лимфоциты.
Больные страдают парезом взора, деменцией, гипорефлексией, глухотой, миоклоническими судорогами и патологическими подошвенными рефлексами.
Развитие болезни приводит к депрессии, вызывает приступы психоза, угрожает резкой потерей веса. Заболевание постепенно прогрессирует, оно опасно тем, что неизбежно приводит к смертельному исходу.
Причины синдрома Герстмана
Развитие болезни происходит, когда у человека поражается доминантное полушарие головного мозга. Это относится к следующим его отделам:
- оболочке;
- коре;
- долям.
К основным первопричинам относится появление опухоли любой природы (она поражает височную и теменную области мозга) или серьезный сбой в системе кровообращения. К провоцирующим факторам, которые способны подтолкнуть появление и развитие заболевания, относятся следующие:
- травма головы;
- заражение вирусной инфекцией – она угрожает серому веществу и мозговой оболочке;
- осложнения после вакцинации.
Свою негативную лепту вносят болезни, чье возникновение спровоцировала интоксикация организма, получившего серьезный удар отравляющими веществами.
Симптоматика
Заболевание Герстмана легко диагностировать, если заболевший достиг возраста 30-45 лет.
У человека с опасным недугом:
- Выпадает левая или правая половина поля зрения (это относится к двум глазам), снижается и доходит до полного отсутствия способность концентрации взгляда на предмете, находящемся в движении.
- Хотя двигательная активность рук с интеллектом сохраняется, происходит полная потеря способности к письму.
- При распространении заболевания на затылочную область исчезает понимание счета и смысла. Человек с синдромом Шейнкера не может выполнить арифметические действия, довести до логического завершения любую из операций.
- Отсутствует способность истолковать написанные слова, знаки, прочесть записи тогда, когда зрение сохранено.
- Полностью исчезает пространственная ориентация. Заболевший не знает, где расположены части его собственного тела применительно к правой или левой стороне.
Список симптомов пополняется бессонницей, двигательными расстройствами, утратой циркадных ритмов, деменцией. В самом начале заболевания следует обращать внимание на нарушения вегетативного характера: изменяются потоотделение и саливация, появляются запоры, возникают проявления тахикардии, гипертензии и тахипноэ, иногда дело доходит до лихорадок.
Лечение синдрома
Пока для облегчения состояния заболевании возможна только поддерживающая терапия. Перед назначением лечения Герстманна-Штреусслера-Шейнкера, врач выявляет какая из основополагающих причин обусловила развитие заболевания и запустила формирование механизма, губительного для структур головного мозга.
Поскольку болезненная патология изучена не полностью, эффективная патогенетическая терапия в стадии разработки. При правильно подобранных лекарственных средствах и регулярном их применении можно устранить симптомы либо предотвратить их стремительное развитие.
Результативна симптоматическая терапия с применением противосудорожных средств – они способны существенно облегчить страдания. Для лечения используют препараты:
- Ноотропного воздействия. С их помощью улучшается уровень проведения внутримозговых импульсов. Чаще всего прописывается прием Ноотропила или Котексина.
- Для улучшения мозгового кровотока. Речь идет о Винпоцетине и Пентоксифиллине.
- Помогающие скорректировать поведение заболевшего. При наличии показаний он принимает антидепрессанты с барбитуратами и транквилизаторами.
Кроме медикаментозной терапии, облегчение приносят физиотерапевтические методы – от курсов лечебной физкультуры и массажа до регулярного плавания и занятий водной гимнастикой.
Неплохо укрепляет организм санаторно-курортное лечение. Оно помогает сохранять тонус активным и поддерживать жизненные силы на приемлемом уровне.
Источник
 Синдром Герстманна – Штраусслера — Шейнкера (Gerstmann Syndrome)– это неврологическое расстройство, указывающее на частичное нарушение у пациента ощущения собственного тела. Появление патологии обусловлено негативными изменениями в полушариях головного мозга, чаще всего левой его части.
Синдром Герстманна – Штраусслера — Шейнкера (Gerstmann Syndrome)– это неврологическое расстройство, указывающее на частичное нарушение у пациента ощущения собственного тела. Появление патологии обусловлено негативными изменениями в полушариях головного мозга, чаще всего левой его части.
Пациент не способен перечислить простейшие названия частей своего тела и пальцев, не видит для себя разницы в правой или же левой части тела, не способен написать даже самое простое слово или же выполнить элементарные математические задачи, такие как сложить или же вычесть простые числа.
Представленная патология сопровождается акалькулией, то есть имеет место сбой в способности считать и вычитать, агнозией пальцев, а также аграфией – пациент теряет способность писать, не воспринимает написанный текст, не понимает его, как и специфической болезнью алексией – нарушением у особы способности читать, то есть теми состояниями, которые не характерны для здорового человека.
Причины заболевания
Как отмечалось ранее, синдром Герстмана-Шильдера развивается на фоне поражения у пациента доминантного полушария головного мозга, его оболочки, коры, правой или левой долей, расположенных кзади от сильвиевой борозды.
В медицинской практике специалисты среди основных первопричин отмечают развитие и рост опухоли, как доброкачественной, так и злокачественной природы в теменной или же височной области мозга, сбой в кровообращении.
Наравне с этими причинами, медики отмечают, что спровоцировать данный синдром может и травма головы, вирусная инфекция, поражающая серое вещество и мозговую оболочку головного мозга, заболевания, спровоцированные интоксикацией организма отравляющими веществами и осложнения после вакцинирования.
Чаще всего заболевание проявляет себя у пациентов в возрасте от 30 и до 40 лет, а длительность течения патологии до летального исхода– 5-6 летний период.

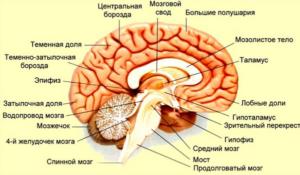
На фото область мозга, которая страдает при синдроме Герстманна Штреусслера Шейнкера
Клиника и симптоматика
Синдрома Герстманна встречается с частотой 1 случай на 10 миллионов пациентов. Как отмечалось ранее, клиническими признаками синдром проявляет себя в возрасте 30-40 лет и очень схож по симптоматике с заболеванием Крейтцфельда-Якоба.
Но в отличие от заболевания Крейтцфельда-Якоба деменция при данном синдроме отсутствует и длительность жизни более продолжительна (5 лет против полугода).
Как отмечают медики – первыми характерными симптомами синдрома являются сбой в памяти, далее развиваются прогрессирующая форма мозжечковой атаксии, признаки, схожая с паркинсонизмом.
В завершении течения патологии к этим симптомам могут добавиться и приступы психоза, депрессивное состояние и резкая потеря в весе. Чаще всего проявляют себя мозжечковые нарушения, и в зависимости от локализации в головном мозге очага поражения, у пациента развивается паралич взора или же развитие глухоты, проблемы со зрением и слепота.
Медики описывают различные клинические формы пальцевой агнозии, которая развивается при синдроме Герстмана – могут быть проблемы с названием пальцев и проблемы с их движением по команде, когда врач просит показать тот или иной палец.

В медицинской практике врачи диагностируют синдром по таким основным его проявлениям и признакам:
- пациент не способен правильно определять и различать между собой, где правая, а где левая сторона, условно делить собственное тело по вертикали и относить органы и системы к соответствующей стороне;
- у пациента наблюдается отсутствие расстройства в координации движений рук, сохраняется соответствующий уровень интеллекта, но при этом он полностью теряет способность писать;
- пациент не способен проводить элементарные математические операции – сложение и вычитание простых чисел;
- при синдроме Герстманна пациент не способен понимать и воспринимать написанные им слова и предложения – подобное состояние в медицине врачи называют алексией, для пациента написанное им – просто рисунок, так сказать каракули.
Синдром сопровождается также специфическим состоянием, когда пациент попросту не способен узнавать свои же руки и ноги, правильно ответить на вопрос об их названии.
Диагноз и тесты
Диагностирование патологии предусматривает назначение лабораторного генетического исследования на предмет выявления мутаций в гене  PRNP. В этом варианте исследований врачи проводят нуклеотидное исследование последовательности в строении гена при помощи автоматического секвенирования.
PRNP. В этом варианте исследований врачи проводят нуклеотидное исследование последовательности в строении гена при помощи автоматического секвенирования.
Помимо генетических исследований врач проводит и диагностику пациента с применением когнитивных тестов, которые позволяют точно диагностировать нарушение познавательных способностей у особы. Состоят они в большинстве своем из списка простых вопросов, что помогает определить патологию с достаточно высоким процентом вероятности ее развития в каждом конкретно взятом случае.
Помимо генетических исследований и тестирования пациента, его обследуют при помощи магнитно-резонансной томографии головного мозга – она помогает выявить очаг поражения на всех стадиях развития синдрома, определить изменения в коре и структуре серого вещества, выявить ущемление нервных волокон и проблемы с кровотоком.
Также применяют исследование крови, ее состава на предмет выявления прионов путем иммуно-блотгинга в периферических лимфоцитах. Исследуют и ликвор на предмет наличия нейроспецифического белка, применяют метод ИФА.
Что может предложить медицина?
При лечении синдрома Герстманна в самом начале врачи устанавливают первопричину, которая привела к развитию данной патологии или же негативные механизмы, спровоцировавшие его.
Чаще всего сам курс лечения симптоматический – на данный момент учеными не разработано эффективных методов борьбы с данным заболеванием головного мозга.
Для устранения негативной симптоматики развивающегося синдрома, врачи прописывают курс ноотропов и протекторов когнитивных функций, также применяются корректоры поведения пациента.
Назначается курс лечебной физкультуры и сеансы массажа, посещение бассейна, если позволяет состояние здоровья, как и курс санаторно-курортного лечения – это, скорее поддерживающие состояние пациента методики, нежели полноценное лечение, хотя и они дают существенные результаты в улучшении общего состояния больного.
Источник
