Синдром фитц хью куртиса как лечить
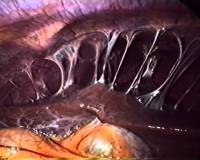
Перигепатит — это воспаление фиброзной капсулы печени. Симптомы патологии включают болевой синдром различной интенсивности с локализацией в правом подреберье, рвоту, лихорадку и признаки общей интоксикации. При хроническом варианте течения проявления выражены слабее: на первое место выходит тяжесть и дискомфорт в области печени. Для диагностики перигепатита применяются методы инструментальной визуализации — УЗИ и КТ печени, лапароскопия. Специфическое лечение отсутствует. Проводится терапия основного заболевания, физиотерапия и диетотерапия для улучшения самочувствия больного.
Общие сведения
Перигепатит также иногда называют глиссонитом. Для перигепатита, обусловленного венерическими инфекциями, существует отдельное наименование — синдром Фитца-Хью–Куртиса. Двое ученых в первой половине XX века выявили основные симптомы этого заболевания и установили его патоморфологические признаки. Венерический вариант перигепатита в 95% случаев диагностируется у молодых пациенток, которые ведут активную половую жизнь. Другие варианты глиссонита не имеют типичных возрастных или половых особенностей. Статистические данные по общей заболеваемости в популяции отсутствуют.

Перигепатит
Причины перигепатита
Глиссонит носит полиэтиологический характер, но всегда возникает вторично по отношению к уже имеющемуся патологическому очагу. Его основной причиной служит инфицирование капсулы патогенными микроорганизмами с последующим развитием отграниченного воспалительного процесса. В современной гастроэнтерологии выделяют несколько групп заболеваний, которые вызывают перигепатит:
- Болезни органов пищеварения. Патология встречается при различных гнойных воспалительных очагах в брюшной полости, из которых бактерии контактным путем распространяются на капсулу печени. Самыми частыми причинами считаются холецистит и холангит. Описаны случаи перигепатита при патологических процессах в желудке, диафрагме и брюшине.
- Венерические заболевания. Гонококки и хламидии — самые распространенные причины глиссонита у женщин молодого возраста. Болезнь манифестирует спустя некоторое время после перенесенной инфекции. Перигепатит может начаться у мужчины, страдающего гонореей или хламидиозом, но такая вероятность намного ниже, чем у женщин.
- Воспаление женских половых органов. Хронические сальпингиты, оофориты, эндометриты представляют собой инфекционный очаг, откуда бактерии свободно попадают в полость брюшины, поражают фиброзную печеночную капсулу. Перигепатит зачастую вызывается неспецифическими микроорганизмами — стафилококками, стрептококками, энтерококками.
К более редким этиологическим факторам перигепатита относят хронический эндокардит, гнойные воспаления органов грудной полости. Иногда глиссонит появляется у страдающих гепатоцеллюлярной карциномой или канцероматозом брюшины.
Факторы риска
Для женщин фактором риска является использование контрацептивных внутриматочных спиралей, которые при неправильной установке травмируют матку и способствуют быстрому распространению инфекции. Риск возникновения перигепатита повышается у людей с иммунодефицитом, сосудистыми заболеваниями печени, гастроэнтерологическими болезнями.
Патогенез
Печеночная паренхима покрыта глиссоновой капсулой, которая представляет собой фиброзную ткань. Оболочка срастается с висцеральным листком брюшины и проникает вглубь ткани печени в зоне ее ворот. У женщин бактерии, вызывающие перигепатит, попадают через фаллопиевы трубы в малый таз, откуда вместе с перитонеальной жидкостью перемещаются к правому куполу диафрагмы. Гематогенный и лимфогенный пути инфицирования характерны для людей обоих полов, намного чаще регистрируются у мужчин.
При перигепатите происходит поражение фиброзной капсулы патогенной бактериальной флорой с развитием воспалительных изменений. При остром воспалении наблюдается скопление гнойного экссудата, который растягивает глиссонову оболочку. В дальнейшем происходят процессы фиброза, в результате чего формируются спайки между утолщенной печеночной капсулой, париетальной брюшиной и соседними органами.
Симптомы перигепатита
Основной клинический признак перигепатита — боль справа в подреберье. Реже болезненность локализована в нижних отделах грудной клетки, в эпигастрии. Болевые ощущения варьируют от тупых или ноющих до резких, напоминающих картину «острого живота». Боли усиливаются при быстрой ходьбе, поездках на транспорте по неровным дорогам, разгибании туловища. Характерна иррадиация болевого синдрома в правое плечо или межлопаточную область.
Острый перигепатит сопровождается повышением температуры тела до 37-38,5°С, резкой слабостью и снижением аппетита, головной болью. На фоне интенсивных болевых ощущений в животе открывается рвота, которая не приносит человеку облегчения. В рвотных массах помимо непереваренной пищи обнаруживают желчь. Расстройства стула беспокоят гораздо реже, но при обострении перигепатита возможен запор.
Хронический вариант патологии не имеет типичной клинической картины. При сдавлении соединительнотканными перемычками желчных ходов возникает желтушность кожных покровов, склер и слизистых оболочек. Каловые массы при длительно протекающем перигепатите приобретают серовато-белый цвет. Застой крови в венозной системе проявляется тяжестью в подреберье справа, периферическими отеками и асцитом.
Осложнения
В остром периоде самым опасным последствием перигепатита является перитонит, который обусловлен распространением микроорганизмов и экссудата по всей полости живота. Состояние требует незамедлительного хирургического лечения. В ряде случаев наблюдается отграничение процесса соединительнотканной капсулой и его осумкование. При этом формируется поддиафрагмальный абсцесс.
Для хронической формы перигепатита характерно развитие портальной гипертензии (ПГ), что обусловлено сдавлением воротной вены многочисленными спайками. Вовремя не диагностированная ПГ в 90% случаев приводит к варикозному расширению вен пищевода и желудка, что сопровождается высоким риском кровотечений. Пережатие желчевыводящих ходов и застой желчи создают благоприятные условия для появления желчнокаменной болезни.
Диагностика
На первичной консультации врач-гастроэнтеролог проводит физикальное исследование пациента. При пальпации живота определяется увеличение размеров печени, бугристость и уплотнение ее нижнего края. Характерна малая подвижность органа при дыхании и смене положения тела. Для постановки диагноза перигепатита обязательно назначается лабораторно-инструментальный комплекс, включающий следующие методы:
- УЗИ печени. При ультразвуковом исследовании удается визуализировать увеличение органа в размерах и отечность капсулы, скопление экссудата. Для хронического перигепатита характерны признаки портальной гипертензии. Соединительнотканные спайки при сонографии не видны, поэтому требуется дополнительное обследование.
- КТ брюшной полости. Для выявления признаков воспаления глиссоновой капсулы и наличия экссудата достаточно информативна компьютерная томография. Методика показывает состояние всех органов живота, что важно для исключения других патологий гастроэнтерологического профиля.
- Лапароскопия. Является наиболее точным диагностическим методом, используется в сомнительных случаях. С помощью лапароскопа врач обнаруживает специфичное для перигепатита утолщение печеночной капсулы, деформацию и бугристость органа. При лапароскопии видны спайки и сращения с брюшиной.
- Лабораторная диагностика. Чтобы исключить венерическую этиологию перигепатита, измеряют титр антител к хламидиям, назначают микробиологическое исследование мазка влагалища. Для оценки печеночных функций показан стандартный биохимический анализ крови с печеночными пробами.
Лечение перигепатита
Основа терапии — устранение этиологического фактора заболевания. Специфическая терапия воспаления печеночной капсулы отсутствует. При хронических процессах, сопровождающихся болевым синдромом, эффективно применение физиотерапевтических методов. Пациентам с перигепатитом рекомендована рациональная щадящая диета, позволяющая избежать чрезмерной нагрузки на гепатобилиарную систему.
Прогноз и профилактика
Перигепатит довольно редко дает осложнения, поэтому прогноз благоприятный. Клиническая симптоматика полностью исчезает после ликвидации первопричины болезни. Первичная профилактика перигепатита включает своевременное выявление и лечение венерических инфекций и других гинекологических болезней, диспансерное наблюдение больных с хроническими заболеваниями пищеварительной системы.
Источник
Перигепатит – патологический процесс венерической природы, в основе которого лежит воспаление капсулы печени и прилегающей к ней париетальной брюшины.
В медицине болезнь имеет и другое название – синдром Фитца-Хью-Куртиса (названо в честь исследователей, которые впервые описали симптомы данного процесса).
Заболевание встречается в основном у молодых женщин репродуктивного возраста и, при оказании своевременной медицинской помощи, проходит бесследно.
Этиология и патогенез
Возникновение перигепатита напрямую связано с инфекционными агентами, такими как гонококки и хламидии. Реже процесс может быть обусловлен вирусом Коксаки.
Для того чтобы болезнь получила свое развитие, требуется создание ряда неблагоприятных факторов:
- длительно существующие воспалительные процессы в органах малого таза у женщин, обусловленные венерическими агентами, откуда они и получают свое распространение;
- травматическое воздействие на стенки матки введенной в нее внутриматочной спиралью, что приводит к скоплению воспалительного экссудата с большим содержанием патогенных микроорганизмов;
- частые половые контакты, в том числе анальные, без использования средств барьерной контрацепции;
- низкий уровень иммунного ответа;
- воздействие низких температур, общее переохлаждение организма.
Гонококковый или хламидийный возбудитель током крови заносится в капсулу, окружающую печень, запуская там процесс фиброзно-воспалительного характера. Образуются обширные спайки (по типу «струн у скрипки»), которые постепенно охватывают здоровые ткани, вовлекая при этом париетальную брюшину.
Клиническая картина, симптомы перигепатита
Болевой синдром всегда выходит на первое место у больных с перигепатитом. Выраженность болевых ощущений по интенсивности и локализации отличается у разных пациентов. Чаще всего неприятные ощущения проецируются на область правого подреберья, чем симулируют приступ острого или хронического холецистита. Реже процесс локализуется в левом подреберье или в центре эпигастрия.
Выраженность болевых ощущений может варьировать: часть больных отмечает лишь неприятное потягивание, другие могут предъявлять жалобы на нестерпимые боли, напоминающие печеночную колику.
Неприятные ощущения усиливаются при кашле, глубоком вдохе, смехе и наклонах туловища. Боль иррадиирует в правое плечо или поверхность соответствующей лопатки.
Часть больных беспокоят диспепсические жалобы: приступы тошноты, горечь во рту, иногда возникает отрыжка.
Астенический синдром у пациентов варьирует от небольшой слабости до выраженного бессилия и апатичного состояния.
Часть женщин жалуется на признаки синдрома интоксикации: субфебрильные цифры температуры, головные и мышечно-суставные боли, снижение аппетита.
Из сопутствующих симптомов процесса всегда выявляются признаки воспаления в органах малого таза: боли в нижней части живота, иррадиирующие в прямую кишку, патологические выделения из просвета влагалища и другие.
Если рассматривать симптомы перигепатита в зависимости от возбудителя, то клиника гонорейного процесса протекает наиболее тяжело, и состояние больных расценивается как среднетяжелое. У таких пациентов болевой и интоксикационный синдром ярко выражены, чем нередко наталкивают врача на мысли об остром холецистите.
Диагностика
Все больные с перигепатитом направляются в хирургическое отделение, где проводится их дальнейшее обследование на предмет основного заболевания. Полученные жалобы, как правило, дают врачу основание заподозрить воспаление в желчном пузыре или в тканях почки.
Объективный осмотр больного помогает выявить следующие признаки:
- при пальпации болезненность в зоне правого подреберья и защитное напряжение мышц брюшной стенки (иногда появляются положительные симптомы раздражения брюшины);
- печень, как правило, не увеличена, ее структура и консистенция не изменены;
- поверхность языка покрыта налетом.
Женщины осматриваются на кресле. Можно обнаружить патологические выделения из просвета половых путей (бели) и симптомы воспаления в органах малого таза.
Лабораторная диагностика:
- анализ крови и мочи (повышаются показатели, свидетельствующие о воспалительной реакции);
- обнаружение антител к хламидиям и гонококкам методами ИФА, и ДНК этих возбудителей при помощи ПЦР;
- проводится посев белей на питательные среды.
Инструментальная диагностика:
- УЗИ помогает на ранних этапах обнаружить начало спаечного процесса, скопление экссудативной жидкости в пространстве вокруг печени, уплотнение капсулы. Кроме того, благодаря ультразвуку врач исключает процесс воспаления в желчном пузыре или других органах (что необходимо для дифференциальной диагностики).
- КТ и МРТ помогают в особо сложных ситуациях, когда УЗИ не дает необходимую информацию, или ситуация требует дополнительной диагностики.
- В случаях, когда врач не может определиться с диагнозом, прибегают к лапароскопическому исследованию. Метод обладает наибольшей информативностью, так как врач визуализирует все патологические процессы, происходящие в брюшной полости. Кроме диагностики, лапароскопия позволяет иссекать спайки, проводить дренаж жидкости и вводить лекарственные средства под непосредственным визуальным контролем.
Лечение
Консервативная терапия не всегда приводит к полному выздоровлению, а тем более не приводит к рассасыванию уже сформированных спаек. В таких ситуациях требуется оперативное вмешательство с иссечением рубцовой ткани.
Медикаментозное лечение начинается с назначения антибактериальных препаратов, эффективных против инфекционных агентов. Для борьбы с гонококками и хламидиями широко применяют пенициллины, цефалоспорины 3-4 поколения и макролиды. Способ введения и курс проводимой терапии определяется тяжестью состояния больного.
Симптоматическое лечение включает в себя назначение спазмолитических, обезболивающих и противовоспалительных средств.
Физиотерапевтическое лечение направлено на борьбу с воспалительным компонентом и предотвращение развития спаечного процесса. Назначают электрофорез с Лидазой, магнитотерапию и другие процедуры.
Как правило, большей части больных приходится прибегать к лапароскопии, благодаря которой возможно введение антибактериальных и антисептических препаратов в брюшную полость. Проводится адекватное дренирование и рассечение спаек, которые образовались между капсулой печени и поверхностью париетальной брюшины.
Профилактика
Главные меры профилактики заключаются в своевременном лечении патологических процессов, вызванных венерическими возбудителями (гонококками и хламидиями). Женщины, страдающие частыми болезнями органов репродуктивной системы, должны задуматься о том, что данные микроорганизмы становятся причиной этих заболеваний.
Особая роль отдается правилам безопасных половых связей с использованием барьерных методов контрацепции. Должны проводиться просветительные беседы с сексуально активными слоями населения о заболеваниях, передающихся половым путем.
Рекомендовано укреплять иммунитет, закаливать организм и вести здоровый образ жизни.
Шайхнурова Любовь Анатольевна
Источник
Chlamydia trachomatis-induced Fitz-Hugh–Curtis syndrome: a case report
Источник: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5217395/
Синдром Фитц-Хью-Кертиса определяется как перигепатит, связанный с воспалительным заболеванием таза. Chlamydia trachomatis является одной из наиболее распространенных этитий. Этот синдром обычно представляет собой абдоминальную боль в правом верхнем квадранте, имитирующую другие гепатобилиарные и желудочно-кишечные патологии, и, следовательно, создает диагностическую дилемму в условиях с ограниченными диагностическими инструментами.
32-летняя африканская женщина с острым правым верхним квадрантом боль в животе и выделения из влагалища, за что она ранее получала лечение в другом медицинском центре без каких-либо улучшений. Клинические и лабораторные данные наводя на размышления о синдроме Фитца-Хью-Кертиса. Через пять дней после лечения пероральным доксициклином у пациента наблюдалось выраженное клиническое улучшение.
Синдром Фитца-Хью-Кертиса является общей причиной боли в правом верхнем квадранте, которая часто диагностируется в бедных сообществах. Следовательно, он должен быть включен в качестве дифференциального диагноза у пациентов с правом правого верхнего квадранта, особенно у женщин репродуктивного возраста.
Синдром Фитц-Хью-Кертиса (FHCS), характеризующийся периопепатическим капсулитом и воспалительными заболеваниями таза (ПИД) [1-3], обычно представляет собой боль в правом верхнем квадранте (RUQ) и часто ассоциируется с симптомами PID (лихорадка, боль внизу живота , выделения из влагалища) [4]. Боль RUQ обычно острая, плевритная, усугубляется движением и часто упоминается как правое плечо, так и внутренняя часть правой руки. Это может быть связано с тошнотой, рвотой, икотой, ознобом, лихорадкой, ночными потами, головной болью и недомоганием [4]. Эта боль обусловлена адгезией передней печеночной поверхности к брюшной стенке [4]. Боли RUQ — это общее представление о гепатобилиарных, желудочно-кишечных и урогенитальных заболеваниях, таких как: гепатит, абсцесс печени, подфренический абсцесс, холецистит, аппендицит и пиелонефрит [5].
Chlamydia trachomatis относится к числу наиболее распространенных причин ПИД во всем мире и в Камеруне [1, 6]. Chlamydia trachomatis и Neisseria gonorrhea были определены как основная этиология PID и FHCS во всем мире [7, 8]. FHCS распространена среди женщин, несущих возраст, с преобладанием 12-14% у женщин с ПИД [5].
Диагностика FHCS создает диагностические проблемы из-за ее аналогичного представления со многими из вышеупомянутых патологий, особенно в условиях ограниченного ресурса, где расширенные исследования недоступны для окончательной диагностики. Однако в хорошо оборудованной обстановке диагноз может быть адекватно установлен путем исключения других причин и выделения характерного патогена [9]. Это связано с использованием неинвазивных и инвазивных мер, включая лапароскопию и лапаротомию. Перихепатит можно окончательно отличить от других причин боли в правом верхнем квадранте, только непосредственно визуализируя печень лапароскопией или лапаротомией [10]. Несмотря на недавние достижения в области методов визуализации, таких как компьютерная томография (КТ), которые участвуют в диагностике FHCS [11], с высокой чувствительностью 88% и специфичностью 95%, мы сталкиваемся с трудностями в бедных странах с ограниченным доступом к этой передовой технологии. Ультразвуковые находки обычно неспецифичны: перигепатические и перихолецистские выпоты и спайки между печенью и передней брюшной стенкой [12-14]; и иногда являются нормальными у нескольких пациентов [5]. Поэтому Ультрасонография играет жизненно важную роль в исключении другого диагноза, а не в подтверждении FHCS [10].
Тесты на цепную реакцию лигазы (LCR) и амплификацию нуклеиновой кислоты (NAA) являются наиболее чувствительными и специфическими тестами в диагностике C. trachomatis [10]. Однако серологические тесты также очень полезны, особенно из-за их экономической эффективности [15]. Неспецифические исследования, такие как ферменты печени и лейкоциты (WBC), используемые для исключения различий в частоте кровотечения, обычно находятся в нормальных пределах или слегка увеличиваются в FHCS [9]. Лечение состоит из антибиотиков, направленных против N. gonorrhoeae и C. trachomatis; механические лизы спаек могут выполняться хирургическим путем, если консервативное лечение не удается [10].
32-летняя африканская женщина-пациентка, G4P3013 (четыре предыдущих беременностей, один аборт 3 года назад и 3 срока поставки с 3 живыми детьми из разных мужчин); представленная 10-дневной историей тяжелой черепно-мозговой боли, которая постепенно возрастала по степени тяжести. Боль усугублялась движением и маневрами Вальсальвы. Системный обзор отличался оскорбительным желтоватым, прерывистым влагалищным разрядом в течение двух недель. Не было никакой лихорадки, диспареунии или изменений в моче и цветах стула. Она не знала предыдущей истории инфекций, передаваемых половым путем (ИППП). Она не практиковала какой-либо метод контрацепции и в настоящее время имеет одного сексуального партнера. У нее был регулярный 28-30-дневный менструальный цикл с 5-дневным течением и без дисменореи. Она была фермером и неженала.
Она не знала хронического заболевания или предыдущей истории травмы или операции на брюшной полости. Ранее ей назначали внутривенный цефтриаксон, пероральный метронидазол, омепразол и флуконазол в рекомендуемых дозах в течение пяти дней в местном медицинском центре. Детали развития болезни, дальнейшего управления и лечения не могли быть получены из-за плохой регистрации медицинских записей в предыдущем центре здоровья. Сохранение боли RUQ, несмотря на лечение, вызвало консультации в нашей клинике сообщества.
На физическом обследовании она была афебрильной, гемодинамически стабильной с анакретическими склерами. Кардиореспираторный экзамен был нормальным. Обследование на брюшной полости отличалось серьезной нежностью при RUQ при поверхностном пальпации, наихудшем в глубоком вдохновении и мягкой двусторонней подвздошной ямке нежности при глубоком пальпации. Не было ни клинической гепатомегалии, ни спленомегалии. Тазовое исследование было замечательным для наступательных слизистых желтоватых выделения из влагалища, с положительным движением шейки матки и мягкой аднексальной болезненностью. Анализ крови показал, что уровень гемоглобина: 11,8 г / дл, общий WBC (количество лейкоцитов): 11 800 клеток / мм3, нейтрофилы: 8700 клеток / мкл, аспартат-аминотрансфераза (AST) 15U / l, аланин-аминотрансфераза (ALT) 17U / л, C-реактивный белок (CRP): 7 мг / л. Анализ мочи был нормальным (табл. 1). Ультразвук брюшной полости, выполненный для исключения различий, показал нормальную гепато-билиарную архитектуру (без признаков печеночного абсцесса, острого холецистита или расширения внутренних или внепеченочных желчных протоков). Не было признаков острого аппендицита. Желчные камни не наблюдались в просвете желчного пузыря (рис.1). Грамотное окрашивание и культура эндоцервикального тампона были отрицательными для гонококка и уреаплазмы. Серологические тесты: Лаборатория исследований венерических болезней (VDRL) и Chlamydia trachomatis (Enzyme Immuno Assay) были положительными. Анализ гемагглютинации Treponema pallidum (TPHA) и серологический тест на вирус иммунодефицита человека (ВИЧ) были отрицательными (таблица 1). Таблица 1 Лабораторные исследования и результаты 32-летней леди с синдромом Фитца-Хью-Кертиса при представлении
Нормальные результаты ультразвукового исследования у 32-летнего ребенка с синдромом Фитца-Хью-Кертиса
Диагноз FHCS, вызванный Chlamydia trachomatis, был сделан на основе постоянной боли RUQ и выделения из влагалища у пациента, серологически положительного для Chlamydia. Пациент был поставлен на доксициклин 100 мг два раза в день в течение 7 дней в соответствии с рекомендациями Центра по контролю и профилактике заболеваний (CDC) для лечения ПИД. Пятый день терапии был отмечен уменьшением боли в RUQ. Пациент полностью выздоровел через 3 дня после полной терапии. Она получила образование в отношении методов и важности профилактики заболеваний, передающихся половым путем (ЗППП), и рекомендовала лечить ее сексуального партнера предписанными дозами доксициклина, как указано выше.
Синдром Фитц-Хью-Кертиса определяется как пери-печеночное воспаление вследствие распространения ПИД; с Chlamydia trachomatis и Neisseria gonorrhea, являющимися основными этиологическими агентами [7, 8]. Основным механизмом этой патологии является гемато-лимфатическое и перитонеальное распространение тазовых инфекций в печень и гипериммунный ответ на инфекцию Chlamydia trachomatis [16]; с обоими процессами, приводящими к пери-печеночному и печеночному воспалению капсулы. Этот синдром часто сопровождается повторным кровотечением и уменьшением боли в животе. Имеются также сообщения о презентациях с изолированной болью RUQ, как у нашего пациента [17]. Наличие изолированной боли RUQ представляет собой диагностическую проблему для многих врачей; поскольку RUQ боль является проявлением нескольких других заболеваний печени и желчевыводящих путей, желудочно-кишечных и урогенитальных заболеваний [1]. Тем не менее, скрининг на другие генито-мочевые симптомы, такие как выделения из влагалища через проницательную историю и тщательное физическое обследование, может вызвать подозрение в отношении этого синдрома, особенно у женщин с возрастом, проявляющихся в нашем случае.
Исследования в области изображений и лабораторные исследования важны для диагнозов FHCS. Лапароскопия — это метод визуализации золотого стандарта для диагностики синдрома [10]. Ультразвуковое изображение, доступное в сельских условиях, имеет ограничения в подтверждении FHCS [5, 10]; но играет важную роль в исключении важных различий и в оценке яичников и труб для абсцессов и других неспецифических признаков ПИД в тазу. Отсутствие ультразвуковых изменений не приводит к явному исключению диагноза, поскольку акцент должен быть сделан на кульминацию признаков и симптомов, выявленных из проницательной истории и физического осмотра, подтверждаемых лабораторными доказательствами генито-мочевой инфекции. Это приводит к важности увеличения индекса подозрительности и исследования основных лабораторных исследований в сельских районах для диагностики FHCS.
Лабораторные изменения, связанные с FHCS, включают повышенный CRP, нормальное или слабое увеличение WBC, ESR и печеночных ферментов [18]. Для изоляции этиологии применение гена ПЦР (полимеразная цепная реакция) является золотым стандартом для диагностики Chlamydia trachomatis [18, 19]. В сельских районах отсутствие метода ПЦР для диагностики инфекций хламидиоза позволит диагностировать хламидийные инфекции дольше. Другие процедуры лабораторной диагностики включают в себя культуру хламидий и серологию. Тем не менее, культура хламидий громоздка, дорога и требует большого опыта, влияющего на усердие результатов [20], и поэтому она неэффективна в затратах, особенно в условиях ограниченных ресурсов, где люди изо всех сил пытаются финансировать здравоохранение через платежи из кармана. Chlamydia trachomatis (Enzyme Immuno Assay) со специфичностью 100%, а диапазон чувствительности 45-70% [21] широко используется в диагнозах Chlamydia [19, 22] в условиях ограниченного ресурса из-за его относительной стоимости, эффективность. Этот метод имеет свои ограничения, поскольку его высокая специфичность делает его хорошим скрининговым тестом, но низкая чувствительность препятствует его относительной диагностической ценности.
Управление FHCS включает использование антибиотиков, таких как доксициклин и азитромицин для ассоциированных с хламидиозом FHCS [23]. Это управление относительно дешево и безопасно по сравнению с интервенционными процедурами, используемыми в современных случаях FHCS, где антибактериальная терапия неэффективна. Поэтому это требует необходимости ранней диагностики и лечения FHCS в ограниченных ресурсами условиях, где интервенционные процедуры недоступны. Антибиотикотерапия должна быть направлена на целевые, изолированные и вовлеченные бактериальные организмы в соответствии с международными руководящими принципами или национальными руководящими принципами, где это применимо. Особое внимание следует также уделять лечению всех сексуальных контактов для борьбы с распространением ЗППП.
Врачи в условиях ограниченного ресурса, несмотря на ограничения в области усовершенствованной визуализации и лабораторных методов, должны иметь высокий индекс подозрительности FHCS у женщин с репродуктивной системой с болью RUQ. Основные лабораторные исследования также играют решающую роль в диагностике этой патологии, поскольку они помогают избежать осложнений и ненужных хирургических вмешательств.
Синдром Фитц-Хью-Кертиса
воспалительное заболевание таза
венерическая болезнь
инфекции, передающиеся половым путем
аспартат аминотрансфераза
аланинаминотрансфераза
Центры по контролю и профилактике заболеваний
правый верхний квадрант живота
С-реактивный белок
количество белых кровяных телец
скорость оседания эритроцитов
анализ гемагглютинации трепонемы pallidum
лаборатория по исследованиям венерических заболеваний
Вирус иммунодефицита человека
компьютерная томография
полимеразной цепной реакции
CJE и JK получили клиента и управляли ею, CNT проводила ее ультразвук. TN, BMK и GLM отредактировали рукопись. Все авторы прочитали и утвердили окончательную рукопись.
Мы очень благодарны начальнику сообщества Diongo в подразделении Meme Камеруну за его добрый прием и помощь в создании нашей клиники сообщества. TN благодарит Swiri Rose Saningong за ее руководство.
Авторы заявляют, что у них нет конкурирующих интересов.
Все данные, созданные в этом отчете, включены в эту опубликованную статью.
Письменное информированное согласие было получено от пациента для публикации настоящего отчета о случаях заболевания и любых сопроводительных изображений.
Источник
