Синдром фехтовальщика у ребенка фото
Развитие ребенка первого года жизни происходит в определенных временных рамках. Ко второму месяцу жизни ваш ребенок хорошо держит голову, следит за предметом, гулит, улыбается; в 3-3,5 месяца – переворачивается на бочок; в 4,5-5 – осуществляет поворот со спины на живот, берет игрушки; в 7 месяцев – сидит, ползает с 8, в 10-11 – встает у опоры и начинает самостоятельно ходить до полутора лет.
В целом по общепринятым представлениям – отсутствие темповой задержки развития важный показатель здоровья. Но бывает и так, что при относительно неплохом психомоторном развитии возникают некоторые нарушения в общей гармонии движений, «дискомфорт», который настораживает внимательных родителей. Диапазон жалоб очень широк – от стойкого наклона головы в одну сторону с 1,5-2 месяца до значительной ассиметрии в движениях, нарушения походки после года. Конечно, грубые аномалии выявляются уже в роддоме. Например, врожденная мышечная кривошея, поражения нервов плечевого сплетения (ручка малыша «вялая», разогнута во всех суставах, приведена к туловищу), врожденная деформация стоп и т. п.
Многие другие заболевания нервно-двигательной системы, как правило, диагностируются на протяжении первого года жизни, обычно при тесном сотрудничестве невролога и ортопеда. Поэтому сейчас даже пытаются выделить нейроортопедию как самостоятельную область в медицине.
Раннее распознавание нейроортопедических проблем, нарушений в развитии костей и функций суставов очень существенно, так как по мере роста и развития ребенка проявление этих состояний может усиливаться и соответственно – больше лечебных мер потребуется, чтобы справиться с болезнью.
Первое обследование происходит, в среднем, от 1,5 до 3 месяцев. Этот осмотр «фундаментальный». Тщательно собираются сведения о течении беременности и родов, оцениваются жалобы, ребенок осматривается (не удивляйтесь, что сам осмотр занимает не так много времени – здесь длительность может утомить ребенка и угнетать его ответные реакции). Если возникают подозрения на нарушения в двигательной сфере, то при последующем осмотре (например, через 1 месяц) – самое главное, понять, усугубляются ли эти признаки. К тому же часто нам помогают и дополнительные инструментальные методы диагностики – УЗИ шейного отдела позвоночника и головного мозга, УЗИ тазобедренных суставов, рентгенография (по строгим показаниям), электронейромиографическое исследование (анализ активности мышечных и нервных волокон). Но еще раз повторяю, что многие аномалии формы тела и функций движения у маленького ребенка диагностируются четко и окончательно путем сравнения в динамике.
Остановимся на основных моментах: «на что обратить внимание?» (частый вопрос родителей). Очень трудно дать ответ в простой форме, но, чтобы было понятно, пусть звучит так:
- положение туловища
- объем движений
- наличие асимметрии в двигательной сфере.
Приведу примеры.
Когда малыш лежит на спине – его голова предпочтительно повернута в одну сторону (вынужденное положение?) В норме – голова по отношению к средней линии туловища меняется попеременно, может быть слегка согнута к груди.
Плечики малыша симметричны с двух сторон. У ребенка до 3-х месяцев предплечия могут быть слегка согнуты, кисти сжаты в кулачок, это норма. Но если при подтягивании за ручки, можно чувствовать ослабление сгибания с 2-х сторон или снижение мышечной силы на одной стороне – это нормой уже не является.
Так же обращаем внимание на ножки ребенка – не согнуты ли они сильно в тазобедренных и коленных суставах, нет ли сильного сопротивления при переодевании, пеленании, или наоборот – отмечается вялость, слабость, «переразгибание».
Вот малыш начинает переворачиваться и постоянно на один бочек (как – будто щадит другую половину тела). Берет игрушки смелее и четче одной рукой (другая «отстает»). Особенно это хорошо заметно после 5,5 – 6 месяцев.
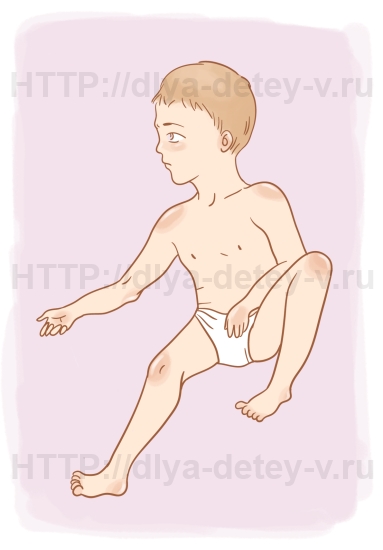
Многим известна «поза фехтовальщика» (зависимость мышечного тонуса от поворота головы) – разогнута одна ручка и приподнята ближе к лицу, одновременно другая согнута, разница в ногах слабее, но тоже есть. В норме этот рефлекс исчезает в период от 4 до 6 месяцев жизни. Длительная его сохранность выходит за рамки нормы.
Когда малыш лежит на животе – в 4 месяца верхняя часть туловища опирается на предплечья и раскрытые ладони, ножки разогнуты в тазобедренных и согнуты в коленных суставах. К 6-ти месяцам, ножки уже разогнуты полностью. При патологии эти временные рамки значительно нарушаются.
Если грудного ребенка ставить вертикально, поддерживая «подмышки», то в 4-5-6 месяцев ножки могут быть разогнуты, и ребенок «стоит» на кончиках пальцев. Но к концу 6-7 го месяца ребенок уже опирается на всю стопу. Если же имеется переразгибание нижних конечностей со значительным их приведением, способность «стоять» на кончиках пальцев после 8 месяцев сохраняется – это симптомы заболевания.
Ребенок сидит, но мы видим, что это требует большого напряжения мышц-разгибателей – нас настораживает такая поза.
Очень ярко выглядит реакция «готовность к прыжку» (или реакция «реакция парашютиста» — прочитала в одной немецкой методичке). Она же реакция опоры верхних конечностей.
Взрослый держит ребенка за бедра и дает возможность «падать» вперед верхней части туловища. Ребенок «падает» на вытянутые ручки, в большинстве случаев с раскрытыми ладошками. В норме, проверяя это к 10-11 месяцам.
Можно многое перечислять в деталях, но основное, что надо понимать – реакции удержания туловища, реакции равновесия, четкие, целенаправленные движения, должны формироваться в определенной последовательности.
И вот наступает главное достижение ребенка – он пошел! Не только окреп его скелет и мышцы, но и ум дозрел, появилась потребность расширить границы своего «кругозора». Когда он самостоятельно, без поддержки пройдет метров 20-30 – оцениваем походку и если все хорошо, не ограничиваем потребность ходить, бегать, лазать, не забывая о постоянном чутком контроле (профилактика травм).
В дальнейшем здоровому малышу осмотры невролога и ортопеда потребуются на более 1 раза в год.
Ему предстоит теперь осваивать сложные двигательные навыки, во многом сознательно учится красоте и ловкости движений.
Источник
Асимметричный шейный тонический рефлекс появляется у ребёнка с ДЦП, когда тот поворачивает голову. Рефлекс на той стороне, куда малыш смотрит при повороте, характеризуется повышенным тонусом разгибателей, а сгибателей – с обратной стороны. Таким образом, там стороне, куда малыш смотрит, рука разогнётся, вторая рука согнётся в локте, и малыш примет так называемое положение «фехтовальщика».

У здоровых детей слабый асимметричный рефлекс возможно выявить в возрасте от 2х до 4х месяцев, после он быстро угасает. При ДЦП так не происходит, рефлекс остаётся надолго. Патология выявляется в течении нескольких лет. Таким образом, данный патологический рефлекс не даёт ребёнку развиваться быстро и правильно. Малыш не может самостоятельно схватить погремушку или любую другую интересующую его вещь, исследовать её, иногда при сильном рефлексе даже невозможен спокойный поворот головы, из-за чего нельзя уследить за подвижными предметами, нельзя лечь на живот. Навык ориентирования в пространстве не развивается, потому что взгляд малыша не сфокусирован.
Из-за невозможности сфокусировать взгляд ребёнок не координирует движения, что мешает развитию письменных, изобразительных и других навыков. Малышу трудно рисовать, ему сложно учиться читать и писать, держать ручку, он не может правильно пользоваться столовыми приборами и так далее.
Рефлекс не даёт ребёнку вовремя встать на четвереньки: позиция «фехтовальщика» мешает удерживать руки прямыми, плечи при этом не параллельны полу или другой поверхности, на которой находится малыш. Если ребёнок лежит на животе, то он рефлекс вынуждает его согнуть одну руку, поэтому малыш часто ложится непроизвольно на спину. Из-за проявлений рефлекса появляются большие трудности в том, чтобы научиться переворачиваться на бок или живот. Все эти сложности мешают научиться ползанию и замедляют развитие малыша.
Когда асимметричный шейный тонический рефлекс слабый, для его выявления делают пробу сгибания-разгибания ручек при повороте головы. Для этого надо удерживать голову малыша повернутой, а руки по очереди сгибать и разгибать. О резко положительном рефлексе можно говорить в тех случаях, когда при выполнении пробы чувствуется сопротивление руки, в сторону которой обращено лицо, а другая рука трудно разгибается. Эти проявления носят название симптома «перочинного ножа».

При другом варианте рефлекса, когда ребёнок может спокойно ворочать головой в положении на животе, а его руки расходятся в стороны. Вернуть руки в исходную позицию малыш при этом не может. Это приводит к утрате способности опираться на них и затруднению ползания.
Чтобы исследовать степень проявления асимметричного рефлекса ребёнку необходимо лечь на живот с согнутыми в локтях руками так, чтобы ребёнок при выполнении пробы опирался на предплечья. После этого голову поворачивают в сторону, наблюдая за руками. Рефлекс проявится положением «фехтовальщика».
Вариантом рефлекса может быть его проявление лишь с одной стороны. При этом патология выявляется лишь при повороте головы только в какую-то одну сторону: только справа или только слева. При легком варианте течения проявления рефлекса видны при положении стоя. В этом случае, на поворот головы приходят в движение ноги. Нога со стороны поворота будет разгибаться и отводиться, а также вывернется наружу, другая нога согнётся. Стопа второй ноги также согнётся, то есть станет на носок.
В спокойном состоянии этот рефлекс может быть не заметен, поэтому необходимо внимательно наблюдать за ребёнком в период его наибольшей активности: во время плача, смеха или раздражения. Тогда можно заметить или почувствовать напряжение мышц – проявления патологического рефлекса.
Клинически можно оценить выраженность данного рефлекса по степени нарушения двигательных и нервных функций:
1. Сильно выраженный. Повернуть голову для ребёнка очень трудно, на любые повороты головы во всех позах конечности реагируют движением. В позиции «фехтовальщика» малыш остаётся на продолжительное время. Он как бы застывает. Это всё говорит о резко положительном рефлексе и отмечается четырьмя плюсами (++++).
2. Выраженный. Ребёнок в позиции «фехтовальщика» не остаётся надолго, но при любых поворотах головы конечности характерно двигаются, рефлекс положительный и он отмечается тремя плюсами (+++).
3. Положительный. Когда рефлекс чаще обнаруживается только на животе и стоя, а на спине проявляется редко, то такое его проявление считают за умеренно положительным и обозначают двумя плюсами (++).
4. Слабоположительный рефлекс тогда, когда его проявления видно только в позиции на спине при повороте головы ребёнка. Там, куда повёрнута голова, тонус мышц-разгибателей усилен. Ощущается сопротивление сгибанию при проверке рефлекса. В этом варианте рефлекс можно обнаружить у ребёнка лишь в возбуждённом состоянии, при плаче, смехе или при выполнении плохо изученного, нового движения (+).
При различных сочетаниях патологических рефлексов развиваются различные варианты течения ДЦП. При сильном асимметричном шейном рефлексе, а особенно при сочетании его с лабиринтным тоническим и симметричным шейным рефлексами ДЦП идёт по типу тетрапареза, то есть теряется мышечная сила всех четырёх конечностей. Если же отсутствует лабиринтный рефлек, асимметричный рефлекс при этом высокий и проявляется с обеих сторон, развивается гиперкинетическая форма ДЦП, характеризующаяся повышеннием подвижности ребёнка.
При такой форме нередки подвывихи тазобедренных и других суставов, возможны судороги. При лёгкая степень асимметричного рефлекса и одностороннее его проявление ведут к гемипарезу, то есть к параличу мышц только с одной стороны. Степень этого нарушения зависит лишь от того, насколько сильно выражен асимметричный рефлекс.
Для детей с проявлениями асимметричного рефлекса характерны спастическая кривошея из-за постоянно повёрнутой головы, вывихи суставов, особенно тазобедренных, при гиперкинетическом варианте течения, развивается сколиоз.
В качестве дополнительного исследования для диагностики асимметричного рефлекса используется УЗИ желудочков мозга через незакрытый большой родничок. При этом исследовании можно довольно часто обнаруживают неодинаковое увеличение боковых желудочков мозга.
Если данный патологический рефлекс проявился у ребёнка после 4х месяцев, то его необходимо срочно погасить. Это достигается с помощью специально разработанных упражнений в комплексе с лечебной физкультурой.
Читайте про методы гашения АШТР
Источник
После выписки из родильного дома в течение месяца новорожденного наблюдают участковый педиатр и патронажная (участковая) медсестра. В этот период происходит адаптация малыша к внеутробным условиям жизни — изменяется его питание, дыхание, функционирование выделительной системы. При любых тревожных признаках мама всегда должна обращать внимание доктора, задавать вопросы по уходу и питанию.
В месячном возрасте малыш впервые приходит в поликлинику — для осмотра, взвешивания и консультации узких специалистов (окулиста, хирурга, ортопеда, невролога), если ребенку не проведен аудиологический скрининг в роддоме, он проводится в месяц.
Осмотр нервной системы у детей в периоде новорожденности значительно отличается от оценки неврологического статуса у пациентов старше 1 месяца. Гораздо большее значение придается таким параметрам, как поза новорожденного, мышечный тонус, характер совершаемых ребенком движений, а также наличие примитивных безусловных рефлексов.
На что же должен обращать внимание детский невролог при первом осмотре малыша.
Начинать осмотр новорожденного желательно во время сна — для объективной и адекватной оценки состояния ребенка в покое. Оптимальным временем для осмотра новорожденных детей считается период, непосредственно предшествующий кормлению
После осмотра ребенка в состоянии сна следует стимулировать его пробуждение; при этом стараются вызвать у новорожденного гримасничанье. Для этого доктор осторожно вызывает раздражение грудной клетки ребенка большим и указательным пальцами.
При внешнем осмотре обращают внимание:
- на цвет кожных покровов (физиологический, цианотичный, иктеричный),
- наличие стигм дизэмбриогенеза,
- признаков физической травмы, родовых опухолей (кефалогематома);
- на наличие судорожной/пароксизмальной активности.
Нужно обратить внимание на конфигурацию черепа. Обязательно производится пальпация швов и родничков черепа (размеры, напряженность), измерение окружности головы эластичной сантиметровой лентой (этот показатель соотносят с окружностью грудной клетки).
Поза и тонус
Для здоровых новорожденных характерна флексорная поза, с неполным приведением к туловищу верхних и нижних конечностей. Пальцы рук обычно зажаты в кулачки с оппонированием большого пальца, а стопы занимают положение умеренного тыльного сгибания (угол расположения стопы по отношению к голени — около 90–120 градусов).
Недоношенные дети обычно занимают положение на спине с вытянутыми вниз конечностями (экстензорная установка).
В каких случаях можно заподозрить неврологические нарушения:
- Поза лягушки (экстензорное положение конечностей с внутренней ротацией рук, свисающими стопами и отведением бедер) — она может возникать при двигательных нарушениях периферического типа.
- Поза опистотонуса (голова запрокинута вследствие ригидности затылочных мышц, руки вытянуты вдоль туловища и сжаты в кулачки, ноги разогнуты в коленных суставах и перекрещены на уровне нижней трети голеней) — этот симптом может наблюдаться из-за резкого повышения сгибательных мышц и характерна для менингитов, субарахноидальных кровоизлияний, билирубиновой энцефалопатии.
- Поза фехтовальщика (голова повернута лицом к плечу, с этой стороны верхняя и нижняя конечности находятся в разогнутом состоянии, рука отведена в сторону, а противоположная рука отведена и согнута в плечевом суставе, контралатеральная нога — умеренно отведена в тазобедренном и согнута в коленном суставе) — эта поза наблюдается при внутричерепной родовой травме.
- Поза гончей собаки(голова слегка запрокинута, ноги резко согнуты в коленных/тазобедренных суставах и плотно приведены к животу) — в ряде случаев отмечается при гнойном менингите.
- Группы асимметричных поз:
- асимметричная поза по гемитипу(одностороннее разгибание конечностей со снижением мышечного тонуса) — возникает при супратенториальных внутричерепных кровоизлияниях и поражениях верхних сегментов шейного отдела спинного мозга;
- поза по типупараплегии: снижение тонуса может отмечаться как в верхних (поражение сегментов шейного отдела спинного мозга), так и в нижних (поражение спинного мозга на уровне поясничного отдела) конечностях. У некоторых новорожденных детей снижение мышечного тонуса верхних конечностей сопровождается гипертонусом в сгибателях и приводящих мышцах бедер, что указывает на наличие поражения на уровне верхних сегментов шейного отдела спинного мозга.
- асимметричная поза по монотипу(снижение двигательной активности и мышечного тонуса в одной конечности при физиологическом положении остальных) – характерна для травматичного поражения спинного мозга.
Также выделяют варианты мышечного тонуса:
- нормальный (нормотония);
- сниженный (гипотония);
- повышенный (гипертонус, спастичность, ригидность).
В ходе осмотра отмечается симметричность или асимметрия мышечного тонуса.
Движения
Флексорные движения, присущие новорожденным детям, являются продолжением внутриутробных движений плода. В норме совершаемые новорожденными детьми движения выглядят симметричными и характеризуются относительной спонтанностью. В состоянии бодрствования новорожденные должны демонстрировать спонтанные движения во всех конечностях. У некоторых новорожденных отмечаются дрожательные движения, которые практически неотличимы от судорог.
Особенностью детей в неонатальном периоде может служить физиологический тремор, который отличить от патологического может только врач.
Акушерский паралич в результате родовой травмы приводит к отсутствию/значительному ограничению движений в пораженных конечностях.
Мышечный тонус
Оценка тонуса мышц производится в положении на спине.
Для дифференцировки между мышечной силой и активным сопротивлением ребенка (нередко ложно расцениваемым в качестве гипертонуса) необходимо 2–3 раза совершить зигзагообразные движения в верхних и нижних конечностях малыша. Это позволяет преодолеть мышечную силу и выявить истинный характер мышечных нарушений.
Все эти изменения не всегда указывают на наличие патологии, возможно это нарушение адаптации ребенка, переходящие нарушения нервной системы, которые не будут иметь кардинального значения для здоровья малыша и постепенно исчезнут по мере роста и созревания нервной системы. Но бывают ситуации, когда эти изменения указывают на органическую патологию, которую нужно лечить сразу.
В любом случае любые отклонения от нормы требуют пристального внимания педиатра и невролога в дальнейшем.
Источник
