Синдром fac что это такое
Расстройства обменного происхождения встречаются в практике эндокринологов и не только. По характеру это самые разные состояния, в том числе сопряженные с избыточной активностью собственного иммунитета организма человека. Имеют место опасные изменения, насколько — зависит от конкретного диагноза.
Антифосфолипидный синдром — это патологический процесс, сопряженный с выработкой особых антител к одноименному веществу. Фосфолипиды входят в структуру клеточных мембран, потому нарушение приводит к генерализованным расстройствам в работе организма. В частности страдает кровеносная система.
«Визитной карточкой» синдрома является нарушение процесса свертывания крови, смещение его в сторону гиперкоагуляции из-за деструкции тромбоцитов, как раз тех клеток, которые и участвуют в нормальной работе организма.
Кроме, наблюдается поражение центральной нервной системы, сердца, почек и прочих структур. Огромные проблемы возникают на фоне беременности, возможны выкидыши и другие опасные осложнения.
Лечение представляет определенные трудности. В основном это связано с невозможностью быстро распознать источник нарушения. Однако при грамотной помощи удается скорректировать расстройство и обеспечить позитивные прогнозы.
Механизм развития
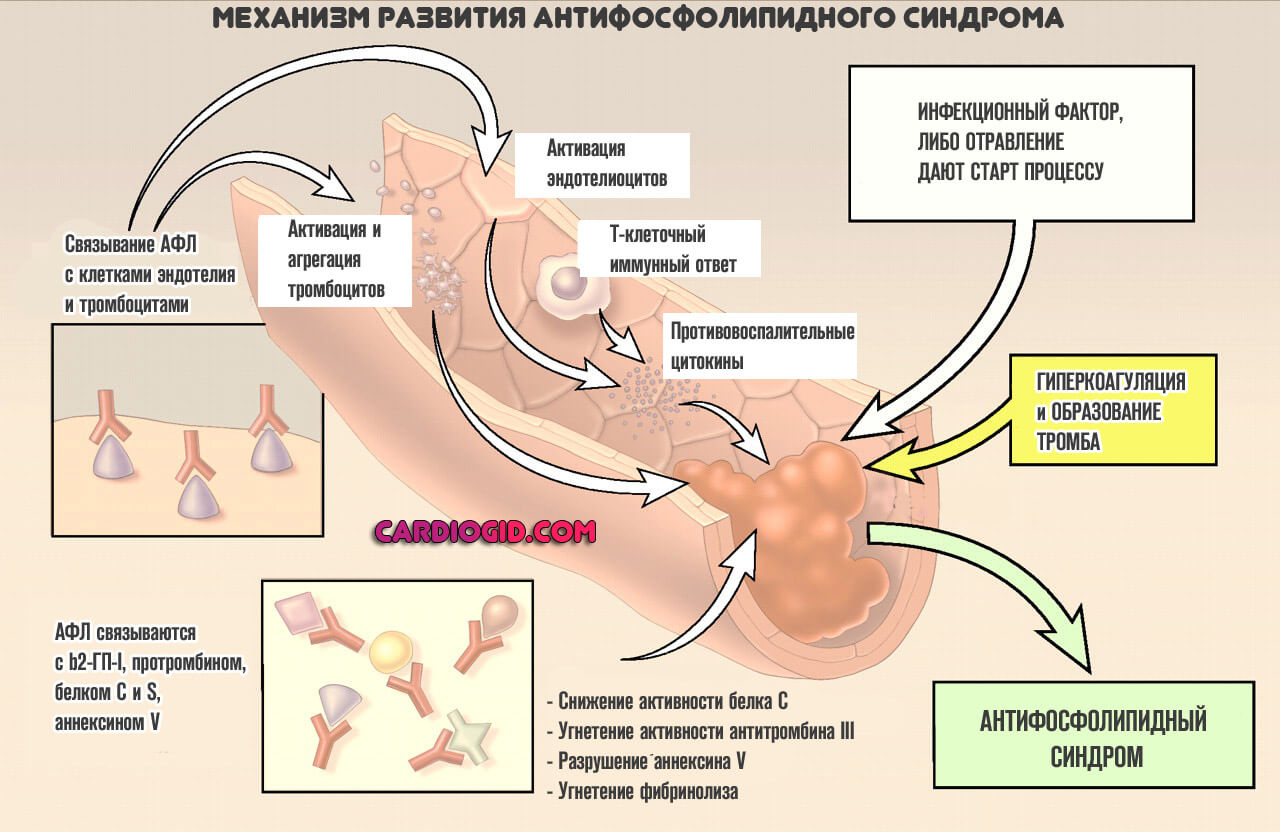
В основе патологического процесса лежит группа изменений. Алгоритм становления проблемы примерно следующий:
- На организм человека влияет некий провоцирующий фактор. К таковым может относиться перенесенное инфекционное заболевание, вирусное или бактериальное, вариантов несколько. Системные расстройства воспалительного профиля, но не септического характера.
Также влияние токсического фактора, отравление солями тяжелых металлов, парами прочих веществ. Что стало виной началу патологического процесса — нужно выяснять посредством диагностики.
- В результате влияния негативного фактора развивается проблема по типу аутоиммунной реакции. Она ложная, поскольку реальной угрозы уже нет. Такой сбой может быть разной степени тяжести: от минимальной, которая практически не заметна или не имеет симптомов вообще до критических нарушений.
- В результате аутоиммунной реакции вырабатывается большое количество антител к фосфолипидам. Эти соединения входят в структуру клеток и вещества провоцируют разрушение мембран, что приводит к катастрофическим последствиям.
Нужно отметить, что почти у 3% людей возможно повышение уровня антител без каких-либо проблем со здоровьем. Патологией это не считается, организм справляется с нарушением, но вполне может указывать на начальные фазы расстройства, потому игнорировать такое явление категорически не стоит.
- Антитела к фосфолипидам вызывают разрушение клеток за счет растворения внешней мембраны. Страдают все цитологические структуры без разбора, в зависимости от того, как циркулируют вещества иммунитета.
В результате АФС синдрома, больше всего затрагиваются тромбоциты, структуры головного мозга и центральной нервной системы вообще, сердце, почки, у беременных под удар попадает плацента, возникает огромная опасность для плода.
В конечном итоге такая реакция приводит к нарушению работы всего тела. Насколько опасному — зависит от количества синтезируемых антител и агрессивности реакции иммунитета организма. Необходимо как можно быстрее начинать лечение. В противном случае предсказать осложнения не получится.
По статистике в основном страдают женщины в возрасте до 35-45 лет. Они находятся в группе повышенного риска, потому требуется тщательное наблюдение, особенно в фертильные годы и в период течения беременности.
Классификация
Подразделение процесса проводится по комплексному критерию: этиология плюс клиническая картина и особенности конкретного состояния.
Соответственно определяют такие моменты:
- Первичная форма. Сопровождается спонтанным развитием. Каких-либо заболеваний сторонних, способных вызывать нарушение не существует. Однако оно может просто не определяться. Потому имеет смысл обследовать пациента несколько раз с интервалом в пару месяцев, диагноз может быть пересмотрен.
- Вторичный патологический процесс. Встречается намного чаще. Антифосфолипидный синдром возникает на фоне прочих заболеваний. В том числе нетипичных, таких как инфекционные процессы. Распознать их необходимо, чтобы затем увязать с характером отклонения.
- Идиопатическая форма. Устанавливается по результатам неоднократно проведенной диагностики. Речь идет о состоянии, причина которого неясна. При этом врачи вынуждены бороться с проявлениями нарушения, а не с самим заболеванием.
По мере уточнения характера расстройства, возможно, диагноз будет пересмотрен. Вопрос остается открытым до дальнейшей диагностики. Считается наименее благоприятной формой, поскольку нет возможности влиять на первопричину.
- АФЛ-отрицательная или скрытая. Встречается сравнительно часто. При этом несмотря на типичные проявления патологического процесса и присутствие специфических антител, прочие маркеры заболевания не определяются. Не обнаруживается волчаночный антикоагулянт, некоторые другие вещества, что странно для такого состояния.
Необходимо провести серию лабораторных тестов, чтобы подтвердить подозрения на скрытую форму. Синдром АФС в анализе крови — это не единственный признак, но наиболее характерный, потому оценивают в таком случае именно его.
- Критический или катастрофический тип. Характеризуется массивной гиперкоагуляцией с развитием опасных осложнений. Появляется множество тромбов, без срочной медицинской помощи пациент обречен.
Указанная классификация комплексная, есть и другие способы подразделения, но они не считаются общепризнанными, потому используется в куда меньшей мере.
Симптомы
Клиническая картина крайне неоднородна, поскольку антифосфолипидные антитела присутствуют во всем организме сразу, возможно развитие изменений со стороны целой группы систем. Признаки называют в зависимости от преимущественной локализации нарушения.
Кровообращение
Среди характерных моментов:
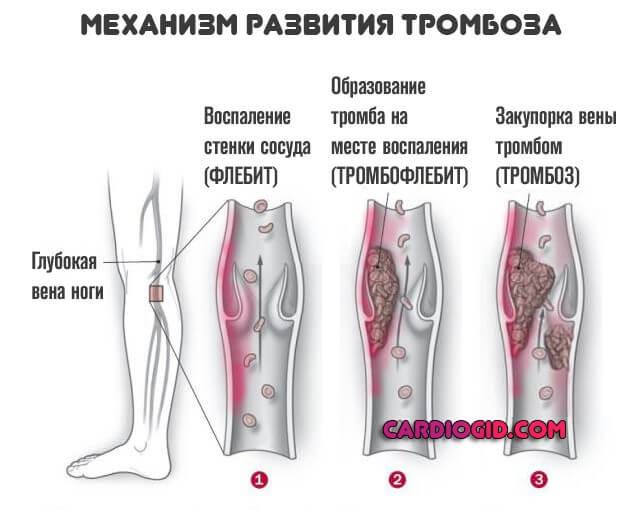
- Тромбозы. На фоне рассматриваемого заболевания высока вероятность образования сгустков, которые не позволят питать ткани и органы. Это крайне опасное состояния, поскольку оно чревато отмиранием клеток и гангреной.
- Ощущение онемения конечностей. Проявление тромбоза. Встречается в результате частичной закупорки. Сопровождается беганием мурашек, невосприимчивостью к механическим раздражителям.
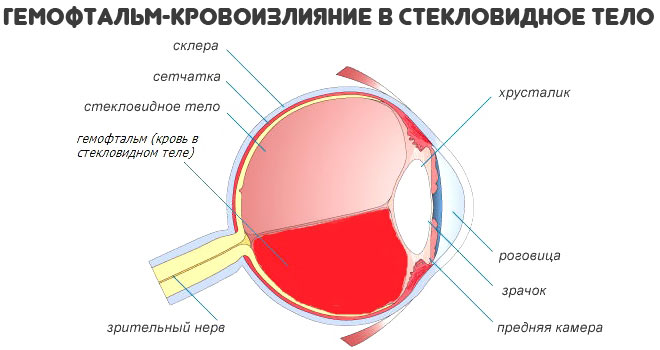
- Слепота, моно- или бинокулярная. Развивается как результат тромбоза вен сетчатки. Возможен разрыв сосуда, гемофтальм, но чаще всего начинается простая ишемия с деструкцией зрительного нерва и становлением полной и необратимой потери способности видеть. Это один из наиболее опасных сценариев на фоне антифосфолипидного синдрома.
- Расстройства чувствительности, двигательной активности. В результате все того же тромбоза.
- Изменение оттенка тканей. Сначала на бледный, затем на фиолетовый, багровый или грязновато-коричневый. Вариантов несколько, в зависимости от того, какие сосуды поражены.
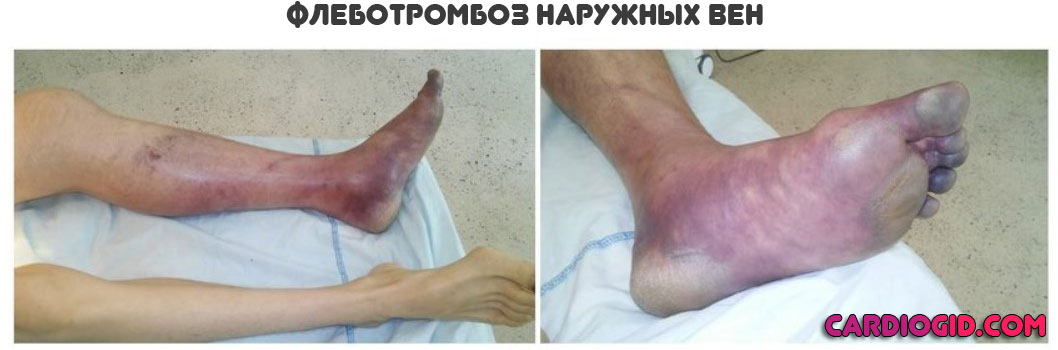
- Интенсивные болевые ощущения. При перемещении и просто попытке опереться на пораженную ногу, использовать руку со стороны вовлечения в процесс. В основном страдают как раз конечности.
- Некроз. Отмирание тканей, гангрена.
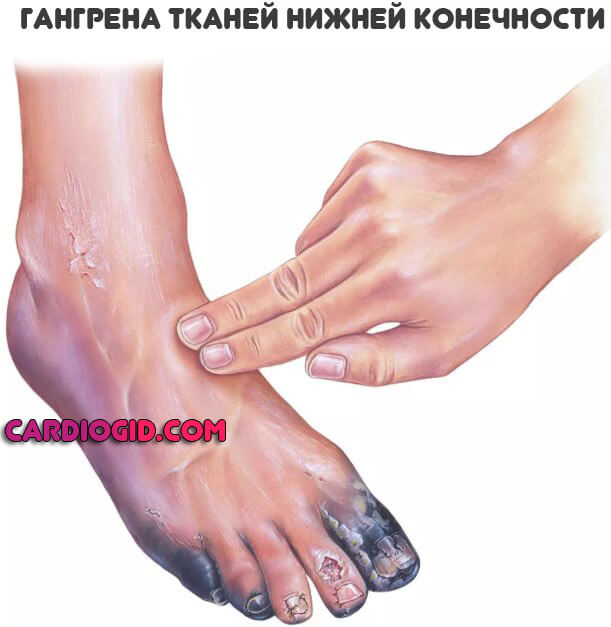
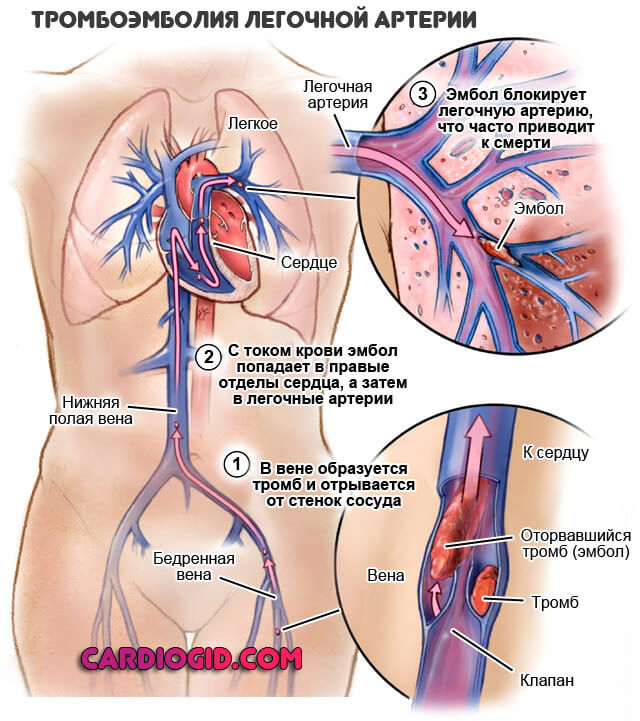
Встречаются поражения не только вен, но и артерий. Развитие тромбоза магистральных и даже отдаленных сосудов сопровождается отрывом сгустка, его миграцией и в конечном итоге закупоркой важных трофических путей (например легочной артерии) со стремительным летальным исходом. Порой пациент не успевает не только среагировать, но и понять, что произошло.
Сердце
Кардиальные структуры поражаются столь же часто. Клинические проявления антифосфолипидного синдрома включают в себя следующие симптомы:
- Интенсивные боли в грудной клетке. По характеру они жгучие или давящие. Что как раз указывает на ишемическое происхождение дискомфорта. Сила велика, продолжительность — порядка нескольких десятков минут, затем ощущение стихает.
- Нарушения ритма. Тахикардия. Ускорение биения, по мере прогрессирования изменений ЧСС может резко упасть. Это неблагоприятный признак.
- Одышка. Даже в состоянии полного покоя, без какой-либо физической нагрузки. При механической активности проявление становится все более интенсивным.
- Тошнота.
- Головокружение. Расстройство со стороны центральной нервной системы. На фоне поражения сердца падает сократительная способность мышечного органа, он не способен питать мозг в достаточной мере. Это причина нарушения самочувствия. В дальнейшем вероятна потеря сознания, возможно неоднократная.
- Слабость. Астенический синдром. Характеризуется разбитостью, сонливостью, невозможностью вести привычную активную деятельность.
- Возможна паническая атака. Ощущение сильного страха без видимого источника проблемы.
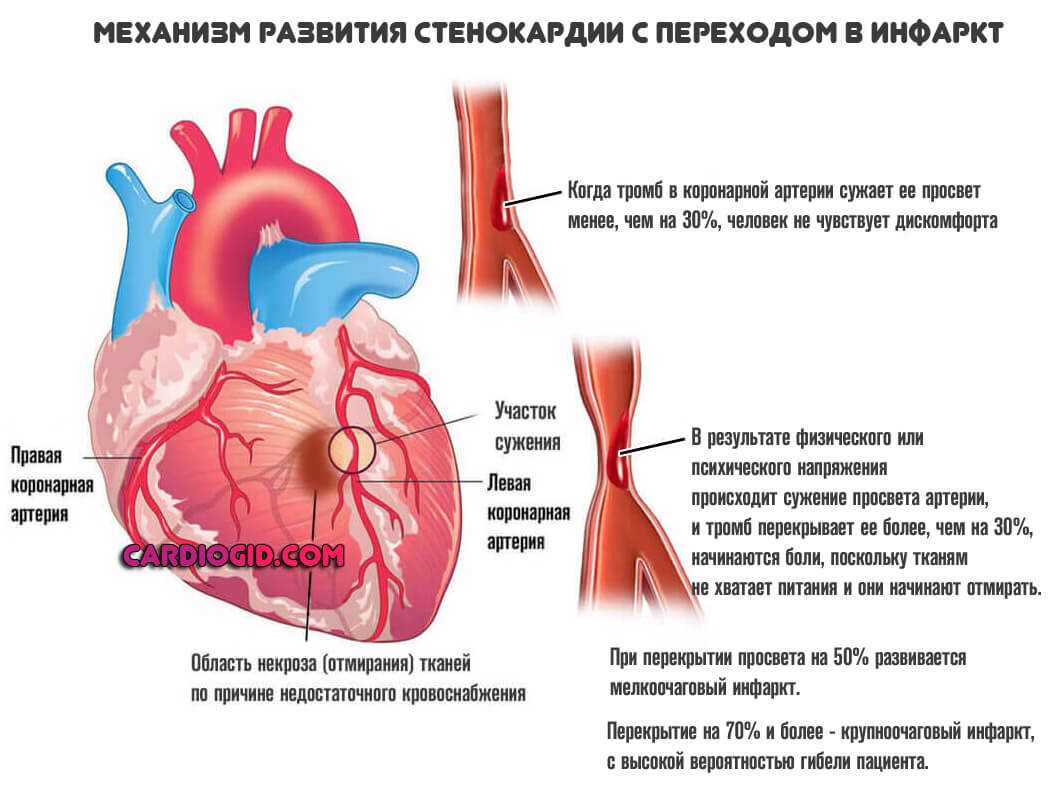
По характеру симптомы напоминают полную клинику при стенокардии, однако приступ имеет высокую вероятность трансформации в инфаркт. Пациентов в обязательном порядке госпитализируют еще до того, как исход станет понятен.

Симптомы предынфарктного состояния подробно описаны здесь.
Почки
Поражение структур выделительного тракта сопровождается группой типичных нарушений:
- Болевые ощущения. Дискомфорт проявляется практически сразу, интенсивность обычно незначительна. Характер — тянущий, ноющий.
- Дизурия. Определяется массой вариантов. Нарушением процесса мочеиспускания по типу задержки, снижение количества суточной урины или, напротив, рост объема таковой. При исключении несахарного диабета.
Встречаются болевые ощущения при процессе опорожнения пузыря, прочие моменты. Это не нормальные явления. Однако они недостаточно специфичны, антифосфолипидный синдром подозревают в последнюю очередь. Отсюда важность тщательного сбора анамнеза и анализа жалоб.
- Изменение оттенка мочи. На темный, красноватый. Это явное указание на развитие гематурии или появление белка.
- Рост температуры тела. Не всегда, в зависимости от конкретной ситуации.
Без срочной и качественной помощи вероятна почечная недостаточность, прочие опасные для здоровья и жизни явления.
Центральная нервная система
При поражении головного мозга наблюдаются такие проявления:
- Слабость. Астенический синдром.
- Нарушение координации движений. Пациент не способен нормально перемещаться, контролировать собственную активность, физические проявления. Это результат нарушения работы экстрапирамидной системы.
- Очаговые неврологические симптомы. В зависимости от того, какой участок поражен. Форм множество.
- Головная боль.
Объективно поражение центральной нервной системы напоминает инсульт или преходящее нарушение церебрального кровотока. В разных вариациях.
Кожные признаки
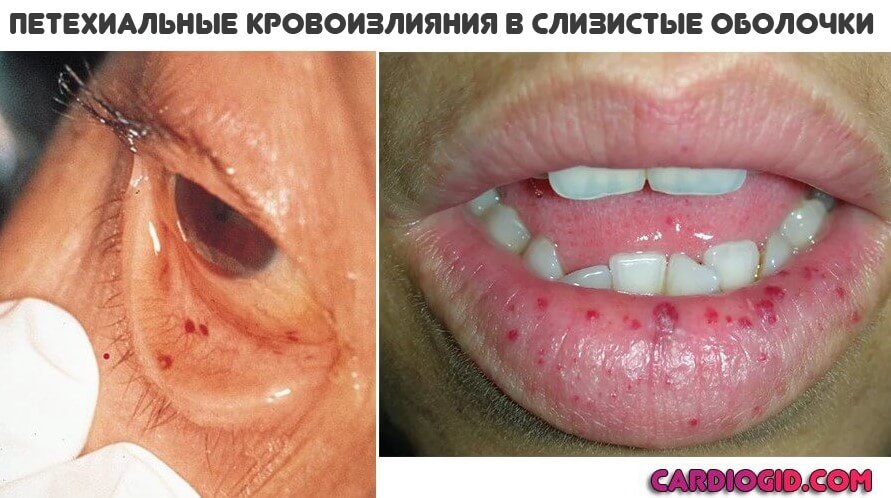
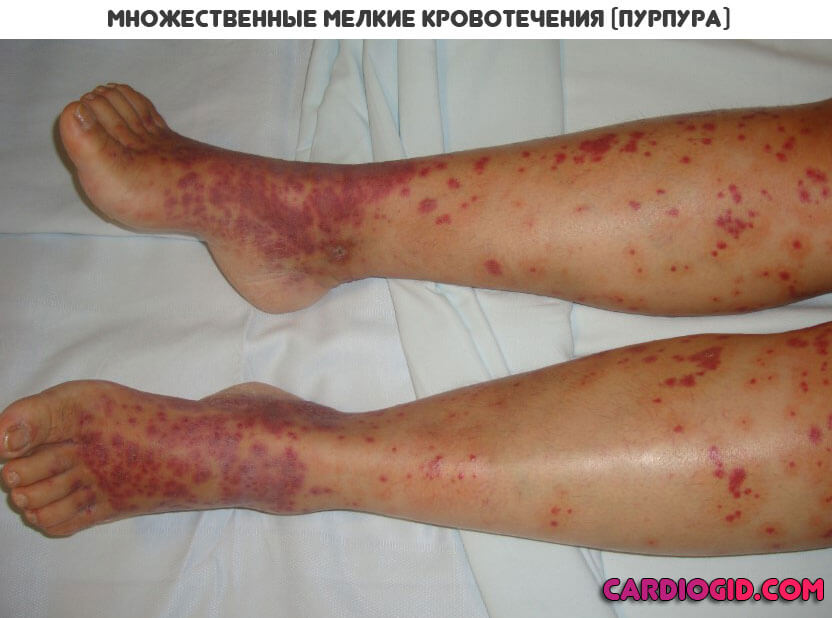
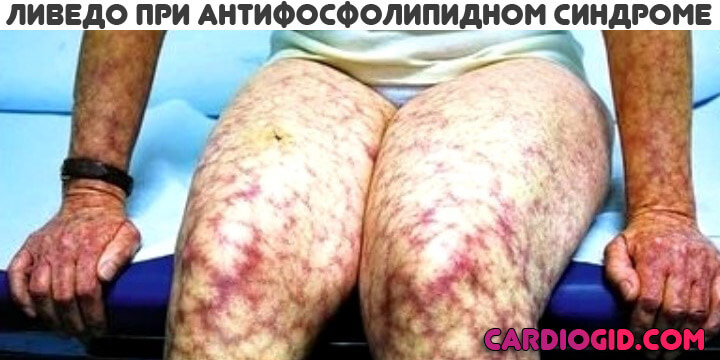
Основное проявление АФС синдрома со стороны дермы — это образование красноватых пятен множественной локализации небольших размеров. Оттенок варьируется от розоватого до насыщенно багрового или алого.
Называется такое проявление — ливедо (сетчатый цианотический рисунок), пурпура или петехиальная сыпь. Подобное — результат массивного разрушения тромбоцитов с развитием кровоизлияний.
Признаки у беременных, репродуктивная система
Антифосфолипидный синдром несет колоссальную опасность для матери и ребенка.
При развитии патологического процесса обнаруживается токсикоз, независимо от фазы гестации, также проблемы с печенью, работой головного мозга, критические скачки артериального давления (преэклампсия).
В результате возможно спонтанное прерывание беременности, смерть ребенка в утробе, дефекты развития плода.
Собственных клинических проявлений патологический процесс не имеет. Он определяется очаговыми нарушениями.
Причины
Развитие антифосфолипидного синдрома провоцируется группой факторов.
Если говорить обобщенно, можно назвать следующие категории:
- Прием некоторых лекарств. Среди таковых — гормональные медикаменты, средства для лечения депрессии и психотропные наименования вообще.
- Заболевания аутоиммунного происхождения. От системной красной волчанки и до узелкового периартериита. Вариантов множество. Каким образом даст знать о себе даже ревматоидные артрит, тем более без лечения, сказать не возьмется никто.
- Инфекционные процессы. От простой простуды с поражением ротоглотки стрептококком и до более серьезных расстройств по типу СПИДа, туберкулеза и прочих вариантов.
- Злокачественные опухоли. Не все. Преимущественно с локализацией в органах эндокринной системы, структур кроветворения, также прочих.
Имеет место и наследственная предрасположенность. Какую роль она точно играет — сказать пока сложно. Однако первичные формы развиваются чаще всего именно в результате спонтанного сбоя, когда видимой причины как раз нет.
Диагностика АФС
Обследованием больных с предполагаемым фосфолипидным синдромом занимаются специалисты по гематологии. Поскольку проблема имеет комплексный характер, возможно привлечение прочих докторов к помощи. Вопрос остается открытым и зависит от конкретного клинического случая.
Перечень мероприятий:
- Устный опрос больного. Необходимо как можно точнее установить все отклонения в самочувствии. Это важный момент, поскольку симптоматика открывает суть патологического процесса, его локализации.
Далее остается выдвинуть гипотезы и исключать их по одной. Зачастую на фоне расстройства имеет место сочетание нескольких нарушений, например, почки + ЦНС или сердца + венозные проблемы и так далее.
- Сбор анамнеза. Изучение факторов, способных потенциально спровоцировать начало. В том числе перенесенных ранее заболеваний и прочих моментов.
- Анализ крови общий.
- Коагулограмма. С изучением скорости свертывания.
- Специфические тесты.
- Исследование биоматериала на предмет волчаночного антикоагулянта, и прочих веществ.
В качестве вспомогательных методик показаны УЗИ внутренних органов, рентген грудной клетки, электроэнцефалография, ЭКГ, ЭХО-КГ.
Это не столько методы выявления антифосфолипидного синдрома, сколько способ обнаружить его последствия — степень нарушения работы внутренних органов.
Внимание:
Цикл диагностики АФС проводится неоднократно. В течение, по крайней мере, трех недель заболевание уточняется с параллельным восстановлением состояния пациента.
Методы лечения
Коррекция проводится медикаментозными путями. Применяются препараты нескольких типов.
- Антикоагулянты. Средства на основе гепарина, также прочие.
- Собственно тромболитики. Короткими курсами, чтобы не спровоцировать обратного эффекта. Варфарин и аналогичные.
- Антиареганты. Аспирин и более современные варианты.
Показана умеренная физическая нагрузка, отказ от курения, спиртного, длительного сидения на одном месте. Задача решается также посредством плазмафереза, если есть необходимость в таковом.
Режим играет не меньшую роль. В первые несколько дней пациент находится в стационаре, возможно продление госпитализации до пары недель. Далее все мероприятия проводятся амбулаторно.
Куда сложнее обстоят дела при беременности. Мать на сохранении и проходит регулярное, систематическое лечение.
Задача терапии не только снять симптомы, но и устранить первопричину аномального состояния. На это направлены основные силы.
Прогноз
При своевременном лечении — позитивный. Перспективы хорошие. Не стоит медлить с медицинской помощью.
Последствия
Среди таковых — некроз, гангрена тканей, тромбоэмболия легочной артерии, стенокардия, инфаркт, инсульт, слепота, почечная недостаточность, инвалидность. Смерть от осложнений.
АФС или синдром антифосфолипидных антител (сокращенно САФА) — это опасное состояние, без терапии оно ведет себя непредсказуемо и с большой вероятностью не сулит ничего, кроме гибели.
Потому все подозрительные симптомы должны быть основанием для обращения к врачам. Только при своевременной медицинской помощи можно рассчитывать на восстановление.
Источник
Антифосфолипидный синдром (АФС)– это патология аутоиммунного характера, сопровождающаяся образованием аутоантител к фосфолипид-связывающим протеинам. Клинически заболевание проявляется рецидивирующими тромбозами, невынашиванием беременности, ретикулярной асфиксией (сетчатым ливедо).
Незначительное повышение уровней антител к фосфолипидам может регистрироваться примерно у 2-4% здоровых людей. При этом небольшое повышение уровня антител не сопровождается развитием клинической картины АФС.
Антифосфолипидный синдром чаще всего встречается у женщин от 20 до 40 лет. Реже АФС регистрируют у мужчин (в 5 раз реже, чем у женщин). Также заболевание может поражать новорожденных детей.
Код антифосфолипидного синдрома по МКБ 10 – D68.8 (группа – другие тромбофилии).
Что такое антифосфолипидный синдром (АФС)
Под диагнозом АФС подразумевают комплекс нарушений, связанных с аутоиммунными реакциями на фосфолипидные структуры, содержащиеся в клеточных мембранах.
Точные причины развития синдрома неизвестны. Транзиторное возрастание уровней антител может отмечаться на фоне инфекционных заболеваний (гепатиты, ВИЧ, мононуклеоз, малярия).
Генетическая предрасположенность отмечается у носителей антигенов HLA DR4, DR7, DRw53, а также у родственников лиц, больных АФС.
Также высокие титры антител к фосфолипидам могут отмечаться на фоне ревматоидных артритов, болезни Шегрена, узелковых периартериитов, тромбоцитопеническх пурпур.
Отмечают и наличие связи АФС с СКВ (системная красная волчанка). Примерно у 5-10% пациентов с первичным антифосфолипидным синдромом в течение 10 лет развивается СКВ. В тоже время, у 3-50% больных СКВ в течение 10 лет развивается АФС.
Патогенез развития антифосфолипидного синдрома
По структуре и степени иммуногенности фосфолипиды разделяют на:
- «нейтральные» — эта группа включает фосфатидилхолин, фосфатидилэтаноламин;
- «отрицательно заряженные» — группа кардиолипина, фосфатидилсерина, фосфатидилинозитола.
К основным антителам, которые вступают в патологические реакции с «нейтральными» и «отрицательно заряженными» фосфолипидами, относят:
- волчаночные антикоагулянты;
- антитела к кардиолипину;
- бета2-гликопротеин-1-кофакторзависимые антифосфолипиды.
При взаимодействии антител с фосфолипидами, входящими с состав клеточных мембран эндотелиальных клеток сосудов, тромбоцитарных клеток, нейтрофилов и т.д., развиваются нарушения гемостаза, проявляющиеся повышенной свертываемостью крови и развитием множественных тромбов.
Симптомы антифосфолипидного синдрома
К основным признакам антифосфолипидного синдрома относят:
- множественные капиллярные, венозные и артериальные тромбозы (наиболее типичными проявлениями АФС являются рецидивирующие венозные тромбозы, поражающие глубокие вены голени, воротную печеночную вену, вены сетчатки);
- повторные эпизоды ТЭЛА (тромбоэмболия легочной артерии);
- синдром Бадда-Киари;
- недостаточность надпочечников;
- ишемические инсульты, транзиторные ишемические атаки;
- поражение ЦНС (рецидивирующие мигренозные приступы, прогрессирующая деменциея, нейросенсорная тугоухость и т.д.);
- поражение сердечно-сосудистой системы (инфаркт миокарда, ишемическая кардиомиопатия, артериальная гипертензия);
- острая почечная недостаточность;
- тромбоз мезентериальных сосудов;
- инфаркт селезенки;
- сетчатое ливедо (ретикулярная асфиксия относится к одному из наиболее показательных симптомов АФС).
У беременных женщин антифосфолипидный синдром приводит к самопроизвольному прерыванию беременности, развитию фетоплацентарной недостаточности, тяжелым гестозам (преэклампсии и эклампсии), внутриутробной гибели плода, преждевременным родам.
Анализы на антифосфолипидный симптом
Диагностика АФС направлена на выявление клинических и лабораторных критериев заболевания.
Для лабораторной диагностики АФС используют тесты на выявление специфичных для антифосфолипидного синдрома антител (антифосфолипидных антител):
- волчаночного антикоагулянта;
- антител к кардиолипину;
- антител к В2-гликопротеину класса IgG и IgM.
Также необходимо проведение:
- общего анализа крови (выявляется тромбоцитопения – снижение уровня тромбоцитов);
- коагулограммы (АЧТВ, ТВ, ПТВ, ПВ, МНО).
Для выставления диагноза АФС требуется выявление минимум 1 клинического и 1 лабораторного критерия антифосфолипидного синдрома.
При этом, диагноз не может быть выставлен в случае, если:
- лабораторные или клинические критерии регистрируются у пациента менее 12 недель;
- между появлением критериев прошло более 5 лет.
Также важно исключить другие типы коагулопатий, приводящих к повышенному тромбообразованию.
Что относят к клиническим критериям антифосфолипидного синдрома?
Клинические критерии антифосфолипидного синдрома:
- Сосудистые тромбозы. Требуется наличие у пациента одного или более эпизодов артериальных, венозных или капиллярных тромбозов сосудов любой локализации (исключение составляют тромбозы подкожных вен, не являющиеся диагностическим критерием АФС). При этом, тромбоз должен быть объективно подтвержден при помощи допплеровского исследования (исключение составляют поверхностные тромбозы). Также при проведении гистопатологического подтверждения тромбозов должны отсутствовать значимые признаки воспаления сосудистого эндотелия.
- Патологии беременности:
- 1 и более случаев внутриутробной гибели нормально развивающегося плода после 10 недель гестации (при этом, необходимо документированное подтверждение УЗИ, что плод развивался нормально).
- 1 и более случаев возникновения преждевременных родов (нормальный плод до 34-й недели гестации) на фоне выраженных гестозов беременности (преэклампсия, эклампсия, тяжелая плацентарная недостаточность).
- 3 и более спонтанных абортов до 10-й недели гестации (при условии отсутствия патологий развития плода, анатомических дефектов матки, гормональных патологий и нарушений, хромосомных нарушений у отца ребенка или у матери).
Какие существуют диагностические лабораторные критерии?
К лабораторным критериям, позволяющим выявить АФС относят:
- Выявление антител к кардиолипину (аКЛ) IgG и/или IgM- изотипы в сыворотках крови. При этом титры иммуноглобулинов должны быть средними или высокими. Повышенные титры должны выявляться не менее 2 раз за последние два месяца (для выявления иммуноглобулинов применяют иммуноферментный метод — ИФА).
- Определение волчаночного антикоагулянта (люпус-антикоагулянта) в плазме больного. При этом, люпус антиген должен определяться в 2 и более тестах, а интервал между исследованиями должен составлять не менее 12 недель.
Кроме скринингового исследования (АЧТВ (активированное частичное тромбопластиновое время), ПВ (протромбиновое время), каолиновое время свертывания) должны проводиться:
- подтверждающие коагуляционные тесты;
- определение ТВ (тромбиновое время) для исключения гепариновых эффектов в исследуемом образце.
- Наличие антител к бета-2-гликопротену (B2-GPI) IgG или IgM-изотипов в сыворотке крови. При этом титры антител должны быть средними или высокими, а также определяться не менее 2 раз с интервалом между тестами более 12 недель. Для определения антител к бета-2-гликопротеину применяют метод ИФА.
Антифосфолипидный синдром: рекомендации и лечение
Основная цель при лечении АФС – это профилактика тромбоэмболических осложнений и рецидивов тромбозов. Заниматься лечением АФС должен ревматолог и гематолог.
Пациентам с антифосфолипидным синдромом рекомендовано избегать травм, отказаться от занятий опасными и травматичными видами спорта, избегать длительных авиаперелетов, оказаться от курения и злоупотребления спиртными напитками.
Женщинам с антифосфолипдным синдромом следует отказаться от приема оральных контрацептивов.
Лечение и профилактика АФС непрямыми (варфарин) и прямыми (гепарин) антикоагулянтами, а также антиагрегантами (аспирин) проводится под лабораторным контролем показателей гемостаза.
По показаниям может проводиться плазмаферез, переливание препаратов свежезамороженных препаратов плазмы, назначение глюкокортикоидов, иммуноглобулинов.
Прогноз при антифосфолипидном синдроме
При своевременном начале лечения и грамотной профилактике рецидивов тромбозов, прогноз благоприятный.
Неблагоприятный прогноз чаще всего отмечается у пациентов с АФС на фоне СКВ, тромбоцитопений, стойких артериальных гипертензий, а также у лиц, у которых быстро нарастают титры антител к кардиолипину.
- Об авторе
- Недавние публикации
Врач инфекционист высшей категории с большим опытом работы.
Специализируется на терапии инфекционных заболеваний различной этиологии, методах лабораторной диагностики биоматериала. Подробнее
Источник
