Синдром двс у собак лечение
ДВС — диссеминированное внутрисосудистое свёртывание, коагулопатия потребления, тромбогеморрагический синдром. ДВС (ДВС-синдром) является редким, опасным для жизни состоянием, при котором нарушается нормальное свертывание крови. Сначала в крови образуются сгустки, которые уменьшают приток крови к органам, вплоть до полного прекращения ее поступления. Далее, увеличенное свертывание крови приводит к истощению тромбоцитов и других факторов свертывания, что приводит к неконтролируемому кровотечению и кровоизлияниям. ДВС — является серьезным заболеванием, которое может привести к смерти.
Что вызывает ДВС?
Когда белки, используемые кровью вашего животного для нормального процесса свертывания, становятся чрезмерно активны, то это может вызвать ДВС. Основные причины это — инфекция, тяжелая травма (т. е. травмы головного мозга, дробильные травмы), воспаление, хирургическое вмешательство, рак. Это все способствует развитию ДВС- синдрома.
Некоторые менее распространенные причины ДВС-синдрома, включают следующее:
- чрезвычайно низкая температура тела (гипотермия)
- ядовитые укусы змей
- ожоги
- осложнения во время беременности
ДВС также может развиться при шоковом состоянии.
Кто имеет риск ДВС?
Риск возникновения ДВС у вашего питомца увеличивается, если ваше животное недавно перенесло:
- операцию
- роды
- имело неполный выкидыш
- было переливание крови
- была анестезия
- сепсис или любую другую грибковую или бактериальную инфекцию в крови
- некоторые виды рака, особенно некоторые лейкозы
- серьезное повреждение тканей, такие как травмы головы, ожоги
- заболевания печени
Каковы симптомы ДВС-синдрома?
Кровотечение, иногда из нескольких мест на теле, является одним из наиболее распространенных симптомов ДВС. Кровотечение из слизистой ткани (в полости рта и носа) и кровотечение из других внешних областей. Кроме того, ДВС также может вызвать внутреннее кровотечение.
Другие симптомы:
- сгустки крови
- снижение артериального давления
- кровоподтеки
- ректальное или вагинальное кровотечение
- красные точки на поверхности кожи
Если у вашего животного онкологическое заболевание, ДВС обычно начинается медленно, и свертывания в сосудах встречается чаще, чем чрезмерные кровотечения.
Осложнения ДВС
ДВС может вызвать осложнения, особенно, когда не лечится должным образом. Сгустки в сосудах приведут к неадекватному уровню кислорода, достигающего органы. При этом возникает потенциал для повреждения органа. Другие осложнения включают:
- отсутствие адекватной подачи кислорода к конечностям
- инсульт
- чрезмерное кровотечение, которое может привести к смерти
Как диагностируется ДВС?
ДВС может быть идентифицирован с помощью различных тестов, связанных с содержанием тромбоцитов, факторов свертывания крови и других компонентов крови. Тем не менее, не существует стандартной процедуры. Ниже приведены некоторые тесты, которые могут проводиться, если ваш врач подозревает ДВС:
- общий анализ крови
- количество тромбоцитов
- частичное тромбопластиновое время
- содержание фибриногена в сыворотке
- протромбиновое время
Как лечить ДВС?
Лечение симптомов
Лечение ДВС зависит от того, что вызывает расстройство. Лечение основного заболевания и есть главная цель. Для лечения проблемы свертывания, в первую стадию можно давать антикоагулянты, но не стоит забывать, что при более тяжелых стадиях они только усугубят состояние.
Животные с острым ДВС, требуют скорейшего обращения в ветеринарную клинику, где врачи будут пытаться исправить проблему, с сохранением функции органов.
Переливание
Переливание крови может быть необходимо для замены тромбоцитов. Плазменные переливания имеют возможность заменить факторы свертывания крови, которых не хватает животному.
Прогноз ДВС
Прогноз относится к тому, что является причиной ДВС. Если исходная задача может быть исправлена, то ДВС можно контролировать. Если нет, то ДВС может быть опасен для жизни.
Источник
Гемостаз — это совокупность биологических процессов, участвующих в поддержании целостности стенок кровеносных сосудов и жидкого состояния крови и обеспечивающих предупреждение купирование кровотечений.
Патология Гемостаза.
Различают Два Механизма Гемостаза:
Тромбоцитарно-Сосудистый (обеспечивает остановку кровотечений вмикрососудах снизким кровяным давлением)
Коагуляционный (обеспечивает остановку кровотечения в крупных сосудах)
Этапы процесса гемостаза:
Первичный или тромбоцитарно-сосудистый. В нем участвуют сосуды и тромбоциты. Продолжительность фазы – 3-5 минут. Конечный продукт – образование тромба.
Вторичный гемостаз или ферментативная коагуляция. В нем участвуют плазменные факторы свертывания и тромбоцитарный фактор. Фаза длится 5-10 минут. Конечный продукт – фибриновый тромб.
Фибринолиз – процесс, приводящий к растворению тромба. Его длительность 48 -72 ч.
Тромбоцитарно –сосудистый гемостаз
Роль тромбоцитов в первичном гемостазе
Тромбоциты первыми появляются в месте повреждения, адгезируют (прилипают) к поврежденным клеткам эндотелия, набухают и образуют отростки
Начинается агрегация тромбоцитов, склеивание их между собой , набухание и образование тромба
Из тромбоцитов высвобождаются дополнительные индукторы агрегации, что делает процесс необратимым
В этих процессах участвуют простагландины, которые синтезируются практически во всех тканях и органах
В последующем наступает ретракция (сокращение) тромба, что делает его непроницаемым для тока крови
В этой зоне образуется тромбин, который завершает процесс агрегации
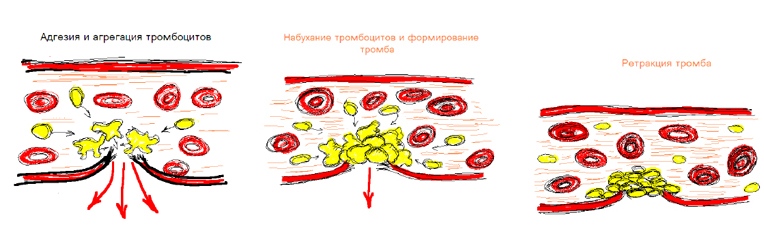
Тромбоцитарный гемостаз обеспечивает остановку кровотечения в мелких сосудах с низким кровяным давлением.
В более крупных сосудах, особенно мышечного типа, с большим кровяным давлением, ведущую роль в обеспечении гемостаза играет свертывающая (коагуляционная) система крови.
Коагуляционный гемостаз
(ферментативная коагуляция)
Свертывание крови – сложный многоэтапный (каскадный) ферментативный процесс.
В нем участвуют:
Энзимы процессов свертывания
Мембранные фосфолипиды
В норме
Факторы свертывающей системы циркулируют в неактивном состоянии, а антикоагулянты – в активном, что обеспечивает жидкое состояние крови.
Обратите внимание! Значительный избыток «запаса» факторов коагуляции, с одной стороны, является гарантией надежной остановки кровотечения, с другой – представляет угрозу массивного тромбоза при снижении активности антикоагулянтного звена.
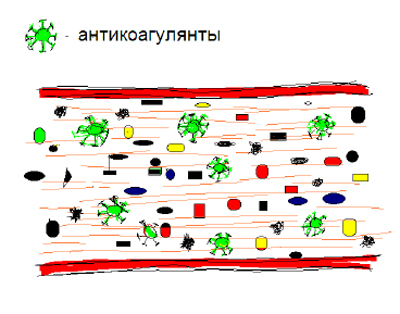
Фибринолитическая система
Является антагонистом свертывающей системы.
Осуществляет асептическое растворение тромба – фибринолиз.
Последний препятствует распространению тромба по сосудистой системе от места его образования и обеспечивает лизис фибрина при его появлении в общей циркуляции, т.о., поддерживая нормальное кровообращение.
Диссеминированное внутрисосудистое свертывание
Коагулопатическими называют кровотечения, связанные с нарушением процесса гемостаза.
Они возникают:
при травмах и хиургических вмешательствах
после кровотечения
после реанимационных мероприятий
в послеоперационном периоде
при врожденной неполноценности свертывающей системы крови
при расстройствах гемокоагуляции в ходе развития заболевания и его лечения
При этих состояниях возможны варианты:
повреждение тромбоцитов
недостаток плазменных фактором свертываемости
первичный фибринолиз
тромбогеморрагический синдром
Синдром диссеминированного внутрисосудистого свертывания
Одна из наиболее частых и распространенных форм патологии гемостаза. ДВС-синдром – сложный патологический процесс, характеризующийся распространенным свертыванием крови с агрегацией клеток и ведущий к расстройству микроциркуляции, развитию тромботических процессов и геморрагий.
Суть ДВС-синдрома заключается в развитии рассеянного свертывания крови в сосудистом русле с образованием огромного количества микросгустков и агрегатов клеток крови.
Синдром неспецифичен и может возникнуть при различных патологических состояниях, сопровождающихся значительной активацией свертывающей системы крови и поступлением в кровь большого количества тканевого тромбопластина или других активаторов коагуляции.
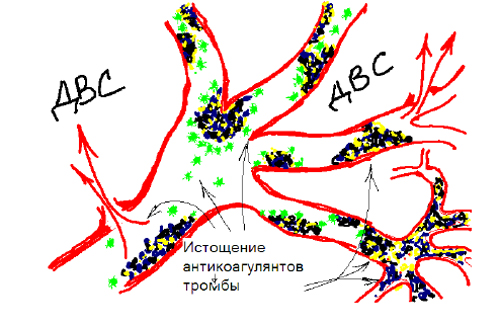
Это вызывает:
Блокирование органного и тканевого кровообращения с глубокими дистрофическими нарушениями
Повышенное потребление факторов свертывания вызывают нарушение процесса гемокоагуляции и патологическую кровоточивость
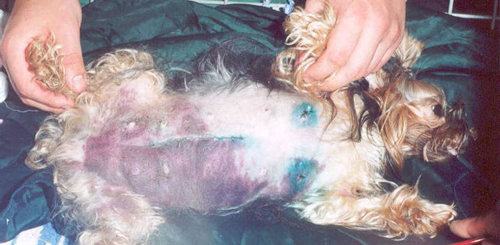
Клинические проявления ДВС-синдрома
Течение ДВС-синдрома
Молниеносное
Острое
Подострое
Затяжное
Хроническое
Рецидивирующее
Латентное
Патогенез ДВС-синдрома различается в зависимости от вызвавшей его причины, в связи с чем выделяют:
- Первичное поражение сосудистой стенки
- Первичное поступление в кровоток прокоагулянтов
- Первичное воздействие на тромбоциты
- Формы смешанного патогенеза
Патофизиология и клиническое течение ДВС-синдрома
Выделяют четыре стадии ДВС-синдрома:
- Гиперкоагуляция – характеризуется активацией первой фазы свертываемости крови в условиях стаза форменных элементов крови и ацидоза
- Коагулопатия потребления – в тромбах потребляются компоненты свертывания крови – плазменные и клеточные. Начинается постепенно усиливающееся кровотечение
- Фибринолиз – количество фибриногена снижается, количество активаторов фибринолиза повышается. Происходит истощение запасов плазминогена крови, что приводит к лизису донорских сгустков при отсутствии лизиса уже образовавшихся микротромбов. Клинически – профузное кровотечение.
- Восстановления – при купировании основного процесса, наблюдается постепенное восстановление гемостаза. Возможны «остаточные тромбозы»
Клиническая картина острой и подострой форм ДВС-синдрома
Геморрагические проявления (кожные петехиальные высыпания, гематомы в мечте инъекций, массивные кровотечения из полости матки, носа, пищеварительного тракта и т.д.)
Тромботические проявления (внезапная ишемия конечностей, инфаркт-пневмонии, тромбозы мезентериальных сосудов, некрозы в области кончика носа, ушной раковины и т.д.)
Нарушения функции внешнего дыхания (одышка, синюшность слизистых вследствие поражения легких как «первого фильтра» микротромбэмболами)
Диагностика ДВС-синдрома очень сложна и трудоемка
Используя общедоступные и общепринятые методы можно поставить диагноз «ДВС» при наличии шока, сепсиса, тромбогеморагий, ОПН, острой легочной недостаточности и т.д. В 15% случаев при наличии ДВС-синдрома лабораторные данные колеблются в пределах «нормы».
Но это будет поздняя и нередко уже бесполезная диагностика.
Лечение
Должно быть этиотропным, патогенетическим, комплексным и синдромным
В настоящее время оптимально сбалансированным источником утраченных в процессе диссеминированного свертывания крови про- и антикоагулянтов считается свежезамороженная плазма.
Основная цель ее применения уравновесить соотношение факторов свертывания крови и антикоагулянтов.
Лечение и интенсивная терапия при
ДВС-синдроме
Устранение основных этиологических факторов ( остановка кровотечения, радикальное акушерское вмешательство, массивная антибактериальная терапия при сепсисе и т.д.)
Противошоковая терапия
Нормализация гемостаза
Нормализация гемостаза:
При подозрении на начало развития ДВС-синдрома – переливание свежей «теплой» крови
В стадии гиперкоагуляции – гепарин из расчета 20-30 Ед/кг каждые 3-4часа или фраксипарин 0,1-0,3 мл 2-3 раза в день
Ингибиторы протеаз (контрикал, аминокапроновая кислота)
Улучшение микроциркуляции (реополиглюкин, трентал)
Активация фибринолитической системы крови (компламин, никотиновая кислота)
Гемодилюция (р-ры Рингера,Гартмана, физиологичский)
Применение эфферентных методов детоксикации (плазмаферез)
Учитывая опасность развития медикаментозно обусловленных геморрагических осложнений, предпочтительным является применение низкомолекулярных гепаринов.
Эти препараты обладают преимущественно антитромботическим, а не антикоагулянтным эффектом, следовательно, риск кровотечений при их применении меньше.
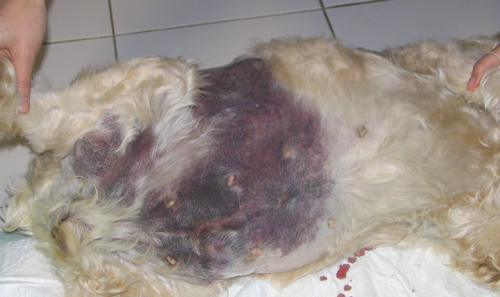
ДВС-синдром в раннем послеоперационном периоде
Тромбоэмболическая болезнь
Факторы, влияющие на тромбообразование
(триада Вирхова, 1856)
Повреждение эндотелия сосудов или эндокарда – стимулирует адгезию тромбоцитов и активацию каскада свертывания крови
Изменения тока крови — замедление кровотока или турбулентный кровоток
Изменения физико-химических свойств крови – сгущение крови, увеличение вязкости крови, увеличение уровня фибриногена и количества тромбоцитов
Наиболее частые причины тромбоза:
Болезни сердечно-сосудистой системы
Злокачественные опухоли
Инфекции
Послеоперационный период
Морфология и типы тромбов
Белый тромб
Красный тромб
Смешанный тромб
Гиалиновый тромб
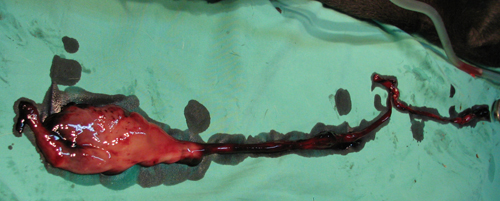
Смешанный тромб длиной 37 см
Исход тромбоза
Образование тромбов вызывает ответную реакцию организма, направленную на уничтожение тромба и восстановление кровотока
Механизмы:
Лизис тромба
Организация и реканализация
Петрификация тромба
Септический распад ромба
Тромбоэмболия легочной артерии (ТЭЛА)
Острая закупорка легочного ствола тромбом с резким нарушением кровообращения и дыхания.
Наиболее вероятными местами тромбообразования являются правое предсердие, нижняя полая вена, яремные, бедренные и брыжеечные вены.
(Л.Тилли, Ф.Смит. Болезни кошек и собак, 2001).
Основные причины ТЭЛА у собак:
Болезнь «сердечных червей» (дирофиляриоз)
Гиперадренокортицизм
Нефротический синдром
Диссеменированное внутрисосудистое свертывание
Опухоли
Переломы
Панкреатиты
Заболевания миокарда
Иммунная гемолитическая анемия
Сепсис
Инородные тела
(Вейн Е. Вингфилд, 2000)
Патогенез ТЭЛА
Механическая обструкция легочного сосудистого русла
Гуморальные нарушения
Механическая окклюзия (закупорка) артериального сосудистого русла легких
Вызывает увеличение легочного сосудистого сопротивления
Препятствует выбросу крови из правого желудочка и недостаточному заполнению левого желудочка
Приводит к легочной гипертензии, острой правожелудочковой недостаточности и тахикардии
Вызывает снижение сердечного выброса и артериального давления
Хвост тромба может распространяться в каудальную полую вену, вызывая окклюзию печеночной и почечной вен
Появляется неперфузируемый, но вентилируемый участок легкого – «мертвое пространство»
Ткань легких спадается и развивается бронхиальная обструкция
Снижается выработка альвеолярного сурфактанта, что усугубляет ателектаз
Развивается артериальная гипоксемия
В 10-30% случаев развивается инфаркт легкого (особенно часто при наличии митрального стеноза и хронических обструктивных заболеваний легких)
Гуморальные факторы
Не зависят от степени окклюзии артерии
Гипоксемия приводит к выбросу в кровь биологически активных веществ из агрегатов тромбоцитов в тромбе (серотонина, гистамина, тромбоксана)
В эксперименте на животных показано, что они вызывают тахипноэ, легочную гипертензию, артериальную гипотонию даже в отсутствие массивной окклюзии легочной артерии.
Клиническая картина и течение ТЭЛА зависят:
от количества и калибра обтурированных легочных стволов
темпа развития эмболического процесса
степени возникших при этом гемодинамических расстройств
Различают три клинических варианта
Внезапная одышка неясного происхождения (тахипноэ, тахикардия, патологии со стороны легких не отмечается, отсутствуют признаки правожелудочковой недостаточности)
Острое легочное сердце (признаки острой правожелудочковой недостаточности, артериальная гипотензия, тахипноэ, тахикардия)
Инфаркт легкого (клинические проявления зависят от степени окклюзии артерий и проявляются: беспокойством животного, слабостью, одышкой, кровохарканьем, тахикардией, крепитацией, влажными хрипами, повышением температуры тела, в 50% случаев развивается экссудативный геморрагический плеврит)
В зависимости от локализации тромбоэмбола различают:
Массивную ТЭЛА, при которой тромбоэмбол локализуется в основном стволе или в главных ветвях легочной артерии
Субмассивную ТЭЛА – эмболизация долевых и сегментарных ветвей
Тромбоэмболию мелких ветвей легочной артерии
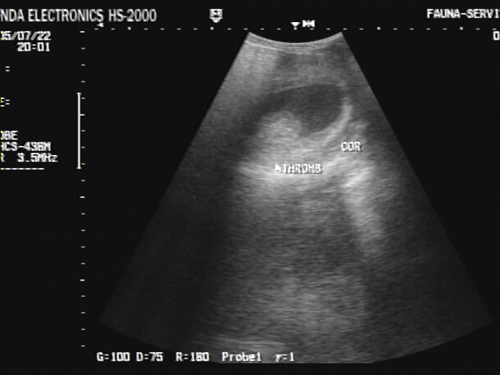
Субмассивная тромбоэмболия правого желудочка
Классификация ТЭЛА по В.А.Жмуру
Молниеносная форма – смерть наступает в течение 10-15 минут (асфиктическая, коллаптоидная; поражения легкого нет)
Быстрая форма – смерть наступает через 30-60мин. (асфиктическая, коллаптоидная; в легких – застойные явления)
Замедленная форма – смерть наступает через несколько часов (асфиктическая, коллаптоидная; в легких – признаки инфаркта)
Стертая форма – смерть в отдаленном периоде (дыхательная и сердечная недостаточность; в легких – инфаркт-пневмония)
Диагностические тесты при ТЭЛА
Полный клинический анализ крови
Биохимический анализ крови
Общий анализ мочи
Тест на содержание антитромбина III
Стимуляционный тест с адренокортикотропным гормоном
Определение антигена болезни «сердечных глистов»
Эхокардиография, электрокардиография
Ультразвуковая допплерография
Тест на содержание гормонов щитовидной железы
Рентгенография органов грудной клетки
Определение газов артериальной крови
Исследование соотношения вентиляции/перфузии
Коагулограмма
Тест Кумбса
Рентгенологические признаки ТЭЛА (неспецифичны)

Массивная тромбэмболия правых ветвей легочной артерии
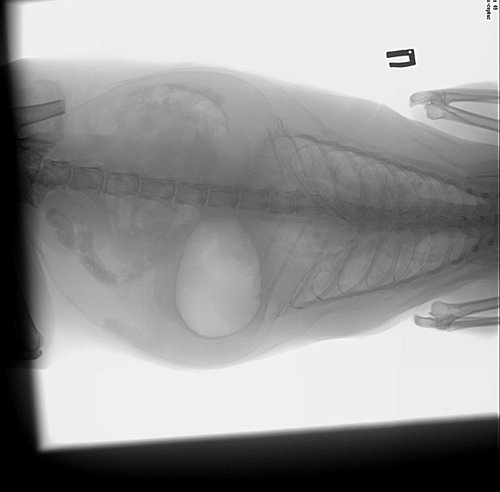
Тромбоэмболия мелких легочных артерий
Лечение ТЭЛА
При подозрении развития ТЭЛА
Соблюдение строгого постельного режима (введение седирующих препаратов – нейролептанальгезия)
Катетеризация вены для проведения инфузионной терапии
Внутривенное болюсное введение 10-20000 ЕД гепарина
Ингаляция кислорода
При развитии кардиогенного шока инфузия допамина, реополиглюкина, при присоединении инфаркт-пневмонии — антибиотикотерапия
Дальнейшее лечение больных животных с ТЭЛА
Устранение вазо-вазального внутрилегочного рефлекса (спазмолитики)
Антитромботическое лечение (гепарин в/в струйно 300-500 ЕД/кг, затем 5000 ЕД/час 7-10 дней, или фраксипарин 1-2 раза в сутки)
Тромболитическая терапия (стрептокиназа, урокиназа, фибринолизин) при угрожающей жизни массивной и субмассивной ТЭЛА
Инфузионная управляемая терапия с медленным введением жидкости
Инотропная поддержка – допамин или норадреналин медленно капельно внутривенно
Поддерживающая антитромботическая терапия: гепарин+реополиглюкин+трентал+никотиновая кислота
Антибиотикотерапия
Профилактика ТЭЛА
Классификация риска развития ТЭЛА
Низкий риск – небольшие хирургические вмешательства у молодых пациентов без сопутствующих факторов риска
Умеренный риск – большие хирургические вмешательства у пациентов пожилого и старческого возраста без дополнительных факторов риска; небольшие хирургические вмешательства у пациентов с дополнительными факторами риска
Высокий риск – большие хирургические вмешательства у пациентов пожилого и старческого возраста с дополнительными факторами риска
Очень высокий риск – объемные хирургические вмешательства на фоне злокачественных новообразований, при состоянии гиперкоагуляции, переломы бедра, политравма, повреждения спинного мозга
Общие факторы риска
Пожилой и старческий возраст (снижение эластичности и тонуса сосудов, изменения макрогемодинамики)
Хроническая застойная сердечная недостаточность
Сосудистые заболевания
Злокачественные новообразования любой локализации, особенно с локализацией в тазу и брюшной полости
Беременность ожирение заболевания крови
Воспалительные заболевания кишечника
Генерализованные инфекции
Нефротический синдром
Гиперэстрогенизация
Гиподинамия
Профилактика ТЭЛА у больных хирургического профиля
Общая хирургия
Фраксипарин 0,3 мл за 2-3 часа до операции и через 12 часов после операции, а затем 1 раз в сутки в течение 7 дней
Ортопедия и травматология
Фраксипарин 0,3-0,6 мл за 12 часов до операции и через 12 часов – после. Затем 1 доза фраксипарина в сутки в течение 20 дней
Фраксипарин
Раствор для инъекций 0,6 мл содержит 5700 МЕ анти-Ха-факторной активности (для животных рекомендуемая доза должна составлять 110 – 150 МЕ анти-Ха факторной активности на 1 кг массы тела)
Клинические случаи развития тромбоза аорты и ТЭЛА
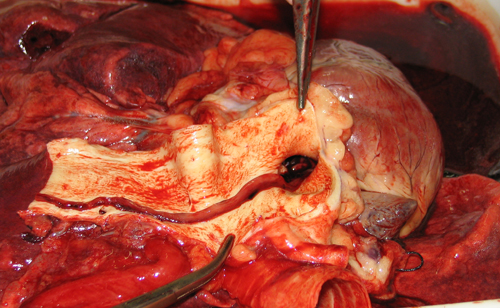
Белый тромб в аорте, выявленный после аутопсии, предпринятой по поводу остеосаркомы.
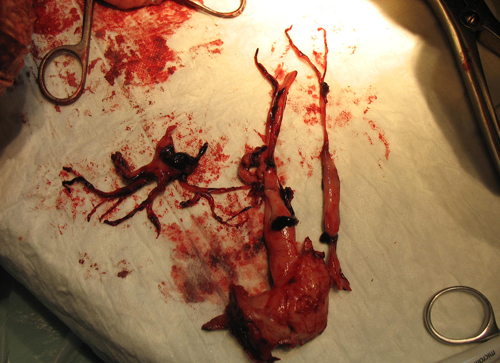
Массивная ТЭЛА, ставшая причиной внезапной гибели собаки на фоне отсутствия клинических признаков заболевания.
Выводы:
Тромбоэмболическая болезнь является грозным, зачастую фатальным осложнением многих заболеваний
При тяжелых соматических заболеваниях, проведении объемных операций (особенно травматологических и онкологических) необходимо проводить профилактику ТЭЛА
В предоперационном периоде необходимо проводить полное всестороннее обследование животных с целью выявления факторов риска развития ТЭЛА
В ветеринарной медицине ТЭЛА изучена недостаточно, статистические данные развития этого осложнения практически отсутствуют
По данным ветеринарного госпиталя «Фауна сервис» ТЭЛА является причиной гибели животных при различных тяжелых заболевания более, чем в 50% случаев
Источник
