Синдром дуги аорты по мкб
Рубрика МКБ-10: M31.4
МКБ-10 / M00-M99 КЛАСС XIII Болезни костно-мышечной системы и соединительной ткани / M30-M36 Системные поражения соединительной ткани / M31 Другие некротизирующие васкулопатии
Определение и общие сведения[править]
Артериит Такаясу
Аортоартериит (болезнь Такаясу) — воспалительный процесс, избирательно поражающий медию и адвентицию больших эластических артерий и аорты. В пораженных участках сосудов образуется диффузное утолщение, иногда — аневризмы.
Артериит Такаясу распространен повсеместно, но более часто встречается у лиц, не относящихся к белой расе (в основном у азиатов). Артериит Такаясу заболевание очень редко встречается среди европейцев. Девочки (как правило, в подростковом возрасте) страдают чаще, чем мальчики.
Этиология и патогенез[править]
Этиология неизвестна; предполагается участие аутоиммунных механизмов.
Клинические проявления[править]
Клиническая картина. Встречается обычно у лиц моложе 40 лет, в 80% случаев — у женщин. В 70% случаев имеются продромальные симптомы: недомогание, лихорадка, артралгия, миалгия, потеря аппетита, похудание. Проявления сосудистой патологии зависят от локализации процесса и могут включать недостаточность мозгового кровотока, ИБС (стеноз устьев коронарных артерий), перемежающуюся хромоту, артериальную гипертонию (сужение аорты или стеноз почечных артерий), сердечную недостаточность, мезентериальный ишемический синдром. Разработаны критерии диагностики аортоартериита (J. Am. Coll. Cardiol. 1988; 12:964).
Синдром дуги аорты (Такаясу): Диагностика[править]
Физикальное исследование. Как правило, обнаруживают артериальную гипертонию и отсутствие пульса на одной или нескольких периферических артериях. Изредка встречается аортальная недостаточность.
Лабораторные исследования. В остром периоде: повышение СОЭ, небольшая анемия, лейкоцитоз, тромбоцитоз, повышение уровня альфа2-глобулина, положительная реакция на C-реактивный белок. На ангиограммах пораженных артерий — утолщения сосудистой стенки с сегментарными стенозами, нередко в области устьев коронарных артерий.
Ультразвуковое обследование с помощью допплеровского анализа (для оценки кровотока) можно использовать для скрининга или впоследствии для обнаружения поражения основных артериальных стволов, близких к сердцу, хотя этим методом часто не удается выявить поражение более периферических артерий.
Магнитно-резонансная томография (МРТ) структуры кровеносных сосудов и кровотока (МР-ангиография, МРА) является наиболее подходящим методом для визуализации крупных артерий, таких как аорта и ее основные ветви. Для того чтобы увидеть более мелкие кровеносные сосуды, может использоваться ангиография.
Может также использоваться компьютерная томография (КТ-ангиография) и ПЭT (позитронно-эмиссионная томография).
Дифференциальный диагноз[править]
Синдром дуги аорты (Такаясу): Лечение[править]
Кортикостероиды остаются основным средством лечения артериита Такаясу у детей. Способ введения этих препаратов, а также доза и длительность лечения подбираются индивидуально на основании тщательной оценки степени распространенности и тяжести заболевания. Другие средства, подавляющие иммунные функции, часто используются на ранних стадиях заболевания, с тем чтобы свести к минимуму необходимость кортикостероидов. К числу часто используемых препаратов относятся азатиоприн, метотрексат и микофенолата мофетил. При тяжелых формах в целях достижения контроля над заболеванием (так называемая индукционная терапия) используется циклофосфамид. В случаях при тяжелом и плохо поддающемся лечению заболевании иногда используются другие препараты, включая биологические средства (такие как ингибиторы ФНО или тоцилизумаб), но их эффективность при артериите Такаясу в официальных исследованиях не изучалась.
Дополнительные методы лечения, используемые на индивидуальной основе, включают препараты, которые расширяют кровеносные сосуды (вазодилататоры), средства, снижающие артериальное давление, средства, предотвращающие образование тромбов (аспирин или антикоагулянты) и болеутоляющие препараты (нестероидные противовоспалительные средства).
После наступления ремиссии (стихание или исчезновение общих симптомов, нормализация СОЭ) показано эндоваскулярное или оперативное восстановление кровотока, особенно если страдает кровоснабжение жизненно важных органов или конечностей.
Профилактика[править]
Прочее[править]
Течение. Весьма вариабельно, зависит от локализации поражения.
Источники (ссылки)[править]
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
Содержание
- Описание
- Симптомы
- Причины
- Лечение
Названия
Название: M31,4 Синдром дуги аорты [Такаясу].
![M31.4 Синдром дуги аорты [Такаясу]](https://kiberis.ru//img_full/p/30076.jpg)
M31.4 Синдром дуги аорты [Такаясу]
Описание
Болезнь Такаясу (неспецифический аортоартериит) — гранулематозное воспаление аорты и ее основных ветвей с развитием их окклюзии и отсутствием пульса на одной или обеих руках.
Болеют преимущественно женщины в возрасте до 40-50 лет. Заболевание описано Tokayasu в 1908 г. Заболеваемость составляет 1,2-3,6 случаев на 1,000,000 населения.
Различают 4 анатомических типа болезни:
*I тип — изолированное поражение дуги аорты и отходящих от нее артерий, обычно при этом отмечается сочетание патологии левой подключичной и левой общей сонной артерии;
*II тип — изолированное поражение грудного или брюшного отдела аорты и ее ветвей;
*III тип — сочетанное поражение дуги аорты и ее ветвей с изменениями в грудном или брюшном отделах аорты;
*IV тип — вовлекается легочная артерия, ее ветви, при этом возможно сочетание с I, II или III вариантом.
При болезни Такаясу гранулематозный воспалительный процесс начинается в адвентиции и наружных слоях медии, при микроскопическом исследовании гранулем обнаруживаются скопления лимфоцитов, плазматических, ретикулярных клеток. В дальнейшем наблюдается фиброз гранулем, склерозирование и надрывы медии, пролиферация эндотелия. Просвет сосуда суживается, создаются условия для развития тромба.
Иммукогенетическими маркерами язляются антигены HLA А10, В5, Bw52, DR2. В развитии патологии артерий при данном заболевании принимают участие Т-лимфоциты.
Симптомы
1. Общие проявления — слабость, похудание, повышение температуры тела, сонливость (в связи с ишемией головного мозга), артралгии, миалгии.
2. Поражение артерий, кровоснабжающих верхние конечности — развивается синдром ишемии верхних конечностей (слабость; боли в руках; чувство онемения, нарастающее при физической нагрузке — синдром «перемежающейся хромоты» верхних конечностей); отсутствие пульса на лучевой, плечевой, подключичной артериях одной или обеих рук, холодные кисти. Иногда появляются боли в области левой половины грудной клетки, левого плеча, шеи. Характерны выраженная разница артериального давления на больной и здоровой руках, а также значительно более высокое артериальное давление на ногах, чем на руках. Пораженные артерии при пальпации болезненны (особенно сонные), над ними выслушивается специфический шум.
3. Поражение нервной системы обусловлено воспалительным процессом в области экстракраниальных артерий, преимущественно левой общей сонной артерии, ее внутренней ветви, правой общей сонной, а также позвоночной артерий. Больных беспокоят головные боли, головокружения, ухудшение памяти, внимания и работоспособности, пошатывание при ходьбе, часто бывают обморочные состояния. Появляется также объективная очаговая симптоматика, обусловленная ишемией соответствующего отдела ЦНС. Возможно обнаружение стенотического шума при аускультации сонных артерий.
4. Поражение органа зрения проявляется снижением остроты зрения, двоением в глазах, возможна внезапная слепота на один глаз в связи с окклюзией центральной артерии сетчатки и развитием атрофии зрительного нерва.
5. Поражение сердца обусловлено патологическими изменениями восходящего отдела аорты (уплотнение, расширение). У больных часто формируется недостаточность клапана аорты, появляются признаки стенокардии в связи с нарушением кровообращения в коронарных артериях, возможно развитие инфаркта миокарда. У 50% больных имеется миокардит, приводящий к развитию хронической недостаточности кровообращения.
6. Артериальная гипертензия имеется у 50% больных, что обусловлено ишемией почек, ЦНС.
7. Поражение брюшной аорты приводит к снижению кровоснабжения нижних конечностей, болям в ногах при ходьбе, появлению систолического шума на аорте.
8. Поражение почечных артерий проявляется протеинурией, реже — гематурией, возможно развитие тромбоза.
9. Поражение легочной артерии проявляется болями в грудной клетке, одышкой, ЭКГ-признаками легочной гипертензии.
Лабораторные и инструментальные данные:
1. Общий анализ крови: умеренная анемия, лейкоцитоз, увеличение СОЭ.
2. Биохимический анализ крови: уменьшение уровня альбуминов, у-глобулинов, серомукоида, гаптоглобина, холестерина, липопротеиновых фракций.
3. Определение антигенов HLA. ИИ крови: возможно повышение уровня иммуноглобулинов, в редких случаях обнаруживается РФ.
4. Ультразвуковое сканирование сосудов, ангиография выявляют снижение кровотока в соответствующих артериях.
5. Реоэнцефалография выявляет снижение кровоснабжения мозга, электроэнцефалография — снижение функциональной способности мозга.
![M31.4 Синдром дуги аорты [Такаясу]](https://kiberis.ru//img_full/p/30076_1.jpg)
M31.4 Синдром дуги аорты [Такаясу]
Причины
Этиология болезни Такаясу не представляется ясной. В настоящее время принято считать, что в основе заболевания лежит воспалительный процесс всех слоев стенки аорты или ее ветвей (панаортит, панартериит). В патогенезе заболевания важное значение имеют аутоиммунные процессы, в частности образование аутоантител к аортальным антигенам с развитием воспалительного процесса, последующим склерозом и облитерацией просвета сосудов.
Лечение
Лечение синдрома Такаясу предполагает применение кортикостероидов с цитостатиками или без них. Лечение зависит от активности заболевания. Для оценки активности болезни такаясу можно пользоваться критериями, предложенными Kerr и сотр. Активным считается процесс, для котрого характерно появление или ухудшение двух или большего числа следующих симптомов:
* Системные проявления: лихорадки, артралгии.
* Повышение СОЭ.
* Признаки ишемии, воспаления стенки сосуда — перемещающаяся хромота, ослабление или изчезновение пульса, шум над артерией, каротидиния, ассиметрия артериального давления на правых и левых конечностях.
* Типичные ангиографические признаки.
В активной фазе заболевания основой терапии являются кортикостероиды. Кортикостероиды принимаются перорально в дозе 1 мг/кг (преднизолон), их доза постепенно снижается по мере облегчения симптомов. Может понадобиться длительное применение этих препаратов в небольшой дозе. При этом следует помнить о профилактике остеопороза. При неэффективности горомнальной терапииу небольшого числа пациента приходится добавлять к лечению цитостатики. Цитостатики также применяются для снижения дозы глюкокортикоидов при хроническом течении заболевания. Цитостатики при их эффективности принимаются в течение года после достижения ремиссии, затем их доза постепенно снижается вплоть до отмены.
* Метотрексат — 7,5-25 мг/кг в неделю.
* Азатиоприн — 1-2 мг/кг/сут.
* Циклофосфамид — 2 мг/кг/сут (примекняется у пациентов с натбюолее тяжелым течением и в рефрактерных случаях).
По данным небольших неконтролированных исследований, хорошим дополнением к кортикостероидам при неэффективности традиционной терапии можно считать препараты-антагонисты фактора некроза опухолей (анти-ФНО, или анти-TNF): этанерцепт (25 мг дважды в неделю) и инфликсимаб (3 мг/кг в начале терапии, через 2 недели, 6 недель, а затем через каждые 8 недель). Планируется более крупное рандомизированное исследование этих препаратов при болезни Такаясу.
Следует подчеркнуть важность коррекции классических факторов риска сердечно-сосудитсых заболеваний: дислипидемии, гипертензии, вредных привычек. При васкулите также рекомендуется прием аспирина в низких дозах.
Хирургическое лечение критических стенозов артерий: ангиопластика или хирургическая реваскуляризация в период ремиссии. Показания к хирургическому лечению:
* стеноз почечной артерии с симптоматической артериальной гипертензией.
* стеноз коронарной артерии с ишемией миокарда.
* перемещающаяся хромота, ограничивающая повседневную активность.
* ишемия головного мозга.
* тяжелая коарктация аорты, недостаточность аортального клапана, аневризма грудного или брюшного отдела аорты более 5 см в диаметре.
Чрескожная коронарная ангиопластика у значительного числа пациентов через 1-2 года сопровождается рестенозом. Аортокоронарное шунтирование характеризуется лучшими долгосрочными результатами.
Источник
Содержание
- Описание
- Дополнительные факты
- Симптомы
- Причины
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Аневризма дуги аорты.
Аневризма дуги аорты
Описание
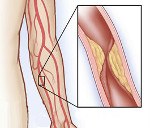
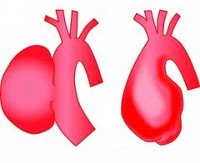
Аневризма дуги аорты. Диффузное или локальное расширение просвета аорты на отрезке между ее восходящей и нисходящей частью, превышающее нормальный диаметр сосуда. Аневризма дуги аорты может проявляться одышкой, кашлем, дисфагией, осиплостью голоса, отечностью и цианозом лица, набуханием шейных вен, что связано с компрессией близлежащих органов. Диагностическая тактика при подозрении на аневризму дуги аорты включает проведение рентгенографии грудной клетки, ЭхоКГ и УЗДГ грудной аорты, аортографии, КТ и МРТ. Лечение заключается в резекции аневризмы дуги аорты в условиях ИК с установкой аллотранспланта или эндолюминальном протезировании аневризмы специальным эндопротезом.
Дополнительные факты
В зависимости от уровня локализации различают аневризмы корня аорты и синусов Вальсальвы, восходящей аорты, дуги аорты, нисходящей аорты, брюшной аорты. Довольно часто в кардиологии и кардиохирургии встречаются сочетанные поражения смежных сегментов аорты. Так, аневризмы дуги аорты редко встречаются изолированно. В большинстве случаев они являются продолжением аневризматического расширения корня или восходящего отдела аорты.
Дугой аорты принято называть часть аорты, расположенную между ее восходящим и нисходящим отделами. Дуга аорты проходит между легочными артериями и огибает левый главный бронх. От дуги аорты отходят три крупные сосудистые ветки — плечеголовной ствол, левая общая сонная и левая подключичная артерии.
По данным аутопсий, аневризмы грудной части аорты встречаются в 0,9-1,1 % случаев, в 3–7 раз чаще у мужчин. Из них на долю аневризмы дуги аорты приходится около 18,9% случаев. Летальность в течение 3-х лет после обнаружения аневризмы составляет 35%, а через 5 лет достигает 54-65%.
Аневризма дуги аорты
Симптомы
Боль в грудной клетке. Кашель. Кровохарканье. Одышка.
Причины
Причины и механизмы развития аневризм дуги аорты не отличаются от таковых при аневризмах прочих локализаций. К врожденным факторам риска относятся наследственные заболевания соединительной ткани, способствующие слабости стенки аорты, — болезнь Марфана, фиброзная дисплазия, синдром Элерса—Данлоса, кистозный медионекроз, врожденная извитость дуги аорты, коарктация и тд Среди приобретенных заболеваний ведущая роль принадлежит воспалительным поражениям аорты — специфическим и неспецифическим аортитам при ревматизме, сифилисе, туберкулезе, микозах, бактериальной инфекции, болезни Такаясу; невоспалительным дегенеративным процессам (атеросклерозу и тд ).
С развитием сосудистой хирургии все чаще встречаются аневризмы дуги аорты, обусловленные дефектами трансплантатов и шовного материала, в т. Постстенотические аневризмы. В результате травм грудной клетки могут образовываться посттравматические аневризмы дуги аорты. От момента травмы до развития аневризмы дуги аорты может пройти длительный срок (от нескольких месяцев до 20 лет).
Ослаблению тонуса стенок аорты и формированию аневризматического мешка способствует стойкая артериальная гипертензия. Независимыми механизмами развития аневризмы дуги аорты считаются возраст старше 60 лет, мужской пол, наличие аневризмы у членов семьи. Для аневризм воспалительного происхождения характерны явления периаортита, утолщение наружной оболочки и интимального слоя аорты, продуктивное воспаление с разрушением эластического и мышечного каркаса стенки аорты.
В патогенезе аневризмы дуги аорты, кроме воспалительных и дегенеративных процессов, играют роль гемодинамические и механические факторы. Особенности гемодинамики в грудном отделе аорты заключаются в высокой скорости кровотока, крутизне пульсовой волны и ее форме. Кроме этого, в грудной аорте имеются наиболее функционально напряженные сегменты — корень, перешеек и диафрагма. Поэтому увеличение кровяного давления или механическая травма легко приводит к надрыву внутренней оболочки стенки аорты с образованием субинтимальной гематомы, а в последующем — аневризмы.
Диагностика
Диагностика аневризмы дуги аорты основана на клинических данных, результатах рентгенографии, аортографии, ультразвукового ангиосканирования, КТ и МРТ.
При внешнем осмотре может обращать внимание усиление пульсации дуги аорты в яремной вырезке, а также видимое на глаз выпячивание аневризматического мешка в области грудины. Важное значение имеет факт наличия в анамнезе заболевания сифилисом, травмы грудной клетки, неспецифического аортоартериита и тд Заподозрить аневризму дуги аорты в ряде случаев позволяет внешний вид больных с синдромом Марфана: высокий рост, худощавость, длинные руки, арахнодактилия, воронкообразная грудная клетка, кифосколиоз, повышенная слабость связочного аппарата суставов.
Полипозиционная рентгенография грудной клетки выявляет тень расширенной дуги аорты и расширение сосудистого пучка. Часто определяется кальциноз стенок аневризмы. Рентгенография пищевода и желудка позволяет обнаружить смещение пищевода и кардии желудка. Инвазивная рентгеноконтрастная аортография применяется, главным образом, для оценки кровотока в ветвях аорты.
Ведущая роль в распознавании аневризм дуги аорты принадлежит ультразвуковому исследованию: эхокардиографии (трансторакальной, чреспищеводной ЭхоКГ), УЗДГ и дуплексному сканированию грудной аорты. Данный метод незаменим для определения диаметра аорты, наличия расслоения, тромбов в аневризматическом мешке.
КТ (МСКТ) грудной аорты с контрастированием позволяет наглядно выявить мешотчатое или веретенообразное расширение просвета аорты, наличие тромботических масс, расслоения, парааортальной гематомы, очагов кальциноза.
Дифференциальная диагностика
Дифференциальный диагноз аневризмы дуги аорты следует проводить с опухолями легких и средостения.
Лечение
Консервативная выжидательная тактика может применяться при изолированных аневризмах небольших размеров, не вызывающих клинической симптоматики. В этом случае пациентам назначаются гипотензивные средства, адреноблокаторы, статины. При этом каждые полгода больным показано динамическое наблюдение, включающее осмотр кардиолога, проведение ЭхоКГ, КТ или МРТ. Хирургическому лечению подлежат аневризмы дуги аорты свыше 5 см в диаметре, протекающие с болевым или компрессионным синдромом, а также аневризмы, осложнившиеся расслоением, разрывом и тромбозом.
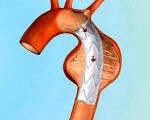
Радикальное лечение заключается в резекции аневризмы дуги аорты. Суть операции состоит в иссечении аневризмы с замещением дефекта аорты аллотрансплантатом, наложении анастомозов брахицефального ствола, левой общей сонной и левой подключичной артерий с сосудистым протезом. Операцию проводят в условиях искусственного кровообращения с защитой миокарда и головного мозга от ишемии с помощью гипотермии. Хирургическая летальность при данном типе операций составляет порядка 5-15%. Отдаленные результаты после резекции аневризмы дуги аорты хорошие.
Кроме открытого хирургического вмешательства при аневризмах дуги аорты применяется закрытое эндоваскулярное стентирование (протезирование) аневризмы. При этом специальный эндопротез с помощью проводника вводится в просвет аневризмы и фиксируется выше и ниже аневризматического мешка. В ряде случаев, при наличии абсолютных противопоказаний к выполнению радикальной операции, проводится паллиативное вмешательство, заключающееся в окутывании аневризмы синтетической тканью при угрожающем разрыве.
Прогноз
В случае отказа от лечения прогноз при аневризме дуги аорты неблагоприятный: около 60% больных погибают в течение 3—5 лет от разрыва аневризмы, ИБС, инсульта. Прогноз отягощается при размерах аневризмы более 6 см, сопутствующей артериальной гипертензии, посттравматическом генезе аневризмы дуги аорты.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
