Синдром диссеминации очагов в легких
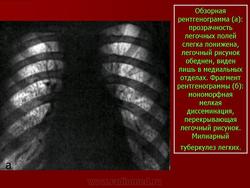

Синдром милиарной диссеминации.
Определение понятия
В настоящем разделе рассматривается рентгенодиагностика и дифференциальная диагностика поражений легких, сопровождающихся своеобразной картиной в виде так называемой милиарной диссеминации. Обычно термин «милиарный», или «просовидный», использовался при остро протекающей форме гематогенно-диссеминированного туберкулеза, когда на рентгенограммах определялись однотипные образования диаметром 1 — 3 мм, напоминающие равномерно рассыпанное по поверхности просо.
Диссеминация носила двусторонний, тотальный и равномерный характер. В настоящее время к милиарной диссеминации относят также состояния, когда размеры отдельных образований не превышают 3 мм.
В норме могут наблюдаться единичные мелкие просовидные затемнения на фоне легочных полей. Их анатомическим субстратом является пересечение продольных теней сосудов или проекция поперечного сечения последних.
Определение подобных затемнений на неизмененном легочном фоне, их незначительное количество и соответствие ходу и направлению сосудов позволяют отличить их от истинной милиарной диссеминации, при которой наблюдается густое обсеменение легочных полей, частично или полностью перекрывающее легочный рисунок.
Диагностика и дифференциальная диагностика этих поражений представляют известные трудности. Наиболее часто в виде милиарной диссеминации могут проявляться туберкулез, саркоидоз, карциноматоз, некоторые пневмокониозы, гемосидероз, бронхиоло-альвеолярный рак, гистиоцитоз X, микролитиаз, протеиноз, олеогранулематоз и некоторые другие более редкие поражения.
Методики исследования
С целью уточнения природы, степени и распространения милиарных затемнений используются следующие рентгенологические методики:
- Рентгеноскопия.
- Рентгенография (в том числе «жесткими» лучами).
- Томография.
- Трансторакальная пункция.
Милиарная форма туберкулеза как таковая не выделяется. Она как бы входит в общую рубрику диссеминированного туберкулеза. Однако в практической работе именно при милиарном туберкулезе возникают наибольшие трудности в своевременном выявлении заболевания и его дифференциальной диагностике. К. В. Помельцов (1965), описывая рентгенологическую картину туберкулеза, различает свежие, т. е. милиарные однотипные, диссеминации и хронические «неравнобугорковые», когда элементы различны по величине и густоте высыпаний в разных отделах легких.
По данным патологоанатомических исследований, при милиарном туберкулезе в легких и других органах образуются мелкие бугорковые высыпания диаметром от 1 — 2 до 5 мм. Морфологически это участки продуктивного туберкулезного воспаления с некрозом в центре. Распространению процесса по органам предшествует бациллемия.
Источником распространения микобактерий обычно являются внутригрудные лимфатические узлы при первичном их поражении или при реактивации процесса после ранее перенесенного туберкулезного бронхаденита. Из лимфатических узлов микобактерип попадают в лимфатические сосуды, а затем в кровеносное русло и внутренние органы.
Клиническая картина при милиарном туберкулезе может быть выраженной и разнообразной или стертой. Большинство авторов указывают на запоздалую диагностику данной формы туберкулеза из-за редкости ее, неспецифичности клинических проявлений и влияния сопутствующей, особенно возрастной, патологии (Малицкий А. Г., Харчева К. Α, 1975; Нага Н. et al., 1984). Нередко в течение 2 — 4 мес. заболевание расценивается как осложнение гриппа, ревматизм, менингит, системное поражение, лейкемоидная реакция и т. п.
Следует отметить, что, как и в прежние годы, при этой форме туберкулеза в основном сохраняются те же клинические маски милиарного туберкулеза в виде тифоидного заболевания, менингита, легочного заболевания, которые проявляются при развернутой картине болезни.
При всех вариантах наиболее постоянным симптомом болезни служит лихорадочное состояние. Повышение температуры тела до фебрильных цифр, слабость, утомляемость, потливость могут быть первыми существенными симптомами болезни. В периферической крови отмечаются значительное увеличение СОЭ, лейкоцитоз.
Диагностические трудности сохраняются до тех пор, пока на рентгенограмме легких не будет выявлена диссеминация. Опыт показывает, что от начала заболевания, т. е. с момента обнаружения первых клинических признаков болезни, до развития рентгенологической картины просовидной или напоминающей ее диссеминации проходит 4 — 8 нед.
Если рентгенограмма или флюорограмма выполнены в начале заболевания, когда изменений еще не было, а впоследствии рентгенография не повторялась, то нельзя исключить возможность туберкулеза. Иначе говоря, при неясном лихорадочном заболевании рентгенографию следует повторять через 10 — 15 дней в течение 8 — 10 нед. от начала болезни.
Только в этом случае по истечении 10-недельного срока можно исключить милиарную форму туберкулеза. Следует отметить, что при рентгеноскопии милиарная диссеминация не выявляется, поэтому исследование за экраном не может заменить рентгенографию.
Милиарный туберкулез чаще наблюдается у лиц молодого или преклонного возраста. Нередко могут ему сопутствовать другие заболевания или предшествовать беременность и роды.
Рентгенологическая картина при типичной милиарной диссеминации характеризуется двусторонним, равномерным, зеркальным поражением обоих легких. Диаметр отдельных элементов диссеминации 1 — 3 мм. Легочный рисунок среднего и мелкого калибра не дифференцируется.
Прозрачность легочных полей значительно снижена. Следует также обратить внимание на то, что довольно часто в отличие от других форм диссеминированного туберкулеза при милиарном наиболее густая диссеминация отмечается не в верхних, а в нижнесредних отделах легких. Однако на рентгенограммах в боковой проекции или на томограммах диссеминация носит равномерный характер. Это подтверждает мнение, о том, что густота диссеминации в нижних отделах обусловлена лишь большей толщиной легочной ткани и не является истинной картиной.
Примерно в половине случаев милиарного туберкулеза диссеминация проявляется более массивным поражением, образованием более крупных узелковых теней. На томограммах удается выявить более густое расположение элементов диссеминации в верхушечно-задних сегментах легких или тонкостенные «штампованные» каверны. В таких случаях важное диагностическое значение имеет томографическое исследование.
Нехарактерная картина проявляется двусторонним неравномерным понижением прозрачности легочных полей и асимметричным усилением легочного рисунка. На этом фоне могут определяться отдельные мелкоузелковые и очаговые тени. Нередко малохарактерные изменения сочетаются с менингитом, что еще более затрудняет рентгенологическое исследование. Однако такое сочетание легочных изменений и менингита должно натолкнуть на мысль о туберкулезе.
Таким образом, в разных фазах милиарного туберкулеза рентгенологическая картина может быть различной. В течение 4 — 8 нед. от начала болезни рентгенологические изменения могут не выявляться.
В дальнейшем определяется характерная картина:
- двусторонняя равномерная милиарная диссеминация;
- милиароподобная диссеминация с тонкостенными кавернами или группировкой элементов в верхнезадних сегментах.
Нехарактерная картина выражается в понижении прозрачности легочных полей и неравномерном усилении легочного рисунка с неотчетливыми очаговоподобными образованиями. При всех вариантах рентгенологической картины заболевание сопровождается повышением температуры тела, симптомами общей интоксикации и изменением гемограммы.
Определенное значение в клинической диагностике имеют исследование глазного дна (бугорковые высыпания по ходу сосудов), анализ мочи на микобактерии туберкулеза (поражение почек) и бронхоскопия. Бронхологическое исследование способствует выявлению туберкулеза бронхов и лимфобронхяальных фистул, особенно если диссеминация возникла вследствие первичного бронхоаденита, что может наблюдаться в детском или молодом возрасте.


Источник
Ñõåìà äèàãíîñòè÷åñêîãî ïîèñêà
Óñòàíîâèâ äèàãíîç ñèíäðîìà î÷àãîâ è îãðàíè÷åííîé äèññåìèíàöèè, íåîáõîäèìî îïðåäåëèòü ëîêàëèçàöèþ î÷àãîâ, èõ âåëè÷èíó, ïëîòíîñòü, î÷åðòàíèÿ, ñêëîííîñòü ê ñëèÿíèþ, äèíàìèêó ðåíòãåíîëîãè÷åñêîé êàðòèíû è ò. ï.
Îñòðûå ïíåâìîíèè ðàçëè÷íîé ýòèîëîãèè ìîãóò îáóñëîâëèâàòü íà ðåíòãåíîãðàììàõ ðàçíîé âåëè÷èíû î÷àãè. Ýòèì î÷àãàì ïðèñóùè ìíîæåñòâåííîñòü, ðàçíàÿ âåëè÷èíà, ìàëàÿ èíòåíñèâíîñòü òåíè, íåðåçêèå î÷åðòàíèÿ, ñêëîííîñòü ê ñëèÿíèþ. Î÷àãè ðàñïîëîæåíû íà ôîíå óñèëåííîãî ëåãî÷íîãî ðèñóíêà.  ïðîöåññå ëå÷åíèÿ îòìå÷àåòñÿ áûñòðîå óìåíüøåíèå è çàòåì ïîëíîå ðàññàñûâàíèå î÷àãîâ.
Äëÿ î÷àãà, ïðåäñòàâëÿþùåãî ñîáîé ïåðâîå ïðîÿâëåíèå ðàêà ë¸ãêîãî, õàðàêòåðíû ïîëíîå îòñóòñòâèå êàêîé-ëèáî êëèíè÷åñêîé êàðòèíû áîëåçíè è ïîñòåïåííûé ðîñò î÷àãîâ (âðåìÿ óäâîåíèÿ îáúåìà îáðàçîâàíèÿ — â ñðåäíåì çà 100 äíåé).
Äëÿ î÷àãîâîãî òóáåðêóëåçà òèïè÷íî îäíîñòîðîííåå èëè äâóñòîðîííåå ðàñïîëîæåíèå ãðóïï î÷àãîâ, ïðåèìóùåñòâåííî â âåðõóøêàõ è ïîäêëþ÷è÷íûõ îòäåëàõ ëåãêèõ. Îãðàíè÷åííîå íåðàâíîìåðíîå îäíîñòîðîííåå ñêîïëåíèå î÷àãîâ â ïðåäåëàõ îäíîãî-äâóõ ñåãìåíòîâ çàñòàâëÿåò ïðåäïîëîæèòü áðîíõîãåííîå ïåðèôîêàëüíîå îáñåìåíåíèå èç ðàñïàâøåãîñÿ èíôèëüòðàòà èëè ñôîðìèðîâàâøåéñÿ êàâåðíû. Òàêîìó áîëüíîìó íåîáõîäèìî ñðàçó æå ïðîèçâåñòè ïðèöåëüíûå ñíèìêè è òîìîãðàììû, à òàêæå áàêòåðèîëîãè÷åñêîå èññëåäîâàíèå ìîêðîòû ñ öåëüþ îáíàðóæåíèÿ êàâåðíû.
Íåðåçêèå è «ðàçìûòûå» êîíòóðû ÷àùå âñåãî áûâàþò ïðè ñâåæèõ òóáåðêóëåçíûõ î÷àãàõ. ×åòêèå è ðîâíûå êîíòóðû íàáëþäàþòñÿ ïðè ñòàðûõ î÷àãàõ. Ñâåæèå î÷àãè äàþò ìåíåå èíòåíñèâíóþ òåíü, ÷åì ñòàðûå, ñîäåðæàùèå ýëåìåíòû êàçåîçà. Î÷àãàì áðîíõîãåííîé òóáåðêóëåçíîé äèññåìèíàöèè ñâîéñòâåííà ñêëîííîñòü ê ñëèÿíèþ.
Äèññåìèíèðîâàííûé ïðîöåññ â ëåãêèõ ñëåäóåò ïðåäïîëàãàòü ïðè âûÿâëåíèè ó áîëüíîãî ñëåäóþùåãî ñèìïòîìîêîìïëåêñà:
- Îäûøêà, âîçíèêàþùàÿ èëè óñèëèâàþùàÿñÿ ïðè ôèçè÷åñêîé íàãðóçêå (åñëè îíà íå îáóñëîâëåíà äðóãèìè çàáîëåâàíèÿìè). Ïðîãðåññèðóþùàÿ îäûøêà îòòåñíÿåò «ñïåöèôè÷åñêèå» ïðîÿâëåíèÿ áîëåçíè — êàøåëü, êðîâîõàðêàíüå, óäóøüå (àñòìó), áîëè â ãðóäíîé êëåòêå ïðè äûõàíèè, öèàíîç è ò.ï.
- Êàøåëü ñóõîé èëè ñî ñêóäíîé ñëèçèñòîé ìîêðîòîé (îáèëüíàÿ ïåíèñòàÿ ìîêðîòà õàðàêòåðíà äëÿ áðîíõèîëîàëüâåîëÿðíîãî ðàêà, êðîâîõàðêàíüå — äëÿ èäèîïàòè÷åñêîãî ãåìîñèäåðîçà ëåãêèõ, ñèíäðîìà Ãóäïàñ÷åðà, ãðàíóëåìàòîçà Âåãåíåðà è äðóãèõ íåêðîòèçèðóþùèõ àíãèèòîâ).
- Öèàíîç, âîçíèêàþùèìè èëè óñèëèâàþùèéñÿ â ïðîöåññå ôèçè÷åñêîé íàãðóçêè.
- Ïîâûøåíèå òåìïåðàòóðû òåëà äî ñóáôåáðèëüíîé èëè ôåáðèëüíîé (ïðèçíàê íåïîñòîÿííûé).
- Óêîðî÷åíèå ôàçû âäîõà è âûäîõà ïðè ïàòîëîãè÷åñêèõ ïðîöåññàõ, ñîïðîâîæäàþùèõñÿ ïðîãðåññèðóþùèì ôèáðîçèðîâàíè-åì ëåãî÷íîé òêàíè.
- Êðåïèòèðóþùèå õðèïû íà âäîõå (ïðèçíàê íåïîñòîÿííûé).
- Óêîðî÷åíèå ïåðêóòîðíîãî çâóêà íàä îáëàñòüþ ïîðàæåíèÿ.
- Èíòåðñòèöèàëüíûå è (èëè) î÷àãîâûå èçìåíåíèÿ, âûÿâëÿåìûå ïðè ðåíòãåíîëîãè÷åñêîì èññëåäîâàíèè ëåãêèõ.
- Ãèïîêñåìèÿ (òîëüêî ïðè ôèçè÷åñêîé íàãðóçêå).
- Ðåñòðèêòèâíûå íàðóøåíèÿ âåíòèëÿöèîííîé ñïîñîáíîñòè ëåãêèõ.
- Ñíèæåíèå äèôôóçèîííîé ñïîñîáíîñòè ëåãêèõ.
Ïðè âûÿâëåíèè 1, 8, 10 è 11-ãî ïðèçíàêîâ âåðîÿòíîñòü çàáîëåâàíèÿ, âõîäÿùåãî â ãðóïïó äèññåìèíèðîâàííûõ ïðîöåññîâ â ëåãêèõ, íå âûçûâàåò ñîìíåíèÿ. Ïðîãðåññèðîâàíèå óêàçàííûõ ñèìïòîìîâ, íåñìîòðÿ íà àíòèáàêòåðèàëüíóþ è ïðîòèâîâîñïàëèòåëüíóþ òåðàïèþ, ïîäòâåðæäàåò ïåðâîíà÷àëüíîå ïðåäïîëîæåíèå.
Ýòàïû äèàãíîñòè÷åñêîé ïðîãðàììû
Äèàãíîñòè÷åñêóþ ïðîãðàììó ïðè äèññåìèíèðîâàííûõ ïîðàæåíèÿõ öåëåñîîáðàçíî ðàçäåëèòü íà ñëåäóþùèå ýòàïû:
- 1-é — îïðåäåëåíèå õàðàêòåðà äèññåìèíàöèè;
- 2-é — ñîñòàâëåíèå äèôôåðåíöèàëüíî-äèàãíîñòè÷åñêîãî ðÿäà;
- 3-é — âûÿâëåíèå ãðóïïîâîé èëè íîçîëîãè÷åñêîé ïðèíàäëåæíîñòè ïðîöåññà íà îñíîâàíèè êëèíèêî-ðåíòãåíîëîãè÷åñêèõ òåñòîâ;
- 4-é — áèîïñèÿ ëåãêîãî è ëèìôàòè÷åñêèõ óçëîâ, åñëè ïîçâîëÿåò ñîñòîÿíèå áîëüíîãî, à õàðàêòåð ïðîöåññà íåÿñåí.
Ëîêàëèçàöèÿ èçìåíåíèé
Ïðåèìóùåñòâåííàÿ ëîêàëèçàöèÿ èçìåíåíèé â âåðõóøå÷íî-çàäíèõ ñåãìåíòàõ ëåãêèõ, à òàêæå íåðàâíîìåðíîå ðàñïðåäåëåíèå èõ â äîëå èëè ñåãìåíòå ñâîéñòâåííû äèññåìèíèðîâàííîìó òóáåðêóëåçó ñ ïîäîñòðûì è õðîíè÷åñêèì òå÷åíèåì.
Ïîðàæåíèå â îñíîâíîì ïðèêîðíåâûõ çîí è íàðóæíûõ ñåãìåíòîâ ëåãêèõ õàðàêòåðíî äëÿ ñàðêîèäîçà.
Íàðàñòàíèå èçìåíåíèé ñâåðõó âíèç ñ ìàêñèìàëüíûì âîâëå÷åíèåì â ïàòîëîãè÷åñêèé ïðîöåññ íèæíèõ îòäåëîâ ëåãêèõ ïðèñóùå ìåòàñòàòè÷åñêîìó ðàêó.
Õàðàêòåðèñòèêà î÷àãîâ
Íåïðàâèëüíàÿ ïîëèãîíàëüíàÿ ôîðìà î÷àãîâ, èõ ñêëîííîñòü ê ñëèÿíèþ è îáðàçîâàíèþ êîíãëîìåðàòîâ ñâîéñòâåííà òóáåðêóëåçó è ñèëèêîòóáåðêóëåçó. Ïðè òóáåðêóëåçå òîëüêî îòäåëüíûå ýëåìåíòû èìåþò ÷åòêèå êîíòóðû, áîëüøèíñòâî æå î÷àãîâ ðàçíîîáðàçíû ïî âåëè÷èíå, ÷åòêîñòè êîíòóðà è ôîðìå (ïîëèìîðôèçì).
Ñàðêîèäîç õàðàêòåðèçóåòñÿ î÷àãàìè ñ íå÷åòêèìè êîíòóðàìè. Ïðè ìåòàñòàòè÷åñêîì ðàêå î÷àãè ïðàâèëüíîé îêðóãëîé ôîðìû ñ ðîâíûìè ÷åòêèìè êîíòóðàìè.
Òóáåðêóëåç íåðåäêî äàåò ïîëèìîðôíóþ êàðòèíó â âèäå î÷àãîâ ñ ðàñïàäîì, îäèíî÷íûõ ïîëîñòåé äåñòðóêöèè íà ôîíå îñòðîé äèññåìèíàöèè è ñòàðûõ î÷àãîâ ñ îòëîæåíèåì èçâåñòè. Ïîëîñòè ðàñïàäà ëó÷øå âñåãî îïðåäåëÿþòñÿ íà òîìîãðàììàõ è âèäíû äàæå íà ôîíå ãóñòîé ìîíîòîííîé ìåëêîî÷àãîâîé äèññåìèíàöèè.
Èçìåíåíèå ëåãî÷íîãî ðèñóíêà (óñèëåíèå, èçáûòî÷íîñòü, äåôîðìàöèÿ) ÿâëÿåòñÿ îñîáîé ôîðìîé äèññåìèíàöèè, êîòîðàÿ íàçûâàåòñÿ èíòåðñòèöèàëüíîé èëè ðåòèêóëÿðíîé. Óñèëåíèå ëåãî÷íîãî ðèñóíêà â ïåðèôåðè÷åñêèõ îòäåëàõ ëåãêèõ ìîæåò áûòü îáóñëîâëåíî ãèïåðòåíçèåé â ìàëîì êðóãå êðîâîîáðàùåíèÿ ïðè ìèòðàëüíîì ñòåíîçå èëè ïðè âðîæäåííîì ïîðîêå ñåðäöà. Èçáûòî÷íîñòü, óñèëåíèå ëåãî÷íîãî ðèñóíêà, íå÷åòêîñòü åãî â ïðèêîðíåâûõ çîíàõ â ñî÷åòàíèè ñ óâåëè÷åíèåì âíóòðèãðóäíûõ ëèìôàòè÷åñêèõ óçëîâ ñâîéñòâåííû ñàðêîèäîçó II ñòàäèè. Äèôôóçíîå óñèëåíèå ðèñóíêà, ñîïðîâîæäàþùååñÿ ðàçâèòèåì ýìôèçåìû, íàáëþäàåòñÿ ïðè ïíåâìîêîíèîçàõ. Çîíû óñèëåíèÿ ëåãî÷íîãî ðèñóíêà ìîãóò âîçíèêíóòü çà ñ÷åò âîñïàëèòåëüíûõ èçìåíåíèé ëåãî÷íîé òêàíè (ëèìôîñòàç) èëè âñëåäñòâèå ïíåâìîñêëåðîçà.
Îöåíêà äèíàìèêè äèññåìèíàöèè
Ïîìîùü â äèàãíîñòèêå äèññåìèíèðîâàííûõ ïîðàæåíèé ëåãêèõ îêàçûâàåò îöåíêà äèíàìèêè äèññåìèíàöèè. Òàê, ïðè îñòðîé áàêòåðèàëüíîé ïíåâìîíèè, ïðè ýîçèíîôèëüíîé ïíåâìîíèè ïî÷òè ïîëíîå èñ÷åçíîâåíèå (ðåãðåññèÿ) î÷àãîâ ìîæåò ïðîèçîéòè â òå÷åíèå íåñêîëüêèõ äíåé. Ìåäëåííàÿ 3-6-ìåñÿ÷íàÿ ðåãðåññèÿ ñâîéñòâåííà äèññåìèíàöèè ïðè òóáåðêóëåçå è ñàðêîèäîçå. Íåóêëîííîå è áûñòðîå ïðîãðåññèðîâàíèå äèññåìèíàöèè íàáëþäàåòñÿ ó áîëüíûõ ðàêîâûì ëèìôàíãèèòîì è ìèëèàðíûì êàðöèíîìàòîçîì. Ïðè êðóïíîî÷àãîâîé äèññåìèíàöèè, ýëåìåíòû êîòîðîé èìåþò äèàìåòð îò 7 äî 15 ìì, äèôôåðåíöèàëüíóþ äèàãíîñòèêó â ïåðâóþ î÷åðåäü ñëåäóåò ïðîâîäèòü ñ òóáåðêóëåçîì, ñèëèêîòóáåðêóëåçîì, ìåòàñòàòè÷åñêèì ðàêîì, ñàðêîèäîçîì.
Ïðè ìåëêîî÷àãîâîé äèññåìèíàíèè ñ äèàìåòðîì åå ýëåìåíòîâ îò 4 äî 6 ìì äèôôåðåíöèàëüíàÿ äèàãíîñòèêà îñóùåñòâëÿåòñÿ ìåæäó ïíåâìîêîíèîçîì, òóáåðêóëåçîì, êàðöèíîìàòîçîì, ñàðêîèäîçîì II ñòàäèè è ðåäêèìè ïîðàæåíèÿìè.
Ìèëèàðíàÿ äèññåìèíàöèÿ êàê ÷àñòíûé âàðèàíò ìåëêîî÷àãîâîãî ïîðàæåíèÿ âñòðå÷àåòñÿ ëèøü ó áîëüíûõ ìèëèàðíûì òóáåðêóëåçîì è ðåäêèìè çàáîëåâàíèÿìè ëåãêèõ. Ìèëèàðíûé òóáåðêóëåç õàðàêòåðèçóåòñÿ âûðàæåííûìè ñèìïòîìàìè èíòîêñèêàöèè, ÷àñòî ãåìàòîëîãè÷åñêèìè èçìåíåíèÿìè. Ðåäêèå çàáîëåâàíèÿ (íàïðèìåð, ïðîòåèíîç è ãèñòèîöèòîç) äîëãîå âðåìÿ ïðîòåêàþò ñ íåðåçêî âûðàæåííîé êëèíèêîé èëè áåññèìïòîìíî.
Èçó÷åíèå àíàìíåçà è êëèíè÷åñêîé êàðòèíû
Âàæíîå çíà÷åíèå â äèôôåðåíöèàëüíîé äèàãíîñòèêå äèññåìèíàöèé ïðèîáðåòàåò èçó÷åíèå àíàìíåçà è êëèíè÷åñêîé êàðòèíû. Åñëè, íàïðèìåð, äèôôóçíàÿ äèññåìèíàöèÿ îáíàðóæèâàåòñÿ â ëåãêèõ ó áîëüíîãî, ñòðàäàþùåãî êàêîé-ëèáî äðóãîé ëîêàëèçàöèåé òóáåðêóëåçà, òî îíà, âåðîÿòíî, òàêæå ÿâëÿåòñÿ òóáåðêóëåçíîé. Åñëè äèññåìèíàöèÿ âîçíèêàåò ó æåíùèíû âñêîðå ïîñëå òîãî, êàê ó íåå áûëà óäàëåíà ìîëî÷íàÿ æåëåçà, ïîðàæåííàÿ ðàêîì, òî ïî÷òè íå îñòàåòñÿ ñîìíåíèé â ðàçâèòèè ìåòàñòàòè÷åñêîãî êàðöèíîìàòîçà ëåãêèõ. Íàëè÷èå ìèòðàëüíîãî ïîðîêà ñåðäöà âñåãäà çàñòàâëÿåò ïðåäïîëîæèòü âåíîçíîå ïîëíîêðîâèå â ëåãêèõ. Äëèòåëüíàÿ ðàáîòà â óñëîâèÿõ çàïûëåíèÿ ëåãêèõ — âàæíûé àíàìíåñòè÷åñêèé äîâîä â ïîëüçó ïíåâìîêîíèîçà.
 ñëó÷àÿõ, êîãäà êëèíèöèñò è ðåíòãåíîëîã áåññèëüíû â âåðèôèêàöèè äèàãíîçà, íåîáõîäèìî èññëåäîâàíèå áèîïòàòà.
Â.Ê. Ìèëüêaìaíoâè÷, ê.ì.í., äîö.
«Äèàãíîñòèêà ñèíäðîìà î÷àãîâ è îãðàíè÷åííîé äèññåìèíàöèè» — ñòàòüÿ èç ðàçäåëà Ïóëüìîíîëîãèÿ
Äîïîëíèòåëüíàÿ èíôîðìàöèÿ:
- Èçìåíåíèÿ â ëåãêèõ ïðè ñêëåðîäåðìèè
- ×òî òàêîå ñèíäðîì ëåãî÷íîé èíôèëüòðàöèè
- Âñÿ èíôîðìàöèÿ ïî ýòîìó âîïðîñó
Источник
Диссеминированный процесс в лёгких – это болезнь, при которой патологические изменения захватывают большую часть лёгочной ткани. Подобный процесс можно увидеть на рентгеновских снимках или при помощи компьютерной томографии. Наблюдаются очаговые или сетчатые изменения, а также смешанный тип. Диссеминация лёгких плохо поддаётся диагностике. Это связано с тем, что такая же рентгенологическая картина характерна и для ряда иных заболеваний. Почти 80% пациентов с этим недугом изначально ставится неверный диагноз. Определённые болезни, которые протекают с диссеминацией вообще проходят бессимптомно. Поэтому диагноз может быть поставлен спустя несколько лет или может быть не поставлен вовсе.
Причины
Диссеминированный процесс в лёгких – это клинико-рентгенологическая совокупность симптомов, что включает в себя любые проявления диссеминации лёгких, абсолютно разные по патогенезу и этиологии.
Патологический процесс на лёгочной ткани чаще всего возникает по таким причинам:
- Заболевания инфекционного и воспалительного характера. Поражение лёгочной ткани бактериями, в том числе туберкулёзной палочкой и риккетсиозом.
- Поражение тканей лёгких вирусами, грибками и паразитами.
- Заболевания профессионального плана – пневмокониоз, экзогенные аллергические альвеолиты (болезни, которые часто бывают у фермеров и птицеводов).
- Метастазы в лёгких при злокачественных новообразованиях, которые расположены вне лёгких.
- Поражение лёгочной ткани при различных интерстициальных болезнях. К таким патологиям относятся диффузные поражения соединительной ткани, саркоидоз, системный васкулит, лёгочные геморрагические патологии и некоторые довольно редкие болезни, такие как лёгочный протеиноз, гистиоцитоз Х.
- Радиационные и лекарственные поражения лёгочной ткани.
И это далеко не все диссеминированные заболевания лёгких. Если есть подозрение на такой патологический процесс, то для начала исключают самые опасные заболевания, которые могут вызывать изменение лёгочной ткани, к ним относится рак лёгкого и туберкулёз.
Иногда поставить правильный диагноз сразу не может даже опытный врач. В этом случае проводят ряд дополнительных обследований.
Симптомы
Синдром диссеминации в лёгких проявляется рядом характерных признаков:
- Возникает сильная одышка, которая значительно усиливается после любых физических нагрузок.
- Кашель непродуктивный или с выделением скудной слизистой мокроты. При раке лёгких наблюдается обильная слизисто-пенистая мокрота.
- Кожные покровы принимают синюшный оттенок, при этом цианоз только увеличивается при любых физических нагрузках.
- Температура тела может быть повышена до отметки в 38,5 градуса, но может оставаться и субфебрильной.
- Фазы вдоха и выдоха заметно сокращены.
- На вдохе слышны крепитирующие хрипы.
- При простукивании участка спины над поражённым лёгким отмечается укорочение перкуторного тона.
- Изменения тканей лёгких очагового характера, этот признак заметен при рассмотрении рентгеновского снимка.
- Кислородная недостаточность, которая возникает при физических нагрузках.
К симптомам патологии относятся нарушения вентиляционных функций лёгких и понижение их диффузионной способности.
Иногда диссеминация лёгких протекает почти бессимптомно. Но даже в этом случае человек замечает аномальную слабость, ухудшение работоспособности и нарушение сна.
Диагностика
Чаще всего диагностируют патологию на основании рентгена и компьютерной томографии. Кроме этого, могут применяться такие методы исследований:
- микроскопическое исследование мокроты;
- бакпосев выделяемой мокроты на возбудителей туберкулёза;
- бакпосев на смешанную микрофлору;
- туберкулиновая проба;
- развёрнутый анализ крови и мочи;
- бронхоскопия.
По показаниям может быть назначено цитологическое, иммунологическое и гистологическое обследование.
Наиболее опасны в этом плане заболевания неопластического характера, при которых для постановки диагноза необходимо брать биоматериал для проведения биопсии. Материал для исследования берут при проведении бронхоскопии, с помощью пункции или открытой биопсии.
Современные методы исследования позволяют своевременно выявлять диссеминацию лёгких и назначать адекватное лечение.
Какой процесс самый опасный
Наиболее опасным патологическим процессом диссеминированного характера является рак. Причём это могут быть как метастазы, так и первичная опухоль на лёгком. Многочисленные метастазы на лёгочной ткани встречаются при опухолях молочной железы, яичников, почек, пищеварительного тракта и матки.
В большинстве случаев доктор по результатам рентгеновского снимка сразу определяет метастазы.
Если по результатам рентгенологического обследования определён диссеминированный процесс в лёгких, то назначается компьютерная томография, чтобы точно выявить характер патологического процесса. Диагностика диссеминации лёгких – это одна из наиболее сложных областей рентгенологии. Чтобы верно поставить диагноз, доктор, проводящий рентгеновское обследование, должен отлично разбираться не только в пульмонологии, но и обладать глубокими познаниями в лучевой диагностике лёгочных патологий. Диагностикой подобных заболеваний должны заниматься высококвалифицированные врачи.
Если диагноз под вопросом, то проводят тестовую терапию. Для этого назначают препараты, которые используются для лечения предполагаемой болезни. Если результат от такого лечения есть, значит, диагноз поставлен правильно.
Лечение
Лечат диссеминированные процессы в лёгких в зависимости от того, какие результаты биопсии и бакпосева были получены. Лечение бактериальных, грибковых и иных патологий значительно отличается.
При бактериологическом поражении назначают антибиотики широкого спектра действия. Курс лечения такими препаратами может продолжаться до 2 недель. Если возбудителем болезни стала туберкулёзная палочка, то показан приём специальных препаратов (типа Изониазида). Лечение диссеминации туберкулёзного характера всегда проводят под контролем фтизиатра, больному периодически делают рентген, чтобы отследить тенденцию к выздоровлению.
При грибковом поражении лёгочной ткани назначают противогрибковые препараты. Они назначаются как в инъекциях, так и перорально. Иногда грибковая инфекция присоединяется к бактериальной патологии, в таком случае антибактериальные препараты комбинируют с противогрибковыми средствами.
В том случае, если выявлено заболевание профессионального характера, то назначают необходимую терапию. Но после лечения больной должен сменить род занятий. Часто болеют лёгочными патологиями работники птицефабрик, мукомольных заводов и предприятий по производству цемента.
Снизить частоту профессиональных заболеваний можно, если использовать средства индивидуальной защиты.
Для лечения диссеминированного процесса в лёгких онкологического характера применяют химиотерапию и симптоматическое лечение, которое направлено на поддержание иммунитета и защиту от грибковых инфекций. Если консервативное лечение эффекта не даёт, то прибегают к удалению поражённого участка лёгкого.
Диссеминация лёгкого может представлять угрозу для жизни больного, если патология спровоцирована раковой опухолью. В том случае, если причиной болезни стала инфекция, прогноз хороший.
Источник
