Синдром диабетической стопы рекомендации по
 Для цитирования. Кисляков В.А., Оболенский В.Н., Юсупов И.А. Синдром диабетической стопы: комплексный подход к лечению // РМЖ. 2015. No 12. С. 768–770.
Для цитирования. Кисляков В.А., Оболенский В.Н., Юсупов И.А. Синдром диабетической стопы: комплексный подход к лечению // РМЖ. 2015. No 12. С. 768–770.
Распространенность и экономические аспекты
В XXI в. сахарный диабет (СД) стал ведущим неинфекционным заболеванием. Каждые 10 с в мире становится на 2 больных СД больше – это 7 млн в год. По мнению экспертов Всемирной организации здравоохранения, СД занимает 1-е место среди заболеваний, приводящих к инвалидности, и 3-е – по смертности [1–4].
Согласно исследованиям Эндокринологического научного центра (ЭНЦ), в России распространенность СД достигает 10–12 млн человек (7–8% населения страны). Наиболее высокая распространенность СД среди взрослого населения крупных городов. При этом соотношение мужчин и женщин – 1:3. В половине случаев СД 2-го типа выявляется на 5–7-м году от начала заболевания, и у 20–30% выявляются специфические осложнения: катаракта, ретинопатия, нефропатия, нейропатия, синдром диабетической стопы (СДС), ишемическая болезнь сердца, артериальная гипертония и др. [5–8].
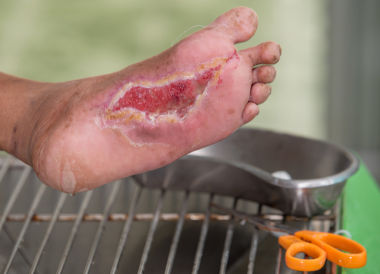
СДС приводит к гнойно-некротическим поражениям стоп с последующей потерей нижних конечностей – к самой высокой инвалидизации. Окончательные цифры распространенности СДС в настоящее время неизвестны. Тем не менее установлено, что у 15% больных СД развиваются патологические изменения в стопах или голеностопном суставе [9–13].
В последние годы широко обсуждаются не только клинические, но и экономические, социальные аспекты профилактики и лечения СДС, методы клинико-экономического анализа и, прежде всего, учет всех затрат, связанных с лечением СДС [1, 14].
На 18-м конгрессе Международной федерации диабета (МФД) были представлены, в частности, данные о распространенности язвенных дефектов при СДС в странах Балканского региона – 7,5%. Диагноз СД впервые ставится во время хирургического вмешательства у 15–19% больных, подвергающихся ампутации. Специалисты МФД считают, что вероятная частота ампутаций при СД составляет 5–24 на 100 000 населения в год, или 6–8 на 1000 больных в год, а в эпидемиологически неблагоприятных регионах достигает 24 на 1000 больных в год. В России, согласно данным государственного регистра, эти показатели колеблются от 0,76 до 18,2 и в среднем составляют 6,4 случая на 1000 больных [3, 4, 11, 15].
Расходы на лечение СДС в развитых странах составляют около 12–15% от всех затрат на лечение СД, в развивающихся странах они могут составлять до 40% от общего объема финансовых ресурсов, выделяемых на СД. Подсчитано, что на проведение одной ампутации в зарубежных странах тратится более 10 000 долл. Общие затраты на лечение СДС в среднем составляют 13 179 долл. и меняются в зависимости от степени тяжести по классификации Wagner в пределах от 1892 долл. при I степени до 27 721 долл. при IV–V степени тяжести. Лечение СДС на фоне хронической артериальной недостаточности нижних конечностей обходится в 4,5 раза дороже, чем при сохранном периферическом кровотоке. Ежегодная стоимость лечения язвенных поражений стоп при СДС в США составляет 5 млрд долл. прямых медицинских затрат и 400 млн долл. косвенных медицинских затрат. Кроме того, в США зафиксировали, что 77% людей старше 75 лет после ампутации не способны вернуться в собственный дом и им нужна дополнительная помощь и поддержка социальных групп [8, 16–18].
Анализ работы отделения диабетической стопы ЭНЦ показал, что при своевременно начатой адекватной терапии СДС понижается риск хирургических вмешательств и тяжелых осложнений: у 98% больных с нейропатической инфицированной формой СДС можно избежать хирургического вмешательства; у 60% с нейроишемической формой – проведения ампутаций на уровне голени и бедра; у 25% с критической ишемией – предотвратить высокие ампутации на уровне бедра; на 50% уменьшить частоту образования язв стоп в группе высокого риска [4, 5, 13].
Летальность среди больных СД, перенесших высокую ампутацию конечности по поводу гангрены, в течение последующих 5 лет достигает 68%, в ближайшие 3 нед. – 22%, в течение года – 11–41%, через 3 года – 20–50%, через 5 лет – от 39–68%. Частота ипсилатеральных ампутаций через год после первой ампутации – до 24%, через 2 года – 30%, через 5 лет – 49% и контралатеральных ампутаций через год после первой ампутации – до 12%, через 2 года – 23%, через 5 лет – 28-51%. Рецидивы язв на стопах через 1, 3, 5 лет составили 44, 61, 70% соответственно. Рецидивирующие деструктивные поражения ухудшают проблемы лечения, реабилитации, социальной помощи, увеличивая экономические затраты [19–23].
Если распространенность СД, а соответственно и СДС будет увеличиваться с той же скоростью, что и сейчас, то к 2025 г. экономический ущерб составит от 213 до 396 млрд долл. в год. 75% прироста заболевания придутся на развивающиеся страны. По данным немецких исследователей, общая стоимость лечения больных СД в Германии составляет приблизительно 5 млрд. евро, а средняя стоимость лечения 1 пациента – 5000 евро в год. Ежегодные общие затраты в России на лечение нейроишемической формы СДС составляют 56,2 млн долл., при этом затраты на ампутации достигают 14,4 млн долл. [2, 5, 17].
По оценке главного экономиста Morgan Stanley Эльги Бартш, сочетание двух факторов – СД и ожирения – снизит среднегодовые темпы роста валового внутреннего продукта (ВВП) в странах Организации экономического сотрудничества и развития (ОЭСР) в 2015–2035 гг. с 2,3 до 1,8%, в странах БРИКС (Бразилия, Россия, Индия, Китай, Южно-Африканская Республика) – с 4,5 до 4,2%. Согласно прогнозам ОЭСР, среднегодовые темпы роста ВВП России составят 2,8%. При сохранении нынешнего уровня потребления сахара гражданами страны этот показатель снизится до 2%. Согласно результатам исследования, проведенного фармацевтической компанией «Ново Нордиск», «Инвестиции в лечение сахарного диабета в России», ежегодные прямые затраты, связанные с СД в России, составляют 12,5 млрд долл. США. При этом 42% объема этих средств расходуется на лечение осложнений, которые выявляются у 40–50% людей в момент постановки диагноза. Соответственно диагностика заболевания на ранних стадиях позволит российскому обществу сэкономить более 1,5 млрд долл. США из средств, выделяемых на здравоохранение [13].
Принципы терапии
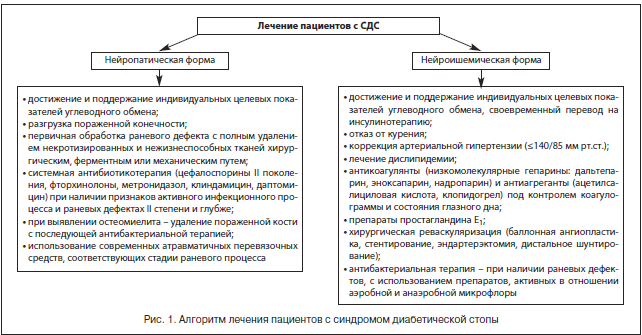
По мнению большинства авторов, в лечении пациентов с синдромом диабетической стопы должны участвовать квалифицированные эндокринолог, гнойный хирург, сосудистый хирург, ортопед, специально обученный средний медицинский персонал, а комплексное лечение должно включать общие и местные методы (рис. 1) [24–26].
Тактика комплексного лечения зависит от формы заболевания [14, 15, 18, 19, 21, 27]. Мы, как и ряд специалистов, выделяем следующие клинические формы СДС.
1. Нейропатическая форма:
– без остеоартропатии;
– с остеоартропатией – «сустав Шарко».
2. Нейроишемическая форма с учетом других характеристик.
К общим принципам терапии пациентов с СДС относятся коррекция факторов риска, компенсация углеводного обмена и поддержание целевых показателей углеводного обмена, компенсация сопутствующих заболеваний, системная антибактериальная, антитромботическая, вазопротекторная терапия в сочетании с адекватным обезболиванием.
К местным принципам лечения относятся: обеспечение полной разгрузки пораженной области с помощью разгрузочного полубашмака, индивидуальной разгрузочной повязки, костыля, сложной ортопедической обуви, кресла-каталки; контроль раневой инфекции, заключающийся в первичной обработке раны и местном лечении раны с правильным выбором повязки в зависимости от фазы течения раневого процесса; хирургическое лечение гнойно-некротического очага стопы с закрытием ран и/или формированием культи пораженной стопы при помощи реконструктивных и пластических операций; восстановление магистрального артериального кровотока в сосудах нижних конечностей.
Перспективным является применение L-лизина эсцината в комплексном лечении язвенных и гнойно-некротических поражений при СДС. Эффективность препарата объясняется его противоотечным действием, связанным со снижением проницаемости сосудистой стенки и улучшением венозного оттока. L-лизина эсцинат обладает стабилизирующим действием на мембраны клеток, снижает активность лизосомальных ферментов, принимающих непосредственное участие в воспалительном процессе. Кроме того, препарат блокирует эффекты фосфолипазы А2, которая является ключевым веществом в развитии воспалительной реакции, связанной с повреждением мембран клеток различными факторами при ишемии, инфекции и травме. Стабилизация фосфолипазы А2 способствует снижению активности простагландинов, что также приводит к уменьшению воспалительного ответа. Доказано также влияние L-лизина эсцината на такие медиаторы воспаления, как гистамин, серотонин, которые выделяются из тромбоцитов, тучных клеток и создают основу для классической воспалительной реакции. Комплексный эффект препарата L-лизина эсцината апробирован в нейрохирургической, неврологической, травматологической практике, ангиологии и флебологии [26–31].
Мы регулярно применяем L-лизина эсцинат по 10 мл в разведении на 50 мл физиологического (0,9%) раствора внутривенно капельно в течение 10 дней у пациентов с нейропатической формой СДС в послеоперационном периоде, с трофическими язвами на фоне нейропатических отеков и у больных с язвами на фоне венозной недостаточности (СЕАР 2-3). Отмечаем благоприятное течение послеоперационного периода, более раннее уменьшение отеков, снижение болевого синдрома, нейропатических болей, заживление язв. Рекомендуем применение L-лизина эсцината для лечения язвенных и гнойно-некротических поражений при СДС в амбулаторной и стационарной практике.
Заключение
СД является серьезным заболеванием, способным привести к тяжелым социально-экономическим и демографическим последствиям. Вопрос о влиянии СДС на качество жизни остается малоизученным. Неизвестны долговременные затраты, связанные с лечением рецидивов язв, проведением повторных ампутаций и увеличением расходов на социальное обслуживание. Кроме того, неучтенными остаются непрямые затраты вследствие утраты человеком из-за болезни профессиональных и социальных функций, что наносит обществу материальный и духовный ущерб.
Опыт других стран, например США, показал, что мультидисциплинарный подход, ранняя диагностика и обучение больных позволяют снизить количество язв стопы и ампутаций на 49–85% и существенно уменьшить расходы государства. Использование программ по профилактике осложнений и обучению больных СД приводит к уменьшению количества ампутаций почти в 2 раза, а экономический эффект от внедрения программ обучения составил 10 млн долл. [2, 5, 9, 11, 13, 21].
Учитывая вышеизложенное, 20 апреля 2015 г. в Кремле Президент РФ Владимир Путин подписал Закон о ратификации соглашения о сотрудничестве стран СНГ в борьбе с ростом заболеваемости сахарным диабетом [18], что в сочетании с грамотным ведением пациентов с СДС может улучшить прогноз как для этих пациентов, так и для больных СД в целом.
Источник
МКБ-10
E10.4Инсулинзависимый сахарный диабет с неврологическими проявлениямиE10.5Инсулинзависимый сахарный диабет с нарушениями периферического кровообращенияE10.6Инсулинзависимый сахарный диабет с другими уточненными осложнениямиE10.7Инсулинзависимый сахарный диабет с множественными осложнениямиE11.4Инсулиннезависимый сахарный диабет с неврологическими проявлениямиE11.5Инсулиннезависимый сахарный диабет с нарушениями периферического кровообращенияE11.6Инсулиннезависимый сахарный диабет с другими уточненными осложнениямиE11.7Инсулиннезависимый сахарный диабет с множественными осложнениямиE13.4Другие уточненные формы сахарного диабета с неврологическими проявлениямиE13.5Другие уточненные формы сахарного диабета с нарушениями периферического кровообращенияE13.6Другие уточненные формы сахарного диабета с другими уточненными осложнениямиE13.7Другие уточненные формы сахарного диабета с множественными осложнениямиE14.4Сахарный диабет неуточненный с неврологическими проявлениямиE14.5Сахарный диабет неуточненный с нарушениями периферического кровообращенияE14.6Сахарный диабет неуточненный с другими уточненными осложнениямиE14.7Сахарный диабет неуточненный с множественными осложнениями
1. 2015 Клинические рекомендации «Синдром диабетической стопы» (Общественная организация Российская ассоциация эндокринологов (РАЭ), Московская ассоциация хирургов).
Определение
Эпидемиология
Этиология
Классификация
Диагностика
Лечение
Профилактика
Алгоритм хирургического лечения синдрома диабетической стопы
Пульсация на артериях нижних конечностей | |||||||||
сохранена | отсутствует/ослаблена | ||||||||
Признаки остеомиелита | Клинические симптомы и признаки КИНК, инструментальные методы диагностики нарушений артериального кровотока (УЗДС артерий н/к, ТсРО2, МР/КТ-ангиография и т.п.) | ||||||||
да | нет | КИНК | нет КИНК | ||||||
некрсеквестрэктомия | Эндоваскулярное лечение | ||||||||
Хирургическая обработка/повторная хирургическая обработка | |||||||||
Заживление вторичным натяжением | Пластика п/о раны | ||||||||
Консервативное лечение нейропатической формы синдрома диабетической стопы
Достижение и поддержание индивидуальных целевых показателей углеводного обмена
Для пациентов с нейро-ишемической формой СДС обязательным является назначение гиполипидемической терапии статинами и нормализация артериального давления.
- Рекомендовано проведение коррекции сахароснижающей терапии при наличии показаний (превышение индивидуальных целевых показателей углеводного обмена) параллельно с лечением раневого дефекта стопы.
Класс рекомендаций II (уровень доказанности А)
- При интенсификации лечения необходимо проводить профилактику тяжелых гипогликемических состояний.
Класс рекомендаций I (уровень доказанности В)
Выбор средства местного лечения раны
- Рекомендуется использовать для местного лечения ран у пациентов с нейропатической и нейроишемической формой синдрома диабетической стопы атравматичные повязки с достаточной впитывающей способностью. Рекомендуется при выборе повязки обязательно учитывать стадию раневого процесса и состояние локального кровоснабжения.
Класс рекомендаций II (уровень доказанности В)
Современные средства закрытия раны
Категория | Характеристики |
Влажные марлевые салфетки | Салфетки, смоченные физиологическим раствором. При длительном применении вызывают мацерацию окружающей рану здоровой кожи. |
Нетканные абсорбирующие композиционные повязки | Многослойные раневые покрытия, полностью исключающие или значительно уменьшающие прилипание, содержащие такие впитывающие волокна как целлюлоза, хлопок или вискозу. |
Пленки | Поддерживают влажную среду, прозрачные, водоустойчивые, плотно фиксируются к ране. |
Пены | Пенообразующие растворы полимеров, впитывающая способность зависит от толщины повязки, атравматичные. |
Гидроколлоиды | В состав входят желатин и пектин. Абсорбирующая способность низкая и зависит толщины повязки. Плотно фиксируются на коже, непроницаемы для воды и воздуха. |
Гидрогели | Полимерные соединения, набухающие при взаимодействии с экссудатом раны, обладающие высокой впитывающей способностью. |
Аморфные гидрогели | Вода, полимеры и другие ингредиенты, соединенные таким образом, что способны поддерживать влажность раны. |
Альгинаты | Нетканая повязка, созданная на основе морских водорослей. При контакте с экссудатом превращается в гель. |
Комбинация гидрогелей и гидрополиперов | Содержат волокна с высокой абсорбирующей способностью, посредством которых экссудат отводится от раны. |
Повязки, содержащие антибиотики и антисептики | Повязки, способные постепенно отдавать в рану содержащиеся противомикробные препараты. |
Комбинированные и импрегнированные повязки | Марлевые и нетканые повязки, импрегнированные солями цинка или антисептиками. |
Пены (губчатые повязки) | Пенообразующие растворы полимеров, впитывающая способность зависит от толщины повязки, атравматичные. |
Коллагенсодержащие повязки | Повязки на основе свиного, бычьего, человеческого коллагена с добавлением окисленной целлюлозы или альгината. |
Повязки на различных стадиях раневого процесса
Стадия раневого процесса | Цель использования перевязочного средства | Вид повязки |
Экссудация и воспаление | Гемостаз Очищение раны Предотвращение инфицирования | Альгинаты Альгинаты с антисептиком Нейтральные атравматические Атравматические с антисептиком Нетканые абсорбирующие Коллагенсодержащие |
Пролиферация и формирование грануляций | Контроль экссудации Поддержание влажной среды в ране Предотвращение инфицирования | Нейтральные атравматические Атравматические с антисептиком Гидроколлоидные (только при сохраненном артериальном кровотоке!!!) Гидрогели Аморфные гидрогели Пены Комбинация гидрогелей и гидрополимеров Коллагенсодержащие |
Эпителизация | Защита формирующегося эпителия | Нейтральные атравматические Пленки |
- Противопоказано использование мазевых повязок у лиц с нейроишемической формой синдрома диабетической стопы.
Класс рекомендаций II (уровень доказанности В)
- Рекомендовано применение терапии отрицательным давлением (ТОД) при обширных, глубоких, обильно экссудирующих неинфицированных ранах.
Класс рекомендаций II (уровень доказанности В)
Комментарии:
Эффектами локального отрицательного давления являются: обеспечение влажной среды в ране и удаление избыточного экссудата, стимуляция заживления, сокращение размеров раны, усиление локальной гемодинамики, сокращение перираневого отека, стимуляция формирования качественной грануляционной ткани, уменьшение бактериальной обсемененности, деформация раневого ложа, усиление эффекта медикаментозной терапии. Данный вид местного лечения может применяться как с целью подготовки раны к пластическому закрытию, так и для достижения заживления раны вторичным натяжением. С точки зрения обеспечения наиболее эффективного заживления наиболее оптимально применение отрицательного давления в значениях от -80 до -120 мм.рт.ст. Использование терапии отрицательным давлением противопоказано при наличии необработанного гнойного очага, в том числе при флегмоне, выраженной ишемии конечности, неконтролируемом остеомиелитическом процессе, неадекватно проведенной хирургической обработке раны с сохранением некротизированных тканей, наличии некомпенсированных коагулопатий, злокачественном новообразовании в ране, аллергии на компоненты набора для терапии отрицательным давлением. При вакуум-терапии у больного с СДС необходимо помнить, что ее использование целесообразно только после полноценной хирургической обработки раневого дефекта, контроля инфекции путем назначения системной антибактериальной терапии и коррекции имеющейся ишемии. Проведение терапии требует адекватной разгрузки пораженной конечности.
- Рекомендовано применение ростовых факторов для лечения обширных ран. В настоящее время для лечения ран используют препараты ростовых факторов (рекомбинантного человеческого тромбоцитарного фактора роста, рекомбинантного человеческого эпидермального фактора рост), продолжаются исследования препаратов рекомбинантного фактора роста фибробластов.
Класс рекомендаций II (уровень доказанности С)
Антибактериальная терапия
- Рекомендуется использовать системную антибактериальную терапию только при активном инфекционном процессе, подтвержденном не только клинически, но и лабораторно.
Класс рекомендаций I (уровень доказанности А)
Комментарии:
Недопустимо применение антибиотиков, обладающих нефротоксическим действием, у больных сахарным диабетом и СДС.
При активном инфекционном процессе (фебрильная лихорадка, лейкоцитоз, гнойный раневой экссудат, гиперемия и гипертермия мягких тканей пораженной области) показано проведение системной антибактериальной терапии с учетом характера и чувствительности микрофлоры.
- Рекомендовано проводить оценку азотовыделительной функции почек (по скорости клубочковой фильтрации, СКФ) при выборе антибактериального препарата.
Класс рекомендаций I (уровень доказанности В)
Комментарии:
При СКФ < 45 мл/мин/1,73 м2 доза антибактериального препарата должна быть редуцирована. Пациентам даже с начальными проявлениями диабетической нефропатии (на стадии микроальбуминурии) абсолютно противопоказаны препараты из группы аминогликозидов (гентамицин, тобрамицин, амикацин, нетилмицин и др.), амфотерицин В и некоторые цефалоспорины первого поколения.
Консервативное лечение нейро-ишемической формы синдрома диабетической стопы
Лечебно-профилактические мероприятия должны включать коррекцию липидного спектра, нормализацию артериального давления, НbА1с и гликемии в соответствии с индивидуальными целевыми значениями.
При наличии признаков критической ишемии консервативное лечениенеэффективно! Больной в обязательном порядке должен быть направлен в отделение сосудистой хирургии. Решение вопроса об ампутации конечности следует принимать только после ангиографического исследования и/или консультации ангиохирурга.
- Рекомендовано настаивать на отказе от курения всех пациентов с нейроишемической и ишемической формами синдрома диабетической стопы.
Класс рекомендаций II (уровень доказанности В)
Комментарии:
Отказ от курения является обязательным.
- Рекомендовано назначение постоянной антиагрегантной терапии после выполнения реваскуляризации нижней конечности.
Класс рекомендаций I (уровень доказанности В)
Комментарии:
Лечебная стратегия консервативной терапии КИНК направлена на восстановлении кровотока пораженной конечности, приостановление процесса формирования трофических язв и предотвращение потери конечности. Больные с минимальными трофическими изменениями или в отсутствие последних, с сопутствующей патологией, не допускающей проведения реваскуляризации, должны быть пролечены консервативно.
- При невозможности выполнения реваскуляризирующего вмешательства показано назначение препаратов простагландинового ряда.
Класс рекомендаций II (уровень доказанности В)
Комментарии:
В проспективных клинических исследованиях ни один из этих методов лечения не был адекватно изучен, не доказано их влияние на благоприятный прогноз в отношении сохранения конечности.
Принцип разгрузки нижних конечностей у лиц с СДС
- Рекомендуется использовать максимальную разгрузку пораженной конечности в терапии трофических язв у пациентов как с нейропатической, так и с ишемической и нейро-ишемической формами синдрома диабетической стопы.
Класс рекомендаций 1 (уровень доказанности В)
Комментарии:
Возможными методами разгрузки являются разгрузочный полубашмак, индивидуальная разгрузочная повязка и костыли. Адекватное использование кресла – каталки не всегда возможно, особенно в амбулаторных условиях.
- Рекомендуется использование Индивидуальной разгрузочной повязки (ИРП, в зарубежной литературе Total Contact Cast). для разгрузки пораженной зоны стопы.
Класс рекомендаций I (уровень доказанности А)
Комментарии:
В качестве альтернативы ИРП возможно применение ортопедического аппарата (ортеза) или тутора с пневмофиксацией голеностопного сустава (diabetic walker). Использование ИРП противопоказано при свищевой форме остеомиелита, критической ишемии нижней конечности, гангрене; неэффективно при поражениях пяточной кости и голеностопного сустава. В этих случаях показано использование ортеза. Кроме того, пациенту должна быть разъяснена необходимость ограничения ходьбы.
Хирургическая обработка
- Рекомендовано выполнять первичную хирургическую обработку раны у больных СДС в качестве важнейшего компонента комплексной терапии раневой инфекции.
Класс рекомендаций I (уровень доказанности В)
Комментарии:
Важнейшим аспектом лечения трофических язв у больных с синдромом диабетической стопы служит контроль раневой инфекции. Первым этапом является полное удаление некротизированных и нежизнеспособных тканей хирургическим методом (уровень доказанности 1В). Могут быть использованы как классический метод хирургической обработки, так и современные технологии (гидрохирургическое оборудование, ультразвуковая кавитация).
- Рекомендовано, чтобы при нейропатической форме СДС хирургическая обработка (ХО) всегда должна носила радикальный характер.
Класс рекомендаций I (уровень доказанности В)
Комментарии:
При поверхностных поражениях (Wagner 1, 2) объем ХО заключается в удалении некротизированных мягких тканей, удалении (при наличии) окружающего язву гиперкератоза, тщательной ревизии полсти дефекта на предмет наличия дополнительных карманов и затеков. При более глубоком поражении (Wagner 3,4) обязательно выполнять резекцию пораженных частей скелета стопы. Объем резекции в данном случае определяется как клиническими, так и рентгенологическими методами (рентгенография, фистуллография, компьютерная томография).
Хирургическое лечение
- Рекомендовано выполнять первичную обработку инфицированной раны у больных с нейроишемической и ишемической формой синдрома диабетической стопы в максимально ранние сроки, которые определяются тяжестью общего состояния пациента, уровнем локальной ишемии конечности.
Класс рекомендаций I (уровень доказанности В)
Комментарии:
Не рекомендуется выполнять радикальную хирургическую обработку раны до реваскуляризации пораженной конечности у пациентов с нейроишемической и ишемической формой СДС.
- Рекомендовано проведение реваскуляризации пораженной конечности одним из доступных методов первым этапом комплексного хирургического лечения, а далее заниматься лечением гнойно-некротического очага на стопе.
Класс рекомендаций I (уровень доказанности А)
- Рекомендуется выполнять нерадикальную хирургическую обработку раны до реваскуляризации только в случае тяжелого инфекционного поражения (гангрена, флегмона).
Класс рекомендаций II (уровень доказанности С)
Комментарии:
При наличии флегмоны или влажной гангрены на фоне критической ишемии стопы хирургическая обработка выполняется до реваскуляризации, но она не носит радикальный характер. Ее объем в этом случае включает вскрытие и дренирование гнойного очага.
- Рекомендовано проводить радикальную хирургическую обработку только после адекватной реваскуляризации.
Класс рекомендаций II (уровень доказанности С)
Комментарии:
Возможно использование хирургического, механического, ультразвукового методов обработки раны или их комбинации. Метод выбирается индивидуально, исходя из состояния раны, общего состояния больного, возможностей клиники. После проведения обработки рана должна быть закрыта стерильной атравматичной повязкой. В процессе лечения может возникнуть необходимость в повторном проведении обработки раневого дефекта.
- Рекомендовано промывать рану перед каждой сменой повязки достаточным количеством (20-50 мл в зависимости от размера) стерильного физиологического раствора температурой 25-28 гр.С.
Класс рекомендаций II (уровень доказанности В)
- Рекомендовано проведение бактериологического исследование раны при замедлении процессов заживления.
Класс рекомендаций II (уровень доказанности В)
Комментарии:
В случае проведения адекватной обработки раневого дефекта, эпителизация должна начаться в течение 2 недель, при условии соблюдения оптимального режима разгрузки пораженной области. Если этого не произошло, показано проведение бактериологического исследования тканей раны. Дальнейшие терапевтические мероприятия будут зависеть от результатов исследования. При выявлении содержания микробных тел более 1х106 на грамм ткани показана повторная хирургическая обработка раневого дефекта и местное использование антисептика. При достижении бактериального баланса (содержания микробных тел ≤ 1х105) применение антисептика должно быть прекращено во избежание цитотоксического эффекта и бактериальной резистентности. В качестве антисептика не должны использоваться спиртсодержащие жидкости, растворы кислот и щелочей, красящие вещества.
- Рекомендовано хирургическое лечение при выявлении остеомиелита (удаление пораженной кости в рамках малой ампутации, секвестрэктомии или резекции сустава) с последующей антибактериальной терапией в течение 2-4 недель.
Класс рекомендаций 2 (уровень доказанности В)
Комментарии:
Если хирургическое лечение невозможно, показана антибиотикотерапия длительностью не менее 4-6 недель без удаления пораженной кости.
- Рекомендовано выполнение пластического закрытия раны местными тканями или аутодермопластики после заполнения раны здоровой грануляционной тканью.
Класс рекомендаций 2 (уровень доказанности С)
Комментарии:
Рекомендуется регулярно последовательно документировать состояние раны (локализация, размеры, раневое дно, отделяемое, состояние окружающей кожи, выраженность болевого синдрома) и определение скорости заживления и оценки эффективности лечения.
- Рекомендован пересмотр тактики лечения в том случае, если раневой дефект за 4 недели не сократился на 40 %.
Класс рекомендаций 2 (уровень доказанности С)
- Рекомендована срочная консультация ангиохирурга всем пациентам с выявленной критической ишемией конечности. Совместно с ним должен быть определен объем необходимых диагностических процедур и тактика дальнейшего лечения.
Класс рекомендаций I (уровень доказанности С)
Комментарии:
Критическая ишемия конечности у пациента с сахарным диабетом – показание к экстренной госпитализации в хирургический стационар.Показаниями к ангиохирургическому вмешательству (хирургическая реваскуляризация, рентгеноэндоваскулярная реваскуляризация, гибридные операции) являются незаживающие язвенные дефекты на фоне ишемии конечности, ишемическая боль в покое. При наличии гнойно-некротического очага его первичная санация должна быть выполнена до ангиохирургического вмешательства.
- Рекомендовано проводить профилактику контрастиндуцированной нефропатии у всех пациентов с СД в периоперационном периоде. Для этого накануне вмешательства и после его проведения пациентам группы риска (хроническая болезнь почек 2 ст. и выше) нужно отменить метформин, петлевые диуретики и ввести 1000 мл физиологического раствора внутривенно капельно.
Класс рекомендаций II (уровень доказанности B)
Источник
