Синдром диабетической стопы клинические проявления
Под инфицированностью подразумевается лабораторное определение вида микрофлоры и клинические проявления воспаления.
Степень ишемии определяется по Покровскому-Фонтейну в случае наличия стенозов и окклюзий магистральных артерий.
Особое внимание необходимо уделять пациентам с атероматозом (55-64% больных с диагнозом «СД»). Атероматоз (развитие атеросклеротической бляшки) повреждает артериальные сосуды различного калибра: стенозы и окклюзии сосудов. Течение атероматоза в основном тяжёлое и имеет несколько особенностей:
- Поражаются дистальные отделы ноги (задняя и передняя большеберцовая, а тыльная артерия стопы) симметрично артериям обеих ног и на разных уровнях. Причём эти нарушения проявляются у людей более раннего возраста, по сравнению с пациентами без сахарного диабета.
- Самостоятельно (т. е. без механического воздействия и травм или при незначительном воздействии) возникает некроз тканей и формируются трофические язвы. Это связано с тем, что в капиллярную сеть стопы через магистральные артерии кровь поступает в недостаточном количестве и при значительном нарушении микроциркуляции происходит некроз не только кожи, но и мышц, сухожилий. Результат — гангрена, причём чаще влажная чем сухая.
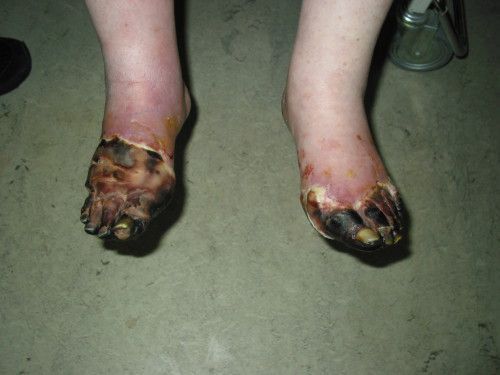
На фоне снижения чувствительности, боль от микротравм и потертостей не ощущается пациентом. Даже язва под сухим струпом на подошвенной поверхности стопы может остаться незамеченной длительное время. Дном язвы могут быть кости и сухожилия.
Самыми драматичным последствием СД и СДС является ампутация конечности на различных уровнях:
- малая ампутация — в пределах стопы;
- высокая ампутация — на уровне голени и бедра.
Также возможен летальный исход больного по причине гнойно-некротического процесса (сепсис или ТЭЛА).
Диагноз «СДС» устанавливается при первом хирургическом осмотре. Проводится дифференциальная диагностика между нейропатической и ишемической стопой.
Отсутствие боли в области язвы — один из характерных признаков нейропатической ДС.
Также необходимо отличать трофические расстройства от чувства онемения и зябкости: «носки», «чулки» до отсутствия всех видов чувствительности.
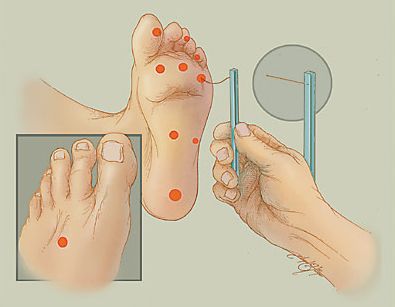
Для определения расстройства чувствительности, кроме градуированного камертона, можно использовать электронные инструменты: биотензиометр или нейротензиометр.
При триплексном сканировании артерий нижних конечностей выявляется:
- утолщение и кальциноз периферических артерий (синдром Менкеберга);
- изменение скорости кровотока — подтверждает ишемический характер СДС.
На практике достаточно описать вид тканей в области язвы на подошвенной поверхности стопы, головок плюсневых костей или ногтевых фаланг пальцев стоп.
Лечением диабетической стопы в большинстве случаев занимаются врачи-хирурги, однако также рекомендуются консультации таких врачей, как ортопед, травматолог, невролог, сосудистый хирург, дерматолог и подиатр.
На практике терапевт, эндокринолог или хирург устанавливает диагноз «Диабетическая стопа». На основании жалоб пациента, объективных и локальных данных врач назначает консультацию «узкого» специалиста и лечение.
Принципы лечения СДС:
- комплексный подход;
- отказ от самолечения;
- своевременное обращение к врачу — промедление в лечении может стать причиной ампутации или летального исхода пациента.
Недостаточно корригируемый уровень глюкозы в крови поддерживает высокую активность микроорганизмов в области язвенного дефекта, а углубление воспалительного процесса тканей в области язвы приводит к увеличению уровня глюкозы крови. Таким образом возникает «порочный круг» СДС: гипергликемия – инфекционный процесс – гипергликемия.
Постоянный контроль показателей крови и коррекция лечебных процедур более эффективны в стационарных условиях.
Пациентов с СДС в 80% случаев госпитализируют в хирургический стационар. Показаниями для этого служат:
- системные проявления инфекции (лихорадка, лейкоцитоз и др.);
- необходимость в коррекции глюкозы крови и ацидоза;
- клинические признаки ишемии;
- наличие глубокой и/или быстро прогрессирующей инфекции, некротического участка на стопе или гангрены;
- необходимость экстренного хирургического вмешательства или обследования;
- невозможность самостоятельного выполнения назначений врача или домашнего ухода.
Медикаментозное лечение
Существует несколько видов препаратов, применяемых при консервативном лечении СДС:
- инсулинотерапия;
- ангиопротекторы:
- замедляют образование фермента гиалуронидазы или подавляют активность ее производных;
- обладают антибрадикининовым свойством;
- способствуют угнетению агрегации тромбоцитов;
- активируют процесс образования мукополисахаридов в стенках капилляров;
- нормализуют проницаемость стенок сосудов;
- регулируют сосудистый тонус, восстановливают функции эндотелия, уменьшают оксидативный стресс и воспалительную реакцию;
- антиагреганты — ацетилсалициловая кислота («Аспирин», «Тромбо АСС», «КардиАСК», «Тромбопол») — подавляют активность циклооксигеназы, фермента, усиливающего реакции синтеза тромбоксана (фактора склеивания тромбоцитов);
- антидепрессанты и противосудорожные препараты;
- антибиотики — применяются на основании лабораторного анализа отделяемого из язвы и классификации инфекционных осложнений у пациентов с СДС по тяжести процесса.
- препараты, влияющие на обмен веществ — тиоктовая кислота и комплекс витаминов:
- ускоряют распространение импульсов по нервным волокнам;
- нормализуют кровообращение в тканях;
- избавляют от дефицита клеточных ферментов;
- выводят токсины из организма.
Эффективность всего комплекса медикаментозной терапии инфекции у пациентов с СДС по разным авторам составляет:[1][2][3][4]
- 80-90% при лёгкой и средней тяжести заболевания;
- 60-80% при тяжёлом течении.
Хирургическое лечение СДС
Оперативное вмешательство показано в следующих случаях:
- опасность распространения процесса от дистальных отделов конечности к проксимальным при условии неэффективной медикаментозной терапии;
- при ограничении положительного эффекта выраженной сухой гангреной части стопы или пальцев.
Хирург выбирает тактику проведения оперативного вмешательства исходя из клинической картины и формы инфицированности.
Физиотерапевтические методы лечения
Данный метод лечения предполагает ограниченное индивидуальное применение.
Физиотерапия часто проводится на стадии реабилитации после хирургического лечения. Она предполагает:
- нормализацию всех видов обмена веществ в организме и в тканях непосредственно;
- снижение уровня глюкозы в крови;
- нормализацию уровня иммунореактивного инсулина в крови;
- стимуляцию кровообращения и снижение воздействия антагонистов инсулина;
- снятие болей при ангиопатии и нейропатии.
К методам физиотерапии относятся:
- магнитотерапия — непосредственно влияет на обмен веществ при нейропатической форме ДС, так как магнитное поле обладает иммуно-стимулирующим, трофико-регуляторным и анестезирующим действием, укрепляя сосудистую стенку.
- УВЧ, теплотерапия;
- СМТ-терапия;
- светолечение;
- фонофорез.
Также лечение СДС предполагает:
- соблюдение специальной диеты;
- выполнение лечебной гимнастики;
- уход за кожей.
Неблагоприятному сценарию развития болезни способствуют следующие факторы:
- системные проявления инфекции;
- тяжёлые нарушения периферического кровотока в конечности;
- остеомиелит;
- некротические участки и гангрена;
- отсутствие квалифицированной хирургической помощи;
- распространение инфекции на более проксимальные отделы конечности.
Рецидивы в 20-30%, по большей части, характерны для пациентов с остеомиелитом.
Более 65% всех ампутаций проводится при диабетической стопе, однако своевременная профилактика и полноценное лечение может сберечь минимум 80% конечностей.
Своевременная диагностика и профилактика сахарного диабета за последнее десятилетие позволили уменьшить число ампутаций при СДС почти на 50%. Летальные исходы после ампутаций при СДС остаются на уровне 25-28%. Но при этом реальное количество больных СД в 3-4 раза выше, так как многие и не подозревают о том, что больны. Вероятность выявить таких больных во время предварительных и периодических медицинских осмотров очень велика.
Применяемая методика диспансеризации, неформальный подход к интерпретации анализов крови при периодических и предварительных медицинских осмотрах позволяет врачу-специалисту вовремя заподозрить нарушение углеводного обмена, а значит вовремя предотвратить развитие тяжёлых осложнений при сахарном диабете.
В качестве профилактики СДС, особенно людям с сахарным диабетом, необходимо:
- следить за уровнем сахара в крови;
- заниматься лечением СД;
- стараться не ходить босиком;
- носить ортопедическую обувь;
- не удалять появляющиеся мозоли;
- отказаться от вредных привычек (в частности, курения);
- избегать ожогов и переохлаждения стоп;
- ежедневно осматривать стопы для своевременного обнаружения трещин, шелушения и других признаков.
-
Аметов А.С. Сахарный диабет 2 Типа: проблемы и решения. — М.: ГЭОТАР-Медиа, 2012. -
Майоров А.Ю., Суркова Е.В. Сахарный диабет1 Типа. — М.: Перспектива, 2007. -
Бреговский В.Г., Зайцев А.А. Поражение нижних конечностей при сахарном диабете. — М., 2004. -
Дедов И.И., Удовиченко О.В., Галстян Г.Р. Диабетическая стопа // Практическая медицина. — М., 2005. -
Славин Л.Е., Годжаев Б.Н., Анчикова Л.И. Синдром диабетической стопы // Практическая медицина. — 2008. -—№ 27. — С. 54-57. -
Wagner FW. A classification and treatment program for diabetic, neuropatic and dysvascular foot problems. // In The American Academy of Ortopaedic Surgeons instructional course lectures. — St. Louis. — Mosby Year Book. — 1979. — P. 143-165. -
Оболенский В.Н., Семенова Т.В., Леваль П.Ш., Плотникова А.А. Синдром диабетической стопы в клинической практике // Русский медицинский журнал. — 2010. — № 2. — С. 45. -
Armstrong DG, Lavery LA, Harkless LB: Validation of a diabetic wound classification system. Diabetes Care 21: 855-859,1998. -
Храмилин В.Н., Демидова И.Ю. Синдром диабетической стопы: Методическое пособие для самоподготовки слушателей циклов усовершенствования врачей. — М., 2004. — 54 с.
Источник
27 января 20201466,2 тыс.
У пациентов с сахарным диабетом достаточно часто возникают различные патологические изменения стоп, причем даже обычные проблемы (например, мозоли или трещины) могут привести к серьезному осложнению — синдрому диабетической стопы (язва на стопе, гангрена стопы).
Причины поражения стоп
Основными причинами развития поражений стоп при сахарном диабете являются:
- Повреждение периферических нервных волокон — нейропатия («нейро» — нерв, «патия» — болезнь), которое приводит к снижению периферической чувствительности.
- Нарушение кровотока в артериях ног вследствие атеросклероза (чаще встречается при сахарном диабете 2-го типа).
- Деформация свода стопы.
1. Периферическая нейропатия
С одной стороны, симптомами периферической нейропатии могут быть боль, ощущение ползания мурашек, судороги, с другой — пораженные нервные волокна теряют чувствительность к боли, теплу и холоду, давлению.
Это значит, что вы можете не почувствовать травму: например, вы можете не заметить инородный предмет в ботинке или ожог при согревании ног около камина или батареи до тех пор, пока уже не образуется рана.
2. Деформация пальцев и свода стопы
Если у вас есть какие-либо изменения: «косточки», плоскостопие, деформация пальцев — спросите своего врача, где можно заказать или приобрести ортопедическую обувь. Ношение индивидуальной ортопедической обуви — обязательная профилактика возникновения язв стопы.
3. Снижение кровотока в артериях нижних конечностей (атеросклероз артерий нижних конечностей).
Основными причинами развития атеросклероза при сахарном диабете являются:
- плохой гликемический контроль;
- высокое артериальное давление;
- атерогенные нарушения липидного спектра (дислипидемии);
- курение.
Таким образом, для профилактики развития атеросклероза надо контролировать все эти факторы.
Основным клиническим симптомом атеросклероза артерий нижних конечностей является возникновение боли при ходьбе — так называемая перемежающаяся хромота, которая проходит через некоторое время после остановки. Если у вас есть этот симптом, необходимо незамедлительно отказаться от курения. Даже при большом «стаже» курильщика отказ от курения окажет благоприятный эффект на состояние здоровья.
Также может быть необходимо регулярно принимать препараты, контролирующие артериальное давление и снижающие уровень атерогенных липидов в крови. В некоторых случаях могут быть эффективны препараты, улучшающие периферический кровоток. Выбрать медикаментозное лечение поможет ваш лечащий врач.
При плохом кровообращении ваши ноги могут постоянно мерзнуть. Помните, что нельзя согревать ноги на батарее, у открытого огня, парить в горячей воде — это может привести к образованию ожогов и язвенных дефектов из-за нейропатии, то есть вы не будете чувствовать высокую температуру. Лучший способ согреть ноги — носить теплые носки.
Факторы, провоцирующие поражения стоп
1. Повреждения кожи
Кожа при сахарном диабете становится очень сухой, что может привести к ее шелушению и появлению трещин. Все дело в том, что поражаются нервные волокна, отвечающие за водный и липидный баланс кожи. Повреждения заживают длительно, а кроме того, могут инфицироваться. Вероятность этого особенно велика при высоком уровне глюкозы в крови.
Для профилактики трещин и шелушения после ванны ноги тщательно вытирают, уделяя особое внимание межпальцевым промежуткам. Для предотвращения появления трещин необходимо мазать подошвы и пятки увлажняющим кремом, при этом нельзя втирать крем в межпальцевые промежутки.
2. Мозоли и натоптыши
При сахарном диабете мозоли встречаются гораздо чаще и нарастают гораздо быстрее, чем у остальных людей. Это обусловлено деформацией пальцев и свода стопы, а также перераспределением зон высокого давления. Таким образом, мозоли могут являться свидетельством того, что вам необходимы ортопедические «вкладыши» и стельки или ортопедическая обувь.
Если своевременно не удалять мозоли, то они будут трескаться и инфицироваться, приводя к развитию язвенных дефектов. Однако самим удалять большие и старые мозоли опасно. Лучше обратиться в кабинет «Диабетической стопы», где опытный персонал при помощи специального аппарата обработает вам ноги.
Ежедневная обработка натоптышей и мозолей с помощью пемзы поможет предотвратить их нарастание, причем лучше всего использовать пемзу после душа или ванны, пока кожа еще влажная.
Ни в коем случае нельзя пользоваться бритвенными лезвиями или терками, а также какими-либо химическими растворами — это может привести к повреждению или ожогам и дальнейшему инфицированию. После обработки мозолей пемзой необходимо смазывать их кремом.
Синдром диабетической стопы
Иногда пациенты говорят: «У меня диабетическая стопа», подразумевая, что так называется нога при сахарном диабете. На самом деле синдром диабетической стопы — это очень серьезное осложнение сахарного диабета, проявляющееся наличием язвы на стопе.
Язвенные дефекты чаще всего образуются в местах наибольшего давления: головки плюсневых костей, межфаланговые сочленения при деформации пальцев. Язвенные дефекты на боковых поверхностях стоп чаще всего свидетельствуют о тесной обуви.
Даже если язва никак вас не беспокоит, вы немедленно должны проконсультироваться с вашим лечащим врачом или врачом кабинета «Диабетическая стопа», поскольку язва может быть или стать инфицированной, что приведет к воспалению и может закончиться потерей ноги.
В зависимости от состояния вашей язвы, врач:
- может провести рентгенографию стопы, чтобы убедиться, что не повреждены кости стопы;
- проведет необходимую обработку язвенного дефекта, удалив некротизированные (омертвевшие) и инфицированные ткани, а также наложит повязку. Возможно, будет необходимо регулярно приходить на перевязки в кабинет «Диабетической стопы» или пройти стационарное лечение;
- может взять посев из раны для определения микроорганизма, вызвавшего воспаление и подбора антибиотика;
- порекомендует вам наиболее эффективный способ разгрузки поврежденной конечности — это может быть специальная обувь или каст (специальный полимеррный фиксатор наподобие гипса). Разгрузка имеет принципиальное значение для заживления: продолжение ходьбы с опорой на поврежденную ногу только увеличит зону поражения;
- в случае плохого кровотока в ноге направит вас к сосудистому хирургу для консультации по поводу восстановления кровотока;
- произведет необходимые изменения в терапии, поскольку для оптимального заживления язвенного дефекта необходим хороший гликемический контроль.
После заживления язвенного дефекта вы должны соблюдать правила ухода за ногами и при необходимости носить ортопедическую обувь.
Как сохранить стопы здоровыми
1. Регулярно осматривайте стопы
- Ежедневно осматривайте стопы, уделяя особое внимание участкам между пальцев и вокруг пяток, можно для этой цели использовать зеркало;
- Если у вас плохое зрение — попросите помочь родственников;
- Проверяйте температуру и цвет кожи;
- Если вы заметили вросший ноготь, рану, изменение цвета — обязательно сообщите об этом вашему лечащему врачу.
2. Поддерживайте стопы в чистоте
- Мойте ноги ежедневно;
- Для мытья ног используйте только теплую воду (35 С). Воду можно проверить термометром или локтем. Длительность ванны не более 3-5 минут;
- После ванны тщательно вытирайте ноги, уделяя особое внимание межпальцевым промежуткам;
- Для предотвращения появления трещин необходимо мазать подошвы и пятки увлажняющим кремом. Врач порекомендует вам подходящий крем;
- Нельзя втирать крем в межпальцевые промежутки — это может способствовать развитию грибковой инфекции;
- Ежедневно меняйте носки, чулки или колготки.
3. Обработка стоп, подстригание ногтей на ногах
- Ногти подпиливайте прямо (без закругления углов) пилкой;
- Для удаления натоптышей или сухих мозолей используйте пемзу (ни в коем случае нельзя использовать бритвенные лезвия, терки, ножи );
- Если вы ходите делать педикюр в салон, предупредите мастера, что у вас сахарный диабет и расскажите, как надо подпиливать ногти и удалять мозоли/ натоптыши;
- Целесообразно обрабатывать ноги в кабинете «Диабетической стопы», где специалисты проведут профессиональную обработку.
4. Ношение обуви
- Ежедневно проверяйте обувь на наличие инородных предметов, порвавшейся стельки, грубых швов и т.п.;
- Носите плотно прилегающие, но не тесные носки. Тесные носки будут препят- ствовать нормальному кровообращению, слишком свободные — скатываться в складки и натирать ноги. Кроме того, носите носки и колготки без грубого шва в области пальцев;
- Не носите открытую обувь или сандалии, особенно если у вас нарушена чув- ствительность (есть нейропатия);
- Обувь должна быть удобной, устойчивой, на низком каблуке, из мягкой кожи без швов;
- Если у вас есть деформация стоп, «косточки» и т.д. — необходимо носить орто- педическую обувь или стельки.
5. Покупка обуви
- Всегда выбирайте обувь в соответствии с размером вашей ноги (при снижении чувствительности вы можете склоняться к покупке более тесной обуви);
- Убедитесь, что новые туфли имеют соответствующую ширину и подъем, доста- точно места вокруг пальцев;
- Проверьте обувь на наличие внутренних швов — выступающие швы могут натирать;
- Если ваши ноги деформированы, вам необходима индивидуальная ортопе- дическая обувь.
6. Контроль температуры
- Если у вас есть снижение чувствительности есть опасность не заметить пере- грева;
- Не грейте ноги около камина, батареи, с помощью грелки, не прикладывайте их к обогревателю;
- Лучше надевать носки или отапливать всю комнату, чем согревать только ноги;
- Не ходите босиком нигде (в том числе на пляже и в бане);
- Измеряйте температуру воды перед принятием ванны.
Что делать нельзя?
- Надевать обувь на босую ногу;
- Пользоваться ножницами для педикюра и бритвами для удаления мозолей;
- Носить заштопанные носки и колготы;
- Пользоваться средствами от мозолей, бородавок, вросших ногтей.
Что делать, если вы поранились?
- Обработайте рану перекисью водорода или антисептиками;
- Наложите стерильную повязку;
- Не используйте спиртсодержащие растворы — они ухудшают заживление, могут вызвать ожог и скрыть процессы воспаления в ране за счет окрашивания;
- Если у раны изменился цвет и запах, появилось отделяемое обязательно обратитесь к врачу.
Как часто необходимо посещать врача?
- Посещайте специалиста по синдрому диабетической стопы не реже 1 раза в год
- Придите на прием к врачу при возникновении повреждений стоп;
- Показывайте ноги врачу-эндокринологу при каждом плановом посещении.
Резюме
Что нужно знать о поддержании стоп в здоровом состоянии?
- Ежедневно осматривайте стопы, уделяя особое внимание участкам между пальцев и вокруг пяток , можно для этой цели использовать зеркало.
- Если вы заметили вросший ноготь, рану, изменение цвета — обязательно сообщите об этом вашему леча- щему врачу или придите к нему на прием.
- Показывайте вашему врачу ноги при каждом посещении.
- Как минимум раз в год приходите на осмотр в кабинет «диабетическая стопа».
- Ежедневно проверяйте обувь на наличие инородных предметов, порвавшейся стельки и так далее.
- Для мытья ног используйте только теплую воду (35 С). Воду проверяйте термометром или локтем. Длительность ванны не более 3-5 минут.
- После ванны тщательно вытирайте ноги, уделяя особое внимание межпальцевым промежуткам.
- Для удаления натоптышей или сухих мозолей используйте пемзу (ни в коем случае нельзя использовать бритвенные лезвия, терки, ножи и т.д.). Ногти подпиливайтея прямо (без закругления углов) пилкой.
- Для предотвращения появления трещин необходимо мазать подошвы и пятки жирным кремом, при этом нельзя втирать крем в межпальцевые промежутки.
- Обувь должна быть удобной, устойчивой, на низком каблуке, из мягкой кожи без швов. Если появляются деформации стоп, «косточки» и т.д. — необходимо носить ортопедическую обувь или стельки.
- Нигде не ходите босиком (в том числе на пляже).
- Из-за опасности ожога ног не грейте их около камина, батареи, с помощью грелки, лучше наденьте теплые носки.
- Если вы курите — откажитесь от курения.
Оригинал статьи: https://shkoladiabeta.ru/school/sd2/urok-11/
Если у вас остались вопросы или возникли новые, вы можете задать их нашим специалистам по ссылке или в комментариях. Всегда рады вам помочь.
Источник
