Синдром диабетической стопы что это такое
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 28 августа 2017;
проверки требуют 11 правок.
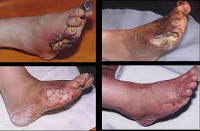
Синдро́м диабети́ческой стопы́ (диабети́ческая стопа́, англ. diabetic foot) — комплекс анатомо-функциональных изменений, развивающихся на фоне диабетической нейропатии, микро- и макроангиопатии, остеоартропатии, способствующих повышенной травматизации и инфицированию мягких тканей стопы, развитию гнойно-некротического процесса и в запущенных случаях ведущий к ампутации[1]. Синдром диабетической стопы собирательное понятие, объединяющее группу поздних осложнений сахарного диабета, при которых развиваются патологические изменения стоп больного в виде гнойно-некротических процессов, язв и костно-суставных поражений, возникающие на фоне специфических изменений периферических нервов, сосудов, кожи и мягких тканей, костей и суставов. В ряде случаев понятие «диабетическая стопа» как самостоятельная нозологическая форма не используется, а указываются составляющие её заболевания (абсцесс, флегмона, гангрена и другие).
Актуальность[править | править код]
Синдром диабетической стопы является основной причиной ампутаций конечностей при сахарном диабете. Поражены около 8-10 % больных сахарным диабетом, а 40-50 % из них могут быть отнесены в группы риска. В 10 раз чаще синдром диабетической стопы развивается у лиц со вторым типом сахарного диабета. По меньшей мере, у 47 % больных лечение начинается позднее возможного. Результатом являются ампутации конечностей, увеличивающие смертность больных в 2 раза и повышающие дальнейшую стоимость лечения и реабилитации больных в 3 раза. Совершенствование тактики диагностики, диспансеризации, лечения больных позволяют снизить частоту ампутаций у больных на 43-85 %.
Синдром диабетической стопы развивается у большинства больных сахарным диабетом 1 типа к 7-10 годам с начала болезни[источник не указан 2890 дней], у больных сахарным диабетом 2 типа может иметь место с начала заболевания. В 85 % случаев представлен язвами стоп разной тяжести. По оценкам исследований, частота проявления патологии в сообществе больных диабетом, в течение жизни составляет около 15% и может достигать пикового значения в 25%.[2]
Классификация[править | править код]
По форме
- Нейропатическая форма. Проявляется деструктивным процессом на стопе на фоне диабетической полиневропатии
- Нейроишемическая форма. Имеет место на фоне диабетической ангиопатии
- Остеоартропатическая форма
- Острая стадия
- рентген-негативный период
- рентген-позитивный период
- Подострая стадия
- Хроническая стадия
- Острая стадия
По наличию осложнений
- Хроническая критическая ишемия конечности
- Язва, локализация, степень по Вагнеру (1-5)
- Синдром Менкеберга
- Патологический перелом
- Деформация стопы
Группы риска[править | править код]
Примерно 40-50 % больных сахарным диабетом относятся к группам риска. Критериями отнесения больного в группу риска по синдрому диабетической стопы являются:
- явления периферической нейропатии,
- отсутствие пульса на артериях стоп,
- деформация стопы,
- выраженные гиперкератозы стопы,
- наличие язв, гнойно-некротических процессов, ампутаций в анамнезе.
Принято выделять три группы риска:
- I. Чувствительность сохранена во всех точках, пульсация на артериях стопы хорошая. Обследуются ежегодно.
- II. Чувствительность снижена, отсутствует дистальный пульс, имеются деформации. Обследуются раз в ½ года.
- III. В анамнезе — язвы и/или ампутации на стопе, значительная нейропатия. Обследуются раз в 3 месяца.
Обследование[править | править код]
В обследовании больных с диабетической стопой применяется мультидисциплинарный подход.
Примерная программа обследования:
1. Выполняется всем больным при каждой консультации
- осмотр специалистов центра диабетической стопы: эндокринолога, хирурга c обязательной оценкой неврологического дефицита по шкале НДС, измерения порога вибрационной чувствительности (камертон, биотензиометр);
- консультация невропатолога;
- консультация офтальмолога (осмотр глазного дна);
- измерение лодыжечно-плечевого индекса (допплеровский аппарат);
- измерение транскутанного напряжения по кислороду;
- гликемический профиль и определение уровня гликозилированного гемоглобина;
- липиды крови: уровень холестерина, ЛПНП, триглицериды, ЛПВП.
2. У больных с отсутствием пульса на артериях стопы, снижением ЛПИ ниже 0,9, снижением ТсРО2 ниже 60, клиникой перемежающейся хромоты
- ультразвуковая допплерография и цветное дуплексное картирование артерий нижних конечностей;
- консультация ангиохирурга.
3. У больных с деформациями на стопе, выраженным гиперкератозом
- рентгенография стоп;
- консультация ортопеда.
4. У больных с язвенными дефектами стоп
- микробиологическое исследование раневого отделяемого (посев);
- рентгенография стоп (при язвенных дефектах 2 и выше степени по Вагнеру);
- общий анализ крови.
Лечение[править | править код]
Консервативное[править | править код]
Диабетическая стопа, требующая проведения консервативной терапии
Терапия диабетической стопы включает базовые (обязательные для всех больных) и дополнительные (применяемые по показаниям) мероприятия
К базовым относятся:
- профилактика полинейропатии: контроль глюкозы, давления, гиперлипидемии;
- подиатрический уход за стопой;
- разгрузка стопы.
К дополнительным:
- антимикробная терапия (антибиотики широкого спектра действия, по результатам взятого материала из язв; дозировка индивидуальна);
- лечение болевого синдрома (обезболивающие препараты);
- лечение нейропатии;
- лечебная разгрузка и иммобилизация стопы;
- лечение ангиопатии путём улучшения кровотока;
- местное лечение язв и ран (местные антисептические и антибактериальные препараты).
Антибактериальная терапия инфицированной диабетической стопы[править | править код]
На начальном этапе лечения выбор схемы антибиотикотерапии включает оценку спектра возможных микроорганизмов-возбудителей инфекции и степени выраженности ишемии конечности, и, кроме того, определение пути введения препарата.
При инфекциях легкой степени и неосложненных инфекциях средней степени тяжести рекомендуется пероральное назначение антибиотиков, активных в отношении аэробных грамположительных кокков и характеризующихся высокой биодоступностью при приеме внутрь (цефалексин, клиндамицин, линкомицин, ко-тримоксазол).
Для лечения тяжелых инфекций, а также распространенных, хронических инфекций средней степени тяжести для эмпирической терапии используют антибиотики с широким спектром действия. Схема лечения должна включать в себя препараты, активные как в отношении грамположительных кокков (в том числе и метициллинорезиистентного золотистого стафилококка), так и грамотрицательных бактерий и облигатных анаэробов (левофлоксацин, ципрофлоксацин, клиндамицин, имипенем, цефтазидим в комбинации с метронидазолом). Путь введения антибиотика должен быть парентеральным, в особенности на начальном этапе лечения, с целью быстрого достижения эффективной концентрации препарата в зоне язвенного дефекта.[3]
Оперативное[править | править код]
Запущенный случай диабетической стопы (гангрена пальцев), требующий хирургического вмешательства
Понятие хирургическое лечение диабетической стопы объединяет:
- вскрытие абсцессов, флегмон, некрэктомии;
- оперативные вмешательства с целью восстановления артериального кровоснабжения стопы — ангиопластика и стентирование артерий нижних конечностей, аутовенозное шунтирование, эндартерэктомия;
- ампутации и экономные резекции.
Новые методы лечения[править | править код]
В мире постоянно исследуются новые методики терапии синдром диабетической стопы. Главными целями исследований является получение более эффективных и быстрых методов заживление ран, которые появляются как результат заболевания. Новые методы значительно снижают необходимость ампутаций конечностей, которая так велика при этом заболевании.
В Германии уже изучены и внедрены в практику целый ряд методов лечения диабетической стопы. На основании различных клинических исследований и апробаций новые методы терапии оценены мировым медицинским сообществом как очень перспективные.[4]
К ним относятся:
- Метод экстракорпоральной ударно-волновой терапии;
- Терапия факторами роста;
- Лечение с помощью применения стволовых клеток[5];
- Терапия методом плазменной струи;
- Био-механический способ;
Рекомендации больным[править | править код]
Основные рекомендации больным содержат ответы на следующие вопросы:
Что делать всегда?
- строго контролировать уровень глюкозы в крови, вовремя консультироваться у своего эндокринолога;
- отказаться от курения;
- носить хлопчатобумажные или шерстяные носки (не синтетические), свободную кожаную обувь;
- ежедневно проводить гимнастику для стоп, ходить не менее 2 часов;
- лечить у дерматолога грибковые поражения ногтей (потемнение, расслоение ногтя);
- не реже 1 раза в год (а при наличии изменений — 1 раз в месяц) обследоваться в отделении диабетической стопы.
Что делать каждым вечером?
- внимательно осмотреть стопы, используя зеркало для осмотра плохо доступных участков (при плохом зрении нужно воспользоваться помощью родных);
- вымыть ноги теплой (ни в коем случае не горячей) водой с детским мылом или слаборозовым раствором перманганата калия;
- тщательно высушить кожу личным полотенцем, особенно межпальцевые промежутки (промокать, а не тереть);
- смазать кожу смягчающим (витаминизированным, бактерицидным) кремом тонким слоем;
- межпальцевые промежутки обработать водкой;
- если нужно, очень аккуратно постричь ногти, оставляя их не очень короткими, состригая ноготь прямо (при плохом зрении самостоятельно стричь ногти запрещено).
Чего не делать?
- не ходить босиком, особенно на улице, в местах общего пользования;
- не парить ноги, не мыть их горячей водой;
- не пользоваться грелками;
- не делать солевых ванночек;
- не пользоваться мазевыми повязками без назначения врача;
- не применять средства для размягчения мозолей;
- не пользоваться чужими носками, обувью, не посещать общую баню;
- не подходить близко к открытому огню и нагревательным приборам;
- не обрабатывать ноги, не стричь ногти самостоятельно при плохом зрении;
- не заниматься самостоятельным лечением. Самостоятельно не лечить мозоли, потертости, натоптыши, гиперкератозы, трещины.
Когда обращаться к специалисту?
- при развитии вросшего ногтя;
- при ушибах, потертостях, ожогах;
- при потемнении пальцев, появлении болей в икрах при ходьбе и в покое;
- при потере чувствительности стоп;
- при ранах любого размера и любой причины;
- при язвах и нагноениях;
- когда подошел срок, назначенный врачом отделения диабетической стопы, или возникли любые вопросы, касающиеся стоп.
Прогноз[править | править код]
Развитие диабетической стопы (и тем более гангрены) очень опасно для здоровья человека. Несложные принципы профилактики, своевременно проводимые пациентами, в большинстве случаев позволяют избежать появления диабетических язв[1].
Сахарный диабет и его последствия, такие как диабетическая стопа — основная причина ампутаций ног.
Профилактика[править | править код]
Основополагающие принципы профилактики развития диабетических язв[1]:
- ежедневно мыть и тщательно промакивать кожу ног, избегать воздействия высоких температур (горячая вода, небезопасная близость ног к отопительным приборам), в случае развития диабетической нейропатии (особенно в стадии потери болевой и температурной чувствительности) температуру воды в ванной перед мытьём определять термометром, а не «пробовать ногой»;
- регулярно осматривать кожу стоп с целью раннего выявления потёртостей, волдырей-водянок, порезов и трещин, пользоваться зеркалом для осмотра подошвы;
- не пользоваться грелками (особенно электрическими) и не держать ноги в горячей воде (выше рекомендованной врачом температуры);
- не ходить босиком;
- не использовать мозольные пластыри;
- каждый день проверять обувь руками на наличие посторонних предметов и внутренних повреждений, способствующих появлению мозолей;
- не носить носки (чулки) со швами;
- никогда не надевать обувь без стелек и на босую ногу;
- правильно выбирать обувь: подбирать и носить только мягкую и просторную (широкую) обувь;
- не срезать появившиеся мозоли самостоятельно — при их появлении обращаться в отделение диабетической стопы, доверяя лечение специально подготовленному персоналу;
- срезать ногти на ногах только прямо (не полукругом!);
- в случае возникновения вросшего ногтя или выявления других травматических повреждений стопы немедленно обратиться к врачу.
Примечания[править | править код]
- ↑ 1 2 3 Малая энциклопедия врача-эндокринолога / Ефимов А. С. — 1-е изд. — Киев: Медкнига, ДСГ Лтд, Киев, 2007. — С. 170-181. — 360 с. — («Библиотечка практикующего врача»). — 5000 экз. — ISBN 966-7013-23-5.
- ↑ Benjamin A. Lipsky, David G. Armstrong, Nalini Singh. Preventing Foot Ulcers in Patients With Diabetes (англ.) // JAMA. — 2005-01-12. — Vol. 293, iss. 2. — P. 217–228. — ISSN 0098-7484. — doi:10.1001/jama.293.2.217.
- ↑ Французов В. Н., Хайкина Е. В., Решедько Г. К. Диагностика и лечение хирургических инфекций стопы при сахарном диабете // Клин. Микробиол. Антимикроб. Химиотер. — 2005. — Т. 7, № 3. — С. 235—244.
- ↑ «Новые методы лечения диабетической стопы» Серия статей © 2013 Deutsche Medizinmanagement Zentrum «Deutsche Arzt»
- ↑ Maksimova N., Krasheninnikov M., Zhang Y., Ponomarev E., Pomytkin I., Melnichenko G., Lyundup A. Early passage autologous mesenchymal stromal cells accelerate diabetic wound re-epithelialization: A clinical case study // Cytotherapy. — 2017. — doi:10.1016/j.jcyt.2017.08.017.
Литература[править | править код]
- International Consensus and Guidelines on the Diabetic Foot, December 15, 1997; May, 1999
- Гурьева И. В., Кузина И. В., Воронин А. В. и др. Синдром диабетической стопы. Методические рекомендации. Москва, 2000
- Гурьева И. В., Комелягина Е. Ю., Кузина И. В. Диабетическая периферическая сенсомоторная нейропатия. Патогенез, клиника и диагностика. Методические рекомендации. Москва, 2000
- Приказ МЗ РФ № 267 от 16.07.2001 «О развитии диабетологической помощи населению Российской Федерации»
- Клинико-функциональные особенности и медико-социальная реабилитация больных сахарным диабетом, осложненным синдромом диабетической стопы. Министерство социальной защиты населения РФ. Москва, 1994
- Стандарты диагностики и обследования больных с синдромом диабетической стопы и групп риска. Сост. Б. И. Яремин, Самара, 2006
- Применение новых технологий в лечении синдрома диабетической стопы: клинический случай. О. В. Удовиченко Г. Р. Галстян И. А. Ерошкин А. А. Ефимов О. В. Носов Ю. Г. Васильев. Лечащий врач. — 2003.- № 10.
- Гнойно-некротические поражения нейроишемической формы синдрома диабетической стопы. Новые возможности комплексного хирургического лечения. В. А. Митиш, И. А. Ерошкин, А. В. Ерошенко [и др.]. Эндокринная хирургия. −2008. — № 1.
- Роль рентгеноэндоваскулярного восстановления артерий нижних конечностей в лечении синдрома диабетической стопы. И. А. Ерошкин [и др.]. Медицинская визуализация. — 2009. — № 11.
Ссылки[править | править код]
- Новые методы лечения диабетической стопы — серия статей, © 2013 Deutsche Medizinmanagement Zentrum «Deutsche Arzt»
- Как правильно ухаживать за ногами при диабете — WebMedInfo.ru
- Антибактериальная терапия инфицированной диабетической стопы
- Эберпрот П (Heberprot P 75) при лечении диабетической стопы.
Источник
Диабетическая стопа – специфические анатомо-функциональные изменения тканей стопы, обусловленные метаболическими нарушениями у пациентов с декомпенсированным сахарным диабетом. Признаками диабетической стопы служат боль в ногах, гиперкератозы и трещины кожи, деформация дистальных отделов конечности, язвенные дефекты и некрозы мягких тканей, в тяжелых случаях — гангрена стопы или голени. Диагностика синдрома диабетической стопы включает внешний осмотр, определение различных видов чувствительности, допплерографию и ангиографию сосудов, рентгенографию стоп, микробиологическое исследование содержимого язв и т. д. Лечение диабетической стопы требует комплексного подхода: нормализации уровня гликемии, разгрузки пораженной конечности, местной обработки язвенных дефектов, проведения антибиотикотерапии; при тяжелых поражениях — применяются хирургические методы.
Общие сведения
Под синдромом диабетической стопы в эндокринологии понимают комплекс микроциркуляторных и нейротрофических нарушений в дистальных отделах нижних конечностей, приводящих к развитию язвенно-некротических процессов кожи и мягких тканей, костно-суставных поражений. Изменения, характеризующие диабетическую стопу, обычно развиваются через 15-20 лет после начала сахарного диабета. Данное осложнение возникает у 10% больных, еще 40-50% пациентов с диабетом входят в группу риска. По меньшей мере, 90% случаев диабетической стопы связано с сахарным диабетом 2 типа.
В настоящее время организация помощи пациентам с диабетической стопой далека от совершенства: почти в половине случаев лечение начинается на поздних стадиях, что приводит к необходимости ампутации конечности, инвалидизации больных, увеличению смертности.

Диабетическая стопа
Причины и механизмы развития диабетической стопы
Основными патогенетическими звеньями синдрома диабетической стопы являются ангиопатия, нейропатия и инфекция. Длительная некорригируемая гипергликемия при сахарном диабете вызывает специфические изменения сосудов (диабетическую макроангиопатию и микроангиопатию), а также периферических нервов (диабетическую нейропатию). Ангиопатии приводят к снижению эластичности и проходимости кровеносных сосудов, повышению вязкости крови, что сопровождается нарушением иннервации и нормальной трофики тканей, потерей чувствительности нервных окончаний.
Повышенное гликозилирование белков вызывает снижение подвижности суставов, что влечет за собой одновременную деформацию костей конечности и нарушение нормальной биомеханической нагрузки на стопу (диабетическая остеоартропатия, стопа Шарко). На фоне измененного кровообращения, сниженной чувствительности и защитной функции тканей, любая, даже незначительная травма стопы (небольшой ушиб, потертости, трещины, микропорезы) приводит к образованию длительно незаживающих трофических язв. Язвенные дефекты стоп часто инфицируются стафилококками, колибактериями, стрептококками, анаэробной микрофлорой. Бактериальная гиалуронидаза разрыхляет окружающие ткани, способствуя распространению инфекции и некротических изменений, которые охватывают подкожно-жировую клетчатку, мышечную ткань, костно-связочный аппарат. При инфицировании язв повышается риск развития абсцесса, флегмоны и гангрены конечности.
Несмотря на то, что потенциальная опасность развития диабетической стопы существует у всех пациентов с сахарным диабетом, к группе повышенного риска относятся лица с периферической полинейропатией, атеросклерозом сосудов, гиперлипидемией, ИБС, артериальной гипертензией, злоупотребляющие алкоголем и курением.
Риск глубоких повреждений при сахарном диабете увеличивают локальные изменения тканей — так называемые, малые проблемы стоп: вросший ноготь, грибковые поражения ногтей, микозы кожи, натоптыши и мозоли, трещины пяток, недостаточная гигиена ног. Причиной появления данных дефектов может являться неправильная подобранная обувь (чрезмерно узкая или тесная). Снижение чувствительности конечности не позволяет пациенту ощущать, что обувь слишком давит, натирает и травмирует стопу.
Классификация форм диабетической стопы
С учетом преобладания того или иного патологического компонента, выделяют ишемическую (5-10%), нейропатическую (60-75%) и смешанную – нейроишемическую (20-30%) форму диабетической стопы. При ишемической форме диабетической стопы преобладающим является нарушение кровоснабжения конечности за счет поражения крупных и мелких сосудов. Ишемический синдром протекает с выраженным стойким отеком, перемежающейся хромотой, болями в ногах, быстрой утомляемостью ног, пигментацией кожи и т. д.
Нейропатическая диабетическая стопа развивается при поражении нервного аппарата дистальных отделов конечностей. Признаками нейропатической стопы служат сухость кожи, гиперкератозы, ангидроз конечностей, снижение различных видов чувствительности (тепловой, болевой, тактильной и т. д.), деформации костей стопы, плоскостопие, спонтанные переломы.
При смешанной форме диабетической стопы в равной степени выражены ишемический и нейропатический факторы. В зависимости от тяжести проявлений в течении синдрома диабетической стопы выделяют стадии:
– высокий риск развития диабетической стопы: имеется деформация стопы, мозоли, гиперкератоз, однако язвенные дефекты отсутствуют 1 – стадия поверхностной язвы, ограниченной пределами кожи 2 – стадия глубокой язвы с вовлечением кожи, подкожно-жировой клетчатки, мышечной ткани, сухожилий, однако без поражения костей 3 – стадия глубокой язвы с поражением костей 4 – стадия ограниченной гангрены 5 – стадия обширной гангрены.
Симптомы диабетической стопы
Ишемическая форма
В дебюте ишемическая форма синдрома диабетической стопы проявляется болью в ногах при ходьбе, быстрой утомляемостью ног, перемежающейся хромотой, вслед за которыми развивается стойкий отек стопы. Стопа бледная и холодная на ощупь, пульсация на артериях стопы ослаблена или отсутствует. На фоне бледной кожи нередко видны участки гиперпигментации.
Типично наличие мозолей, длительно не заживающих трещин на пальцах, пятках, боковой поверхности I и V плюснефаланговых суставов, лодыжке. В дальнейшем на их месте развиваются болезненные язвы, дно которых покрыто струпом черно-коричневого цвета. Обильная экссудация нетипична (сухой некроз кожи).
В течении ишемической формы диабетической стопы различают 4 стадии: пациент с первой стадией может безболезненно пройти пешком около 1 км; со второй – около 200 м; с третьей — менее 200 м, в некоторых случаях боль возникает в покое; четвертая стадия характеризуется критической ишемией и некрозом пальцев стоп, приводящим к гангрене стопы или голени.
Нейропатическая форма
Нейропатическая форма диабетической стопы может протекать по типу нейропатической язвы, остеоартропатии и нейропатического отека. Нейропатическое поражение развивается на участках стопы, подверженных наибольшему давлению – между фалангами пальцев, на большом пальце и др. Здесь образуются мозоли, плотные участки гиперкератоза, под которыми формируется язва. При нейропатической язве кожные покровы теплые и сухие; на стопе обнаруживаются потертости, глубокие трещины, болезненные язвы с гиперемированными, отечными краями.
Остеоартропатия или сустав Шарко, как форма диабетической стопы, характеризуется деструкцией костно-суставного аппарата, что проявляется остеопорозом, спонтанными переломами, опуханием и деформацией суставов (чаще коленного). При нейропатическом отеке происходит скопление интерстициальной жидкости в подкожных тканях, что еще более усугубляет патологические изменения стоп.
Для различных видов нейропатической формы диабетической стопы типично сохранение пульсации на артериях, снижение рефлексов и чувствительности, безболезненные язвенно-некротические поражения тканей со значительным количеством экссудата, локализация язв в местах повышенной нагрузки (на пальцах, на подошве), специфические деформации стопы (крючкообразные, молоткообразные пальцы, выступающие головки костей).
Диагностика диабетической стопы
Пациенты с высоким риском развития диабетической стопы должны наблюдаться не только у эндокринолога-диабетолога, но также врача-подолога, сосудистого хирурга, ортопеда. Важную роль в выявлении изменений отводится самообследованию, цель которого – вовремя обнаружить признаки, характерные для диабетической стопы: изменение цвета кожи, появление сухости, отечности и боли, искривления пальцев, грибковых поражений и пр.
Диагностика диабетической стопы предполагает сбор анамнеза с уточнением длительности течения сахарного диабета, осмотр стоп с определением лодыжечно-плечевого индекса и рефлексов, оценку тактильной, вибрационной и температурной чувствительности. Особое внимание при синдроме диабетической стопы уделяется данным лабораторной диагностики – показателям уровня глюкозы крови, гликозилированного гемоглобина, холестерина, липопротеидов; наличию в моче сахара и кетоновых тел.
При ишемической форме диабетической стопы проводится УЗДГ сосудов нижних конечностей, рентгеноконтрастная ангиография, периферическая КТ-артериография. При подозрении на остеоартропатию выполняется рентгенография стопы в 2-х проекциях, рентгенологическая и ультразвуковая денситометрия. Наличие язвенного дефекта требует получения результатов бакпосева отделяемого дна и краев язвы на микрофлору.
Лечение диабетической стопы
Основными подходами к лечению диабетической стопы служат: коррекция углеводного обмена и АД, разгрузка пораженной конечности, местная обработка ран, системная медикаментозная терапия, при неэффективности — хирургическое лечение. С целью оптимизации уровня гликемии при сахарном диабете 1 типа производится корректировка дозы инсулина; при диабете 2 типа – перевод пациента на инсулинотерапию. Для нормализации АД применяются β–блокаторы, ингибиторы АПФ, антагонисты кальция, диуретики.
При наличии гнойно-некротических поражений (особенно при нейропатической форме диабетической стопы) необходимо обеспечить режим разгрузки пораженной конечности с помощью ограничения движений, использования костылей или кресла-каталки, специальных ортопедических приспособлении, стелек или обуви. Наличие язвенных дефектов при синдроме диабетической стопы требует проведения систематической обработки раны – иссечения некротизированных тканей, перевязок с использованием антибактериальных и антисептических средств, лазерной обработки. Также вокруг язвы необходимо удалять мозоли, натоптыши, участки гиперкератозов с тем, чтобы снизить нагрузку на пораженный участок.
Системная антибиотикотерапия при синдроме диабетической стопы проводится препаратами широкого спектра противомикробного действия. В рамках консервативной терапии диабетической стопы назначаются препараты a–липоевой кислоты, спазмолитики (дротаверин, папаверин), гемодиализат сыворотки телят, инфузии растворов.
Тяжелые поражения нижних конечностей, не поддающиеся консервативному лечению, требуют хирургического вмешательства. При ишемической форме диабетической стопы применяется эндоваскулярная дилатация и стентирование периферических артерий, тромбоэмболэктомия, подколенно-стопное шунтирование, артериализация вен стопы и др. С целью закрытия больших раневых дефектов производится кожная пластика язвы. По показаниям осуществляется дренирование глубоких гнойных очагов (абсцесса, флегмоны). При гангрене и остеомиелите высок риск ампутации/экзартикуляции пальцев или стопы.
Прогноз
Раневые дефекты при диабетической стопе плохо поддаются консервативной терапии, требуют длительного местного и системного лечения. При развитии язвы стопы ампутация требуется 10-24% пациентов, что сопровождается инвалидизацией и увеличением смертности от развивающих осложнений. Проблема диабетической стопы диктует необходимость совершенствования уровня диагностики, лечения и диспансеризации больных с сахарным диабетом.
Профилактика
Профилактика синдрома диабетической стопы предусматривает обязательный контроль уровня глюкозы в крови в домашних условиях, регулярное наблюдение у диабетолога, соблюдение требуемой диеты и схемы приема лекарств. Необходимо отказаться от ношения тесной обуви в пользу специальных ортопедических стелек и обуви, осуществлять тщательный гигиенический уход за стопами, выполнять специальные упражнения для стоп, избегать травмирования нижних конечностей.
Наблюдение пациентов с диабетической стопой должно осуществляться в специализированных отделениях или кабинетах. Специальный уход за стопами, атравматичные манипуляции и местное лечение организуется узким специалистом — подиатром.
Источник
