Синдром дауна при беременности как избежать



Редактор
Алина Таценко
Что такое синдром Дауна и почему рождаются дети с таким диагнозом, нам рассказали генетики научного проекта «MyHelix» Дария Лосева и Руслана Шадрина.
21 марта – это не обычный мартовский день в году: в 2006 году он был провозглашен Международным днем синдрома Дауна. Это дата была выбрана неспроста. Она символизирует причину рождения солнечных людей: 3 копии 21-й хромосомы. О том, почему возникает такая «поломка», и что делать, чтобы избежать ее, читай дальше.
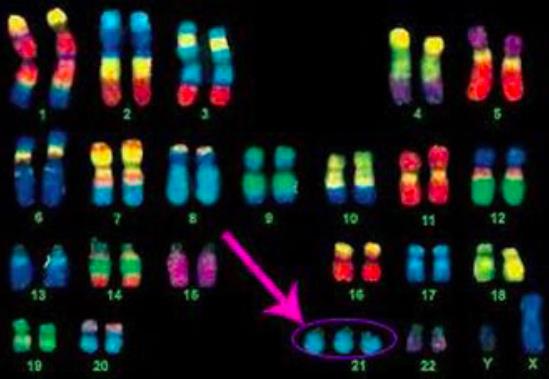
Синдром Дауна – это генетическое заболевание, причиной которого является наличие лишней 21 хромосомы, что приводит к умственным нарушениям. Синдром возникает через нерасхождение хромосом при образовании гамет (яйцеклеток и сперматозоидов), в результате чего ребенок получает дополнительную хромосому от мамы в 90% случаев или от отца в 10%. Есть варианты заболевания, когда присутствует не целая лишняя хромосома, а ее фрагменты. Поэтому синдром Дауна также называют трисомией 21 хромосомы.
По статистике «Всемирной организации здравоохранения» в мире ежегодно рождается приблизительно 1 ребенок с синдромом Дауна на 1000 новорожденных. Количество рождения детей с патологией, сравнивая с прежними годами, уменьшилось благодаря развитию пренатальной диагностики. И эти соотношения больных приблизительно одинаково во всем мире. Генетический сбой происходит независимо от здоровья, образования, расы, места проживания и социального благополучия родителей, однако есть некоторые причины, которые увеличивают вероятность рождения детей с Дауном.
Причины рождения детей с синдромом Дауна
- Одной из причин рождения «солнечных деток» является возраст матери. Есть данные, что для женщины возрастом до 25 лет, вероятность рождения ребенка с синдромом 1 к 1400, до 30 лет – 1 к 1000, в 35 лет увеличивается риск до 1 на 350, в 42 года – 1 на 60, а в 49 лет каждый 12 новорожденный. Вместе с тем, важно обратить внимание, что практически у 80% новорожденных с синдромом Дауна мамам было до 30 лет. Это связано с тем, что молодые женщины чаще рожают.
- Влияние оказывает и возраст отца. Считается, что снижение качества спермы у мужчин после 42 лет увеличивает вероятность возникновения генетических дефектов у ребенка.
- Еще одно открытие индийских ученых позволило предположить: возраст бабушки по материнской линии на момент рождения ее дочкой ребенка тоже может оказывать свое влияние на развитие синдрома Дауна. Чем больше возраст бабушки, тем вероятнее рождение ребенка с синдромом.
- Причиной рождения «солнечного малыша» могут стать и близкородственные браки, так как у людей с похожей генетической информацией повышается вероятность генетических отклонений.
- Очень маленькая вероятность, но существующая, при некоторых вариантах заболевания – это наследственность.
- Нарушения фолатного цикла у будущей мамы. Именно про него мы поговорим детальней.
Фолиевая кислота или витамин В9 назначается для приема женщинам, которые планируют беременность, и тем, кто уже в положении. И не зря врачи это делают. Нарушения в усвоении фолиевой кислоты приводит к тому, что хромосомы не расходятся и остаются вместе – так возникает трисомия.
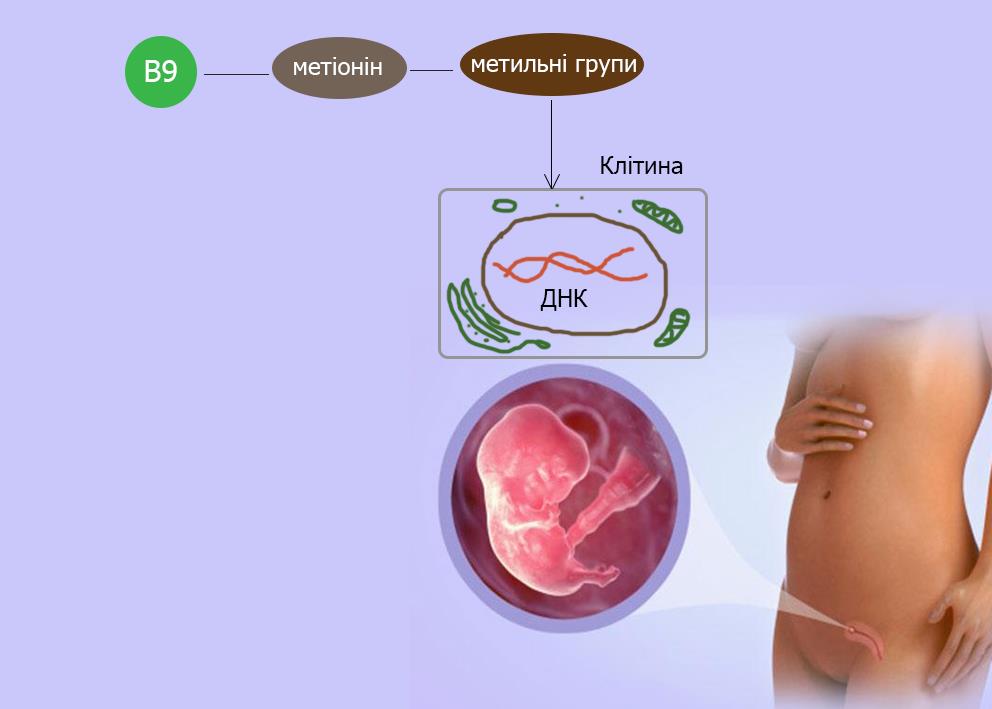
В нашем организме фолиевая кислота принимает участие в метаболизме аминокислоты – метионина. Эта аминокислота является донором метильных групп. Если метильных групп в организме женщины не хватает, то во время созревания яйцеклетки (принято называть овуляцией), некоторые доли 21-й хромосомы остаются без них. Недостача фолиевой кислоты не позволяет долям 21-й хромосомы разойтись, что и приводит возникновения синдрома Дауна у малыша.
Почему не усваивается фолиева кислота? За метаболизм фолиевой кислоты отвечают три гена: MTHFR, MTR, MTRR – их еще называют генами фолатного цикла. Иногда варианты этих генов способствуют усвоению кислоты не на 100 %, а всего на 30 %. Узнать, нет ли у женщины нарушений фолатного цикла можно, сдав генетический тест у генетика. Таким образом, женщинам, у которых фолиева кислота усваивается лишь частично, необходимо не игнорировать рекомендации врачей и дополнительно употреблять витамин В9 или обогащенную им еду, особенно во время вынашивания плода.
Помимо генетических особенностей, проблемы с желудочно-кишечным трактом могут также вызывать нехватку фолиевой кислоты. Частые метеоризмы нарушают всасывание полезных веществ. Именно поэтому перед беременностью необходимо проконсультироваться и, при необходимости, пролечиться у гастроэнтеролога. Это необходимо для того, чтобы все, что ты употребишь, твой ребеночек мог получить сполна.
Рекомендации для профилактики от синдрома Дауна:
Чтобы узнать, есть ли у вас нарушения в метаболизме фолиевой кислоты, необходимо сдать генетический тест.
Заблаговременно до беременности принимай фолиевую кислоту и витамины группы В (В6, В12, В9) либо наполни свой рацион продуктами, богатыми на эти витамины.
Если у вас есть нарушения всасывания витаминов и других веществ в желудочно-кишечном тракте, обратись к гастроэнтерологу.
При поздней беременности регулярно проходи медицинское обследование.

Генетики научного проекта «MyHelix» Дария Лосева и Руслана Шадрина
Фото предоставлены MyHelix
Источник
«Вероятность рождения ребенка с синдромом Дауна — 1:3». От неожиданности потемнело в глазах, перехватило дыхание, а в висках стучало: «Нет, этого не может быть, только не со мной».
Елена Березкина, автор портала Ребёнок.BY рассказывает историю мамы Алены из Белоруссии.
— Мы были обычной белорусской семьей — папа, мама, дочка и сын — с разницей в 8 лет. Наши дети получились очень похожими на мужа — темноволосые, кареглазые, смуглые.
Большее количество детей в наши планы не входило, но я иногда шутила: «Интересно, если бы у нас родился ребенок, на кого бы он был похож?»
Но когда сыну было 2 года, я забеременела. Эта новость застала меня врасплох — ведь детей мы больше не планировали. На тот момент мне было 39 лет, а мужу 41 год. Да и отношения в семье в тот период в нашей семье были, мягко сказать, сложными.
Я много плакала в тот период своей жизни, потому что понимала — никто, ни один человек в нашей семье, не будет рад этому известию. Но в то же время я чувствовала, что этот ребенок дан нам не просто так.
Мужу я сообщила о моем положении не сразу, только спустя неделю. Эта новость ввела его в замешательство. Он совсем не был готов к этому и не разговаривал со мной целую неделю. Наши отношения в тот период были очень натянутыми.
О беременности знали всего несколько человек
В 2,5 месяца я пошла сдавать анализы в поликлинику, чтобы встать на учет по беременности. Врач-гинеколог отнеслась к моему визиту спокойно. На ее вопрос сохранять ли беременность, я ответила положительно.
Тогда о моем интересном положении знали только я, муж и моя близкая подруга.
Вопросы к моей беременности и к моему ребенку начались сразу после первого УЗИ. Ко всем моим медицинским бумажкам врач-узист приложил маленькую фотографию. Я не придала ей значения, так как решила, что сейчас всем так делают, и даже порадовалась, до чего у нас дошел прогресс.
Но оказалось, что здесь не до радости и шуток. Это фото шейной складочки, которая является показателем патологии — синдрома Дауна. Я сдала кровь — результат снова нехороший — высокая зона риска рождения ребенка с генетическим заболеванием.

Всю серьезность ситуации я поняла, когда мы с мужем попали в кабинет на прием к генетику. Врач объяснила нам, что результаты УЗИ, анализа крови, мой 40-летний возраст, мой отрицательный резус-фактор — все это указывает на то, что ребенок родится либо с синдром Дауна, либо с генетическим заболеванием, или все вместе. И в моем случае доктор хотела донести всю реальность ситуации. Вероятность была 1:3
Когда врач увидела, что у меня на губе герпес и задала мне несколько вопросов, я прочла в ее глазах неподдельный ужас. Она стала нам объяснять, что такое амниоцентез и насколько важно мне его сделать.
— Нам рекомендуют амниоцентез, — говорю я мужу.
— В вашем случае, не рекомендуем, а настаиваем! — отрезала врач.
На аборт все равно бы не пошла
Я попросила у доктора возможность поговорить и обсудить все с мужем не в кабинете, а в коридоре. Там мы приняли решение не делать этот анализ, а записались в регистратуре на следующее УЗИ. Я понимала, что если результаты амниоцентеза будут для нас неутешительными, у меня не хватит сил противостоять этой ситуации.
Генетик была возмущена нашим «безответственным» решением. Но это решение было наше. И мы были готовы идти до конца.
На следующее УЗИ я пошла одна, без мужа. Мужчина-доктор был очень строг и недоволен: «Это что ваша первая и последняя беременность? Что вы за нее так держитесь?!»
Я понимала, что у врачей поток людей, что медицина — это цифры, и врачи реально видели плохие ситуации в своей рабочей практике. И я спокойно относилась к их отношению к себе. Но для меня это были не просто цифры и показатели, для меня — это человек, мой ребенок, и уже живой!
Доктор еще долго водил датчиком по моему животу и вдруг неожиданно для меня сказал:
Я не знаю, откуда вы такая экстремальная, но, надеюсь, прорвемся!
Этого одного слова «прорвемся» было достаточно, чтобы моя уверенность в том, что я правильно поступаю, окрепла.
Внутри росла материнская вера в то, что мой ребенок здоров.
Беременность скрывала даже от родителей
Беременность протекала как обычно. От всех, в том числе и от родителей, я ее скрывала. Я понимала, что совет будет один — аборт.
Внутренне я сражалась за моего ребенка и не хотела тратить свои силы на то, чтобы выслушивать человеческие страхи и сомнения. Я решила для себя, что приму и не брошу любого ребенка — здорового или больного. Но плохие мысли гнала от себя прочь — не изучала литературу по этому вопросу, не сидела на форумах.
На роды я шла спокойно. Впервые я ни с кем из врачей не договаривалась, никому не платила. Внутри меня был мир и спокойствие. И я с моим ростом 1 метр 59 сантиметров родила самого крупного ребенка в больнице на тот момент — 4 830 г, 58 см. Родила сама, без разрывов и последствий. Но у ребенка получилась родовая травма — парез Эрба-Дюшена.
Малыш родился крупным по весу, но по некоторым медицинским показателям по своей зрелости он был как недоношенный. Ребенка мне сразу не отдали. Он тяжело дышал, и несколько дней провел в кувезе.
Выписались здоровыми
Через несколько дней нас перевели в «Мать и Дитя» на обследование и лечение. Страшные генетические диагнозы не подтвердились! Нас обследовали высококлассные специалисты этого центра, и почти месяц мы были под наблюдением внимательных и чутких врачей и медсестер. Выписывались абсолютно здоровыми.
В центре «Мать и Дитя» я провела месяц. Это время я разделила с другими мамочками, поддерживая и воодушевляя их в сложных ситуациях.
Наш малыш родился особенным: голубоглазый, светловолосый, совсем не похожий на старших детей. И только к году стали заметны какие-то общие черты с братом и сестрой. И характер у него особенный — мальчик веселый и игривый, ласковый, нежный и очень чуткий.
Муж, побыв без меня месяц, соскучился и стал больше ценить те моменты, когда мы вместе, осознал мою роль в его жизни.
Мама — это первый и зачастую единственный человек, который может спасти жизнь ребенку. Я понимала в тот момент, что это именно моя ответственность и больше ничья.
После этого малыша, у нас родился еще один ребенок, тоже мальчик. Сейчас у нас 4 детей — Эдда, Фаддей, Феликс и Филат. Нашей дочери 18 лет, и подрастают трое сыновей, за одного из которых мне пришлось побороться.

© Фото из личного архива Алены
Мой характер сильно изменился благодаря материнству, поменялась степень моей ответственности. Приходится быть более организованной, дисциплинированной и терпеливой. До сих пор во мне происходят внутренние перемены, ведь дети растут и меняются, и все они разные.
Не всегда все просто, но дети для меня — это счастье. Я стараюсь ценить каждое мгновение, когда мы вместе, и рада, что у нас такая большая семья.
Врачи ошибаются?
По УЗИ и анализу крови в конце 1-го триместра врачи не дают точных прогнозов, они лишь оценивают вероятность рождения ребенка с генетическими проблемами.
Если специальная компьютерная программа показывает, что риск выше, чем 1:360, женщину приглашают на консультацию в медико-генетический центр. Около 4% беременных женщин в Беларуси оказываются в группе высокого риска.
Дальше им предлагают пройти уточняющую диагностику, например, амниоцентез, когда для исследования берутся околоплодные воды. Таким образом, врачи получают клетки, в которых исследуют набор хромосом плода, и дают почти 100% ответ, есть у ребенка хромосомное заболевание или нет.
Многие боятся делать этот тест, учитывая риск выкидыша. На самом деле, риск небольшой — всего 1% — такой же, как у любой беременной без дополнительных процедур. У каждой 9-й женщины, прошедшей такую диагностику, сегодня выявляют хромосомные нарушения у плода, поэтому врачи считают такую диагностику оправданной.
Источник
Синдром Дауна. Что мы знаем об этой патологии?
Синдром Дауна, или трисомия 21-й хромосомы, встречается с частотой 1:600 новорожденных детей. Это самая частая численная хромосомная аномалия. С возрастом риск родить ребенка с данной патологией повышается. Например, для женщины 45 лет частота возникновения трисомии 21-й хромосомы у плода составляет 1:19.
95% случаев синдрома Дауна представлено простой трисомной (регулярной) формой, 4% — транслокационной и 2-3% – мозаичной. В чем же отличия всех этих форм, и каков механизм появления лишней 21-й хромосомы у ребенка?
Что есть норма?
В норме хромосомный набор человека состоит из 46 хромосом. 23 хромосомы мы получаем от мамы, 23 – от папы. В том случае, когда вместо обычных 2-х хромосом в ядре клетки появляется лишняя 3-я хромосома по какой-то паре, возникает трисомия. Если обнаружена 3-я копия по хромосоме 21, то данная хромосомная аномалия называется синдромом Дауна.
Простая трисомная форма возникает в результате случайной «ошибки» – нерасхождения хромосом во время деления ядер половых зародышевых клеток. В норме из одной зародышевой половой клетки образуются 2 клетки, и каждая несет 23 хромосомы. При оплодотворении нормальным спермием, также несущим 23 хромосомы, образуется эмбрион с нормальным численным набором – 46 хромосомами.
Если же при делении происходит ошибка, то в одну половую клетку попадает 3 хромосомы (одна лишняя), а в другую – ни одной хромосомы (нулисомная гамета). При оплодотворении такой яйцеклетки с 3-мя хромосомами образуется трисомия, и ребенок будет болен.
Нерасхождение хромосом в мейозе – это случайное событие, которое предугадать невозможно. Примерно в 90% случаев ошибки при делении происходят во время оогенеза (деления женских половых клеток) и в 10% во время сперматогенеза (деления мужских половых клеток).
Транслокационная форма синдрома Дауна может передаться ребенку от родителя, являющегося носителем сбалансированной перестройки в своем хромосомном наборе (транслокации). В этом случае происходит перенос дополнительной (третьей) копии хромосомы или ее части на другие хромосомы.
Мозаичной форма возникает в результате нерасхождения хромосом на ранней стадии развития оплодотворенной яйцеклетки. В организме образуется 2 клона клеток: в одной части клеток определяется нормальный набор хромосом, а в другой – лишняя хромосома по 21-й паре.

Клиническая картина
Клинически для синдрома Дауна характерны брахицефалия, плоское лицо, монголоидный разрез глаз, пигментные пятна по краю радужки, аномалии зубов, короткая широкая шея, короткие конечности и другие особенности фенотипа. В 40% случаев у больных диагностируют врожденные пороки сердца, в 8% — атрезию или стеноз двенадцатиперстной кишки, лейкоз. В большинстве случаев больным ставят диагноз «умственная отсталость». Продолжительность жизни варьирует в зависимости от наличия пороков сердца и желудочно-кишечного тракта.
Детей с синдромом Дауна также называют «солнечными». Они добрые и радушные. Зачастую семьи рассказывают о достижениях своих детей благодаря постоянным занятиям, направленным на развитие крупной и мелкой моторики, а также развития речи. Некоторые дети ходят в обычный детский сад и общеобразовательную школу, играют в театре.
Как можно обнаружить синдром Дауна у плода на ранних сроках беременности, и каким образом снизить риск рождения ребенка с данной патологией?
В качестве «профилактики» транслокационной формы синдрома Дауна супругам рекомендуется при планировании беременности сдать кровь для анализа кариотипа с целью исключения сбалансированных перестроек в хромосомном наборе.
Во время беременности существует диагностика, направленная на раннее выявление трисомий по 21, 13 и 18 хромосомам. В первом триместре на сроке 11-13,6 недель беременная женщина сдает кровь и проходит УЗИ для выявления маркеров хромосомной патологии у плода (скрининг 1-го триместра). При определении женщины в группу высокого риска по хромосомной аномалии у плода (по результатам скрининга или обнаружении маркеров хромосомной патологии на УЗИ) рекомендовано проведение инвазивной пренатальной диагностики с целью определения кариотипа плода.
В некоторых случаях врач-генетик может рекомендовать неинвазивный пренатальный тест. У беременной женщины из венозной крови выделяют внеклеточную ДНК плода и с точностью до 99,9% определяют риск трисомии 21 хромосомы. Если по результатам теста определяют высокий риск, то для исключения хромосомной аномалии у плода также рекомендовано проведение инвазивной пренатальной диагностики.
Волкова Анастасия Владимировна,
врач-генетик сети центров репродукции и генетики Нова Клиник
Источник

