Синдром дауна и пороки сердца
Хорошо известно, что врожденные аномалии сердца встречаются почти у половины детей с синдромом Дауна и оказывают большое влияние на младенческую выживаемость. С середины прошлого столетия проводилось множество исследований по выявлению частоты, специфичности и характера пороков сердца у этих детей. Так, в период 1970–1980-х гг. отмечалось повышение распространенности врожденных аномалий сердечнососудистой системы у пациентов с синдромом Дауна. Связано это было в основном с улучшением диагностики открытого артериального протока и дефекта межпредсердной перегородки (M. J. Khoury, J. D. Erickson, 1992). По данным зарубежных авторов, при синдроме Дауна наиболее часто встречаются дефект межжелудочковой перегородки, дефект межпредсердной перегородки, общий открытый атриовентрикулярный канал, тетрада Фалло и другие пороки, составляющие менее 1 %.
За годы научных наблюдений стало очевидным, что для выявления врожденного порока сердца у новорожденного с синдромом Дауна физическое обследование, включающее осмотр и аускультацию, является обязательным, но недостаточным. Так, McElhinney и др. установили, что информативность физического обследования для выявления сердечных аномалий у детей с синдромом Дауна не превышает 80 %. Оказалось, что 15 из 114 исследуемых детей при осмотре не имели признаков врожденных пороков сердца, но при ультразвуковом исследовании у них были диагностированы сердечные аномалии, а девяти из них в дальнейшем потребовалось оперативное лечение.
Материалы и методы
Нами проведено исследование частоты встречаемости и особенностей клинической картины врожденных пороков сердца и персистирующих фетальных коммуникаций у 522 детей с синдромом Дауна в возрасте от 0 до 8 лет, воспитывающихся в домашних условиях. Дети получали медико-психолого-педагогическую помощь в Центре ранней помощи Благотворительного фонда «Даунсайд Ап», где наблюдались с момента обращения (возраст при первом посещении варьировал от 0 до 7 лет) до 8 лет. При первичном обращении проводился сбор анамнеза, клиническое обследование, анализ медицинской документации. Все дети, даже в случае отсутствия клинически выраженных симптомов порока сердца, направлялись на электрокардиографическое и эхокардиографическое обследования и, при необходимости, на лечение в соответствующие профильные кардиологические стационары и диспансеры.
Результаты
У всех пациентов синдром Дауна был подтвержден хромосомным исследованием. Регулярная трисомия 21-й хромосомы была выявлена у 499 детей (499/522), что составило 90,4 %, транслокационная форма – у 24 (4,3 %), мозаицизм – у 28 (5,1 %), у одного ребенка трисомии 21-й и Х хромосом (кариотип 48,ХХХ,+21) – 0,2 %.
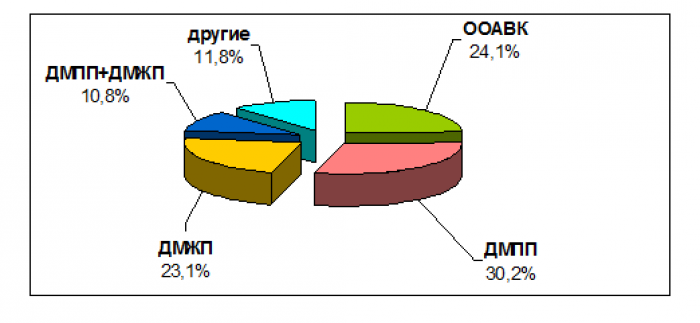
Получены результаты эхокардиографического исследования 428 детей (см. рис.). Врожденные пороки сердца диагностированы у 195 (195/428), что составило 45,6 %. В структуре этих аномалий у детей с синдромом Дауна чаще отмечался дефект межпредсердной перегородки (ДМПП), а именно в 30,2 % (59/195) случаев. Общий атриовентрикулярный канал (ОАВК) составил 24,1 % (47/195), дефект межжелудочковой перегородки (ДМЖП) – 23,1 % (45/195), сочетание дефектов межпредсердной и межжелудочковой перегородок (ДМПП+ДМЖП) – 10,8 %. Другие пороки, такие как тетрада Фалло, стеноз легочной артерии и др., в сумме составили 11,8 % (23/195). Персистенция гемодинамически значимого открытого артериального протока (ОАП), потребовавшего оперативного вмешательства, была выявлена в 2,8 % (12/428).
 Структура сердечных аномалий у детей с синдромом Дауна
Структура сердечных аномалий у детей с синдромом Дауна
Почти все исследуемые нами дети родились доношенными. Срок родов составил 38,2 ± 1,3 недель. Однако при оценке антропометрических данных новорожденных с синдромом Дауна и врожденными пороками сердца оказалось, что их физическое развитие страдает еще внутриутробно. Задержка физического развития (ЗВУР) – масса тела при рождении ниже 10 перцентилей в соответствии со сроком гестации в сравнении с показателями физического развития Г. М. Дементьевой, Е. В. Короткой – отмечалась у 18,7% детей. У всех новорожденных с сердечными аномалиями наблюдалась асимметричная форма ЗВУР (Pounderal Index, PI>25). Вероятно, задержка физического развития формировалась под влиянием, в основном, не генетического фактора.
Известно, что у новорожденных с синдромом Дауна нередко отмечается морфофункциональная незрелость (по нашим данным, она встречается в 17,9 % случаев). У детей с морфофункциональной незрелостью часто недооцениваются размеры дефекта межпредсердной перегородки, который рассматривают как открытое овальное окно даже при гемодинамической его значимости, и артериального протока, в то время как имеет место недостаточность кровообращения. Застойная легочная гипертензия приводит к развитию пневмонии. Возникновение и затяжное течение пневмонии у детей с синдромом Дауна объясняется характерными для них иммунологическими нарушениями.
Хорошо известно, что манифестация сердечной недостаточности у детей раннего возраста, в отличие от детей старшего возраста, может протекать под маской других состояний. Помимо классических симптомов, таких как тахикардия (учащение сердцебиения), тахипноэ (увеличение частоты дыхания), цианоз кожи и слизистых, типичны вялое сосание, снижение темпов физического и психомоторного развития. В подобных случаях у педиатров возникают определенные затруднения в проведении дифференциальной диагностики при наличии у ребенка синдрома Дауна. У таких детей клинические симптомы недостаточности кровообращения могут расцениваться как проявления особенностей психомоторного развития, типичных для синдрома Дауна. Так, если возникают трудности вскармливания: ребенок вялый, неохотно берет грудь или соску, вяло сосет, не может высосать необходимый объем питания, вплоть до полного отказа от кормлений, такие проблемы часто объясняются мышечной гипотонией, общей вялостью, характерной для детей с синдромом Дауна, с последующим назначением общеукрепляющего массажа, что ухудшает состояние ребенка. В дальнейшем отмечается плохая прибавка в весе. Она направляет клиницистов на выявление патологии со стороны желудочно-кишечного тракта, гипогалактии у матери, исследования качества молока, его инфицированности. В борьбе с прогрессирующей гипотрофией младенца нередко переводят на искусственные смеси. Важно отметить, что гипотрофия может стать причиной отсрочки оперативного лечения порока сердца и/или неблагоприятно повлиять на его исход.
Таким образом, слабая нацеленность педиатров на выявление симптомов недостаточности кровообращения у ребенка с синдромом Дауна затрудняет ее своевременную диагностику, а следовательно, и адекватное лечение врожденного порока сердца.
Наглядным примером будет анализ истории болезни.
Андрей Б., от первой, физиологично протекавшей беременности. Роды в срок. Вес мальчика при рождении – 3000 г., рост – 51см, оценка по шкале АПГАР 88б. Состояние ребенка после рождения удовлетворительное. Отмечались признаки морфофункциональной незрелости, фенотипические признаки синдрома Дауна. С целью подтверждения хромосомной патологии была взята кровь для определения кариотипа. Выявлена регулярная трисомия 21-й хромосомы. С первых суток жизни отмечался систолический шум при аускультации грудной клетки. Для исключения аномалий развития сердца проведено ЭХОКГ и обнаружено открытое овальное окно размером 4 мм. Ребенок был выписан домой под наблюдение участкового педиатра и кардиолога по месту жительства. В дальнейшем мальчик стал вялым, неохотно брал грудь, отмечались частые срыгивания, редкий стул. За месяц ребенок прибавил в весе 210 г. При осмотре обращали на себя внимание признаки недостаточности кровообращения: одышка в покое, умеренная тахикардия. Мальчик был направлен в НЦССХ им. Бакулева, где диагностирован порок развития сердца – дефект межпредсердной перегородки размером 6 мм со значительным нарушением сердечной гемодинамики. Рентгенограмма грудной клетки показала расширение корней легких, КТИ = 57 %. По данным ЭКГ: отклонение электрической оси сердца вправо. В возрасте 4 месяцев проведено оперативное лечение дефекта межпредсердной перегородки.
Успехи в области кардиохирургии за последние десятилетия позволили повысить выживаемость младенцев с синдромом Дауна и патологией сердечнососудистой системы с 78 % в 1985 г до 90 % к 2004 г. (Claire Irving и др., 2008).
Hijii Т. и др. (1997) сообщили, что до 24-летнего возраста доживают 87,8 % пациентов с синдромом Дауна, перенесших оперативное лечение врожденного порока сердца.
При сравнении течения и исходов оперативного лечения полной формы атривентрикулярного канала у младенцев с синдромом Дауна и без синдрома, в работе, проведенной на базе НЦССХ им. Бакулева, Т. И. Задко отмечает, что у детей с синдромом Дауна быстрее развивается легочная гипертензия, важным механизмом в развитии которой, очевидно, является окислительный стресс. Генетически обусловленные особенности антиоксидантной системы, в том числе изначально низкий уровень глутатиона и более высокая антиоксидантная активность сыворотки у детей с синдромом Дауна (Н. П. Котлукова, О. И. Артеменко и др., 2008), свидетельствуют о более высоком окислительном стрессе при развитии легочной гипертензии при пороках сердца с легочной гиперволемией.
Из ранних осложнений хирургической коррекции атриовентрикулярного канала у детей с синдромом Дауна чаще встречаются инфекционно-септические осложнения, тогда как у детей без синдрома – острая сердечная недостаточность (Т. И. Задко, 2005). Это обстоятельство объясняется анатомическими особенностями порока и имеющимися иммунологическими нарушениями у младенцев с трисомией 21-й хромосомы.
Выводы
Полученные нами данные частоты сердечных аномалий не противоречат уже известным в литературе. Около половины детей с синдромом Дауна имеют патологию сердечнососудистой системы: 45,5 % – врожденные пороки сердца, 2,8 % – гемодинамически значимый открытый артериальный проток.
Анализ данных проведенных исследований, а также собственные полученные результаты делают очевидной необходимость раннего кардиологического обследования всех новорожденных с синдромом Дауна, включающего помимо осмотра и аускультации проведение эхокардиологического и электрокардиологического исследований. Внимательный подход и оценка клинических симптомов, а также знание генетически обусловленных особенностей детей с синдромом Дауна помогут своевременно диагностировать недостаточность кровообращения и начать адекватную терапию. Все дети с выявленными пороками сердца должны быть консультированы кардиохирургом для определения необходимости и сроков оперативного лечения.
Литература
- Задко Т. И. Синдром Дауна в сочетании с полной формой атриовентрикулярной коммуникации: актуальность, диагностика, сопутствующая патология, анатомия, особенности естественного течения, результаты хирургического лечения // Детские болезни сердца и сосудов. – 2005. – № 6. – С. 10–18.
- Роль окислительного стресса и антиоксидантной системы в патогенезе врожденных пороков сердца / Н. П. Котлукова, О. И. Артеменко, М. П. Давыдова, О. Н. Ильина, Л. А. Курбатова // Педиатрия. – 2009. – Т. 87, № 1. – С. 24–28.
- Cassidy S. B., Allanson J. E. Management of Genetic Syndromes. 2-nd ed. – P. 191–210. URL: https://www.wiley.com/en-us/Management+of+Genetic+Syndromes%2C+3rd+Edition-p-9780470191415
- Correlation between abnormal cardiac physical examination and echocardiographic findings in neonates with Down syndrome / D. B. McElhinney, M. Straka, E. Goldmuntz, E. H. Zackai // American Journal of Medical Genetics. – 2002. – Part A. – P. 238–241.
- Khory M. J., Erickson J. D. Improved ascertainment of cardiovascular malformation in infants with Down syndrome, Atlanta, 1968 through 1989 // Epidemiology. – 1992. – Vol. 136. – P. 1457–1464.
- Life expectancy and social adaptation in individuals with Down syndrome and without surgery for congenital heart disease / T. Hijii, J. Fukushige, H. Igarashi et al. // Clinical Pediatrics. – 1997. –Vol. 36. – P. 327–332.
- Twenty-year trends in prevalence and survival of Down syndrome / C. Irving, A. Basu, S. Richmond et al. // European Journal of Human Genetics. – 2008. – Vol. 16. – P. 1336–1340.
Источник
Дети с синдромом Дауна подвержены гораздо большему риску врожденных пороков сердца. Для сравнения: частота врожденных пороков сердца среди населения в целом составляет 0,8 процента. Частота врожденных пороков сердца у детей с синдромом Дауна составляет 40-60 процентов.
Некоторые пороки сердца могут быть оставлены наедине с тщательным наблюдением, в то время как другие требуют хирургического вмешательства для устранения проблемы.
Следующие типы пороков сердца у детей с синдромом Дауна обсуждаются ниже.
- Дефекты атриовентрикулярной перегородки (AVSD) — они наиболее распространены у детей с синдромом Дауна.
- Дефект межжелудочковой перегородки (ВСД)
- Дефекты межпредсердной перегородки
- Открытый артериальный проток
- Тетралогия Фалло
Дефект межжелудочковой перегородки (AVSD)
Эти пороки сердца определяются отверстием в стене между верхними камерами (предсердиями) и нижними камерами (желудочками) и одним общим клапаном между двумя областями. В некоторых случаях между нижними камерами может не быть отверстия. Или клапаны не могут быть соединены вместе, но один или оба могут протечь. Это известно как некомпетентность клапана.
Из-за высокого давления в левом желудочке, которое необходимо для накачки крови вокруг тела, кровь проталкивается через отверстия в центральной стенке сердца (перегородке), когда желудочек сокращается. Это увеличивает давление в правом желудочке. Это повышенное давление (легочная гипертензия) приводит к избыточному кровотоку в легкие.
Некоторые из ранних симптомов — это трудности с едой, увеличение веса, учащенное нерегулярное дыхание и степень цианоза (синюшность), особенно заметная вокруг рта, пальцев рук и ног. Клиническое обследование может показать увеличение сердца и печени, и может быть поставлен диагноз «сердечная недостаточность». Этот термин используется из-за потока крови от одной стороны к другой; сердце должно работать тяжелее, чем обычно, в результате чего сердце перестает работать нормально.
Не у всех детей будут проявляться симптомы в раннем возрасте, и те, у кого они есть, не всегда показывают все это.
Раннее лечение может включать использование диуретиков для контроля удержания жидкости в организме и уменьшения объема крови в кровотоке, что облегчает работу сердца. Они могут использоваться в сочетании с другими лекарствами, которые увеличивают сокращение сердечной мышцы.
Медленное увеличение веса может указывать на необходимость использования высококалорийной формулы для увеличения потребления калорий. Серьезные проблемы с питанием могут быть оправданы использованием назогастрального зонда (через нос и непосредственно в желудок) для правильного питания.
В большинстве случаев AVSD обычно требуется хирургическое вмешательство; это обычно происходит в течение первых шести месяцев жизни.
Дефект межжелудочковой перегородки (ВСД)
В этом дефекте есть отверстие между нижними камерами (насосными камерами или желудочками). Из-за более высокого давления в левой части сердца это позволяет кислородной крови течь через отверстие слева направо в сердце и обратно в легкие, в дополнение к нормальному потоку.
Объем кровотока от левого к правому желудочку зависит от размера отверстия и от давления между желудочками. Другими словами, чем выше скорость потока, тем больше нагрузка на сердце. Аномальный кровоток ответственен за шум, который может быть слышен.
Как правило, у пациентов с небольшим ВСД симптомы не проявляются (они не имеют симптомов), и проблема может быть обнаружена только тогда, когда шум обнаруживается при обычном осмотре. Пациенты с умеренной ВСД могут дышать быстро, плохо набирать вес и медленнее принимать пищу. Эти дети также гораздо более подвержены инфекциям грудной клетки. Это имеет тенденцию быть более выраженным, когда отверстие большое.
Как и в случае ASVD, пациентам с умеренными или большими отверстиями обычно требуется лечение диуретиками для контроля удержания жидкости и уменьшения объема крови в кровотоке. Кроме того, может потребоваться высококалорийная смесь или кормление из труб.
Многие ВСД закрываются самопроизвольно или становятся намного меньше, поэтому обычной практикой является оставить ребенка с ВСД небольшой или средней степени тяжести и следить за его прогрессом, прежде чем принимать решение об операции. Хирургическое вмешательство может быть необходимо, если не удается добиться успеха, несмотря на прием лекарств, или беспокоит легочная гипертензия. Если имеется большое ВСД, операция почти всегда рекомендуется.
Дефекты межпредсердной перегородки (ASDs)
В этом дефекте есть отверстие между верхними камерами (приемные камеры или предсердия). Из-за более высокого давления в левой части сердца кислородная кровь течет через отверстие слева направо в сердце и обратно в легкие, в дополнение к нормальному потоку.
Существует три типа дефекта межпредсердной перегородки; наиболее распространенным является случай, когда в середине центральной стенки сердца имеется отверстие. Отверстия в нижней части перегородки, называемые первичным дефектом (частичный дефект атриовентрикулярной перегородки), часто связаны с проблемой митрального клапана, которая часто приводит к утечке. Реже встречаются дефекты синусового веноза или отверстия в верхней части перегородки. Это связано с аномалией правой верхней легочной вены.
Обычно пациенты с дефектом ASD не проявляют никаких симптомов, и проблема обнаруживается только тогда, когда обычное клиническое обследование обнаруживает шум в сердце. Иногда у детей с этой проблемой наблюдается плохое прибавление в весе и неспособность развиваться, а при наличии утечки митрального клапана могут быть ранние симптомы одышки.
Небольшие отверстия, которые пропускают мало крови слева направо, обычно не вызывают проблем. Если они расположены в средней части центральной стенки сердца, они могут даже закрыться сами по себе.
Тем не менее, умеренные и большие отверстия не закрываются, и дополнительная работа на протяжении многих лет создает нагрузку на правую сторону сердца, вызывая расширение обеих насосных камер. Поэтому лечение (хирургическое вмешательство) обычно рекомендуется в первые несколько лет жизни для более крупных отверстий, прежде чем на сердце будет оказано чрезмерное напряжение.
Открытый артериальный проток (КПК)
Этот дефект является продолжением прямой связи между аортой и легочной (легочной) артерией, которая обычно закрывается вскоре после рождения.
Ребенок в утробе матери снабжается кислородом через плаценту через пуповину. Легкие ребенка не расширены и для их роста требуется лишь небольшое количество крови. Проток — это кровеносный сосуд, который позволяет крови обходить легкие ребенка.
Обычно проток закрывается в течение нескольких дней после рождения, и связи между двумя сторонами сердца больше не существуют. Сопротивление кровотоку быстро падает с началом дыхания. У некоторых детей с синдромом Дауна проток не закрывается. Это вызывает более высокое давление в левой части сердца и увеличивает количество крови, поступающей в легкие.
Если проток частично закрыт и остается только узкое соединение, у ребенка не будет симптомов. Если связь больше, ребенок может задыхаться и чувствовать усталость и плохо набирать вес.
Если проток остается открытым более трех месяцев, он вряд ли закроется сам по себе, и рекомендуется хирургическое закрытие.
Тетралогия Фалло
У небольшого процента детей с синдромом Дауна это сложное заболевание сердца сочетает в себе наиболее распространенный дефект, связанный с синдромом Дауна, AVSD, с тетралогией Фалло.
Эта аномалия включает в себя четыре различных проблемы с сердцем:
- отверстие между верхними камерами и отверстие между нижними камерами
- комбинированные митральный и трикуспидальный клапаны (общий атриовентрикулярный клапан)
- суженная легочная артерия (от сердца к легким) или область под или над клапаном, или все три
- утолщение правой нижней камеры (желудочка)
Комбинация этих дефектов в раннем возрасте почти уравновешивается так, что ребенок может быть довольно синим, но не слишком одышащим. Конечно, может быть слишком много синевы или слишком много одышки, в зависимости от тяжести различных условий.
Тип операции зависит от серьезности AVSD или Fallots. Обычно дети довольно синего цвета и нуждаются в BT-шунте, чтобы увеличить количество синего, попадающего в легкие. Затем другая операция выполняется позже — обычно в возрасте 1-2 лет — так, чтобы отверстия могли быть закрыты, клапаны восстановлены, а выход в легочную артерию расширен.
Другие проблемы с сердцем при синдроме Дауна
В дополнение к порокам сердца, связанным с синдромом Дауна, повышенное кровяное давление в легких (легочная гипертензия) чаще встречается у людей с синдромом Дауна. Это высокое кровяное давление может быть результатом порока развития ткани легкого, но точная причина не известна.
Повышенное кровяное давление может ограничить объем кровотока в легких и, следовательно, снизить вероятность симптомов застойной сердечной недостаточности, наблюдаемых у детей с полными АВ-каналами или большими дефектами межжелудочковой перегородки. Это тогда вызывает проблему задержки возможной необходимой операции, чтобы закрыть отверстия в сердце. Эти дети должны внимательно следить за тем, чтобы определить наилучшее время для операции.
Тесты для диагностики врожденных пороков сердца у детей с синдромом Дауна
Большинство кардиологов согласны с тем, что все дети с диагнозом синдрома Дауна должны проходить кардиологическую оценку. Это связано с высокой частотой ассоциированных врожденных пороков сердца. Опытный кардиолог должен провести хорошую историю болезни и физическое обследование, чтобы исключить любой очевидный порок сердца.
Электрокардиограмма должна быть выполнена. Это может быть очень полезно при постановке диагноза АВ канала, даже если физические симптомы отсутствуют.
Некоторые врачи также решают выполнить хотя бы одну эхокардиограмму, чтобы исключить другие тонкие проблемы с сердцем.
Если поставлен диагноз врожденного порока сердца, кардиолог обычно проводит с ребенком регулярные визиты в кабинет. За большинством пациентов можно наблюдать клинически, чтобы определить, есть ли у ребенка трудности из-за порока сердца.
Иногда повторная электрокардиограмма, рентгенография грудной клетки или эхокардиограмма выполняется для дальнейшей оценки клинических изменений. Эти тесты могут быть повторены до того, как будет рекомендовано хирургическое вмешательство.
Редко, катетеризация сердца требуется для полной оценки перед корректирующей операцией, особенно у детей, где повышенное давление в легких является проблемой.
Родители ребенка с синдромом Дауна должны тесно сотрудничать с врачом (ами) своего ребенка, чтобы определить, какой маршрут (хирургический или медицинский) лучше всего будет обслуживать их ребенка.
По материалам сайта: downsyndrome.nacd.org
Источник
