Синдром цервикалгии люмбалгии что это такое
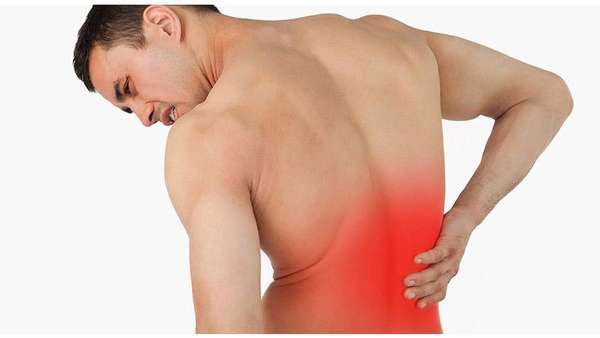
Люмбалгия — это болевой синдром, локализующийся в области поясницы. Патология не имеет возрастных ограничений, но в основном ею страдают мужчины и женщины старше 30 лет.
Причиной возникновения поясничной боли могут быть как серьезные заболевания костно-мышечной системы, так и болезни внутренних органов. При появлении подобных симптомов следует обратиться к врачу и пройти обследование. В статье мы рассмотрим причины возникновения, симптомы и лечение люмбалгии поясничного отдела.
Что такое вертебральная люмбалгия
В зависимости от происхождения люмбалгию (поясничный болевой синдром) разделяют на 2 вида:
- невертеброгенная, связанная с заболеваниями, возникающими в области поясницы, но вне позвоночника (заболевания почек, женских половых органов, органов пищеварения, онкология).
- вертеброгенная люмбалгия связана с патологией позвоночника.
Причины
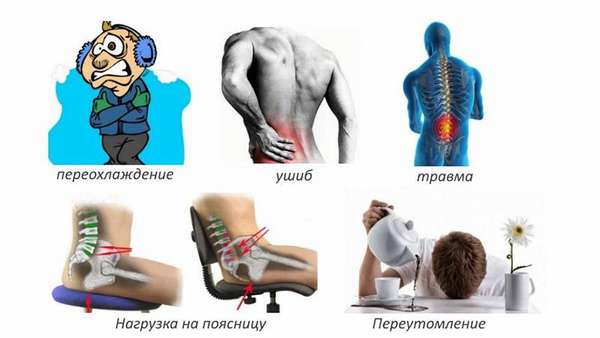
Вертеброгенными факторами, способными вызвать боли в пояснице, являются:
- остеохондроз,
- протрузия или грыжа межпозвоночных дисков,
- сколиоз и кифосколиоз,
- нестабильность позвонков в поясничном отделе, вызванная травмой,
- спондилез,
- неинфекционные воспалительные заболевания позвоночника, в частности, болезнь Бехтерева,
- миофасциальный синдром,
- опухоли позвоночника,
- сужение позвоночного канала,
- поражение связок позвоночника,
- остеопороз.
К факторам, способствующим развитию вертеброгенной люмбалгии, относятся:
- избыточный вес,
- гиподинамия, сидячая работа,
- чрезмерные нагрузки на позвонки спины,
- нарушения осанки,
- переохлаждение,
- сильные стрессы,
- возрастные изменения позвоночника (после 60 лет болями в пояснице страдают 70% людей).
Симптомы
Вертеброгенная люмбалгия проявляется в острой или хронической форме. Что такое острая люмбалгия? Она характеризуется внезапным началом и сильным болевым синдромом, который значительно ограничивает движения в поясничном отделе. Боль обычно распространяется на ногу, из-за чего пациент принимает положение лежа. Общее состояние больного при этом удовлетворительное.
Вертеброгенная люмбалгия с мышечно-тоническим синдромом характерна для острой формы. Мышечно-тонический синдром развивается вследствие напряжения мышечных волокон, в месте иннервации поврежденным спинномозговым корешком.
Повышенный тонус мышц затрудняет активные движения в пояснице и конечностях. В зависимости от места локализации повреждения может быть правосторонняя или левосторонняя люмбалгия. Иногда она носит двусторонний характер.

Хроническая вертеброгенная люмбалгия развивается медленно и сопряжена с хроническими дегенеративно-дистрофическими или аутоиммунными процессами, наличием неоперированных межпозвоночных грыж.
Боль имеет длительный ноющий характер, не купируется нестероидными противовоспалительными препаратами. Они приносят лишь незначительное облегчение. Значительное улучшение наблюдается на фоне приема гормонов, цитостатиков и антидепрессантов. Мышечно-тонический синдром выражен незначительно, и иррадирующие боли отмечаются после переохлаждения или переутомления.
Дегенеративно-дистрофические и аутоиммунные процессы могут поражать и вызывать болевой синдром не только в поясничном отделе, но и в грудном. В таких случаях речь идет о вертеброгенной тораколюмбалгии.
Спондилогенная люмбалгия характеризуется поражением межпозвонковых суставов и отростков позвонков. Она связана с системным поражением костно-хрящевой ткани. Дискогенная люмбалгия вызвана изменением межпозвонкового пространства за счет деформации суставов. Это приводит к поражению спинномозговых корешков и развитию люмбалгии с корешковым синдромом. Типичный болевой синдром больше ощущается в ноге, что затрудняет даже простые движения конечностью.
Люмбалгия при беременности — частое явление, особенно при слабости спинных мышц. По мере роста плода растет нагрузка на поясницу. Организм беременной женщины приспосабливается ко всем изменениям и нагрузкам даже при болях в спине, поэтому подобные состояния не опасны для беременности и родов. Более опасным становится период после родов, так как увеличение нагрузки на поясницу связано с ношением ребенка на руках и выполнением домашней работы.
Диагностика
Чтобы поставить диагноз, врачу необходимо провести беседу и общий осмотр пациента. Дополнительные данные получают при помощи следующих методов обследования:
- пальпация,
- рентгеноскопия,
- магнитно-резонансная томография,
- компьютерная томография,
- лабораторные исследования мочи и крови,
- УЗИ,
- консультации узкопрофильных специалистов.
Лечение
Для людей, страдающих данным недугом, актуален вопрос о том, как лечить вертебральную люмбалгию. Лечение включает комплекс мероприятий, направленных на устранение причины люмбалгии и купирование болевого синдрома.
Универсальной схемы лечения нет, каждый случай уникален, поэтому врач подбирает необходимые методы терапии для каждого пациента индивидуально.
Важно! В остром периоде пациент должен соблюдать постельный режим, носить пояснично-крестцовый корсет. Вне обострений корсет носить не нужно, так как он приводит к ослаблению мышц спины.
Медикаментозное лечение
Классический список средств представлен ниже:
- Для купирования болевого синдрома назначают нестероидные противовоспалительные средства для приема внутрь и использования местно: «Диклофенак», «Нимесулид», «Найз», «Индометацин», «Ортофен» и другие. По показаниям назначаются новокаиновые блокады.
- Если люмбалгия вызвана аутоиммунными процессами в позвоночнике, то к лечению добавляют цитостатики: «Циклофосфан», «Метотрексат», «Лефлуномид».
- Для снятия мышечного напряжения используют миорелаксанты: «Мидокалм», «Сирдалуд», «Толперизон».
- Мочегонные препараты («Фуросемид», «Торасемид») применяются в случае обнаружения отека тканей в области поражения, также к средствам с аналогичным эффектом можно отнести «L-лизина эсцинат», который, помимо противоотечного, оказывает противовоспалительное и обезболивающее действие.
- Препараты, улучшающие кровообращение («Пентоксифиллин», «Никотиновая кислота» и другие).
- Витамины группы В («Нейрорубин», «Нейробион», «Мильгамма» и прочие) питают нервную ткань, улучшая передачу импульса от нейрона к нейрону.
- Антидепрессанты и, реже, противосудорожные: в случае рецидивирующих хронических болей в пояснице при длительном приеме (6—10 недель) эти препараты воздействуют на центры болевых ощущений, уменьшая выраженность болевого синдрома.
- Хондропротекторы («Мукосат», «Дона», «Румалон» и прочие) воздействуют на суставной хрящ, активизируя в нем обменные процессы, тем самым частично восстанавливая его структуру и замедляя прогрессирование болезни, применяются длительными курсами — по 2-3-6 месяцев 2-3 раза в год.

Народные средства
Излечиться от вертеброгенной люмбалгии народными средствами довольно сложно, однако снять боль и облегчить страдания помогут следующие процедуры:
- компрессы с листьями хрена. Свежие листья хрена обдаются кипятком и накладываются на область поясницы. Затем нужно укутать это место теплым шарфом и оставить его на ночь, больное место растирают соком алоэ 2—3 раза в день,
- лечение живицей, смолой хвойных деревьев применять способом аппликации (наложения на болезненную зону),
- противовоспалительные припарки на основе сабельника,
- обертывание смесью свиного жира с растительным маслом,
- аппликации горного воска (мумие).
Физиотерапия
Для лечения вертеброгенной люмбалгии применяются следующие физиотерапевтические процедуры:
- магнитотерапия,
- электрофорез с анальгетиками и НПВС,
- иглорефлексотерапия,
- ультразвук,
- облучение лазером,
- ударно-волновая терапия,
- тепловые аппликации с парафином и озокеритом,
- мануальная терапия, в частности, постизометрическая релаксация мышц,
- тракционная терапия: сухое или подводное вытяжение позвоночника.
ЛФК и массаж
Массаж назначают больному, когда болевой синдром и воспаление устранены. Этот метод помогает улучшить кровообращение и снять мышечное напряжение.
Для восстановления двигательной активности пациенту подбирают комплекс лечебной физкультуры. Вначале упражнения лучше выполнять под наблюдением инструктора. В дальнейшем можно заниматься и самостоятельно.
Во время выполнения ЛФК следите за ощущениями. При возникновении резкой боли в позвоночнике обязательно прекратите выполнение упражнения. Через 3—5 дней вернитесь к этому упражнению и попробуйте выполнить его снова. Если боль исчезла или стала более легкой, то продолжайте аккуратно выполнять упражнение.
Внимание! На первом этапе ЛФК при люмбалгии нельзя выполнять упражнения на скручивание туловища. Постарайтесь избегать прыжков, ударов и резких толчков в спину.
Рассмотрим несколько упражнений:
- Лежа на спине, ноги разогнуты во всех суставах, руки вдоль туловища. Согните обе ноги в коленных и тазобедренных суставах, а подъемом корпуса дотянитесь руками и обхватите бедра. Выполняйте не менее 15 раз в день.
- Полумостик. Лежа на спине, руки вдоль туловища, ноги согнуты в коленях. Поднимите таз на вдохе, на выдохе — опустите. Повторить 5—10 раз.
- Стоя на четвереньках, одновременно выпрямите ногу и противоположную руку. То же самое проделайте со второй стороной. Продолжительность занятия — не менее 15 минут.
При неэффективности консервативной терапии рекомендуется хирургическое вмешательство. Вид операции определяет хирург в зависимости от причины люмбалгии, состояния пациента и наличия сопутствующих заболеваний.

Профилактика
Профилактические меры помогут сохранить позвоночник здоровым и избежать болей в пояснице. Следуйте простым рекомендациям:
- сохраняйте двигательную активность,
- спите на ортопедическом матрасе,
- правильно питайтесь,
- избегайте переохлаждений,
- не допускайте стрессов,
- откажитесь от вредных привычек,
- занимайтесь специальной гимнастикой,
- исключите слишком сильные физические перегрузки.
Заключение
При люмбалгии прогноз напрямую зависит от причин, из-за которых она возникла. При остром развитии воспалительного процесса, но своевременно начатой терапии прогноз на выздоровление благоприятный. При органических нарушениях и травмировании позвоночного столба прогноз менее благоприятный, а повреждения способны к прогрессированию. Исход зависит от времени обращения за помощью к врачу.
При появлении симптомов люмбалгии не следует относиться к ней легкомысленно и пытаться справиться с недугом самостоятельно. Своевременное обращение к врачу спасет от усугубления недуга и появления новых приступов болей.
Источник
Данный недуг может развиться и у мужчин, и у женщин в любом возрасте. Синдром цервикалгии — что это такое? Так называется совокупность симптомов, главный из которых в переводе с латыни — боль в области шеи. Она бывает настолько сильной и длительной, что сковывает физические движения человека и приводит к инвалидности.
Особенности недуга
Что такое цервикалгии по своей сути? Это разновидности боли, которые появляются при поражениях позвонков или мышц шейного отдела позвоночника. Различают два типа синдрома. Это:
- вертебральная цервикалгия, то есть боль, вызванная нарушениями, возникшими непосредственно в позвоночном столбе;
- невертебральная цервикалгия, которая возникает из-за патологических отклонений в смежных структурах позвоночника.

Типичные причины невертебрального типа недуга — повреждения мышечных тканей, сухожилий, связок. У вертебрального типа синдрома есть два подвида: спондилогенная цервикалгия (от греческого «спондилос» — позвонок, «генес» — порождаемый) и дискогенная цервикалгия (порождаемая патологией дисков). Болями в шее сопровождаются такие патологии позвоночника:
- спондилиты (группа воспалительных заболеваний позвонков, например туберкулезный, гнойный и др.);
- спондилезы (хронические патологии, при которых позвонки деформируются из-за разрастания костных тканей в виде острых отростков, «шипов»);
- протрузии (выбухания), грыжи межпозвонковых дисков;
- остеохондроз;
- сколиоз;
- ревматоидный артрит;
- артроз, дисфункция фасеточных суставов (их дегенеративное поражение, чаще всего в старческом возрасте);
- миофасциальный синдром (частые рефлекторные мышечные спазмы) и др.
Реже всего цервикалгия появляется вследствие остеомиелита, онкологических заболеваний. Довольно редко этот недуг развивается при патологиях ревматической природы, например при болезни Бехтерева (анкилозирующем спондилоартрите). Чаще же всего цервикалгии возникают в результате запущенного остеохондроза. Сильные боли при малейших поворотах головы провоцируют чрезмерное напряжение мышц шеи. Из-за этого ее подвижность резко снижается.
Причины и последствия патологии
В число наиболее распространенных причин цервикалгий медицинская статистика включает:
- травмы (ушибы, переломы), спортивные перегрузки воротниковой зоны;
- поднятия непомерных тяжестей;
- переохлаждение шеи;
- воспалительно-инфекционные процессы в области позвоночника;
- грубые нарушения осанки;
- нефизиологичные позы с длительным статичным положением шеи во время работы, отдыха, сна;
- опухоли позвоночника;
- грубые погрешности в питании, нарушения обмена веществ, ожирение;
- расстройства психики;
- курение, злоупотребление алкоголем;
- частые или затяжные стрессовые состояния.
Впервые цервикалгия заявляет о себе, как правило, в острой форме. Болевые ощущения возникают неожиданно, они весьма сильные, но обычно вскоре исчезают. Очень важно в это время сразу же обследоваться и начать лечение. Иначе синдром перейдет в хроническую форму, при которой недуг будет развиваться постепенно, а боли, хотя и менее острые, станут повторяться периодически.
Если цервикалгия протекает длительно у больного, который не получает адекватного лечения, это чревато серьезными осложнениями. Боли зачастую становятся настолько сильными, что человек оказывается на грани потери трудоспособности. Другое возможное осложнение цервикалгии — люмбалгия (периодически обостряющиеся боли в области поясницы). Со временем нередко возникают частичные или полные параличи конечностей. Наконец, появляется опасность нарушения мозгового кровообращения, инсульта.
Признаки патологии
При цервикалгиях симптомы недуга порой множественны. Однако всегда первенствует самый главный из них: боль в шее. Характерно, что при поворотах и наклонах головы, которые весьма затруднительны, она резко усиливается.
Сопутствующие симптомы синдрома:
- анталгическая поза больного (вынужденное положение, при котором боль стихает либо минимизируется);
- головокружение, полуобморочное состояние при наклонах головы;
- головная боль;
- громкий хруст шеи при движениях головы;
- звон или шум в ушах;
- ощущение онемения участков воротниковой зоны, затылка, рук;
- частичная утрата четкости зрения;
- шаткость походки.
Цервикалгии при различных заболеваниях имеют свои особенности. Так, при остеохондрозе боли в шее чаще всего тупые, отдающие в затылок, плечо. Если патология затрагивает руку, возникает плечелопаточный периартрит. Поскольку нередко сдавливаются позвоночные артерии, возникают «мушки» перед глазами, головокружения, «гудение» в голове. Прикосновение к напряженным мышцам очень болезненно.
При спондилезе, когда по краям больных позвонков образуются остеофиты (костные наросты), движения головой сопровождаются характерным хрустом в шее. Нередки головокружения и сильнейшие головные боли, которые не удается снять обычными анальгетиками. При спондилолистезе смещения позвонков и их нестабильность вызывают цервикаго — спазмы шейных мышц, частичную потерю чувствительности в руках.
Для болезни Бехтерева (анкилозирующего спондилоартрита) характерна деградация мелких межпозвонковых суставов. Помимо боли, патология сопровождается скованностью движений. По мере ее прогрессирования костные ткани разрушаются настолько, что пораженные суставы лишаются мобильности полностью.
При остеомиелите, кроме пульсирующей боли, вследствие инфекционного процесса наблюдается сильная отечность, поднимается высокая температура. Однако эти признаки интоксикации могут и отсутствовать. Развитие остеомиелита в таком случае происходит малозаметно, и тогда боль в шее — единственный его симптом.
Диагностика синдрома
Установление первопричины цервикалгии невролог начинает с выяснения жалоб пациента. Собранный анамнез (первичная субъективная информация) помогает врачу предположить предварительный диагноз. При визуальном осмотре больного проверяется наличие спазмирования шеи, анталгической позы, видимых деформированных участков шейного отдела позвоночного столба. Его пальпация позволяет выявить чувствительность кожных покровов, мышечное напряжение, наличие протрузий или грыж.
Окончательный диагноз цервикалгии, а также выбор адекватной тактики ее лечения, прогноз болезни определяются после изучения врачом результатов инструментального обследования пациента. Применяются следующие высокоинформативные методы исследования:
- Рентгенография шейного отдела позвоночника. На снимках в переднезадней и боковой проекциях хорошо просматриваются все трещины, деформации, переломы или вывихи позвонков, места сужения позвоночного канала и т.п.
- Миелография спинного мозга. Этот метод рентгенографии с использованием контрастного вещества позволяет определить его состояние.
- Компьютерная томография. Данное рентгенологическое исследование дает возможность выявить с высокой степенью точности различные нарушения позвоночника, новообразования, инородные тела и т.п.
- Магнитно-резонансная томография. Самый информативный метод диагностики, позволяющий обнаружить любые изменения не только в позвоночном столбе, но и в сосудах, нервных окончаниях, окружающих мягких тканях.
Лечение недуга
При цервикалгии лечение проводится в основном консервативное, с использованием возможностей фармацевтики и физиотерапии.
Добиться лечебного эффекта позволяет комплексное применение препаратов различных групп. Это:
- анальгетики и противовоспалительные медикаменты в таблетках и в форме инъекций (Ибупрофен, Диклофенак, Пенталгин, Баралгин, Анальгин), используемые в сочетании с гелями, мазями, кремами этой же группы;
- глюкокортикостероиды, гормональные препараты выраженного противовоспалительного действия (Дексаметазон, Преднизолон);
- хондропротекторы, способствующие восстановлению хрящей (Артра, Мукосат, Хондроитин, Артрон Комплекс);
- миорелаксанты, снимающие мышечные спазмы (Мидокалм, Баклофен, Тизанил);
- ангиопротекторы, укрепляющие стенки сосудов и активизирующие микроциркуляцию крови (Детралекс, Троксевазин, Аскорутин, Пентоксифиллин);
- метаболики, улучшающие обмен веществ (Милдронат, Триметазидин);
- витамины группы В (Мильгамма);
- биостимуляторы (ФиБС, Алоэ, Плазмол и др.).
После снятия остроты цервикалгии медикаментами приступают к лечению средствами физиотерапии и нетрадиционными методами. В стадии ремиссии синдрома назначаются:
- электрофорез;
- магнитотерапия;
- тракция (вытяжение позвонков);
- массаж;
- грязелечение;
- апитерапия (лечение препаратами на основе пчелопродуктов);
- иглорефлексотерапия;
- мануальная терапия;
- лечебная физкультура;
- лазеротерапия.
Хирургическое лечение практикуется обычно тогда, когда медикаментозные средства оказываются неэффективными, или когда у пациентов развиваются серьезные осложнения. Без операции не обойтись, например, при тяжелых поражениях спинного мозга, угрозе отмирания нервных корешков, параличах.
Поскольку цервикалгия наиболее часто становится следствием остеохондроза, нельзя откладывать его лечение. Иначе боль в шее будет усиливаться, и процесс разрушения позвоночника станет прогрессировать. При этом позвонки нередко срастаются друг с другом, утрачивая свою мобильность. А запущенную болезнь, как известно, лечить гораздо труднее.
Профилактика недуга
Чтобы не допустить его появления, врачи рекомендуют придерживаться в повседневности несложных правил. Особенно им должны следовать люди, страдающие хронической цервикалгией, иначе не избежать обострений синдрома. Необходимо:
- ежедневно после сна, сидя на кровати, разрабатывать мышцы шеи, совершая наклоны и повороты головы в стороны;
- обязательно включать в комплексы утренней гимнастики упражнения, которые укрепляют мышцы спины;
- выполняя сидячую работу, находясь за рулем, через каждый час делать кратковременные разминки шейного отдела позвоночника;
- постоянно следить за своей осанкой, чтобы ходить и сидеть не горбясь;
- спать, используя ортопедические подушки и матрасы;
- оберегать позвоночник от травм при занятиях спортом, на рабочем месте, в быту;
- не допускать переохлаждения организма из-за кондиционеров, сквозняков;
- не поднимать чрезмерные тяжести;
- установить монитор компьютера на уровне глаз, чтобы исключить как завышенный подъем, так и наклон головы;
- при чтении использовать подставку, чтобы тексты находились на уровне глаз;
- ежедневно ходить пешком не менее 3–5 км;
- практиковать активный отдых, особенно плавание, бег трусцой;
- соблюдать принципы сбалансированного питания.
Хотя прогноз лечения цервикалгий в большинстве случаев благоприятен — врачам чаще всего удается восстановить здоровье пациентов, все же лучше не доводить состояние позвоночника до возникновения такой патологии. При первых же болевых ощущениях в шейном отделе следует незамедлительно обратиться к неврологу.
Источник
