Синдром бехчета и синдром шегрена

Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 4 октября 2017;
проверки требуют 9 правок.
Синдро́м Шегре́на — аутоиммунное системное поражение соединительной ткани, проявляющееся вовлечением в патологический процесс желез внешней секреции, главным образом слюнных и слёзных, и хроническим прогрессирующим течением.[3]
Название дано в честь шведского офтальмолога Хенрика Шегрена[sv] (1899—1986 гг.), который впервые описал данный синдром.
Девять из десяти больных синдромом Шегрена — женщины, чаще в климактерическом периоде, хотя синдром встречается в любом возрасте как у женщин, так и у мужчин. В США количество больных оценивается примерно в 4000000 человек, что делает данное заболевание вторым по распространенности среди аутоиммунных ревматических заболеваний.
Синдром Шегрена может существовать сам по себе (первичный), или развиваться через много лет после начала других ревматических заболеваний, таких как ревматоидный артрит, системная красная волчанка, системная склеродермия, первичный билиарный цирроз и др.(вторичный синдром Шегрена).
Этиология[править | править код]
Данный синдром относится к аутоиммунным заболеваниям.
Патогенез[править | править код]
Аутоиммунный процесс приводит к апоптозу секретирующих клеток и эпителия выводных протоков, вызывая повреждение железистой ткани[4].
Синдром Шегрена ассоциирован с увеличенным уровнем в спинномозговой жидкости IL-1RA, антагониста интерлейкина-1 (ИЛ-1). Это позволяет предположить, что болезнь начинается с повышения активности системы ИЛ-1, что компенсаторно влечёт за собой повышение IL-1RA, чтобы уменьшить связывание ИЛ-1 с рецепторами. С другой стороны, синдром Шегрена характеризуется уменьшением уровня ИЛ-1 в слюне, что может вести к воспалению слизистой ротовой полости и её сухости.[5][6]
Клиническая картина[править | править код]
Отличительным симптомом синдрома Шегрена является генерализованная сухость слизистых оболочек, чаще всего включающая в себя:
- Ксерофтальмия («сухой глаз», сухость глаз). На начальном этапе больные могут не предъявлять жалоб. При дальнейшем прогрессировании болезни появляется чувство жжения, рези, «песка» в глазах.
- Ксеростомия («сухой рот», сухость полости рта). Отмечается уменьшение слюноотделения из-за поражения слюнных желез. Развивается хронический паротит, стоматит, кариес. Больные жалуются на выраженную сухость в ротовой полости, «заеды» в уголках рта, затруднение при разговоре, а на поздних стадиях даже на нарушение глотания пищи (дисфагия).
Кроме того, синдром Шегрена может вызывать поражение:
- кожи — выраженная сухость;
- носоглотки — образование корок в носу, развитие отита при поражении евстахиевой трубы, синуситы;
- вагины — зуд, боль;
- дыхательной системы — трахеобронхиты;
- пищеварительной системы — атрофический гастрит с секреторной недостаточностью, гипокинетическая дискинезия желчевыводящих путей, панкреатит;
- почек — гломерулонефрит;
- кровеносных сосудов — синдром Рейно;
- периферической нервной системы — полинейропатии, неврит лицевого, тройничного нерва[7].
Часто развивается выраженный упадок сил, боли в суставах, мышцах.
Пациенты с вторичным синдромом Шегрена имеют симптомы первичного ревматического заболевания, например, системной красной волчанки, ревматоидного артрита или системной склеродермии.
Диагностика[править | править код]
Диагностика синдрома Шегрена осложняется разнообразием симптомов, а также их сходством с симптомами других заболеваний. Тем не менее, сочетание определённых тестов может помочь выставить диагноз:
- ANA-профиль (anti-nuclear antibody — антиядерные антитела). Типичные маркеры — SSA/Ro and SSB/La, из которых SSB/La более специфичный; SSA/Ro часто ассоциирован с другими аутоиммунными состояниями, но часто присутствует у больных синдромом Шегрена.[8][9]
- Проба Ширмера. Оценивает продукцию слез: полоска фильтровальной бумаги закладывается за нижнее веко на пять минут, затем измеряется длина смоченной слезой бумаги. Менее 5 мм говорит в пользу синдрома Шегрена. Необходимо помнить, что функция слёзоотделения уменьшается с возрастом, а также при некоторых других нарушениях.
- Сиалометрия.
- В норме при стимуляции аскорбиновой кислотой за 5 мин выделяется приблизительно 2,5-6,0 мл слюны.
- Нестимулированный сбор слюны. Пациент в течение 15 минут собирает в пробирку слюну. Положительным считается результат менее чем 1,5 мл.
- Сиалография. Рентгенконтрастное исследование. Контраст вводится в проток околоушной слюнной железы, который открывается в щеке в преддверии рта на уровне шейки второго большого коренного зуба верхней челюсти. После чего выполняется рентгенография этой области. При синдроме Шегрена выявляются участки расширения протока, его деструкции[10].
- Осмотр глаза с помощью щелевой лампы (лампа Гринчелы-Синчелы). Позволяет выявить сухость поверхности глаза.
- Биопсия губы. Обнаруживается инфильтрация слюнных желез лимфоцитами.
- УЗИ-исследование слюнных желез. Простой, неинвазивный, безопасный метод диагностики. В паренхиме желез обнаруживаются малые — 2-6 мм — гипоэхогенные участки, представляющие собой лимфоцитарную инфильтрацию. Часто в протоках желез находятся камни.
Лечение[править | править код]
На данный момент специфического лечения, направленного на восстановление функции желез, не существует. Вместо этого оказывается симптоматическая и поддерживающая помощь.
Для лечения ксерофтальмии используются искусственные слёзы, препараты, содержащие в своем составе действующее вещество протектор эпителия роговицы-гипромеллозу. Некоторые пациенты вынуждены использовать очки для повышения местной влажности. Дополнительно к этому применяется циклоспорин, угнетающий воспаление слезных желез.
Для борьбы с ксеростомией доступны препараты, стимулирующие отток слюны, например, пилокарпин. Рекомендуется запивать пищу водой. При выраженной сухости ротоглотки используют пластиковую бутылку-пульверизатор с 1 % водным раствором глицерина.
При синдроме Шегрена повышен риск кариеса, поэтому необходим тщательный уход за зубами.
Нестероидные противовоспалительные препараты могут быть использованы для лечения мышечно-скелетных симптомов.
Больным с тяжелыми осложнениями могут назначаться кортикостероиды, иммуносупрессивные препараты и иногда внутривенные иммуноглобулины. Также, помогает метотрексат, гидроксихлорохин (плаквенил).
Прогноз[править | править код]
Синдром Шегрена может повреждать жизненно важные органы с переходом в стабильное состояние, постепенным прогрессированием или, наоборот, длительной ремиссией. Такое поведение характерно и для других аутоиммунных заболеваний.[11]
Некоторые больные могут иметь слабо выраженные симптомы сухости глаз и ротовой полости, тогда как у других развиваются серьёзные осложнения. Одним пациентам полностью помогает симптоматическое лечение, другим приходится постоянно бороться с ухудшением зрения, постоянным дискомфортом в глазах, часто рецидивирующими инфекциями ротовой полости, отеком околоушной слюнной железы, затруднением жевания и глотания. Постоянный упадок сил и суставная боль серьёзно снижают качество жизни.
У части пациентов в патологический процесс вовлекаются почки — гломерулонефрит, ведущий к
протеинурии, нарушению концентранционной способности почек и дистальному почечному тубулярному ацидозу.
Больные синдромом Шегрена имеют более высокий риск возникновения неходжкинской лимфомы по сравнению со здоровыми людьми и людьми, больными другими аутоиммунными заболеваниями.[12] У около 5 % пациентов развивается та или иная форма лимфомы.[13]
Кроме того, установлено, что у детей женщин, больных синдромом Шегрена во время беременности, более высокий риск развития неонатальной красной волчанки с врожденной блокадой сердца.[14]
Примечания[править | править код]
- ↑ Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ Синдром Шегрена (сухой синдром, 0322)
- ↑ Sjogren’s syndrome: apoptosis by anti-SSA and anti-SSB antibodies (недоступная ссылка) (2006). Архивировано 27 июля 2011 года.
- ↑ Harboe E, Tjensvoll AB, Vefring HK, Gøransson LG, Kvaløy JT, Omdal R. (2009). Fatigue in primary Sjögren’s syndrome—a link to sickness behaviour in animals? Brain Behav Immun.23(8):1104-8. doi:10.1016/j.bbi.2009.06.151 PMID 19560535
- ↑ Perrier S, Coussedière C, Dubost JJ, Albuisson E, Sauvezie B. (1998) IL-1 receptor antagonist (IL-1RA) gene polymorphism in Sjögren’s syndrome and rheumatoid arthritis. Clin Immunol Immunopathol. 87(3):309-13>
- ↑ Заболевания — Болезнь Шегрена — РA «Надежда»
- ↑ Franceschini F., Cavazzana I. Anti-Ro/SSA and La/SSB antibodies (неопр.) // Autoimmunity. — 2005. — February (т. 38, № 1). — С. 55—63. — doi:10.1080/08916930400022954. — PMID 15804706.
- ↑ V Goëb et al. Clinical significance of autoantibodies recognizing Sjögren’s syndrome A (SSA), SSB, calpastatin and alpha-fodrin in primary Sjögren’s syndrome (англ.) // Clinical and Experimental Immunology (англ.)русск. : journal. — 2007. — Vol. 148, no. 2. — P. 281—287. — doi:10.1111/j.1365-2249.2007.03337.x. — PMID 17286756.
- ↑ Критерии диагноза болезни и синдрома Шегрена
- ↑ National Institute Of Neurological Disorders And Sroke Sjögren’s Syndrome Information Page> https://www.ninds.nih.gov/disorders/sjogrens/sjogrens.htm Архивная копия от 27 июля 2012 на Wayback Machine
- ↑ Voulgarelis M., Skopouli F.N. Clinical, immunologic, and molecular factors predicting lymphoma development in Sjogren’s syndrome patients (англ.) // Clin Rev Allergy Immunol : journal. — 2007. — Vol. 32, no. 3. — P. 265—274. — doi:10.1007/s12016-007-8001-x. — PMID 17992593.
- ↑ Tzioufas A.G., Voulgarelis M. Update on Sjögren’s syndrome autoimmune epithelitis: from classification to increased neoplasias (англ.) // Best Practice & Research: Clinical Rheumatology (англ.)русск. : journal. — 2007. — Vol. 21, no. 6. — P. 989—1010. — doi:10.1016/j.berh.2007.09.001. — PMID 18068857.
- ↑ Manthorpe R., Svensson A., Wirestrand L.E. Late neonatal lupus erythematosus onset in a child born of a mother with primary Sjögren’s syndrome (англ.) // Annals of the Rheumatic Diseases (англ.)русск. : journal. — 2004. — November (vol. 63, no. 11). — P. 1496—1497. — doi:10.1136/ard.2003.014944. — PMID 15479901.
Источник
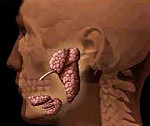
Болезнь Шегрена – аутоиммунное системное поражение соединительной ткани, характеризующееся экзокринными железистыми и внежелезистыми проявлениями. Наиболее частым железистым проявлением болезни Шегрена служит снижение секреции слезных и слюнных желез, сопровождающиеся жжением в глазах и сухостью носоглотки. К внежелезистым проявлениям относятся миалгии, мышечная слабость, артралгии, геморрагии, увеличение лимфоузлов, невриты и пр. Диагноз болезни Шегрена ставится с учетом комплекса клинических и лабораторных признаков, функциональных тестов. Лечение проводят кортикостероидными гормонами и цитостатиками; течение заболевания чаще доброкачественное.
Общие сведения
Болезнь Шегрена лидирует среди коллагенозов по частоте встречаемости и значительно чаще развивается у женщин возрастной группы от 20 до 60 лет; у мужчин и в детском возрасте заболевание встречается реже. Причины болезни Шегрена неизвестны. Наиболее вероятными предопределяющими факторами служат наследственность и аутоиммунный ответ на вирусную (предположительно ротавирусную) инфекцию.
Патогенетический механизм болезни Шегрена заключается в развитии иммуноагрессивной реакции с образованием антител к собственным тканям и лимфоплазматической инфильтрации протоков желез внешней секреции — слюнных, слезных, ЖКТ и др. При генерализованной форме болезни Шегрена у трети пациентов развивается поражение мышц (миозит), почек (интерстициальный абактериальный нефрит), сосудов (продуктивно-деструктивный, продуктивный васкулит), легких (интерстициальная пневмония) и др. Болезнь Шегрена часто протекает вместе с ревматоидным артритом, тиреоидитом Хасимото, системной красной волчанкой.
Болезнь Шегрена
Классификация болезни Шегрена
Течение болезни Шегрена может быть подострым и хроническим. С учетом клинических проявлений и осложнений выделяют начальную (раннюю), выраженную и позднюю стадии заболевания. Патологические процессы при болезни Шегрена могут протекать с различной степенью воспалительной и иммунологической активности. Для высокой степени активности болезни Шегрена характерны клинически выраженные явления паротита, кератоконъюнктивита, стоматита, артрита; генерализованная лимфаденопатия, гепатоспленомегалия, лабораторные признаки активного воспаления.
Умеренно активному течению болезни Шегрена свойственно уменьшение воспаления и иммунологической активности с одновременной тенденцией к деструктивным изменениям в секретирующих эпителиальных железах. При минимальной активности процессов отмечается преобладание функциональных, склеротических, дистрофических изменений в слюнных, слезных, желудочных железах, что проявляется тяжелыми формами ксеростомии, кератоконъюнктивита, гастрита. В лабораторных тестах — слабо выраженные признаки воспаления.
Симптомы болезни Шегрена
Появление глазных симптомов при болезни Шегрена обусловлено сниженной секрецией слезы (слезной жидкости). При этом пациенты ощущают жжение, «царапанье» и «песок» в глазах. Субъективные симптомы сопровождаются зудом и покраснением век, скоплением вязкого секрета в уголках глаз, сужением глазных щелей, снижением остроты зрения. Развивается сухой кератоконъюнктивит — воспаление роговицы вместе с конъюнктивой глаза.
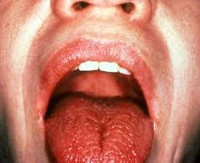
Слюнные железы при болезни Шегрена увеличиваются в размерах. У трети пациентов в результате увеличения парных околоушных желез отмечается характерное изменение овала лица, получившего в литературе название «мордочки хомяка». К числу типичных симптомов болезни Шегрена также относятся сухость губ и слизистой рта, стоматит, заеды, множественный кариес зубов (чаще пришеечной локализации). Если в ранней стадии болезни Шегрена сухость слизистых отмечается только во время физической нагрузки и волнения, то в выраженном периоде ощущение сухости отмечается постоянно, заставляя пациента часто увлажнять рот и запивать пищу.
При осмотре выявляется ярко-розовая окраска слизистых, их легкое травмирование при контакте, сухость языка, малое количество свободной слюны пенистого или вязкого характера. На таком фоне присоединение вторичной (вирусной, грибковой, бактериальной) инфекции ведет к развитию стоматита. Для поздней стадии болезни Шегрена характерны резкая сухость полости рта, ведущая к расстройствам глотания и речи, трещины губ, ороговение участков слизистой рта, складчатый язык, отсутствие свободной слюны в полости рта.
Отмечается гипофункция других экзокринных желез с явлениями сухости кожи, носоглотки, вульвы и влагалища, развитием трахеита, бронхита, эзофагита, атрофического гастрита и т. д. При болезни Шегрена могут отмечаться суставной синдром по типу полиартралгий или полиартрита, нарушение чувствительности стоп и кистей, невропатии тройничного нерва и лицевого нерва, геморрагические сыпи на конечностях и туловище, лихорадка, миозиты, гепато- и спленомегалия.
Диагностика болезни Шегрена
Из методов лабораторной диагностики проводится исследование общего анализа крови, показывающее умеренную лейкопению, анемию, ускорение СОЭ. В биохимии крови при болезни Шегрена определяется повышение уровня γ-глобулинов, общего белка, фибрина, серомукоида, сиаловых кислот, обнаружение криоглобулинов. Иммунологические реакции выявляют повышение уровня иммуноглобулинов IgG и IgM; наличие антител к ДНК, LE-клеток, антител к эпителию экзокринных желез, мышцам, коллагену и пр.; увеличение количества В-лимфоцитов, уменьшение Т-лимфоцитов.
При болезни Шегрена отмечается специфическая реакция на тест Ширмера – определяется уменьшение слезной продукции в ответ на стимуляцию нашатырным спиртом. При маркировании роговицы и конъюнктивы красителями выявляются эрозии и дистрофические очаги эпителия. При болезни Шегрена проводится контрастная рентгенография (сиалография), биопсия слюнных желез, УЗИ слюнных желез, МРТ слезных/слюнных желез. Для выявления осложнений со стороны других систем выполняется рентгенография легких, гастроскопия, ЭХО-КГ.
Лечение болезни Шегрена
Ведущая роль в терапии болезни Шегрена отводится гормональным (преднизолон) и цитостатическим препаратам иммуносупрессивного действия (циклофосфамид, хлорбутин) и их комбинациям (преднизолон+хлорбутин, преднизолон+циклофосфан). Сочетание методов экстракорпоральной гемокоррекции (плазмафереза, гемосорбции, двойной фильтрации плазмы) с медикаментозной терапией при лечении болезни Шегрена показано в случаях язвенно-некротического васкулита, гломерулонефрита, цереброваскулита, полиневрита и др. поражений.
Симптоматическая терапия при болезни Шегрена направлена на устранение сухости слизистых и предупреждение вторичного инфицирования. При сухости глаз назначается искусственная слеза, ношение мягких контактных линз, промывание глаз растворами антисептиков. Для нормализации слюноотделения проводятся новокаиновые блокады, назначаются препараты Ca; при воспалении околоушных желез используются местные аппликации димексида, системные антибиотики и антимикотики.
Пораженные слизистые полости рта при болезни Шегрена нуждаются в смягчении и стимуляции регенерации с помощью аппликаций масел облепихи и шиповника, обработки мазями (метилурациловой и солкосериловой). При секреторной недостаточности желудка проводится длительная заместительная терапия соляной кислотой, натуральным желудочным соком, пепсином; при недостаточности поджелудочной железы назначается ферментная терапия: прием панкреатина и др.
Прогноз и осложнения болезни Шегрена
Течение болезни Шегрена не носит жизнеугрожающий характер, однако значительно ухудшает качество жизни. Своевременно начатая терапия замедляет прогрессирование патологических процессов и сохраняет трудоспособность пациентов. При отсутствии лечения нередки осложнения, приводящие к инвалидизации.
К первичным поражениям при болезни Шегрена нередко присоединяется вторичное инфицирование с развитием синуситов, рецидивирующих трахеитов, бронхопневмоний. При системных поражениях возможно развитие почечной недостаточности, нарушений кровообращения головного и/либо спинного мозга.
Специфической профилактики болезни Шегрена не разработано.
Источник

Синдром Шегрена — аутоиммунная воспалительная патология, проявляющаяся признаками поражения экзокринных желез — слезных, слюнных, сальных, потовых, пищеварительных. Синдром впервые был описан в конце 19 века офтальмологом из Швеции Х. Шегреном, в честь которого он и получил свое название. Шегрен наблюдал на пациентами, которые жаловались на сухость в глазах и во рту, а также на боль в суставах. Спустя некоторое время данным недугом заинтересовались ученые смежных медицинских областей.
Факторы, способствующие развитию патологии – наследственность и аутоиммунный ответ на вирусную инфекцию. Синдром Шегрена развивается при снижении иммунитета. Иммунная система воспринимает собственные клетки организма как чужеродные и начинает вырабатывать против них антитела. Иммуноагрессивные реакции сопровождаются лимфоплазматической инфильтрацией протоков экзокринных желез. Воспаление распространяется на все органы и ткани больного. При поражении желез слизистых полостей возникает их дисфункция, и снижается выработка секрета. Так происходит развитие «сухого синдрома». Гипофункция экзокринных желез обычно сочетается с системными иммуновоспалительными заболеваниями: периартериитом, васкулитом, дерматомиозитом. Генерализованная форма патологии характеризуется поражением почек с развитием интерстициального асептического нефрита, сосудов с развитием васкулита, легких с развитием пневмонии.
Патология развивается преимущественно у женщин климактерического возраста, относится к наиболее распространенным аутоиммунным патологиям и требует проведения комплексной терапии. Синдром имеет код по МКБ-10 M35.0 и наименование «Сухой синдром Шегрена».
Синдром Шегрена проявляется сухостью во рту, жжением во влагалище, резью в глазах, першением в горле. Внежелезистые проявления патологии — артралгия, миалгия, лимфадениты, полиневриты. Диагностика синдрома основывается на клинических данных, результатах лабораторных исследований и функциональных тестов. Своевременное лечение патологии глюкокортикостероидами и цитостатиками делает прогноз заболевания благоприятным.
Классификация
Формы патологии:
- Хроническая — отличается медленным течением без выраженных клинических проявлений, с преимущественным поражением желез, нарушением их функций.
- Подострая — возникает внезапно и сопровождается признаками воспаления, лихорадкой, поражением не только железистых структур, но и внутренних органов.
Степени активности синдрома:
- Высокая степень активности недуга проявляется симптомами паротита, кератита, конъюнктивита, гингивита, лимфаденопатии, гепатоспленомегалии.
- Умеренное течение – уменьшение воспалительных явлений и иммунологической реактивности, частичное разрушение железистой ткани.
- Минимальная активность патологии — склероз и дистрофия слюнных желез приводят к их дисфункции и развитию сухости во рту.
Этиология и патогенез
Этиопатогенетические факторы синдрома Шегрена в настоящее время остаются неизвестными. Данный синдром относят к аутоиммунным заболеваниям. Многолетними исследованиями ученых было установлено, что недуг развивается под воздействием негативных факторов на организм человека, предрасположенного к синдрому.
Факторы, способствующие развитию синдрома:
- повышение иммунологической реактивности,
- наследственность,
- эмоциональные стрессы — нервно-психическое перенапряжение, депрессии, психозы,
- физические стрессы – переохлаждение или перегрев организма,
- биологические стрессы — вирусная, бактериальная, грибковая, микоплазменная, протозойная инфекция,
- химические стрессы – передозировка лекарственных средств, различные интоксикации,
- гормональный сбой в организме.

Патогенетические звенья синдрома:
- активация иммунитета,
- нарушение регуляции В-лимфоцитов в крови,
- продукция Т-лимфоцитами цитокинов – интерлейкина-2, интерферона,
- воспаление экзокринных желез,
- лимфоцитарная и плазмоцитарная инфильтрация выводных протоков,
- пролиферация железистых клеток,
- повреждение экскреторных путей,
- возникновение дегенеративных процессов,
- некроз и атрофия ацинарных желез,
- снижение их функциональности,
- замещение железистой ткани соединительнотканными волокнами,
- пересыхание полостей.
Лимфоидные инфильтраты возникают не только в экзокринных железах, но и во внутренних органах, суставах, мышцах, приводя к их дисфункции и появлению соответствующей симптоматики. Постепенно очаги воспаления утрачивают свой доброкачественный характер, приобретают полиморфность и начинают распространяться вглубь окружающих тканей.
Синдром Шегрена — тяжелая патология, требующая незамедлительного проведения лечебно-диагностических процедур.
Клиническая картина
Железистые симптомы обусловлены поражением эпителиоцитов секретирующих желез, которое сопровождается их дисфункцией.
Патология проявляется следующими клиническими признаками:
- Ксерофтальм – «сухой глаз», проявляющийся у больных чувством жжения, рези и «песка» в глазах. Острая и режущая боль в глазах усиливается при работе за компьютером и сопровождается жаждой. По мере развития недомогания ухудшается зрение, появляется светобоязнь. Веки гиперемированы и зудят. В уголках глаз периодически скапливается белый секрет, на конъюнктиве появляются точечные инфильтраты и геморрагии, глазная щель сужается. Глубокая сухость роговицы приводит к ее помутнению и изъязвлению. У больных режет в глазах при попытке посмотреть на светящийся предмет. Облегчение приносит вынужденное положение — лежа с закрытыми глазами.

- Ксеростомия или «сухой рот» – признак уменьшенного слюноотделения, характерного для хронического гингивита, стоматита, кариеса. Больные предъявляют жалобы на сухость во рту, «заеды», трудности при разговоре, осипший голос, дисфагию. Из-за сухости языка становится невозможно глотать слюну. На пересохшей кайме гуд появляются участки шелушения и язвочки. Заболевания зубов связаны с повреждением эмали и кариесом. Со временем они расшатываются и выпадают.

- Воспаление околоушной слюнной железы проявляется ее увеличением в размерах, отечностью, выделением гноя из протоков, лихорадкой, невозможностью открыть рот. При остром паротите увеличенные околоушные железы изменяют контуры лица, которое начинает напоминать «мордочку хомячка».

- Слизистая оболочка носоглотки пересыхает, на ней появляются корки. Больных часто мучают носовые кровотечения, хронические риниты, отиты, синуситы. Через несколько недель пропадает голос, ухудшаются обонятельные и вкусовые ощущения. При развитии серозного среднего отита возникает боль в ухе, и снижается слух со стоны поражения.
- Сухость кожи связана со снижением или отсутствием потоотделения. Она зудит и шелушится, на ней появляются язвочки. Подобная симптоматика часто сопровождается лихорадкой больного. На коже нижних конечностей и живота появляются точечные кровоизлияния и пигментные пятна.

- Поражение пищеварительной системы проявляется признаками атрофического гастрита, гипокинезии желчевыводящих путей, панкреатита, цирроза печени. У больных возникает отрыжка, изжога, тошнота, рвота, горечь во рту, боль в правом подреберьи и в эпигастрии. Аппетит ухудшается из-за болезненного приема пищи.

Внежелезистые проявления патологии свидетельствуют о поражении внутренних органов и не являются специфическими для данного синдрома:
- Артралгия — характерный признак синдрома Шегрена. У больных развивается артрит мелких суставов кисти: они отекают, болят, плохо двигаются. Воспаление крупных суставов – коленных и локтевых протекает не тяжело, симптомы часто регрессируют самостоятельно. Пациенты жалуются на утреннюю скованность и ограничение движений в мелких суставах.
- У женщин возникает зуд, жжение и боль во влагалище. От повышенной сухости слизистых страдает сексуальная жизнь больных. У них не выделяется смазка при половом контакте. Отек, гиперемия и сухость во влагалище приводит к развитию хронического кольпита и снижению либидо.
- Поражение органов дыхательной системы проявляется симптомами трахеита, бронхита, пневмонии. Возникает одышка, кашель, хрипы. В тяжелых случаях развивается фиброз легких, хроническая интерстициальная пневмония, плевриты.
- Аутоиммунный воспалительный процесс в почках приводит к развитию гломерулонефрита, почечной недостаточности, протеинурии, дистального почечного тубулярного ацидоза.
- Признаки синдрома Рейно характерны для данного недуга – гиперчувствительность к холоду, неприятные ощущения в дистальных отделах конечностей, пятнистая и точечная сыпь на коже, зуд, жжение, образование язв и очагов некроза.
- У больных часто возникают признаки полинейропатии, неврита лицевого и тройничного нервов, менингоэнцефалита, гемипарезов. Характерным клиническим симптомом воспаления периферических нервов является потеря чувствительности по типу «носков» и «перчаток».
- Упадок сил, слабость, артралгия и миалгия прогрессируют и переходят в неактивность мышц, их болезненность. Возникают сложности при сгибании и разгибании конечностей.
- На месте поврежденных желез могут образовываться опухоли, в том числе и злокачественные. Рак кожи приводит к трагическому исходу.
При отсутствии своевременной диагностики и рациональной терапии у больных развиваются тяжелые осложнения и негативные последствия.
Причинами смерти больных являются:
- васкулит,
- лимфомы,
- рак желудка,
- эритропения, лейкопения, тромбоцитопения,
- присоединение бактериальной инфекции с развитием гайморита, трахеита, бронхопневмонии,
- почечная недостаточность,
- нарушение мозгового кровообращения.
Диагностика

Диагностика синдрома Шегрена начинается с выявления основных клинических признаков патологии. Специалисты выясняют жалобы больных, собирают анамнез жизни и болезни, проводят объективное обследование. Заключение о недуге специалисты делают после получения результатов дополнительных методов исследования:
- общего и биохимического анализов крови,
- биопсии слюнных желез,
- теста Ширмера,
- сиалографии,
- сиалометрии,
- иммунограммы,
- осмотра глаз,
- УЗИ слюнных желез.
Основные диагностические методики:
- ОАК — тромбоцитопения, лейкопения, анемия, высокая СОЭ, наличие ревматоидного фактора.
- В биохимическом анализе крови – гипергаммаглобулинемия, гиперпротеинемия, гиперфибриногенемия.
- Иммунограмма — антитела к ядрам клеток, ЦИК, иммуноглобулины G и М.
- Тест Ширмера – за нижнее веко больного закладывают специальную бумагу на 5 минут, а затем измеряют длину мокрого участка. Если он меньше 5 мм, синдром Шегрена подтверждается.
- Маркирование роговицы и конъюнктивы красителями проводят с целью выявления эрозий и очагов дистрофии.
- Сиалографию проводят с помощью рентгена и специального вещества, которое вводят в протоки слюнных желез. Затем проводят серию рентгеновских снимков, на которых обнаруживают частки расширения протоков или их деструкцию.
- Сиалометрия — стимуляция слюноотделения аскорбиновой кислотой для выявления ее выделения за единицу времени.
- УЗИ и МРТ слюнных желез – неинвазивные и безопасные методы диагностики, позволяющие обнаружить в паренхиме железы гипоэхогенные участки.
Своевременная диагностика и ранее лечение помогут справиться с данным недугом. В противном случае значительно возрастает риск развития тяжелых осложнений и смертельного исхода.
Лечение

Специфическое лечение синдрома Шегрена в настоящее время не разработано. Больным проводят симптоматическую и поддерживающую терапию.
- «Офтагель», «Слеза натуральная», «Систейн», «Видисик» и прочие глазные капли применяют для уменьшения симптомов ксерофтальмии.
- «Пилокарпин» – препарат, способствующий оттоку слюны и предназначенный для борьбы с ксеростомией. Больным рекомендуют пить много жидкости мелкими глотками или жевать резинку, стимулирующую слюноотделение.
- В нос закапывают физраствор, орошают слизистую «Аквамарисом», «Аквалором».
- Лубриканты позволяют устранить сухость во влагалище.
- НПВС применяют для лечения мышечно-скелетных симптомов.
- Кортикостероиды «Преднизолон», «Бетаметазон», иммуносупрессоры «Метотрексат», «Циклофосфан» и иммуноглобулины помогают больным с тяжелыми осложнениями.
- Аппликации «Димексида» с «Гидрокортизоном» или «Гепарином» на область желез помогают справиться с их воспалением.
- Дополнительно больным назначают ингибиторы протеаз «Контрикал», «Трасилол», прямые антикоагулянты «Гепарин», ангиопротектооры «Солкосерил», «Вазапростан», иммуномодуляторы «Спленин».
- Предупредить проявление сухости бронхов позволяет прием отхаркивающих средств – «Бромгексин».
- При присоединении бактериальной инфекции назначают антибиотики широкого спектра.
- Ферментные препараты применяют при пищеварительной дисфункции.
- Витаминотерапия предназначена для общего укрепления организма.
- Масла облепихи и шиповника, метилурациловая и солкосериловая мази смягчают пораженные слизистые и стимулируют процессы регенерации.
- Для полоскания рта применяют отвары шалфея, коры дуба, ромашки, подорожника. Сухую кожу смазывают питательными кремами с добавлением эфирных масел: розы, лаванды, апельсина, кокоса, льна.
В запущенных случаях проводят экстракорпоральное лечение – плазмаферез, гемосорбцию, ультрафильтрацию плазмы.
Отсутствие своевременного и правильного лечения может стать причиной инвалидизации больных. Адекватная терапия, назначенная специалистом-ревматологом, останавливает дальнейшее развитие патологии, предотвращает тяжелые осложнения и сохраняет трудоспособность.
Профилактика

Специфической профилактики болезни Шегрена не разработано. Профилактические мероприятия, позволяющие предупредить обострение и прогрессирование болезни:
- Постоянный прием назначенных врачом медикаментов.
- Предупреждение вторичного инфицирования.
- Защита глаз от негативного воздействия факторов окружающей среды.
- Предупреждение стрессов и конфликтных ситуаций.
- Исключение иммунизации и облучения.
- Обеспечение стабильного нервно-психического состояния.
- Увлажнение воздуха в помещении.
- Добавление в рацион лимона, горчицы, лука, пряностей, стимулирующих слюноотделение.
- Исключение жирной и копченой пищи для облегчения работы желудка.
- Тщательный уход за полостью рта и регулярное посещение стоматолога.
Синдром Шегрена — хроническая патология с частой сменой периодов обострения и ремиссии. Из-за постоянного упадка сил, мышечной слабости и суставной боли снижается качество жизни пациентов. Острая пневмония, почечная недостаточность или онкопатология — частые причины смерти больных. Сочетание синдрома Шегрена с другим аутоиммунным заболеванием существенно ухудшает прогноз на выздоровление.
Видео: синдром Шегрена, программа “Жить здорово”
Источник
