Синдром бадда киари на узи


Печень – жизненно важный и многофункциональный орган. Нарушения в работе печени отражаются на состоянии всего организма и приводят к развитию различных заболеваний. Причин такого сбоя может быть множество. Одним из патологических процессов, обуславливающих печеночную дисфункцию, является синдром Бадда-Киари. Этот комплекс симптомов вызван обструкцией вен печени, приводящей к уменьшению сосудистого просвета и нарушению кровоснабжения органа.
Синдром Бадда-Киари был открыт в конце 19 века хирургом из Великобритании Баддом и австрийским патологоанатомом Киари. Они независимо друг от друга описали тромбоз крупных вен печени на уровне их соединения, который блокировал вывод крови из печеночных долек. Согласно МКБ-10 сложная патология вен печени была отнесена к группе «Эмболий и тромбозов других вен» и получила код I82.0.
Современные ученые-медики выделяют два медицинских термина: «болезнь» и «синдром» Бадда-Киари. В первом случае речь идет об остром процессе, который связан с тромбозом венозных сосудов печени, или о хронической форме болезни, которая обусловлена тромбофлебитом и фиброзом внутрипеченочных вен. Во втором случае говорят о клиническом проявлении несосудистых заболеваний. Такое разделение патологического процесса с одинаковыми симптомами и проявлениями на две разные формы является условным. Дефицит кислорода в печеночной ткани приводит к ее ишемии, что оказывает негативное воздействие на жизнедеятельность всех органов и проявляется интоксикационным синдромом.

Синдром Бадда-Киари — редко встречающийся недуг, имеющий острое, подострое, хроническое или молниеносное течение. При окклюзии вен печени нарушается ее нормальное кровоснабжение. У больных возникает сильная боль в правой части живота, диспепсия, желтуха, асцит, гепатомегалия. Острая форма патологии считается самой опасной. Она нередко приводит к коматозному состоянию или смерти пациента.
Данный гастроэнтерологический недуг чаще поражает зрелых женщин в возрасте 35-50 лет, страдающих гематологическими заболеваниями. У мужчин болезнь встречается гораздо реже. В последнее время медики забили тревогу, поскольку синдром значительно молодеет. В Европе он регистрируется у одного человека на миллион.
Все больные с подозрением на синдром Бадда-Киари проходят полное медицинское обследование, включающее допплерографию сосудов печени, УЗИ, КТ и МРТ, биопсию печеночной ткани. Синдром Бадда-Киари – неизлечимая болезнь. Комплексная лекарственная терапия и своевременное оперативное вмешательство позволяют лишь продлить жизнь пациентов и улучшить ее качество. Больным назначают диуретики, дезагреганты и тромболитики. При острых формах даже эти мероприятия остаются бессильными. Таким пациентам показана пересадка печени.
Этиология
Причины синдрома Бадда-Киари весьма многообразны. Все они делятся на две группы — врожденные и приобретенные. В связи с этим ученые выделили основные формы патологии: первичную и вторичную.
- Заболевание, обусловленное врожденной аномалией — мембранозным заращением или стенозом нижней полой вены, распространено в Японии и Африке. Его обнаруживают случайно, во время обследования больных по поводу других заболеваний печени, сосудистых расстройств или асцита неясного происхождения. Такая форма синдрома является первичной. Врожденная аномалия сосудов печени – основной этиопатогенетический фактор недуга.
- Вторичный синдром – осложнение перитонита, травм живота, перикардита, злокачественных новообразований, болезней печени, хронического колита, тромбофлебита, гематологических и аутоиммунных расстройств, ионизирующего облучения, бактериальных инфекций и глистных инвазий, беременности и родов, оперативного вмешательства, различных инвазивных медицинских манипуляций, приема некоторых медикаментов.
- Идиопатический синдром развивается в 30% случаев, когда не получается установить точную причину недуга.
Этиологическая классификация синдрома насчитывает 6 форм: врожденная, тромботическая, посттравматическая, воспалительная, онкологическая, печеночная.

Патогенетические звенья синдрома:
- Воздействие причинного фактора,
- Сужение и обструкция вен,
- Замедление кровотока,
- Развитие застойных явлений,
- Деструкция гепатоцитов с образованием рубцов,
- Гипертензия в системе воротной вены,
- Компенсаторный отток крови по мелким венам печени,
- Микрососудистая ишемия органа,
- Уменьшение объема периферической части печени,
- Гипертрофия и уплотнение центральной части органа,
- Некротические процессы в печеночной ткани и гибель гепатоцитов,
- Нарушение функционирования печени.
Патоморфологические признаки заболевания:
- Увеличенная, гладкая и пурпурная печеночная ткань, напоминающая мускатный орех;
- Инфицированные тромботические массы;
- Тромбы, содержащие клетки опухоли;
- Выраженный венозный застой и лимфотаз;
- Некроз центролобулярных зон и распространенный фиброз.
Подобные патологические изменения приводят к появлению первых симптомов болезни. При окклюзии одной печеночной вены характерная симптоматика может отсутствовать. Закупорка двух и более венозных стволов заканчивается нарушением портального кровотока, повышением давления в портальной системе, развитием гепатомегалии и перерастяжением печеночной капсулы, что клинически проявляется болью в правом подреберье. Разрушение гепатоцитов и дисфункция органа — причины инвалидизации или смерти больных.
Факторы, провоцирующие развитие тромбоза воротной вены:
- Сидячая или стоячая работа,
- Малоподвижный образ жизни,
- Отсутствие регулярной физической активности,
- Вредные привычки, особенно курение,
- Прием некоторых препаратов, повышающих свертываемость крови,
- Избыточный вес.
Симптоматика

Клиническая картина синдрома Бадда-Киари определяется его формой. Основная причина, заставляющая пациента обратится к врачу — боль, лишающая сна и покоя.
- Острая форма патологии возникает внезапно и проявляется резкой болью в животе и правом подреберье, диспепсическими явлениями — рвотой и поносом, желтушностью кожи и склер, гепатомегалией. Отеки ног сопровождаются расширением и выбуханием подкожных вен на животе. Симптоматика появляется неожиданно и быстро прогрессирует, ухудшая общее состояние больных. Они передвигаются с большим трудом и уже не могут сами себя обслуживать. Дисфункция почек развивается стремительно. Свободная жидкость скапливается в грудной и брюшной полости. Появляется лимфостаз. Подобные процессы практически не поддаются терапии и заканчиваются комой или смертью больных.
- Признаками подострой формы синдрома являются: гепатоспленомегалия, гиперкоагуляционный синдром, асцит. Симптоматика нарастает в течение полугода, трудоспособность больных снижается. Подострая форма обычно переходит в хроническую.
- Хроническая форма развивается на фоне тромбофлебита вен печени и прорастания в их полость фиброзных волокон. Она может не проявлять себя много лет, то есть протекать бессимптомно, или проявляться признаками астенического синдрома — недомоганием, разбитостью, утомляемостью. При этом печень всегда увеличена в размерах, ее поверхность плотная, край выступает из-под реберной дуги. Синдром выявляют только после проведения всестороннего обследования больных. Постепенно у них появляется дискомфорт и неприятные ощущения в правом подреберьи, отсутствие аппетита, метеоризм, рвота, иктеричность склер, отечность лодыжек. Болевой синдром выражен умеренно.
- Молниеносная форма отличается быстрым нарастанием симптоматики и прогрессированием недуга. Буквально за считанные дни у больных развивается желтуха, дисфункция почек, асцит. Официальной медицине известны единичные случаи этой формы патологии.
При отсутствии поддерживающей и симптоматической терапии развиваются тяжелые осложнения и опасные последствия:
- внутренние кровотечения,
- дизурия,
- повышение давления в портальной системе,
- варикоз вен пищевода,
- гепатоспленомегалия,
- цирроз печени,
- гидроторакс, асцит,
- печеночная энцефалопатия,
- гепаторенальная недостаточность,
- бактериальный перитонит.

следствие нарастания портальной гипертензии – симптом “голова медузы” и асцит (справа)
На завершающем этапе прогрессирующей печеночной недостаточности возникает коматозное состояние, из которого больные редко выходят и погибают. Печеночная кома – расстройство функций ЦНС, обусловленное тяжелым поражением печени. Коматозное состояние отличается последовательным развитием. Сначала у больных возникает тревожное, возбужденное или тоскливое, апатичное состояние, нередко – эйфория. Мышление замедляется, нарушается сон и ориентация в пространстве и во времени. Затем симптомы усугубляются: у больных возникает спутанность сознания, они кричат и плачут, остро реагируют на обычные события. Появляются симптомы менингизма, «печеночный» запах изо рта, тремор рук, кровоизлияния в слизистую рта и ЖКТ. Геморрагический синдром сопровождается отечно-асцитическим. Резкая боль в правом боку, патологическое дыхание, гипербилирубинемия — признаки терминальной стадии патологии. У больных возникают судороги, зрачки расширяются, давление падает, рефлексы угасают, дыхание останавливается.
Диагностика
Диагностика синдрома Бадда-Киари основывается на клинических признаках, анамнестических данных и результатах лабораторно-инструментальных методик. После выслушивания жалоб больных врачи проводят визуальный осмотр и выявляют признаки асцита и гепатомегалии.
Поставить окончательный диагноз позволяют дополнительные обследования.
Лабораторная диагностика:
- Гемограмма – лейкоцитоз, увеличение СОЭ,
- Коагулограмма – увеличение протромбинового времени и индекса,
- Биохимия крови – активация печеночных ферментов, повышение уровня билирубина, снижение общего белка и нарушенное соотношение фракций,
- В асцитической жидкости – альбумины, лейкоциты.

Инструментальные методики:
- УЗИ печени – расширение печеночных вен, увеличение воротной вены;
- Допплерография — сосудистые нарушения, тромбозы и стенозы печеночных вен,
- Портография – исследование системы воротной вены после введения в нее контрастного вещества;
- Гепатоманометрия и спленометрия — измерение давления в венах печени и селезенки;
- Рентген брюшной полости – асцит, карцинома, гепатоспленомегалия, варикоз вен пищевода;
- Ангиография и веногепатография с контрастированием – локализация тромба и степень нарушения печеночного кровообращения;
- КТ – гипертрофия печени, отек паренхимы, гетерогенные участки печеночной ткани;
- МРТ – атрофические процессы в печени, очаги некроза в печеночной ткани, жировое перерождение органа;
- Биопсия печени – фиброз, некроз и атрофия гепатоцитов, застойные явления, микротромбы;
- Сцинтиграфия позволяет определить место расположения тромбоза.
Комплексное исследование позволяет установить точный диагноз даже при самой сложной клинический картине. От того, насколько правильно и быстро диагностировано заболевание, зависит его прогноз и тактика лечения.
Лечебные мероприятия
Синдром Бадда-Киари — неизлечимое заболевание. Общетерапевтические мероприятия незначительно и кратковременно облегчают состояние больных и предупреждают развитие осложнений.

Цели терапии:
- Снятие венозного блока,
- Устранение портальной гипертонии,
- Восстановление венозного кровотока,
- Нормализация кровоснабжения печени,
- Предотвращение осложнений,
- Устранение симптомов патологии.
Все больные подлежат обязательной госпитализации. Гастроэнтерологи и хирурги назначают им следующие группы препаратов:
- мочегонные средства – “Верошпирон”, “Фуросемид”,
- медикаменты-гепатопротекторы – “Эссенциале”, “Легалон”,
- глюкокортикостероиды – “Преднизолон”, “Дексаметазон”,
- антиагреганты – “Клексан”, “Фрагмин”,
- тромболитики – “Стрептокиназа”, “Урокиназа”,
- фибринолитики – “Фибринолизин”, “Курантил”,
- белковые гидролизаты,
- переливания эритроцитарной массы, плазмы.
При развитии тяжелых осложнений больным назначают цитостатики. Диетотерапия имеет огромное значение в лечении асцита. Она заключается в ограничении натрия. Показаны большие дозы диуретиков и парацентез.
Консервативное лечение малоэффективно и дает лишь кратковременное улучшение. Оно продлевает жизнь на 2 года 80% больным. Когда медикаментозная терапия не справляется с портальной гипертензией, применяют хирургические методы. Без оперативного вмешательства в течение 2-5 лет развиваются смертельно опасные осложнения. Летальный исход наступает в 85–90% случаев. Печеночная недостаточность и энцефалопатия лечатся только симптоматически, что связано с необратимостью патологических изменений в органах.
Хирургическое вмешательство направлено на нормализацию кровоснабжения печени. Перед операцией всем больным проводят ангиографию, которая позволяет установить причину окклюзии печеночных вен.
Основные виды операций:

пример шунтирующей операции
- анастомозирование – замена патологически измененных сосудов на искусственные сообщения с целью нормализации кровотока в венах печени;
- шунтирование – операция, восстанавливающая кровоток в сосудах печени путем обхода места окклюзии с помощью шунтов;
- протезирование полой вены;
- дилатация пораженных вен с помощью баллона;
- стентирование сосудов;
- ангиопластика проводится после баллонной дилатации;
- трансплантация печени — самый эффективный метод лечения патологии.
Хирургическое лечение оказывается эффективным у 90% прооперированных пациентов. Трансплантация печени позволяет добиться хороших успехов и продлить жизнь больным на 10 лет.
Прогноз
Острая форма синдрома Бадда-Киари имеет неблагоприятный прогноз и часто заканчивается развитием тяжелых осложнений: комы, внутреннего кровотечения и бактериального воспаления брюшины. При отсутствии адекватной терапии летальный исход наступает в течение 2-3 лет от появления первых клинических признаков болезни.
Десятилетняя выживаемость характерна для пациентов с хроническим течением синдрома. На исход патологии оказывают влияние: этиология, возраст больного, наличие болезней почек и печени. Полное излечение больных в настоящее время невозможно. Развитие трансплантологии в будущем поможет значительно увеличить шансы пациентов на выздоровление.
Источник
Диаметр крупных печеночных вен (правой, средней левой) составляет 1 см. Они собирают кровь от большей части печени и впадают в нижнюю полую вену. В менее крупные по размерам печеночные вены поступает кровь от хвостатой доли печени и некоторых отделов правой доли.
Эффективность кровотока по печеночным венам зависит от скорости тока крови и давления в правом предсердии и в нижней полой вене. В течение большей части сердечного цикла кровь движется от печени по направлению к сердцу. Это движение замедляется во время систолы правого предсердия из-за повышения давления в нем.
После систолы наблюдается короткое усиление кровотока по печеночным венам в результате волны давления, возникновение которой вызывает резкое закрытие трикуспидального клапана в начале систолы желудочков.
Волна давления приводит к временной инверсии печеночного венозного кровотока, что свидетельствует об эластичности ткани печени и способности органа приспосабливаться к этим изменениям.
Гепатоцеллюлярная патология печени приводит к ригидности печеночной ткани. Чем более выражены патологические изменения в паренхиме печени, тем ниже способность печеночных вен адаптироваться к волнам давления.
Длительная или внезапно возникшая обструкция нижней полой вены или печеночных вен могут привести к гепатомегалии и желтухе.
При синдроме Бадда-Киари венозная обструкция, способствуя нарастанию давления в синусоидальных пространствах, приводит к нарушению венозного кровотока в системе портальной вены, асциту и морфологическим изменениям в ткани печени. Как при остром, так и при хроническом течении заболевания в печени (в центролобулярной зоне) появляются признаки венозного застоя, от выраженности которого зависит степень нарушений функции печени. Повышенное давление в синусоидальных пространствах печени может приводить к гепатоцеллюлярному некрозу.
Обструкция одной из печеночных вен протекает бессимптомно. Для клинической манифестации синдрома Бадда-Киари необходимо наличие нарушений кровотока, по крайней мере, в двух из печеночных вен. Нарушение венозного кровотока приводит к гепатомегалии, способствуя растяжению капсулы печени и возникновению болей.
У большинства пациентов с синдромом Бадда-Киари отток крови осуществляется через непарную вену, межреберные сосуды, паравертебральные вены. Однако этот дренаж не эффективен, даже несмотря на то, что часть крови отводится от печени через систему портальной вены.
В результате, при синдроме Бадда-Киари развивается атрофия периферических отделов печени и гипертрофия центральных. Примерно у 50 % пациентов с синдромом Бадда-Киари наблюдается компенсаторная гипертрофия хвостатой доли печени, приводя к вторичной обструкции нижней полой вены. У 9-20% больных синдромом Бадда-Киари возникает
тромбоз портальной вены
.
(new).jpg)
Патогенез синдрома Бадда-Киари. (The New England Journal of Medicine: Volume 350:578-585; February 5, 2004; Number 6).
- А — синдром Бадда-Киари возникает в результате нарушения печеночного венозного кровотока из-за стеноза, тромбоза печеночных вен или мембранозного заращения нижней полой вены. Гипертрофированная хвостатая доля печени способствует возникновению вторичной обструкции нижней полой вены. Абдоминальные вены расширяются; формируются коллатерали.
- В — при венографическом исследовании правая печеночная вена не визуализируется; сеть коллатералей выглядит как паутина.
- С — при гистологическом исследовании синусоиды печени, окружающие центральную вену дилатированы и заполнены кровью; визуализируются признаки центролобулярного некроза.
- D — неизмененные вены печени.
- Е — гистологическая картина неизмененной ткани печени.
Источник
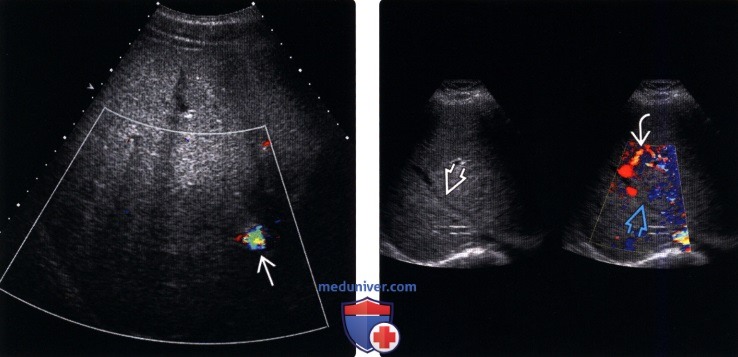
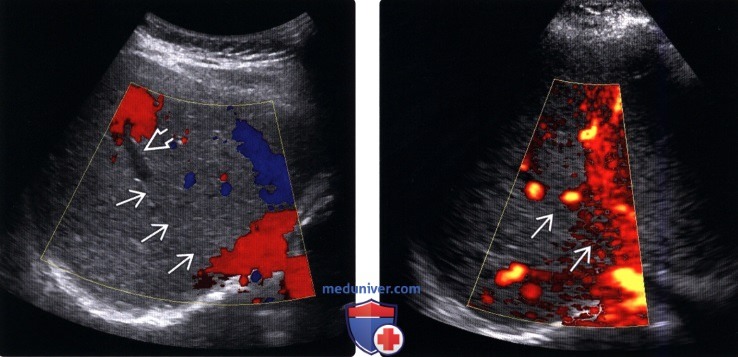
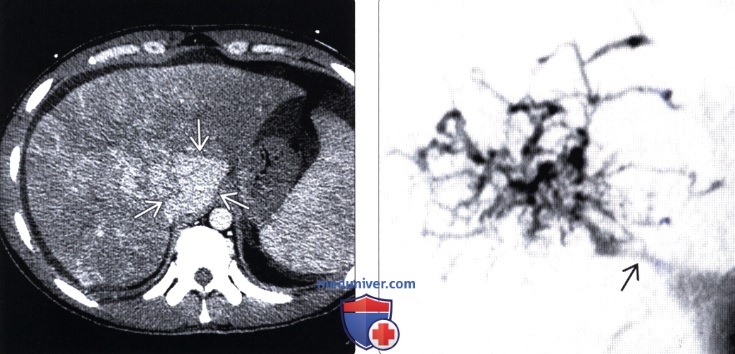
Лучевая диагностика синдрома Бадда-Киариа) Терминология: б) Визуализация: 1. Общая характеристика: 2. УЗИ при синдроме Бадда-Киари:
3. КТ при синдроме Бадда-Киари: 4. МРТ при синдроме Бадда-Киари: 5. Ангиография: 6. Рекомендации по визуализации:
в) Дифференциальная диагностика синдрома Бадда-Киари: 1. Цирроз печени: 2. Тромбоз воротной вены: 4. Острый гепатит:
г) Патология: 1. Общая характеристика: 2. Макроскопические и хирургические особенности: 3. Микроскопия: д) Клинические особенности: 1. Проявления синдрома Бадда-Киари: 2. Демография: 3. Течение и прогноз: 4. Лечение синдрома Бадда-Киари: е) Диагностическая памятка. Советы по интерпретации изображений: ж) Список использованной литературы: — Также рекомендуем «УЗИ, КТ печени при газе в воротной вене» Редактор: Искандер Милевски. Дата публикации: 4.11.2019 |
Источник