Синдром аспирации мекония у новорожденных реанимация

Синдром аспирации мекония – состояние острой дыхательной недостаточности вследствие внутриутробного попадания в легкие ребенка мекониальных масс с закупоркой просвета бронхов. Характерен синюшный оттенок кожи с рождения, тяжелое шумное дыхание с западением уступчивых мест груди. Состояние расценивается как тяжелое. Синдром аспирации мекония диагностируется на основании внешних признаков дыхательной недостаточности, физикального осмотра и рентгенографической картины. Лечение комплексное, направлено на механическое очищение бронхиального дерева, усиленную оксигенацию и борьбу с инфекционными осложнениями.
Общие сведения
Синдром аспирации мекония – поражение легких новорожденного с высокой вероятностью летального исхода. Смертность достигает 10%, связана с массивной аспирацией мекониальных масс и развитием септического состояния. Частицы первородного кала определяются в амниотической жидкости у 5-20% рожениц, однако заболевание возникает не всегда. Синдром аспирации мекония встречается с частотой около 2-4%. Обычно развивается у доношенных и переношенных детей, у недоношенных встречается реже в связи с особенностями нервной системы, практически исключающими пассаж мекония в околоплодные воды. Является одной из важнейших проблем современной педиатрии в связи с многофакторностью развития и трудностями терапии. В частности, нередко необходимо длительное нахождение ребенка на ИВЛ, что может служить дополнительной причиной развития резистентных к лечению пневмоний.

Синдром аспирации мекония
Причины синдрома аспирации мекония
Хотя этиология состояния продолжает изучаться, большинство исследователей склоняются к гипоксической природе синдрома аспирации мекония. Недостаток кислорода, который возник внутриутробно или в процессе родов, рефлекторно повышает тонус парасимпатической нервной системы. Одновременно происходит централизация кровоснабжения, то есть перераспределение крови с преимущественной циркуляцией в жизненно важных органах (сердце, легкие, мозг) в ущерб всем остальным органам и системам, в том числе кишечнику. Эти два фактора в сумме приводят к гипоксии сосудов брыжейки и рефлекторному расслаблению гладкой мускулатуры кишечника. Как следствие, происходит пассаж первородного кала в околоплодные воды с дальнейшим попаданием в легкие.
Существует большое количество возможных причин гипоксии. Чаще всего дефицит поступления кислорода связан с патологией плаценты, поскольку именно плацентарный кровоток является источником кислорода во внутриутробном периоде развития. Как правило, речь идет о хронической фетоплацентарной недостаточности, обусловленной соматическими заболеваниями матери (в частности, сахарным диабетом и артериальной гипертензией), патологией сосудов плаценты и т. д. Второй вариант – это патологии пуповины или механическое сдавление дыхательных путей (обвитие), что также запускает описанные выше механизмы, приводящие к появлению мекония в околоплодных водах. Определенную роль играет большой вес плода и малое количество амниотической жидкости.
Симптомы и диагностика синдрома аспирации мекония
Синдром аспирации мекония может развиваться с первых минут жизни или спустя несколько часов и даже дней после периода мнимого благополучия. Во многом это зависит от того, как долго малыш испытывал гипоксию, находясь в утробе матери. При раннем появлении симптомов ребенок начинает испытывать трудности с дыханием сразу после рождения. Малыш тяжело и шумно дышит, заметно западение надключичных ямок, межреберных промежутков и других уступчивых мест грудной клетки. Внешне ребенок цианотичный, беспокойный, в тяжелых случаях нервная система, наоборот, угнетена, и пациент выглядит заторможенным. При отсроченном начале синдрома аспирации мекония наблюдаются те же симптомы, но время их возникновения приходится на более поздний период.
Первичная диагностика возможна еще в процессе планового обследования во время беременности. Кардиотокография плода отчетливо показывает затруднение дыхания малыша, в подобных случаях необходимо дальнейшее обследование и поиск причин гипоксии, в частности – анализ амниотической жидкости для выявления в ней частиц мекония. Возможно решение вопроса о досрочном родоразрешении. В процессе интранатальной диагностики синдрома аспирации мекония обращает на себя внимание зеленоватый цвет околоплодных вод, иногда частицы мекония удается визуализировать. Также часто наблюдается зеленоватый цвет ногтей, кожи и пуповины малыша, что, как правило, свидетельствует в пользу длительной внутриутробной гипоксии и тяжелого течения синдрома аспирации мекония.
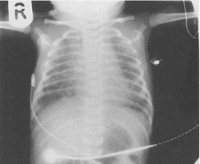
Аускультативно педиатр прослушивает разнокалиберные хрипы, при перкуссии легких участки приглушения чередуются с участками с коробочным звуком. Данные физикального осмотра подтверждаются рентгенографически. На снимке определяются участки ателектаза (спадания альвеол) и эмфиземы (патологического расширения дистальных отделов легких). Такая картина является следствием механической закупорки частицами мекония просвета мелких бронхов, а также вторичного воспалительного процесса, обусловленного токсичностью мекониальных масс. В тяжелых случаях на рентгенограмме обнаруживается так называемая «снежная буря», когда почти вся поверхность альвеол спадается, и остается множество эмфизематозно расширенных участков, неспособных обеспечить циркуляцию воздуха.
Лечение синдрома аспирации мекония
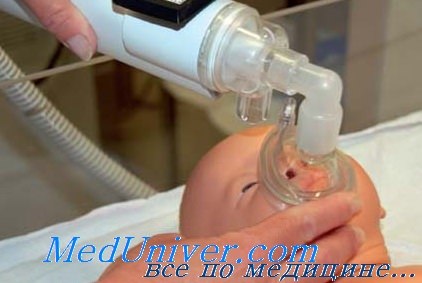
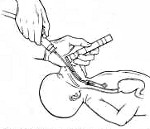
Если синдром аспирации мекония диагностируется еще до родов, то уже в процессе родоразрешения, когда рождается головка, необходимо произвести отсасывание специальным катетером Де Ли. Одна только эта манипуляция, выполненная как можно раньше, позволяет частично освободить верхние дыхательные пути и значительно улучшить оксигенацию. После рождения пациентам с синдромом аспирации мекония проводится лаваж (введение физиологического раствора в трахею с последующим отсасыванием до чистого отделяемого). При наличии выраженной дыхательной недостаточности показано подключение новорожденного к системе ИВЛ.
Важно учитывать, что к моменту подключения ИВЛ легкие должны быть очищены, поскольку в противном случае возможно продвижение оставшихся частиц мекония в дистальные отделы с последующим усугублением дыхательной недостаточности. С целью более быстрого расправления участков ателектаза назначается сурфактант, иногда – оксид азота. Обязательно применение антибиотиков, поскольку частым осложнением синдрома аспирации мекония является аспирационная пневмония. В наиболее тяжелых случаях выполняется экстракорпоральная мембранная оксигенация. Все манипуляции проводятся в отделении реанимации.
Прогноз и профилактика синдрома аспирации мекония
Основным фактором, провоцирующим развитие синдрома аспирации мекония, является внутриутробная гипоксия, поэтому все профилактические мероприятия проводятся в период беременности. Необходима своевременная диагностика и лечение фетоплацентарной недостаточности и соматических заболеваний матери. Стоит избегать перенашивания, которое также повышает риск синдрома аспирации мекония. Прогноз заболевания неблагоприятный. Летальность составляет 10%, выжившие дети в дальнейшем часто имеют хронические легочные патологии. Возможно отставание в развитии вследствие длительной гипоксии.
Синдром аспирации мекония — лечение в Москве
Источник
Техника реанимации новорожденных. Тактика при аспирации меконияБольшинству новорождённых не требуется реанимация. Сразу после рождения младенец начинает хватать ртом воздух или плакать. У него устанавливается нормальное дыхание, и он розовеет. Младенца можно передать в руки матери и укрыть тёплым одеялом, чтобы избежать переохлаждения. Однако новорождённого, у которого не устанавливается нормальное дыхание, необходимо перенести на реанимационный стол для дальнейшей оценки состояния. В комнате необходим верхний нагревательный прибор (радиатор), младенца нужно высушить, частично закрыть и держать в тепле. При необходимости аккуратно отсасывают изо рта и носа жидкость или кровь. Энергичное отсасывание жидкости из задних отделов горла может спровоцировать брадикардию в результате стимуляции блуждающего нерва, его необходимо исключить. Если дыхание ребёнка в первую минуту жизни нерегулярное или поверхностное, однако сердечный ритм удовлетворительный (>100 в минуту), дают дополнительный кислород и дыхание поддерживают с помощью аккуратной тактильной стимуляции. Если ребёнок не начинает дышать или частота сердечных сокращений падает ниже 100 в минуту, устанавливают воздуховод и начинают дыхание через масочную вентиляционную систему. Если состояние ребёнка не улучшается сразу после общей реанимации или если младенец находится в очень плохом состоянии при рождении, немедленно проводят интубацию трахеи и искусственную вентиляцию лёгких — ИВЛ. Если в любой момент сердечный ритм падает ниже 60 в минуту, необходимо проводить непрямой массаж сердца. Если ответ на вентиляцию и непрямой массаж сердца остаётся неадекватным, начинают введение лекарственных препаратов. Доказательства их эффективности низкие. Обеспечение оптимальной вентиляции, подтверждаемой выраженными движениями грудной стенки, является ключом к успешной реанимации новорождённых. Младенцы, рождённые от матерей, получавших опиоидную аналгезию в течение несколько часов при родах, иногда страдают от угнетения дыхания, которое купируют налоксоном. Его назначают, только если дыхание не восстанавливается после первоначальной реанимации. Поскольку период полураспада налоксона меньше, чем у опиатов, получаемых матерью, необходимо мониторировать дыхание младенца, так как может потребоваться введение дополнительных доз налоксона. В современной акушерской практике необходимость в налоксоне возникает редко.
Реанимация недоношенных детейНедоношенные младенцы особенно восприимчивы к гипотермии, поэтому их необходимо держать в тепле во время реанимации. Младенцы 30 нед гестации должны быть полностью, за исключением лица, укрыты пластиковым покрытием. Избыточная оксигенация тканей может потенциально вызвать повреждение тканей лёгких и глаз свободными радикалами. В идеале вместо 100% кислорода должны подаваться водушные смеси с различными концентрациями кислорода, их титруют для поддержания сатурации кислорода между 88 и 95%. У очень незрелых младенцев часто развивается РДС. Было показано, что раннее назначение сурфактанта способствует снижению смертности. Реанимация младенцев на пороге жизнеспособности, на 22-24-й неделях гестации, — особенно сложная проблема с точки зрения как этики, так и ведения пациентов. Их должны вести опытные педиатры с максимальным привлечением родителей, насколько это возможно. I. Подготовка к реанимации новорожденного: • При рождении необходимо запустить часы для точного хронометража изменений состояния младенца и шкалы Апгар. II. Дыхательные пути новорожденного:
III. Обеспечение дыхания — масочная вентиляция у новорожденного: • Если учащается сердечный ритм, однако дыхание не инициируется, продолжайте с пиковым давлением вдоха для достижения движения грудной клетки (15-25 см водного столба, время вдувания 0,5 с) и с частотой 30-40 вдохов в минуту. IV. Интубация дыхательных путей новорожденного: • Заболевания лёгких — незрелость лёгких / респираторный дистресс-синдром, пневмоторакс, диафрагмальная грыжа, гипоплазия лёгких, плевральный выпот. V. Непрямой массаж сердца: VI. Лекарственные препараты: Аспирация меконияВыход мекония становится всё более частым по мере увеличения гестационного возраста младенца. У младенцев, вдохнувших много мекониальных масс, может развиться синдром аспирации мекония. Не рекомендуется пытаться аспирировать меконий из носа и рта, пока голова новорождённого находится в промежности, поскольку это неэффективно. Если ребёнок плачет при рождении и формирует регулярное дыхание, его необходимо вести как нормального, реанимация не требуется. Если дыхание не устанавливается, необходимо проверить голосовые складки под прямым зрительным контролем и аспирировать меконий в любом количестве отсасывающим катетером с широким просветом, проведённым за голосовые складки, или провести интубацию и аспирацию через трахеальную трубку. Когда удалено максимальное количество мекония, однако у младенца сохраняется брадикардия, требуется начало вентиляции с положительным давлением несмотря на наличие мекония. Плохой ответ на интубацию трахеи обычно формируется из-за того, что трахеальная трубка смещена или обтурирована секретами или мекониальными массами. Движения грудной клетки — лучший критерий попадания воздуха в лёгкие. Если есть любые сомнения по поводу адекватности вентиляции и реанимация продолжает оставаться неэффективной, необходимо удалить интубационную трубку, начать масочную вентиляцию и затем реинтубировать. Чем больше времени требуется ребёнку для реакции на реанимацию, тем менее вероятно выживание. Если дыхание и сердечный выброс отсутствуют после 10 мин эффективной реанимации, дальнейшие попытки, вероятнее всего, будут бесплодны. Если требуется продолжение реанимации, новорождённого перемещают в неонатологическое отделение для оценки и мониторинга. — Также рекомендуем «Размер новорожденного. Задержка внутриутробного развития плода (ЗВУР)» Оглавление темы «Неонатология — медицина новорожденных»:
|
Источник