Синдром асфиктического ущемления диафрагмальной грыжи
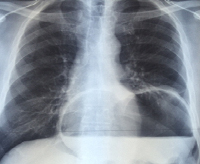
Ущемленная диафрагмальная грыжа – неотложное состояние, возникающее при сдавлении узким кольцом грыжевых ворот анатомических структур, расположенных в области диафрагмы. Патология сопровождается выраженной болью, чаще в левой половине груди и живота, многократной рвотой, запором, метеоризмом. По мере нарастания симптомов развивается гипотония, тахикардия, одышка, нарушение сознания. Диагностируется на основании хирургического осмотра, данных рентгенографии органов грудной и брюшной полости. Лечение – хирургическое: выполняют рассечение грыжевых ворот, освобождение пережатого органа и герниопластику.
Общие сведения
Ущемленная диафрагмальная грыжа возникает при сдавлении грыжевого мешка с его содержимым в грыжевых воротах. В результате нарушается кровообращение пережатого органа, развивается ишемия, а затем и некроз ущемленных тканей. В состав грыжевой сумки может входить абдоминальный отрезок пищевода, петли тонкого и толстого кишечника, желудок, большой сальник. Ущемлению подвергаются до 20% всех диафрагмальных грыж, чаще – грыжи травматического и врожденного генеза. Наибольшую опасность ввиду выраженных кардиореспираторных нарушений представляет ущемление ложных врожденных грыж диафрагмы, не имеющих грыжевого мешка.

Ущемленная диафрагмальная грыжа
Причины ущемленной диафрагмальной грыжи
Вероятность ущемления не зависит от размеров грыжи и диаметра грыжевого кольца. Все виды диафрагмальных грыж (параэзофагеальные, врожденные и др.), за исключением аксиальной грыжи пищеводного отверстия, обладают склонностью к сдавлению. Существуют факторы, в результате воздействия которых увеличивается риск развития патологии:
- Травмы. Ущемленная грыжа возникает вследствие открытой или закрытой торакоабдоминальной травмы (ножевых ранений живота и груди, падений с высоты, тяжелых ДТП). В момент физического воздействия появляется дефект диафрагмы, через который органы (желудок, кишка др.) перемещаются в грудную полость и при напряжении мышц брюшного пресса (например, в результате боли) ущемляются.
- Операции. Сдавление органов может возникать после хирургических вмешательств на пищеводе (эзофагэктомии), диафрагме (удаление опухоли, резекция купола диафрагмы) в результате хирургической ошибки и оставления мышечного дефекта диафрагмы. Впоследствии через образовавшееся отверстие выходят и ущемляются близлежащие анатомические структуры.
- Повышение внутрибрюшного давления. Ущемление может спровоцировать резкий скачок давления внутри брюшной полости в результате кашля, тяжелых физических нагрузок, тяжелых родов, многократной рвоты, хронических запоров. При повышении давления происходит растяжение дефекта диафрагмы и выход грыжевого содержимого в плевральную полость. После возвращения давления на исходный уровень грыжевое кольцо сужается – возникает пережатие грыжевого мешка.
Патогенез
При ущемлении грыжевого содержимого в грыжевой сумке формируется замкнутая полость, которая может содержать различные анатомические структуры (пищевод, часть сальника, желудка, кишки). Сдавление сопровождается недостаточным кровоснабжением в ущемлённом участке органа и образованием на месте пережатия странгуляционной борозды. В результате нарушения питания развивается застой венозной крови и лимфы, который способствует появлению отека стенки сдавленного органа. Ишемизация приводит к постепенному отмиранию ущемленной структуры и образованию некроза. Происходит пропотевание плазмы и диапедез лейкоцитов, эритроцитов в грыжевую сумку, что сопровождается появлением вначале прозрачного, а затем розового или бурого транссудата. При ущемлении органов ЖКТ возникает постепенное разложение и гниение содержимого желудка или кишечника. Стенка пораженного органа истончается, токсические продукты распада диффундируют в грыжевой мешок, вследствие чего транссудат грыжевой сумки инфицируется и приобретает гнойный характер.
Классификация
Сдавление диафрагмальной грыжи может быть первичным и вторичным. Первичное возникает при одномоментной физической сверхнагрузке или травме. В результате образуется и странгулируется ранее не существовавшая грыжа. Вторичное ущемление возникает на фоне уже сформировавшейся диафрагмальной грыжи. По степени перекрытия просвета полого органа в гастроэнтерологии выделяют полные и неполные странгуляции. Исходя из механизмов развития патологии, различают два вида ущемления:
- Эластическое. Формируется вследствие выхода наиболее подвижных органов (кишка, желудок) через дефект диафрагмы под воздействием повышенного внутрибрюшного давления или в результате травмы. Внутренние органы, расположенные в грыжевом мешке, самостоятельно не вправляются, а при сужении грыжевого кольца, ущемляются. Данный вид сопровождается яркой клинической картиной и быстрым омертвлением тканей.
- Каловое. Образуется при чрезмерном наполнении и растяжении приводящей части кишки, расположенной в грыжевой сумке. Отводящая область кишечника при этом сдавливается в грыжевых воротах. Некроз формируется медленнее, чем при эластическом ущемлении, преобладающими являются симптомы непроходимости кишечника. Чаще возникает при длительном течении грыжи пищеводного отверстия.
Симптомы ущемленной диафрагмальной грыжи
Клиническая картина зависит от механизма ущемления и органа, вовлеченного в патологический процесс. Основным симптомом болезни является резкая выраженная боль в районе эпигастрия, левой половине живота и грудной клетке, подреберье слева. Болезненные ощущения могут носить схваткообразный характер и иррадиировать в лопатку, спину, подключичную область. Патология сопровождается многократной рвотой, не приносящей облегчения, характер которой зависит от уровня странгуляции. При ущемлении пищевода возникает рвота сразу после глотка жидкости, желудка — рвота фонтаном с примесью желчи или крови (рвота «кофейной гущей»). Сдавление тонкой кишки сопровождается большим количеством зловонной рвоты, толстой – редкой «каловой» рвотой. При полном пережатии желудка рвота отсутствует, пациенты жалуются на мучительные рвотные позывы.
У многих больных развивается типичная картина кишечной непроходимости: запор, вздутие живота, сухой язык, обложенный коричневым налетом. Ухудшается общее состояние пациента, нарастают симптомы интоксикации: возникает выраженная одышка, тахикардия, снижение АД, появляется вначале акроцианоз, а затем диффузный цианоз, холодный пот. Сознание угнетается до уровня оглушения и сопора.
Осложнения
Ущемление кишки сопровождается кишечной непроходимостью, которая при отсутствии экстренного лечения может привести к инфекционно-токсическому шоку. При перфорации ущемленной части кишки, переходе воспаления на брюшину или плевру возникает перитонит либо плеврит соответственно. Особую опасность представляет образование и прободение флегмоны грыжевого мешка, которое может сопровождаться проникновением инфекции в кровь и развитием сепсиса. Летальный исход при ущемленной грыже встречается в 20-40% случаев в зависимости от этиологии болезни, характера осложнений и сроков оказания неотложной помощи.
Диагностика
Ошибки во время диагностического поиска связаны не столько с трудностью диагностики, сколько с редкостью патологии и слабым знакомством торакальных и абдоминальных хирургов с клиникой ущемленной грыжи диафрагмы. Для верификации диагноза выполняют следующие обследования:
- Осмотр хирурга. Заподозрить ущемленную грыжу возможно уже на этапе сбора анамнеза. Специалист обращает внимание на травмы, операции в прошлом, наличие диафрагмальной грыжи. С помощью перкуссии и аускультации грудной клетки врач определяет тимпанические зоны, ослабление или отсутствие везикулярного дыхания, отставание пораженной половины во время акта дыхания.
- Рентгенография грудной клетки. Во время исследования удается обнаружить горизонтальный уровень жидкости над диафрагмой, газовый пузырь больших размеров. В тяжелых случаях визуализируется поджатое легкое и смещение органов средостения в здоровую сторону.
- Рентгенография органов брюшной полости. Во время обзорной рентгенографии определяются раздутые петли кишки, чаши Клойбера (при кишечной непроходимости). При контрастном исследовании ЖКТ можно обнаружить уровень сдавления (на уровне странгуляции происходит «обрыв контраста»).
В тяжелых или сомнительных случаях проводят МСКТ органов грудной, брюшной полости. При подозрении на ущемление кишки выполняют эндоскопическое исследование кишечника (интестиноскопию, колоноскопию). Дифференциальную диагностику следует проводить с различными заболеваниями, имеющими сходную клиническую картину и интенсивный болевой синдром:
- острая патология поджелудочной железы (панкреонекроз, панкреатит);
- мезентериальный тромбоз;
- непроходимость кишечника;
- острый коронарный синдром;
- заворот желудка, который может встречаться при диафрагмальных грыжах крупных размеров и релаксации диафрагмы.
Лечение ущемленной диафрагмальной грыжи
Данное заболевание относится к экстренной патологии и требует неотложного хирургического вмешательства, которое может осуществляться трансторакальным и чрезбрюшинным доступом. Во время операции рассекают грыжевое кольцо и аккуратно освобождают грыжевое содержимое. Проводят оценку жизнеспособности ущемленных тканей. При некрозе производят резекцию пораженного органа (части желудка, кишечника, сальника). Грыжевую сумку перевязывают в области шейки и иссекают, затем выполняют ушивание дефекта диафрагмы с пластикой грыжевых ворот. При нагноениях герниопластику проводят без использования аллопластических методов. На заключительном этапе операции устанавливают дренажи в грудную и брюшную полость. На протяжении всего периода лечения больному показана дезинтоксикационная, антибактериальная, противовоспалительная, обезболивающая терапия.
Прогноз и профилактика
Прогноз заболевания зависит от объема поражения ущемленного органа, времени диагностического поиска и сроков начала лечения. При своевременном обращении пациентов, вовремя проведенном оперативном вмешательстве и тщательном наблюдении в реабилитационном периоде прогноз благоприятный. Запущенные случаи с развитием обширного некроза, кишечной непроходимости и осложнений (перитонита, сепсиса) значительно ухудшают течение болезни и могут привести к летальному исходу. Основу профилактики составляет вовремя проведенное плановое лечение диафрагмальной грыжи и исключение факторов риска, способных спровоцировать ущемление.
Источник
Врожденные
диафрагмальные грыжи
сопровождаются перемещением органов
брюшной полости в плевральную через
дефекты в диафрагме.
Синдромом
внутригрудного напряжения (асфиктическое
ущемление) наиболее часто осложняются
«ложные» грыжи, при которых отсутствует
грыжевой мешок, однако нередки случаи,
когда истинные грыжи (где имелся грыжевой
мешок) дают клинику синдрома внутригрудного
напряжения. Наиболее типичная локализация
диафрагмальной грыжи – левосторонняя,
однако она может встречаться и справа.
Выраженность
дыхательных расстройств при диафрагмальных
грыжах, осложненных синдромом
внутригрудного напряжения, зависит от
степени сдавления органов грудной
полости. На первый план выступают
проявления дыхательной недостаточности:
цианоз кожных покровов, одышка, втяжение
уступчивых мест грудной клетки,
двигательное беспокойство. Осмотр
позволяет выявить вздутие грудной
клетки на стороне поражения, расширение
межреберий, резкое снижение дыхательных
экскурсий, вплоть до полного их отсутствия.
Живот,
как правило, выглядит запавшим вследствие
перемещения органов брюшной полости в
грудную. Перкуторно на стороне грыжи
отмечается тимпанит, аускультативно –
ослабление дыхания или его отсутствие.
Чрезвычайно важным признаком синдрома
внутригрудного напряжения (это касается
всех патологических состояний, при
которых он имеет место) является смещение
сердечного толчка
в здоровую сторону. В ряде случаев при
аускультации на стороне диафрагмальной
грыжи выслушивается шум перистальтики
кишечника. Помогает правильно установить
характер патологии обзорная рентгенография
органов грудной клетки с захватом
брюшной полости. На рентгенограмме
определяется значительное количество
ячеистых просветлений в плевральной
полости на фоне резкого смещения
средостения в здоровую сторону. В полости
плевры может располагаться желудок в
виде большого полостного образования
с уровнем жидкости. При осмотре
рентгенограммы, обращает на себя внимание
уменьшение в объеме брюшной полости и
отсутствие четких контуров диафрагмы
на стороне поражения.
Тактика и объем помощи при врожденной диафрагмальной грыже с синдромом внутригрудного напряжения в црб
Не
кормить.Ввести
желудочный зонд.Обезболить
наркотическими анальгетиками – промедол
(trimeperedinum
hydrochloridum)
– 0,1 мл /год жизни).Срочно
интубировать трахею и проводить ИВЛ.Оформить
подробную выписку из истории развития
ребенка с указанием результатов УЗИ и
их количества во время беременности,
получить письменное согласие матери
на операцию.Связаться
по телефону с реанимационным отделением
ОДКБ и вызвать «на себя» врача–реаниматолога;
транспортировку в центр хирургии
новорожденных осуществлять в условиях
реанимобиля, при невозможности
транспортировка обеспечивается
санитарным транспортом ЦРБ в сопровождении
врача–реаниматолога; обязательным во
время транспортировки является
проведение ИВЛ и обеспечение теплового
режима; симптоматическая терапия по
показаниям.
5. Врожденная непроходимость кишечника
Врожденная
непроходимость кишечника
может быть обусловлена пороком развития
самой кишки (атрезии, стенозы, удвоения),
сдавлением нормально сформированной
кишечной трубки аномальными сосудами,
спайками или опухолью, нарушениями
«вращения кишечника» и закупоркой
терминальных отделов тонкой кишки
измененным меконием при муковисцидозе.
Клиническая
картина при врожденной кишечной
непроходимости зависит от уровня
препятствия. Под высокой непроходимостью
понимают уровень желудка и 12-перстной
кишки. Все, что находится ниже связи
Трейца, относят к низкой кишечной
непроходимости.
Высокая
кишечная непроходимость проявляется
с первого дня жизни, иногда с первых
часов. Главным симптомом является рвота,
которая в зависимости от места препятствия
может быть желудочным содержимым с
примесью желчи. Отхождение мекония
возможно в течение 3–4 дней, но газы
не отходят. При осмотре живот вздут в
эпигастрии и запавший в нижних отделах,
при пальпации мягкий, безболезненный.
На обзорной рентгенограмме органов
брюшной полости один или два горизонтальных
уровня жидкости, соответствующих желудку
и 12-перстной кишке, при отсутствии
воздуха в петлях кишок. При низкой
кишечной непроходимости рвота появляется
позднее, вначале носит рефлекторный
характер, а затем застойный. Основной
симптом – отсутствие стула или скудное
отхождение серых слизистых комочков.
Живот постепенно увеличивается в
размерах, через растянутую брюшную
стенку контурируются расширенные петли
кишок, появляется болезненность. Общее
состояние быстро ухудшается , ребенок
становиться вялым, кожные покровы
бледные, тахикардия, нарастает
интоксикация. На обзорной рентгенограмме
брюшной полости определяются горизонтальные
уровни жидкости (чаши Клойбера).
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
