Синдром артериальной гипертензий сердечная недостаточность
- 27 Июня, 2018
- Кардиология
- Виктор Лоза
Синдром артериальной гипертензии – нарушенное состояние, при котором у пациента отмечается повышенное артериальное давление на протяжении длительного периода времени. Отследить данное состояние можно и самостоятельно, воспользовавшись тонометром. Гипертония способна спровоцировать развитие инфаркта и инсульта, но если своевременно начать лечение, то можно будет нормализовать давление и уменьшить риск осложнения.
Синдром артериальной гипертензии: причины возникновения
В большинстве случаев тяжело установить провоцирующий фактор данного нарушения. В современной медицине выделяют некоторые факторы, которые могут увеличить риск развития патологии:
- Возрастная категория пациента.
- Наследственность.
- Половая принадлежность пациента. В большинстве случаев синдром артериальной гипертензии диагностируется у мужской части населения.
- Вредные привычки – табакокурение, алкоголизм.
- Неправильное питание, умеренная физическая активность.
- Постоянные стрессовые ситуации.
- Артериальная гипертензия при нефротическом синдроме.
- Уровень адреналина в крови выше нормы.
- Врожденные пороки сердца.
- Прием некоторых групп медикаментов на протяжении длительного периода времени, например, пероральных контрацептивов.
- Токсикоз на поздних сроках вынашивания ребенка.
Если у пациента наблюдается один или несколько провоцирующих факторов, то требуется обязательная консультация со специалистом.
Классификация
Для удобного диагностирования и назначения эффективного лечения данная патология была классифицирована. Специалисты выделяют три стадии артериальной гипертонии:
- Первая стадия заболевания. Какие-либо существенные изменения в органах и сосудах отсутствуют, общее состояние пациента стабильное.
- Вторая стадия заболевания. Нарушения диагностируются в одном или нескольких органах, подверженных данной патологии. У пациента может возникать гипертонический криз.
- Третья стадия заболевания. Диагностируются нарушения в органах комплексного характера. У пациента увеличивается риск развития инсульта и инфаркта, происходит поражение зрительного нерва, как следствие, ухудшается зрение, наблюдается сердечная и почечная недостаточности, которые сопровождаются дополнительной симптоматикой.
Определить степень заболевания может только специалист после тщательного обследования и анализа общего состояния пациента.
Первичная и вторичная артериальная гипертензия
Также в медицине выделяют не только степени заболевания, но и виды его происхождения. По генезу артериальная гипертония бывает первичной и вторичной. Первичная, или эссенциальная, патология характеризируется повышенным давлением, которое отмечается у пациента без каких-либо на то причин. Вторичная, или симптоматическая, патология характеризуется повышенным давлением, которое возникает в результате прогрессирования определенных заболеваний или патологий, выступает как основной симптом отклонений в организме.
Синдром артериальной гипертензии первичного типа считается самым распространенным. До сих пор специалисты точно не уставили причины его возникновения, но выделяют основные факторы, которые могут повысить риск развития заболевания. К ним можно отнести:
- Малоподвижный образ жизни.
- Проблемы с лишним весом.
- Наследственный фактор.
- Повышенный уровень холестерина в крови.
- Нехватку калия и витамина Д в организме.
- Повышенную чувствительность организма к солям.
- Злоупотребление спиртными напитками, табакокурение.
- Постоянные стрессовые ситуации.
Причины вторичной артериальной гипертензии
Что касается вторичной гипертонии, то источник заболевания можно выявить без проблем, так как она возникает в результате определенного патологического состояния в организме. Встречается довольно редко. Возникает симптоматический синдром артериальной гипертензии при заболеваниях почек, а также в результате таких провоцирующих причин, как: сердечно-сосудистые, нейрогенные, эндокринные заболевания и прием лекарственных средств.

Сердечно-сосудистая артериальная гипертензия диагностируется в результате атеросклероза аорты, недостаточности аортального клапана. Нейрогенная гипертония возникает из-за повышенного внутричерепного давления, воспалительных процессов, происходящих в нервной системе.
Эндокринная гипертония развивается в результате развития синдрома Конна и болезни Иценко-Кушинга. Не стоит забывать, что данный тип патологии диагностируется у пациентов и при акромегалии, гипотиреозе, гипертериозе и иных нарушениях.
Что касается медикаментозной гипертонии, то ее связывают с приемом нестероидных противовоспалительных лекарственных средств, контрацептивов, антидепрессантов.
Синдром артериальной гипертензии: симптомы
Симптоматика гипертонии будет зависеть от стадии развития заболевания, а также от степени повышенного кровяного давления. Поэтому при постановке диагноза специалист обязательно должен указать эти два немаловажных показателя. Необходимо помнить, что при первых проявлениях заболевания стоит сразу пройти полное обследование и приступить к лечению, чтобы исключить всевозможные осложнения.

Специалисты выделяют три степени синдрома артериальной гипертензии:
- Легкая степень. У пациента наблюдается постоянное повышенное давление в пределах 140-160 мм. рт. ст. на 90-100 мм. рт. ст.
- Умеренная степень. У пациента диагностируется повышенной давление в пределах 180/110 мм. рт. ст.
- Тяжелая степень заболевания. У пациента наблюдается давление в пределах 185/110 мм. рт. ст.
Кроме повышенных показателей, данная патология больше никак себя не проявляет, поэтому даже здоровому пациенту следует время от времени отслеживать свое артериальное давление.
Диагностика
Диагностика синдрома повышенного давления проводится в несколько этапов. В обязательном порядке изучается клиника артериальной гипертензии, а также ее патогенез. Специалист обязательно должен выяснить, на протяжении какого времени наблюдается нарушение и какое нормальное давление у пациента. Уточняется провоцирующий фактор отклонения от нормы.
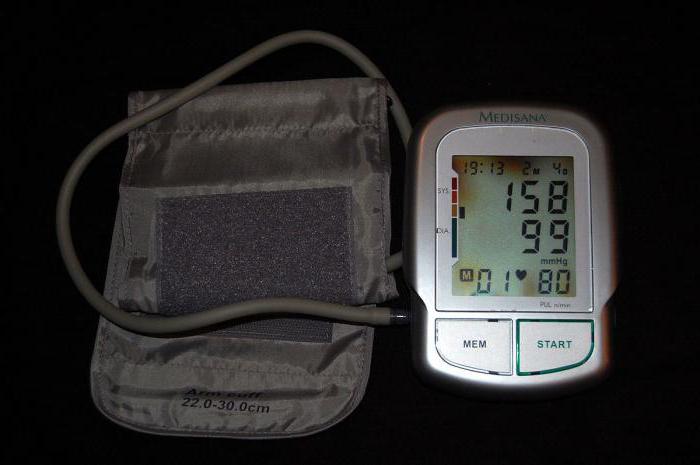
Уделяется внимание образу жизни больного, присутствовали ли какие-либо операционные вмешательства, травмы и хронические заболевания. Специалист также должен уточнить про наследственные патологии и отклонения. После тщательного опроса пациента проводится осмотр и измерение давления. Больному рекомендуется сдать общий анализ крови и мочи, чтобы выявить сопутствующие заболевания в организме.
Дополнительно назначаются и такие виды обследований:
- Электрокардиография. Помогает определить активность и работу сердца, изменения в нем.
- Эхокардиография. Помогает оценить степень поражения органа и характер нарушения в работе.
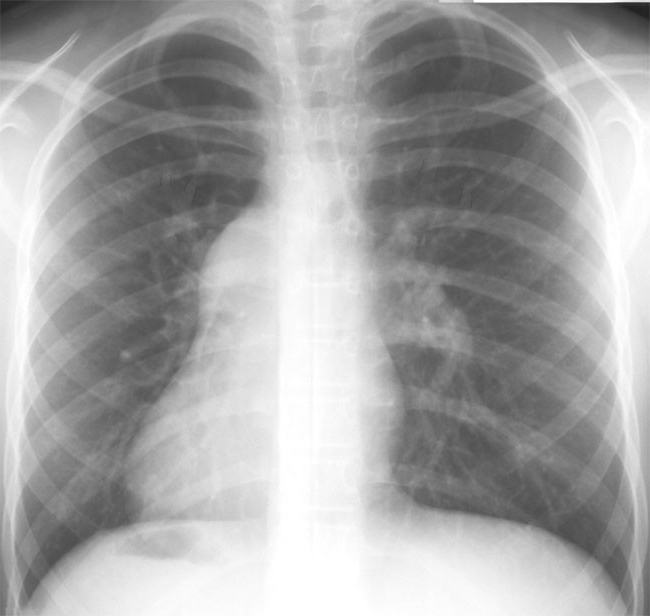
- Рентгенологическое исследование органов грудной полости. Помогает оценить состояние органа и выявить любые нарушения в легких.
- УЗИ почек и их сосудов назначается для выявления заболеваний данного органа.
- УЗИ надпочечников, сосудов.
При необходимости может понадобиться консультация офтальмолога или терапевта.
Терапия
Лечение синдрома артериальной гипертензии проводится комплексно и назначается после тщательного обследования, установления провоцирующего фактора. При данном заболевании пациентам рекомендуется не только принимать препараты, но и правильно питаться. Нужно употреблять меньше поваренной соли. Также стоит отказаться от вредных привычек. При проблемах с лишним весом стоит уделить внимание этому моменту и придерживаться диеты, составить сбалансированное меню поможет врач-диетолог совместно с кардиологом. В период лечения физическая активность должна быть умеренной, можно заниматься спортом, плаваньем.
Лечение может длиться несколько месяцев и проводиться повторно, все будет зависеть от общего состояния пациента, сопутствующих заболеваний и присутствующих осложнений. Поэтому не стоит игнорировать факт повышенного давления, тем более, если оно диагностируется довольно часто. Стоит помнить, что запущенная стадия заболевания таит опасность для жизни.
Медикаментозная терапия
Что касается медикаментозной терапии, то она включает прием нескольких групп лекарственных средств. Пациенту могут порекомендовать принимать такие препараты, как:
- Ингибиторы АПФ. Оказывают влияние на регулирование кровяного давления и объем крови в организме.
- Средства, способствующие расширению сосудов из-за блокады определенных нервных рецепторов.
- Препараты, которые оказывают воздействие на клетки сердечно-сосудистой системы, при этом уменьшают тонус сосудов.
- Лекарственные средства, оказывающие блокаду нервных рецепторов, которые реагируют на гормоны стресса.
- Мочегонные лекарственные средства.
- Препараты центрального действия, которые способны оказать влияние на артериальное давление.
- Комбинированные препараты.
Все средства и дозировки назначаются исключительно врачом. Обязательно учитывается возрастная категория пациента. Любые самостоятельные корректировки могут спровоцировать ухудшение состояния и привести к негативным необратимым последствиям.
Осложнения и последствия заболевания
Синдром артериальной гипертонии имеет много осложнений. К самым распространенным нарушениям можно отнести такие заболевания и отклонения, как:
- Гипертонический криз. В данной ситуации у пациента отмечается резкое повышение показателей давления. Требует срочного вмешательства. Сопровождается выраженной симптоматикой.
- Заболевания почек, почечная недостаточность.
- Сердечная недостаточность.
- Образование тромбов в сосудах и значительная их закупорка.
- Нарушенный процесс кровообращения в сосудах головного мозга.
- Утолщение стенки сердца.
- Инфаркт миокарда.
- Поражение органов зрения, а также их сосудов. Нарушение зрительной функции.
Любые осложнения сопровождаются дополнительными признаками, но основным считается повышенное артериальное давление. Устранив заболевание, можно будет за короткий срок избавиться от синдрома гипертензии. После чего потребуется постоянно наблюдение у специалиста, чтобы исключить рецидив.
Профилактиеские мероприятия
Профилактика заболевания заключается в тщательном соблюдении всех рекомендаций специалиста и здоровом образе жизни. Пациентам из группы риска рекомендуется правильно и сбалансировано питаться, при необходимости придерживаться диеты. Нужно больше кушать овощей и фруктов, которые улучшают состояние сосудов и способствуют работе сердечно-сосудистой системы. Питание должно быть порционным и частым. Если пациент страдает от табакокурения или алкоголизма, то необходимо попытаться избавиться от пагубных привычек за короткие сроки, тем самым облегчить работу сердца.
Не нужно забывать и про занятия спортом, которые помогают окрепнуть сосудам и сердечным мышцам. Рекомендуется следить за массой тела и проводить своевременное лечение заболеваний и патологий, которые могут спровоцировать повышение артериального давления. Если пациент постоянно подвержен стрессовым ситуациям, то их стоит исключить или значительно уменьшить. При необходимости можно принимать успокоительные средства, назначенные исключительно специалистом.
Почечная гипертензия
Почечная гипертензия может диагностироваться в любом возрасте. Относится к вторичному типу заболевания. Возникает в результате многих провоцирующих факторов и сопровождается выраженной симптоматикой. Стоит понимать, что почки – фильтрующий орган, и, если у пациента диагностируется повышенное артериальное давление, объем крови, проходящий через них, также увеличивается, тем самым нарушается работа. Почки не в состоянии профильтровать большое количество крови и качественно выполнить свою работу, то есть вывести из организма вредные вещества.
Из-за нарушенного процесса у пациента будет отмечаться скопление жидкости в организме, появится отечность. Так как сосуды не способны работать в таком режиме, происходит выработка ренина, который также провоцирует задержку жидкости в организме. При этом у пациента будет диагностироваться повышенный тонус почечных артерий. Если функция почек нарушена, то уменьшится синтез простагландина, который способен нормализовать уровень артериального давления.
Артериальная гипертония у детей
Синдром артериальной гипертензии у детей диагностируется в редких случаях. Относится к хроническим заболеваниям. Становится актуальной данная патология из-за особенностей лечения в детском возрасте, так как младшей возрастной категории разрешены для терапии не все лекарственные средства. Диагностируется синдром в результате прогрессирования сопутствующих провоцирующих заболеваний и отклонений. Очень часто данное отклонение наблюдается у детей из-за проблем с лишним весом, что в настоящее время — вполне распространенная проблема.
Синдром артериальной гипертензии патогенез имеет такой же, как и у старшей возрастной категории. Спровоцировать развитие заболевания могут такие патофизиологические механизмы, как увеличенный объем циркулирующей крови, увеличенный сердечный выброс и повышенное общее периферическое сопротивление. К предрасполагающим факторам развития заболевания у детей можно отнести наследственность, сахарный диабет, проблемы с лишним весом, стрессовые ситуации, заболевания нервной системы и почек. Клиника артериальной гипертензии не сильно отличается от взрослой симптоматики.
Лечение детской гипертензии
Терапия проводится с целью снижения артериального давления до пределов нормы. Может как использоваться медикаментозное лечение, так и проводиться нормализация состояния без использования лекарственных средств. Второй вариант считается наиболее востребованным. Если патология наблюдается на фоне иных провоцирующих заболеваний, то, в первую очередь, уделяется внимание данным отклонениям.
Детям с этим нарушением рекомендуется больше заниматься спортом. Если в семье присутствуют конфликты, то специалисты советуют на период восстановления полностью их исключить. Не стоит забывать про правильное и сбалансированное питание, которое так необходимо для растущего организма.
При медикаментозной терапии стоит придерживаться основных принципов, которые заключаются в использовании пролонгированных метаболически нейтральных гипотензивных препаратов. Период восстановления будет длительным и трудоемким. Также ребенку могут прописать ингибиторы и блокаторы рецепторов.
Источник
Основные симптомы, синдромы и методы диагностики
При заболеваниях органов кровообращения
ПЛАН:
1. Основные симптомы при заболеваниях сердечно-сосудистой системы.
2. Синдром сердечной недостаточности.
3. Симптомокомплекс острой и хронической коронарной недостаточ-ности.
4. Нарушение сердечного ритма (аритмии).
5. Синдром артериальной гипертензии.
6. Сосудистая недостаточность.
Основные симптомы при заболеваниях сердечно-сосудистой системы:
— боли в области проекции сердца;
— сердцебиения;
— ощущение «перебоев» в области сердца;
— одышка;
— кашель, кровохарканье;
— отеки;
— тяжесть и боли в правом подреберье;
— цианоз.
Боли в области сердца.
Уточнить:
— локализацию;
— условия возникновения (при физической, эмоциональной нагрузке, в покое, при движениях, при дыхании);
— характер (колющие, ноющие, давящие, сжимающие, постоянные, приступообразные);
— интенсивность;
— продолжительность;
— иррадиацию;
— чем купируются (снимаются).
Боли в прекордиальной области могут быть не только при заболеваниях сердечно-сосудистой системы (при остеохондрозе грудного отдела позвоночника, миозите, сухом плеврите и др.).
Сердцебиения — ощущение усиленной и учащенной работы сердца.
Здоровый человек не ощущает биение своего сердца, так же как не ощущает кишечной перистальтики, расправления и спадения легких и т.д.
Причины: сердечная недостаточность, психоэмоциональная неустойчивость, лихорадка и др.
Объективным проявлением сердцебиения является тахикардия.
«Перебои» в области сердца. Жалобы на «замирание сердца», ощущение кратковременной остановки сердца и т.д. При аритмиях.
Одышка. Механизм: в результате левожелудочковой недостаточности повышается давление в малом круге кровообращения, и возникают застойные явления в нем.
Кашель при заболеваниях сердечно-сосудистой системы возникает вследствие застоя крови в малом круге кровообращения. Часто сопровождает одышку. Сухой или с незначительным количеством слизистой мокроты.
Переполнение кровью мелких сосудов легких может сопровождаться их разрывом и появлением кровохарканья.
Отеки. Для сердечной недостаточности характерны отеки на нижних конечностях, преимущественно к концу дня, быстро нарастают при употреблении большого количества жидкости, соли, физических перегрузках, кожа над отечными конечностями синюшная, холодная на ощупь.
Обусловлены венозным застоем в нижних конечностях при правожелудочковой сердечной недостаточности.
При тяжелой сердечной недостаточности – гидроторакс, гидроперикард, асцит, анасарка (массивные общие отеки по всему телу).
Асцит – свободная жидкость в брюшной полости. При больших асцитах жидкость определяется методом зыбления или флюктуации: пальцы левой руки на брюшной стенке с одной стороны, а перкуторные удары правой рукой с противоположного направления. Колебания воспринимаются левой рукой в виде толчков. Если между руками создать преграду (ребро ладони помощника), то при наличии свободной жидкости симптом остается положительным.
Небольшие количества жидкости в брюшной полости выявляются с помощью перкуссии: лежа над пупочной областью тимпанит, а по бокам, где жидкость – тупость.
Тяжесть и боли в правом подреберье – увеличение печени в результате венозного застоя при правожелудочковой сердечной недостаточности.
Цианоз– синюшное окрашивание кож и слизистых вследствие застоя венозной крови.
Периферический (акроцианоз) – чаще бывает при сердечной недостаточности, венозном застое в периферических участках тела (губы, щеки, фаланги пальцев рук и ног, кончик носа);
Сердечная недостаточность – состояние, при котором сердце не способно обеспечить кровообращение, необходимое для удовлетворения потребностей организма. Может развиваться остро или быть хронической. Поначалу она бывает преимущественно левожелудочковой или правожелудочковой. В дальнейшем появляется недостаточность обоих желудочков.
Левожелудочковая недостаточность (с застоем крови в венах малого круга кровообращения): одышка, временами – приступы удушья – сердечная астма, кашель, сердцебиения, акроцианоз, сердце увеличено влево за счет левого желудочка, тахикардия, при аускультации легких могут выслушиваться влажные хрипы в нижних отделах
Правожелудочковая (с застоем крови в венах большого круга). Тяжесть и боли в правом подреберье, отеки на ногах, акроцианоз, набухшие шейные вены, сердце расширено вправо, печень увеличена, иногда свободная жидкость в брюшной полости.
Симптомокомплекс острой и хронической коронарной недостаточности – расстройство кровообращения в коронарных сосудах.
Ишемическая болезнь сердца (ИБС, коронарная болезнь) – различные проявления недостаточности коронарного кровообращения, что связано с атеросклерозом и/или спазмом коронарных артерий. Одна из основных причин смертности населения индустриально развитых стран.
Стенокардия –заболевание, характеризующееся приступами загрудинной боли, вызванными преходящей ишемией миокарда.
Боль пристуообразная, сжимающая, давящая за грудиной или слева от нее 3-5 мин, реже 10-15 мин., иррадиирует в левое плечо, левую руку, лопатку, реже в шею, нижнюю челюсть, межлопаточное пространство, иногда в эпигастральную область, при физических, эмоциональных нагрузках, подъеме АД. При прекращении физической нагрузки боль прекращается или уменьшается. Купируется нитроглицерином.
Инфаркт миокарда – острый некроз участка сердечной мышцы, возникший в результате недостаточности коронарного кровообращения.
При ангинозном варианте – нестерпимые давящие боли за грудиной или в левой половине грудной клетки, иррадиирующие в левую лопатку, плечо, левую руку, могут появляться новые зоны иррадиации, длительностью более 30 мин., не исчезающими после приема нитроглицерина. АД в это время неустойчиво. Кожные покровы бледные. Больной беспокоен.
Диагностика:ЭКГ, ЭхоКГ, исследование активности ферментов в БАК, ОАК и др.
Нарушения сердечного ритма (аритмии) – нарушение частоты, ритма сердца и нарушение последовательности возбуждения и сокращения предсердий и желудочков.
Причины:
— органические поражения сердца – ИБС, миокардиты, перикардиты, пороки сердца; артериальная гипертензия;
— нарушение нервной и эндокринной регуляции – тиреотоксикоз, заболевания головного мозга;
— острые инфекции, интоксикации;
— нарушение электролитного баланса (особенно калиевого, кальциевого и магниевого);
— при неумеренном употреблении кофе, алкоголя, курении, физическом и нервном перенапряжении.
Классификация аритмий:
I Нарушение образования импульса: синусовая тахикардия (ЧСС > 100 в 1 минуту); синусовая брадикардия (ЧСС < 60 в 1 минуту); синусовая аритмия; миграция водителя ритма; эктопические (не синусовые) ритмы; экстрасистолия; пароксизмальная (приступообразная) тахикардия; мерцательная аритмия.
II Нарушение проводимости: синоатриальная блокада, внутрипредсердная блокада; атриовентрикулярная блокада I, II, III степени); внутрижелудочковая блокада (блокада ветвей пучка Гиса); синдромы преждевременного возбуждения желудочков (синдром WPW).
III Комбинированные нарушения ритма.
Экстрасистолия — преждевременное сокращение сердца и его отделов.
В зависимости от локализации эктопических очагов выделяют:
— наджелудочковые;
— желудочковые экстрасистолы.
Жалобы: на перебои в работе сердца, периодически сильные удары сердца с чувством остановки (замирания) сердца. При аускультации выслушивается преждевременное сокращение сердца с последующей удлиненной (компенсаторной паузой).
Диагностика: ЭКГ.
Нарушения клапанного аппарата сердца — анатомическое изменение клапанного аппарата сердца врожденное или приобретенное.
Причины приобретенных пороков сердца: острая ревматическая лихорадка, инфекционный эндокардит, атеросклероз.
Проявляются в виде:
1. Недостаточности клапана – измененные и деформированные створки не закрывают полностью клапанное отверстие, через образующуюся щель обратный ток крови.
2. Стеноза клапанного отверстия – сужение в результате срастания створок по краям или склерозирования клапанного кольца.
3. Сочетанных пороков – одновременное поражение клапана сердца по типу стеноза и недостаточности.
Симптомы основного заболевания + симптомы сердечной недостаточности.
Недостаточность митрального клапана: выслушивается систолический шум на верхушке сердца, проводится в левую подмышечную впадину и в V точку Боткина (III межреберье слева от грудины); лучше слышен в положении больного лежа на левом боку на выдохе.
Недостаточность трехстворчатого клапана: систолический шум у основания мечевидного отростка, проводится по правому краю грудины, лучше выслушивается в положении лежа на вдохе.
Стеноз левого атриовентрикулярного отверстия: диастолический шум на верхушке и в точке Боткина. Лучше слышен сидя на выдохе.
Стеноз правого атриовентрикулярного отверстия: диастолический шум у основания мечевидного отростка; лучше слышен в положении сидя.
Недостаточность клапана аорты: диастолический шум во втором межреберье у правого края грудины или в точке Боткина; лучше слышен в положении сидя.
Недостаточность клапана легочной артерии: диастолический шум во втором межреберье слева; лучше слышен в положении больного сидя или стоя.
Стеноз устья аорты: грубый систолический шум во втором межреберье справа, проводится в подключичные, сонные артерии, лучше слышен лежа.
Стеноз легочной артерии: систолический шум во втором межреберье слева, лучше слышен лежа.
Диагноз. Основные методы исследования (акустические признаки, осмотр, данные перкуссии, пальпации).
Дополнительные методы исследования (ЭхоКГ, ЭКГ, рентгенологические методы исследования сердца).
Синдром артериальной гипертензии. Сосудистая недостаточность.
Артериальная гипертензия (АГ)– состояния, при которых уровень АД равен или выше 140/90 мм рт.ст., полученный в результате не менее двух измерений в различное время.
Различают:
1. Эссенциальную АГ (первичную) – болезнь неизвестной этиологии (в 95 % всех случаев АГ). Синоним «гипертоническая болезнь» по рекомендациям экспертов ВОЗ в данное время не употребляется. Предрасполагающие факторы – наследственная предрасположенность, возраст, избыточная масса тела, нерациональное питание (избыток соли), гиподинамия, курение, стрессы.
2. Симптоматическую АГ (вторичную) – является симптомом некоторых заболеваний или повреждения органов, участвующих в регуляции АД (почек, сосудов и эндокринных органов). 5 % всех АГ.
По этиологии:
Эссенциальная АГ
Источник
