Синдром арлекина у новорожденного википедия

Врачи описали очередной случай синдрома Арлекина, при котором краснеет только одна из сторон тела человека. На этот раз синдром встретился у новорожденного мальчика. Ребенок родился раньше срока с патологиями сердца и легких, однако синдром появился независимо от них на третий день жизни, а затем так же внезапно исчез. Чем он был вызван, до сих пор неясно, — возможно, лекарствами, которые начали давать ребенку сразу после родов. Краткий отчет опубликован в журнале The New England Journal of Medicine.
Синдром Арлекина — это асимметричное покраснение тела: в то время как на одной половине (правой или левой) появляются все признаки эритемы (краснота, иногда капли пота), вторая остается неизменной. Само по себе это состояние считается безопасным, не приводит ни к каким последствиям для здоровья и не нуждается в лечении. Однако объяснения для этого феномена до сих пор не существует.
Врачи полагают, что асимметричное покраснение может быть связано с симпатической нервной системой — той частью периферической нервной системы, которая отвечает за стресс-реакцию. Судя по всему, разные половины этой системы при синдроме Арлекина работают по-разному. Причем обвиняют, как правило, ту половину, которая не проявляет признаков стресс-реакции — вероятно, она в той или иной ситуации оказывается неработоспособна и не реагирует на стрессовый стимул.
Герт ван ден Берг (Gert van den Berg) и Ханнеке Баккер (Hanneke Bakker) из Софийской детской больницы в Роттердаме описали развитие синдрома Арлекина у новорожденного. Ребенок появился на свет раньше срока, на 35-й неделе беременности. Еще до родов у него подозревали редкую патологию сердца — аномалию Эбштейна — при которой клапан между правым желудочком и правым предсердием смещен в сторону желудочка и смыкается не до конца. Из-за этого правое предсердие увеличивается в размере; больше становится и овальное окно — проток между правым и левым предсердием. Обычно после родов оно зарастает, но у таких больных это затруднено, поэтому кровь в предсердиях смешивается, и в итоге ткани тела получают меньше кислорода.
Как и следовало ожидать, у ребенка оказалось гипертрофировано правое предсердие, а легкие, наоборот, недоразвиты. Чтобы это компенсировать, сразу после родов ему назначили искусственную вентиляцию легких и инъекции простагладина Е1. Это провоспалительное вещество, которое призвано затормозить заращение еще одного зародышевого протока — Боталлового — между легочной артерией и аортой. Этот проток позволяет зародышу сбрасывать «лишнюю» кровь, которую не в состоянии принять нерасправленные легкие. Простагландин Е1 должен был поддерживать Боталлов проток открытым и снять нагрузку с недоразвитых легких пациента.
На третий день жизни на правой половине тела ребенка появилась явно выраженная эритема, левая же оставалась бледной. При этом никаких другие физиологические параметры не изменились, включая жизненно важные — дыхание и кровообращение. Поэтому врачи не стали принимать никаких мер, и через несколько минут синдром Арлекина исчез так же внезапно, как и появился.
Van Den Berg, Bakker / NEJM, 2020
Можно предположить, что неравномерная окраска кожи появилась как следствие терапии — например, потому что побочным эффектом от приема простагландинов иногда становится лихорадка. Однако авторы работы отмечают, что синдром Арлекина ранее описывали как на фоне приема простагландинов, так и независимо от них, поэтому истинная его причина остается неизвестной.
Ранее врачи описали необычную окраску радужки, которая превратила глаз пациента в «Око Саурона». А о том, какие необычные цвета может принимать моча, вы можете узнать из нашего теста «На любой вкус и цвет».
Полина Лосева
Оригинал
Читайте также:
Пролитый напиток спровоцировал остановку двигателей на лайнерах A350
Потепление в Арктике изменило поведение Эль-Ниньо
В легких бывших курильщиков оказалось неожиданно много здоровых клеток
Источник

Миссис Эстер Бут, урожденная Сэнтлоу, одетая арлекином / Джон Эллис, 1719
Врачи описали очередной случай синдрома Арлекина, при котором краснеет только одна из сторон тела человека. На этот раз синдром встретился у новорожденного мальчика. Ребенок родился раньше срока с патологиями сердца и легких, однако синдром появился независимо от них на третий день жизни, а затем так же внезапно исчез. Чем он был вызван, до сих пор неясно, — возможно, лекарствами, которые начали давать ребенку сразу после родов. Краткий отчет опубликован в журнале The New England Journal of Medicine.
Синдром Арлекина — это асимметричное покраснение тела: в то время как на одной половине (правой или левой) появляются все признаки эритемы (краснота, иногда капли пота), вторая остается неизменной. Само по себе это состояние считается безопасным, не приводит ни к каким последствиям для здоровья и не нуждается в лечении. Однако объяснения для этого феномена до сих пор не существует.
Врачи полагают, что асимметричное покраснение может быть связано с симпатической нервной системой — той частью периферической нервной системы, которая отвечает за стресс-реакцию. Судя по всему, разные половины этой системы при синдроме Арлекина работают по-разному. Причем обвиняют, как правило, ту половину, которая не проявляет признаков стресс-реакции — вероятно, она в той или иной ситуации оказывается неработоспособна и не реагирует на стрессовый стимул.
Герт ван ден Берг (Gert van den Berg) и Ханнеке Баккер (Hanneke Bakker) из Софийской детской больницы в Роттердаме описали развитие синдрома Арлекина у новорожденного. Ребенок появился на свет раньше срока, на 35-й неделе беременности. Еще до родов у него подозревали редкую патологию сердца — аномалию Эбштейна — при которой клапан между правым желудочком и правым предсердием смещен в сторону желудочка и смыкается не до конца. Из-за этого правое предсердие увеличивается в размере; больше становится и овальное окно — проток между правым и левым предсердием. Обычно после родов оно зарастает, но у таких больных это затруднено, поэтому кровь в предсердиях смешивается, и в итоге ткани тела получают меньше кислорода.
Как и следовало ожидать, у ребенка оказалось гипертрофировано правое предсердие, а легкие, наоборот, недоразвиты. Чтобы это компенсировать, сразу после родов ему назначили искусственную вентиляцию легких и инъекции простагладина Е1. Это провоспалительное вещество, которое призвано затормозить заращение еще одного зародышевого протока — Боталлового — между легочной артерией и аортой. Этот проток позволяет зародышу сбрасывать «лишнюю» кровь, которую не в состоянии принять нерасправленные легкие. Простагландин Е1 должен был поддерживать Боталлов проток открытым и снять нагрузку с недоразвитых легких пациента.
На третий день жизни на правой половине тела ребенка появилась явно выраженная эритема, левая же оставалась бледной. При этом никаких другие физиологические параметры не изменились, включая жизненно важные — дыхание и кровообращение. Поэтому врачи не стали принимать никаких мер, и через несколько минут синдром Арлекина исчез так же внезапно, как и появился.

Van Den Berg, Bakker / NEJM, 2020
Можно предположить, что неравномерная окраска кожи появилась как следствие терапии — например, потому что побочным эффектом от приема простагландинов иногда становится лихорадка. Однако авторы работы отмечают, что синдром Арлекина ранее описывали как на фоне приема простагландинов, так и независимо от них, поэтому истинная его причина остается неизвестной.
Ранее врачи описали необычную окраску радужки, которая превратила глаз пациента в «Око Саурона». А о том, какие необычные цвета может принимать моча, вы можете узнать из нашего теста «На любой вкус и цвет».
Полина Лосева
Источник
Новорождённые малыши очень беззащитны. Ещё в утробе матери на них могут влиять разные негативные факторы, вызывающие патологии развития крохи. В результате, появившись на свет, карапуз имеет множество проблем. Одним из самых страшных отклонений является Арлекина синдром. Болезнь назвали по имени персонажа итальянской комедии масок, который носил костюм из разноцветных лоскутков ткани.
Синдром Арлекина у новорождённого
Проблему врачи обнаруживают сразу после рождения малыша. По их словам, Арлекина синдром можно объяснить несовершенством развития вегетативной системы, которая перестаёт контролировать правильный тонус сосудов. Заболевание также может быть спровоцировано простой гравитацией. Почему так происходит? Медики не могут дать однозначного ответа на волнующий вопрос. Диапазон причин очень широкий: от простого сбоя в развитии плода до неправильного образа жизни, который ведёт беременная женщина.
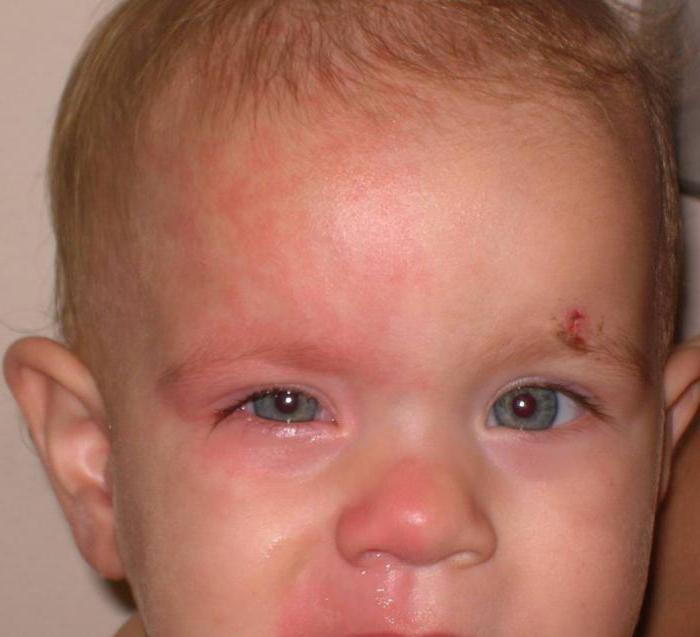
Синдром может проявляться как по всему телу, так и только на отдельных участках туловища. Такие малыши, говорят врачи, будут постоянно болеть простудными заболеваниями, так как терморегуляция у них нарушена. Карапуз в любое время года будет обильно потеть, затем резко переохлаждаться, в результате постоянные вирусные инфекции ему обеспечены. Кроме того, синдром доставляет массу дискомфорта, поэтому ребёнок часто плачет, он беспокойный и раздражительный.
Симптомы
По некоторым данным, синдром может стать последствием асфиксии плода или получения им при родах внутричерепной травмы. Его также диагностируют в случаях поражения гипоталамуса или продолговатого мозга. В любом случае на консультацию сразу вызывают невропатолога. Обнаружить болезнь достаточно просто: её основным симптомом является покраснение кожных покровов, когда кроха лежит на боку. При этом граница изменения цвета проходит точно по линии позвоночника.

Неодинаковый окрас частей тела возникает через несколько минут после укладывания малыша. Именно так проявляется синдром Арлекина. Фото маленьких детей в медицинских энциклопедиях демонстрируют неприглядную картинку – верхняя часть их тела имеет нормальный цвет, нижележащая становится ярко-красной, иногда с синюшным оттенком. Феномен заметен на протяжении нескольких минут. Некоторые специалисты говорят, что синдром может быть признаком недоношенности.
Кожные проявления
Если при описании болезни использовать медицинские термины, то Арлекина синдром проявляется как компактное ороговение кожи. На ней отсутствует так называемый зернистый слой, вместо этого заметны бляшки, формирующиеся при растрескивании эпидермиса. Эти образования имеют шестигранную форму, часто они разделены глубокими красными трещинами. Цвет кожи при этом серый или желтушный.
Дети, рождённые с этим синдромом, часто имеют другие отклонения: у них может наблюдаться деформация рта (он напоминаем рыбьи губы), выворот век, неправильно развитые, слишком плоские уши. В некоторых случаях диагностируют микроцефалию, когда у малыша недоразвита черепная коробка: в результате он рождается с очень маленьким мозгом. Такие дети погибают в неонатальном периоде или при появлении на свет.
Особенности болезни
Малыши не всегда погибают, если они имеют патологию Арлекина. Синдром не является приговором. Заболевание может быть не ярко выраженным, к тому же, если его быстро и грамотно диагностировать, можно облегчить состояние крохи специальными препаратами. У таких детей нарушен не только теплообмен, но и электролитный баланс. Ороговевшая кожа утрудняет дыхание и движения. В крупные трещины может попасть инфекция и развиться сепсис.

К счастью, болезнь не очень распространённая. При этом половая принадлежность младенца не имеет значения: патологии подвержены и мальчики, и девочки. Медики говорят, что синдром часто протекает тяжело. При этом прогноз в большинстве случаев достаточно неблагоприятный. Этиология синдрома до сих пор не установлена.
Терапия
Крохе назначают курс лечения, который направлен на поддержание нормальной температуры тела и стабилизацию водно-электролитного баланса. Кроме того, такому пациенту требуется нормальное питание, противовоспалительная, антибактериальная терапия. Применение ретиноидов в виде мазей и оральных капсул значительно повышает процент выживаемости, если у малыша диагностирован синдром Арлекина. Лечение предусматривает употребление препаратов, где активными действующими веществами являются изотретиноин и ацитретин. Несмотря на это, дефекты остаются на коже до конца дней. Качество жизни у таких больных существенно пониженное.

Если синдром не ярко выражен, то можно обойтись и без медикаментов. Родителям достаточно поддерживать в детской комнате нормальную температуру — в районе +20 градусов. Приучать кроху к климатическим перепадам нужно постепенно: сначала он должен адаптироваться к холоду и только затем к теплу. Таким образом вы будете тренировать вегетативную систему и стенки сосудов малыша. Помните: если младенец вспотел, менять одежду нужно немедленно. Такие процедуры обязательно дадут позитивный результат.
Источник
| Harlequin syndrome | |
|---|---|
| Other names | Progressive isolated segmental anhidrosis |
| A person exhibiting the asymmetric symptoms of Harlequin syndrome. One half of the forehead is red, and the other half is white. | |
Harlequin syndrome is a condition characterized by asymmetric sweating and flushing on the upper thoracic region of the chest, neck and face. Harlequin syndrome is considered an injury to the autonomic nervous system (ANS). The ANS controls some of the body’s natural processes such as sweating, skin flushing and pupil response to stimuli.[1] Such individuals with this syndrome have an absence of sweat skin flushing unilaterally; usually on the one side of the face, arms and chest. It is an autonomic disorder that may occur at any age.[2] Harlequin syndrome affects fewer than 200,000 people in the United States.
Symptoms associated with Harlequin syndrome are more likely to appear when a person has been in the following conditions: exercising, warm environment and intense emotional situation. Since one side of the body sweats and flushes appropriately to the condition, the other side of the body will have an absence of such symptoms.[3] This syndrome has also been called the «Harlequin sign» and thought to be one of the spectrum of diseases that may cause Harlequin syndrome.
It can also be the outcome of a one sided endoscopic thoracic sympathectomy (ETS) or endoscopic sympathetic blockade (ESB) surgery.[2][4]
Harlequin syndrome can also be seen as a complication of VA (veno-arterial) extracorporeal membrane oxygenation (ECMO). This involves differential hypoxemia (low oxygen levels in the blood) of the upper body in comparison to the lower body.[5]
Signs and symptoms[edit]
The «Harlequin sign» is unilateral flushing and sweating of the face, neck, and upper chest usually after exposure to heat or strenuous exertion.[6]Horner syndrome, another problem associated with the sympathetic nervous system, is often seen in conjunction with harlequin syndrome.
Since Harlequin syndrome is associated with a dysfunction in the autonomic nervous system, main symptoms of this dysfunction are in the following: Absence of sweat(anhidrosis) and flushing on one side of the face, neck, or upper thoracic area. In addition, other symptoms include cluster headaches, tearing of the eyes, nasal discharge, abnormal contraction of the pupils, weakness in neck muscles, and drooping of one side of the upper eyelid.[3]
Causes[edit]
One possible cause of Harlequin syndrome is a lesion to the preganglionic or postganglionic cervical sympathetic fibers and parasympathetic neurons of the ciliary ganglion.[7] It is also believed that torsion (twisting) of the thoracic spine can cause blockage of the anterior radicular artery leading to Harlequin syndrome.[8] The sympathetic deficit on the denervated side causes the flushing of the opposite side to appear more pronounced. It is unclear whether or not the response of the undamaged side was normal or excessive, but it is believed that it could be a result of the body attempting to compensate for the damaged side and maintain homeostasis.[8]
Since the cause and mechanism of Harlequin syndrome is still unknown, there is no way to prevent this syndrome.
Mechanism[edit]
Although the exact mechanism for Harlequin syndrome is still unclear, understanding what is affected with this syndrome is important. Majority of cases are thought to occur when nerve bundles in the head and neck are injured. Such bundles are able to send an action potential from the autonomic nervous system to the rest of the body. However, action potentials in this system are not being received by the second or third thoracic vertebrae which innervates the face, neck, and upper chest.[3] Damage or lesions near T2 or T3 could be between the stellate ganglion and superior cervical ganglion. This is where we would observe absence of sweat and skin flushing on one side of the face, neck, and upper chest.[citation needed]
Diagnosis[edit]
Diagnosis of Harlequin syndrome is made when the individual has consistent signs and symptoms of the condition, therefore, it is made by clinical observation. In addition, a neurologist or primary care physician may require an MRI test to rule out similar disorders such as Horner’s syndrome, Adie’s syndrome, and Ross’ syndrome.[3] In an MRI, a radiologist may observe areas near brain or spinal cord for lesions, or any damage to the nerve endings. It is also important that the clinician rules out traumatic causes by performing autonomic function tests.[9] Such tests includes the following: tilt table test, orthostatic blood pressure measurement, head-up test, valsalva maneuver, thermoregulatory sweat test, tendon reflex test, and electrocardiography (ECG). CT scan of the heart and lungs may also be performed to rule out a structural underlying lesion.[10] The medical history of the individual should be carefully noted.
Treatment & Prognosis[edit]
Harlequin syndrome is not debilitating so treatment is not normally necessary.[6] In cases where the individual may feel socially embarrassed, contralateral sympathectomy may be considered, although compensatory flushing and sweating of other parts of the body may occur.[10] In contralateral sympathectomy, the nerve bundles that cause the flushing in the face are interrupted. This procedure causes both sides of the face to no longer flush or sweat. Since symptoms of Harlequin syndrome do not typically impair a person’s daily life, this treatment is only recommended if a person is very uncomfortable with the flushing and sweating associated with the syndrome.[3]
Research[edit]
In August 2016, researchers at the Instituto de Assistência dos Servidores do Estado do Rio de Janeiro used botulinum toxin as a method to block the acetylcholine release from the presynaptic neurons. Although they have seen a reduction in one sided flushing, sweating still occurs.[11]
There have been case studies of individuals who have experienced this syndrome after an operation. Two female patients suffering from metastatic cancer, ages 37-years-old and 58-years-old, were scheduled for placement of an intrathecal pump drug delivery system. After the intrathecal pump was placed, certain medications were given to the patients. Once the medications were administered, both patients had one sided facial flushes, closely resembling Harlequin Syndrome.[12] Patients were given neurological exams to confirm that their nerves were still intact. An MRI was performed and showed no significant evidence of bleeding or nerve compression. After close observation for 16 hours, symptoms of the Harlequin syndrome was diminished and both patients did not have another episode.
Another case study was based on a 6-year-old male visiting an outpatient setting for one sided flushes during or after physical activity or exposed to heat.[9] Vitals, laboratory tests, and CT scans were normal. Along with the flushes, the right pupil was 1.5 mm in size, while the left pupil was 2.5 mm in size; however, no ptosis, miosis, or enophthalmos was noted.[9] The patient also had an MRI scan to rule out any lesion near the brain or spinal cord. No abnormalities were noted and the patient did not receive any treatments. The patient was diagnosed with idiopathic Harlequin syndrome.
Although the mechanism is still unclear, the pathophysiology of this condition, close monitoring, and reassurance are vital factors for successful management.
Eponym[edit]
The name for the syndrome is credited to Lance and Drummond who were inspired by resemblance patient’s half-flushed faces bore to colorful Harlequin masks.[2]
See also[edit]
- Horner’s syndrome
References[edit]
- ^ NIH — National Cancer Institute. «Autonomic Nervous System». PubMed Health.
- ^ a b c Lance, J. W. (2005). «Harlequin syndrome». Practical Neurology. 5 (3): 176–177. doi:10.1111/j.1474-7766.2005.00306.x.
- ^ a b c d e «Harlequin syndrome | Genetic and Rare Diseases Information Center (GARD) – an NCATS Program». rarediseases.info.nih.gov. Retrieved 2017-11-07.
- ^ Wasner, G.; Maag, R.; Ludwig, J.; Binder, A.; Schattschneider, J.; Stingele, R.; Baron, R. (2005). «Harlequin syndrome — one face of many etiologies». Nature Clinical Practice Neurology. 1 (1): 54–59. doi:10.1038/ncpneuro0040. PMID 16932492.
- ^ Al Hanshi, Said Ali Masoud; Othmani, Farhana Al (2017). «A case study of Harlequin syndrome in VA-ECMO». Qatar Medical Journal. 2017 (1): 39. doi:10.5339/qmj.2017.swacelso.39. PMC 5474607.
- ^ a b National Institutes of Health: Office of Rare Diseases Research. (2009) «Harlequin syndrome.» Genetic and Rare Diseases Information Center (GARD). https://rarediseases.info.nih.gov/GARD/Condition/8610/QnA/22289/Harlequin_syndrome.aspx. December 9, 2011.
- ^ Corbett M., Abernethy D.A.; Abernethy (1999). «Harlequin syndrome». J Neurol Neurosurg Psychiatry. 66 (4): 544. doi:10.1136/jnnp.66.4.544. PMC 1736279. PMID 10201435.
- ^ a b Lance, J. W.; Drummond, P. D.; Gandevia, S. C.; Morris, J. G. L. (1988) «Harlequin syndrome: the sudden onset of unilateral flushing and sweating.» Journal of Nerology, Nerosurgery, and Psychiatry (51): 635-642.
- ^ a b c Kim, Ju Young; Lee, Moon Souk; Kim, Seung Yeon; Kim, Hyun Jung; Lee, Soo Jin; You, Chur Woo; Kim, Jon Soo; Kang, Ju Hyung (November 2016). «A pediatric case of idiopathic Harlequin syndrome». Korean Journal of Pediatrics. 59 (Suppl 1): S125–S128. doi:10.3345/kjp.2016.59.11.S125. ISSN 1738-1061. PMC 5177694. PMID 28018464.
- ^ a b Willaert, W. I. M.; Scheltinga, M. R. M.; Steenhuisen, S. F.; Hiel, J. a. P. (September 2009). «Harlequin syndrome: two new cases and a management proposal». Acta Neurologica Belgica. 109 (3): 214–220. ISSN 0300-9009. PMID 19902816.
- ^ Manhães, Roberta K.J.V.; Spitz, Mariana; Vasconcellos, Luiz Felipe (2016). «Botulinum toxin for treatment of Harlequin syndrome». Parkinsonism & Related Disorders. 23: 112–113. doi:10.1016/j.parkreldis.2015.11.030. PMID 26750113.
- ^ Zinboonyahgoon, Nantthasorn (June 2015). «Harlequin Syndrome Following Implantation of Intrathecal Pumps: A Case Series». Neuromodulation. 18 (8): 772–5. doi:10.1111/ner.12343. PMID 26399375.
External links[edit]
Источник
