Синдром активации макрофагов у детей лечение

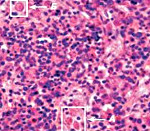
Гемофагоцитарный лимфогистиоцитоз – группа врожденных и приобретенных заболеваний, возникающих вследствие нарушений регуляции иммунного ответа и характеризующихся гиперпродукцией гистиоцитов, а также цитотоксических T-лимфоцитов. Клиническая симптоматика проявляется фебрильной лихорадкой, увеличением печени и селезенки, периферических лимфатических узлов, поражением нервной системы, костного мозга и других органов. Диагностика основана на данных клинического, лабораторного (цитопения, коагулопатия, билирубинемия и др.) и инструментального обследования. Лечение: иммуносупрессивная терапия, кортикостероиды, воздействие на причинные факторы.
Общие сведения
Гемофагоцитарный лимфогистиоцитоз (гемофагоцитарный синдром) – врожденное или приобретенное нарушение регуляции иммунного ответа, при котором происходит аномальная активация цитотоксических T-лимфоцитов, моноцитов и макрофагов с аккумуляцией в органах-мишенях и развитием в них выраженного патологического процесса (воспаления, повреждения тканей, фагоцитоза форменных элементов крови). При врожденной, генетически детерминированной форме заболевания болеют преимущественно дети раннего возраста и в 60-80% случаев – на первом году жизни.
Вторичный (приобретенный) гемофагоцитарный лимфогистиоцитоз встречается во всех возрастных категориях, развивается на фоне затяжного течения различных инфекционных заболеваний, аутоиммунных процессов и новообразований. Впервые признаки гемофагоцитарного синдрома были описаны еще в 1939 году, а заболевание тогда было названо гистиоцитарным медуллярным ретикулезом. Семейная наследственная форма лимфогистиоцитоза была впервые описана в 1959 году. Распространенность заболевания колеблется от 1 случая на 50 тысяч новорожденных до 1-2 случаев на 1 миллион детей в возрасте до 15 лет.
Гемофагоцитарный лимфогистиоцитоз
Причины гемофагоцитарного лимфогистиоцитоза
Врожденный гемофагоцитарный лимфогистиоцитоз возникает вследствие генетического дефекта механизмов клеточной цитотоксичности из-за мутаций гена перфорина. В норме регуляция иммунного ответа обеспечивается своевременным ограничением активности эффекторов иммунной системы в процессе ликвидации угрозы для организма со стороны проникших инфекционных агентов и других негативных воздействий. В этой регуляции важную роль играют механизмы клеточной цитотоксичности.
При первичном гемофагоцитарном лимфогистиоцитозе регулятивная роль цитотоксических гранул клеток и цитотоксических T-лимфоцитов в отношении клеток-мишеней нарушается, происходит чрезмерная активация иммунных клеток, в избытке продуцируются провоспалительные цитокины (интерфероны, фактор некроза опухоли и др.). Активированные вследствие «цитокинового шторма» T-лимфоциты и макрофаги инфильтрируют, а затем повреждают органы и ткани. Важным фактором патогенеза заболевания является развитие патологического гемофагоцитоза зрелых форменных элементов крови. Такой фагоцитоз происходит и в норме, помогая организму избавиться от старых клеток. В данном же случае макрофаги начинают фагоцитировать полноценные, нормально функционирующие форменные элементы крови, приводя к выраженной цитопении, коагулопатии и другим проявлениям заболевания.
Приобретенный (вторичный) гемофагоцитарный лимфогистиоцитоз развивается на фоне некоторых инфекционных заболеваний, опухолей, аутоиммунных процессов, при трансплантации органов и тканей, причем характерные нарушения регуляции иммунного ответа могут быть как следствием основного заболевания, так и осложнением, связанным с проведением иммуносупрессивной терапии и возникновением вторичной инфекции.
Симптомы гемофагоцитарного лимфогистиоцитоза
Клинические проявления гемофагоцитарного лимфогистиоцитоза чрезвычайно вариабельны. Наиболее часто наблюдается длительная лихорадка, рефрактерная к проводимой антибактериальной и противовирусной терапии. Озноб, признаки общей интоксикации (слабость, потливость, нарушения сна, отказ от приема пищи, тошнота и рвота, боли в мышцах) продолжаются в течение длительного времени, приобретая волнообразное течение с периодическими временными улучшениями самочувствия.
Характерным проявлением заболевания является увеличение печени и селезенки, имеющее прогрессирующий характер. К ранним симптомам первичного гемофагоцитарного лимфогистиоцитоза относится появление кожной сыпи, увеличение периферических лимфатических узлов, а также развитие неврологических расстройств в виде повышенной возбудимости, двигательных нарушений и расстройств чувствительности, судорожного синдрома, признаков повышения внутричерепного давления у детей раннего возраста. Встречаются при гемофагоцитарном лимфогистиоцитозе и симптомы, свидетельствующие о наличии анемии, коагулопатии – бледность и желтушность кожных покровов, периферические отеки, признаки кровотечения из пищеварительного тракта (черный кал, примесь крови в каловых массах и др.).
При вторичном гемофагоцитарном синдроме сочетаются клинические признаки поражения иммунной системы и проявления основного заболевания (вирусной инфекции, злокачественного новообразования, аутоиммунного заболевания).
Диагностика гемофагоцитарного лимфогистиоцитоза
Диагноз устанавливается в результате тщательного изучения анамнеза, клинической картины заболевания, результатов лабораторных и инструментальных исследований. Необходимы осмотры врача-гематолога, аллерголога-иммунолога, онколога, инфекциониста, ревматолога и других специалистов. Разработаны международные диагностические критерии гемофагоцитарного лимфогистиоцитоза, к которым относятся:
- лихорадка с повышением температуры выше 38,5 градусов, продолжающаяся более недели;
- увеличение печени и селезенки;
- цитопения с уменьшением гемоглобина ниже 90 г/л, тромбоцитов – меньше 100000 клеток/мкл, нейтрофилов – меньше 1000/мкл;
- признаки коагулопатии;
- увеличение ферритина больше 500 нг/мл;
- повышение уровня растворимого sCD25 в крови;
- низкое или полное отсутствие активности NK-клеток.
Наличие хотя бы пяти из этих признаков свидетельствует о гемофагоцитарном лимфогистиоцитозе. Для установления наследственной формы заболевания необходимо генетическое исследование, в результате которого обнаруживаются мутации генов PRF1, UNC13D, Munc18-2, STX11.
Приобретенные формы гемофагоцитарного синдрома диагностируются на основании вышеописанных международных критериев и проведения уточненной диагностики основного заболевания, для чего зачастую необходимо выполнять сложные лабораторные и инструментальные исследования (эндоскопические, УЗИ, КТ, МРТ, ПЭТ).
Дифференциальный диагноз гемофагоцитарного лимфогистиоцитоза проводится с:
- различными врожденными и приобретенными иммунными заболеваниями,
- болезнями крови,
- острыми и хроническими вирусными инфекциями,
- злокачественными новообразованиями (острым лимфобластным лейкозом, неходжкинскими лимфомами, другими злокачественными опухолями после проведенной химиотерапии),
- системными заболеваниями соединительной ткани: системной красной волчанкой, ювенильным дерматомиозитом, узелковым периартериитом, ювенильным ревматоидным артритом.
Лечение гемофагоцитарного лимфогистиоцитоза
Современная тактика лечения наследственной формы гемофагоцитарного лимфогистиоцитоза включает проведение химиотерапии с использованием иммуносупрессивных средств (дексаметазона, этопозида, циклоспорина A), а также трансплантации стволовых клеток. Прогноз заболевания значительно улучшается при своевременном проведении трансплантации от гистосовместимого родственного донора.
При вирусных, бактериальных и паразитарных инфекциях, вызвавших появление гемофагоцитарного синдрома, проводится этиотропная антимикробная терапия, инфузии высокодозного иммуноглобулина, а также иммуносупрессивная терапия с введением циклоспорина A и кортикостероидов. Иногда показано проведение трансплантации костного мозга. При опухолях, наряду с лечением основного заболевания, в терапевтическую схему включаются иммуносупрессивные средства в индивидуально подобранных дозах. При аутоиммунных процессах лечение включает сочетание иммуноглобулина, пульс-терапии с использованием кортикостероидов, а также циклоспорина A.
Источник
Медицинский эксперт статьи

х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Редкое и сложно определяемое заболевание – гемофагоцитарный синдром, по-другому называют гемофагоцитарным лимфогистиоцитозом. Эта тяжелая болезнь связана с возникновением недостаточности многих органов в результате бесконтрольной активизации эффекторной составляющей клеточной иммунной защиты.
При гемофагоцитарном синдроме наблюдается сильный рост функциональности токсических Т-лимфоцитов и макрофагов, что ведет к выработке многочисленных антивоспалительных цитокинов. В свою очередь, этот процесс влечет за собой интенсивную системную воспалительную реакцию и масштабное нарушение функции многих органов.
 [1], [2], [3], [4]
[1], [2], [3], [4]
Код по МКБ-10
D76.2 Гемофагоцитарный синдром, связанный с инфекцией
Причины гемофагоцитарного синдрома
Гемофагоцитарный синдром чаще бывает первичным – то есть, наследственного типа в результате генетического нарушения в работе макрофагов.
Вторичный гемофагоцитарный синдром ещё называют приобретенным: он связан с различными инфекционными патологиями, опухолевыми процессами, аутоиммунными заболеваниями, врожденными нарушениями метаболизма.
При классическом варианте наследственного типа гемофагоцитарного синдрома детей часто помещают для лечения в реанимационное отделение или ОИТ при инфекционных больницах, диагностируя септические осложнения или внутриутробную генерализованную инфекцию. Непосредственно диагноз гемофагоцитарного синдрома зачастую устанавливают уже после летального исхода.
Однако и обычные на первый взгляд инфекционные заболевания вирусного или микробного происхождения способны вызвать такое осложнение, как опасный для жизни гемофагоцитарный синдром.
Гемофагоцитарный синдром у взрослых практически во всех случаях бывает вторичным: чаще всего патология развивается на фоне лимфопролиферативных заболеваний и хронических ВЭБ-инфекций.
Гемофагоцитарный синдром у детей может быть, как первичным, так и вторичным – вследствие перенесенных инфекционных заболеваний (ветряной оспы, менингоэнцефалита и пр.).
 [5], [6], [7], [8], [9]
[5], [6], [7], [8], [9]
Симптомы гемофагоцитарного синдрома
Признаки синдрома впервые поддались описанию в середине прошлого века. Были выделены такие характерные симптомы:
- стабильное лихорадящее состояние;
- уменьшение уровня кроветворных веществ;
- увеличение размеров печени и селезенки;
- выразительный геморрагический синдром.
У пациентов можно наблюдать явления печеночной недостаточности, высокое содержание ферритина и трансаминазина, четкую неврологическую картину с расстройством функциональности ЦНС, высокий уровень триглицеридов в сыворотке, ускоренное свертывание крови и коагулопатией.
Зачастую у заболевших обнаруживают увеличенные лимфоузлы, кожную сыпь, пожелтение склер, кожных и слизистых покровов, а также отечность.
Паренхима селезенки, синусоидные печеночные капилляры, синусы лимфоузлов, костный мозг и центральная нервная система отличаются диффузной инфильтрацией активными макрофагами на фоне гемофагоцитарной симптоматики. Происходит истощение лимфоидной ткани. При исследовании печени наблюдаются поражения, типичные для хронической формы персистирующего воспаления.
 [10], [11], [12], [13]
[10], [11], [12], [13]
Формы
Различают две клинические формы, которые на первых порах достаточно сложно дифференцировать.
- Первичный гемофагоцитарный лимфогистиоцитоз, который является аутосомно-рециссивной патологией, при развитии которой основное значение имеет мутирование гена перфорина.
- Вторичная форма гемофагоцитарного лимфогистиоцитоза, которая развивается вследствие избыточной иммунной активности цепи мононуклеарных фагоцитов.
 [14], [15]
[14], [15]
Осложнения и последствия
- Присоединение инфекции с последующей интоксикацией. Такое осложнение характеризуется постепенной потерей функции основных органов и систем, лихорадкой, истощением больного.
- Злокачественное перерождение клеток. Обычно малигнизация представляет собой развитие лимфомы, лейкемии и прочих злокачественных заболеваний.
- Аутоиммунные патологии – своеобразная агрессивная реакция собственной иммунной защиты больного.
- Стойкое понижение иммунитета с развитием иммунодефицитного состояния.
- Недостаточность функции почек и печени.
- Внутренние кровотечения, геморрагии.
- Гибель больного от тотальной дисфункции органов или от септических осложнений.
 [16], [17], [18], [19]
[16], [17], [18], [19]
Диагностика гемофагоцитарного синдрома
Если семейный анамнез не отягощен, то определить первичность или вторичность гемофагоцитарного синдрома очень сложно. Для того чтобы поставить точный диагноз, необходимо провести гистологическую дифференциацию гемофагоцитоза.
Многие болезни трудно определить, используя только лишь информацию, полученную при биопсии тканей: лимфоузлов, печени и костного мозга.
Проведение иммунологических исследований, которые позволяют увидеть угнетенную функцию NK-клеточных структур и повышение содержания рецептора интерлейкин-2, не может служить основанием для постановки диагноза. Дополнительно учитываются особенности клинической картины, повреждение и нарушение функции центральной нервной системы и изменения в составе крови больного.
Окончательной точкой в постановке диагноза служат данные молекулярного генетического анализа.
 [20], [21]
[20], [21]
Дифференциальная диагностика
Дифференцировать заболевание крайне сложно, при этом подход должен быть определен в зависимости от возраста больного. В педиатрии важно как можно раньше обнаруживать генетические формы гемофагоцитарного синдрома, анализируя все возможные факторы, которые могут указывать на наследственную разновидность патологии.
Так, стремительное развитие синдрома в течение первых 12 месяцев жизни при неотягощенном семейном анамнезе типично для первичной формы гемофагоцитарного синдрома. Обнаруженная экспрессия перфорина на NK-клеточных структурах при помощи метода проточной цитофлюорометрии и молекулярного генетического исследования перфорина помогает установить правильный диагноз примерно в 30% случаев наследственного гемофагоцитарного синдрома. Одновременное появление болезни на фоне альбинизма обнаруживается при таких синдромах:
- синдром Чедиака-Хигаси;
- синдром Гриссели.
Если наследование обладает Х-сцепленным типом, то есть, когда болезнь развивается у родственных мужчин по линии матери, то наиболее вероятным считается наличие аутоиммунного лимфопролиферативного синдрома.
При вторичном гемофагоцитарном синдроме главное – своевременно обнаружить злокачественные опухоли, которые чаще всего являются причинами синдрома во взрослом возрасте.
Лечение гемофагоцитарного синдрома
Лечение при гемофагоцитарном синдроме достаточно сложное: успех такого лечения во многом зависит от возраста больного и от того, насколько своевременно было обнаружено заболевание.
Терапевтические схемы при гемофагоцитарном синдроме подразумевают применение глюкокортикостероидных препаратов (Дексаметазон), цитостатиков (Этопозид, Циклоспорин А). Цитостатики назначают для угнетения провоспалительного действия фагоцитов с дальнейшей алогенной пересадкой стволовых клеток.
Единая схема лечения, используемая при гемофагоцитарном синдроме, до сих пор не определена. Этиотропное лечение считается недостаточным для борьбы с синромом, а применение иммуносупрессоров может негативно повлиять на течение вирусно-бактериального процесса.
Рекомендованы инъекции высоких доз иммуноглобулина, исходя из количества 1-2 мг на килограмм веса пациента в сутки.
Плазмофорез может быть назначен в составе патогенетического лечения для наблюдения за гиперцитокинемией.
Основой лечения считается спленэктомия и пересадка донорского костного мозга.
Профилактика
Специалисты на данный момент не располагают четкой информацией о методах профилактики первичного гемофагоцитарного синдрома, так как не полностью изучены причины развития данной патологии.
Что касается вторичного гемофагоцитарного синдрома, то профилактические мероприятия могут заключаться в следующем:
- грамотное и своевременное лечение вирусных и микробных инфекций;
- квалифицированное лечение аутоиммунных патологий под наблюдением медицинского специалиста ревматологического профиля.
 [22], [23], [24], [25], [26], [27], [28], [29]
[22], [23], [24], [25], [26], [27], [28], [29]
Прогноз
Прогноз гемофагоцитарного синдрома считается крайне неблагоприятным, что можно увидеть из статистической информации: шесть смертельных случаев среди семи заболевших. Максимальная длительность выживания на данный момент – два года.
Гемофагоцитарный синдром считается очень сложным и коварным заболеванием, которое на сегодняшний день «конкурирует» разве что с инфекцией вируса иммунодефицита, а по частоте последствий даже превосходит ВИЧ.
 [30], [31]
[30], [31]
Источник
Способ относится к детской ревматологии, иммунологии и гематологии и может применяться для ранней диагностики тяжелого жизнеугрожающего осложнения системного ювенильного идиопатического артрита (СЮИА) — синдрома активации макрофагов (САМ). Он заключается в исследовании биохимических показателей крови и мочи. При наличии не менее трех значений следующих показателей: уменьшение числа тромбоцитов ≤211×109/л, уменьшение числа лейкоцитов ≤9,9×109/л, повышение АСТ>59,7 Е/л, повышение ЛДГ>882 Е/л, снижение альбумина ≤29 г/л, повышение ферритина >400 мкг/л, снижение фибриногена ≤1,8 г/л и наличие протеинурии <1,0 г/24 часа, диагностируют синдром активации макрофагов. Применение предлагаемого способа диагностики позволяет рано и весьма точно диагностировать развитие раннего синдрома активации макрофагов со 100% чувствительностью и специфичностью. 3 пр.
Предлагаемое изобретение относится к детской ревматологии, иммунологии и гематологии и может применяться для ранней диагностики тяжелого жизнеугрожающего осложнения системного ювенильного идиопатического артрита (СЮИА) — синдрома активации макрофагов (САМ). Трудности диагностики САМ связаны со следующими факторами:
— неизвестная частота встречаемости,
— наличие субклинических форм,
— наличие пролонгированных («хронических») форм,
— схожесть клинических проявлений с сепсисом, а также не редкость — ассоциация с сепсисом.
Известны способы диагностики САМ у пациентов с СЮИА при помощи наборов диагностических критериев. Критерии HLH-2004 были разработаны для диагностики гемафагоцитирующего гистиоцитоза, так как САМ относится к группе вторичных гистиоцитарных нарушений (Henter JI et al, Pediatr Blood Cancer 2007; 48(2): 124-31). Данный набор критериев представлен 8 признаками: двумя клиническими и восьмью лабораторными. Для верификации патологического состояния необходимо иметь как минимум 5 любых критериев из 8 возможных.
Недостатком этого способа диагностики является невозможность диагностики САМ на ранних этапах, а также низкая чувствительность, не позволяющая диагностировать САМ у части пациентов вовремя. Критерии HLH-2004 ввиду сложности диагностических тестов является малоприменимыми в реальной клинической практике.
Ближайшим к заявляемому является способ диагностики САМ у пациентов с активным СЮИА на основе критериев, разработанных A. Ravelli (J Pediatr 2005; 146: 598-604). У пациента с СЮИА оценивают наличие следующих клинических, лабораторных и гистопатологического симптомов:
Клинические критерии
1. Дисфункция ЦНС (дезориентация, раздражительность, летаргия, головные боли, судороги, кома).
2. Геморрагический синдром (повышенная кровоточивость, пурпура, кровотечение со слизистых).
3. Гепатомегалия (≥3 см из-под ребра).
Лабораторные критерии
1. Снижение числа тромбоцитов периферической крови (Тр≤262*109/л).
2. Повышение активности аспартатаминотрансферазы сыворотки крови (АСТ>59 Ед/л).
3. Снижение числа лейкоцитов периферической крови (≤4.0*109/л).
4. Гипофибриногенемия (≤2.5 г/л).
Гистопатологический критерий
1. Доказательство гемофагоцитоза макрофагами в аспирате костного мозга.
Недостатками способа, выбранного в качестве прототипа, являются следующие:
1) Способ не предусматривает определения наиболее чувствительного показателя — уровня ферритина сыворотки крови, отражающего как наличие, так и степень выраженности синдрома активации макрофагов.
2) Способ-прототип не обладает достаточной чувствительностью и специфичностью в отношении ранней диагностики САМ, так как опирается на клинические симптомы, появляющиеся у пациента лишь в развернутой стадии заболевания.
Задачей данного исследования является обеспечение ранней диагностики синдрома активации макрофагов и повышение ее точности.
Согласно изобретению, технический результат поставленной задачи достигается тем, что в способе диагностики синдрома активации макрофагов у пациентов с активным системным ювенильным идиопатическим артритом, заключающемся в исследовании биохимических показателей крови и мочи, при наличии не менее трех значений следующих показателей: уменьшение числа тромбоцитов ≤211×109/л, уменьшение числа лейкоцитов ≤9,9×109/л, повышение ACT>59,7 Е/л, повышение ЛДГ>882 Е/л, снижение альбумина ≤29 г/л, повышение ферритина >400 мкг/л, снижение фибриногена ≤1,8 г/л и наличие протеинурии <1,0 г/24 часа, диагностируют синдром активации макрофагов.
Именно применение трех и более лабораторных критериев является наиболее достоверным, что подтверждается наивысшим значением диагностического отношения шансов для данной модели 2997.0 (95% ДИ: 57.2 — 156962.8).
В заявляемом способе используются простые и легковоспроизводимые лабораторные тесты. Наличие трех любых тестов из восьми предложенных позволяет диагностировать развитие раннего синдрома активации макрофагов со 100% чувствительностью и специфичностью.
Способ осуществляют следующим образом. У пациентов с активным СЮИА производят исследование следующих анализов:
1) клинический анализ крови,
2) биохимический анализ крови,
3) коагулограмма,
4) анализ мочи (при выявлении протеинурии дополнительно проводится исследование суточной потери белка с мочой).
Далее учитываются следующие показатели: количество тромбоцитов, лейкоцитов периферической крови, активность аспартатаминотрансферазы (ACT), лактатдегидрогеназы (ЛДГ), уровень альбумина, ферритина, фибриногена, а также наличие протеинурии в разовой и суточной порциях мочи. Для каждого из вышеперечисленных параметров нами было рассчитано диагностическое значение. Далее необходимо определить, соответствует ли параметр диагностическому значению. Диагностические значения исследуемых параметров представлены ниже.
1. Уменьшение числа тромбоцитов (≤211×109/л).
2. Уменьшение числа лейкоцитов (≤9,9×109/л).
3. Повышение АСТ (>59,7 Е/л).
4. Повышение ЛДГ (>882 Е/л).
5. Снижение альбумина (≤29 г/л).
6. Повышение ферритина (>400 мкг/л).
7. Снижение фибриногена (≤1,8 г/л).
8. Наличие протеинурии (<1,0 г/24 часа).
Затем производят подсчет, сколько из измеренных параметров соответствуют диагностическим значениям САМ. При наличии как минимум трех любых из вышеперечисленных диагностических значений следует диагностировать наличие САМ.
Из 58 пациентов с активным СЮИА заявляемым способом у 18 был диагностирован САМ в 100% случаев. Случаев ложноположительного и ложноотрицательного диагнозов не было, т.е. заявляемый способ диагностики обладает 100% чувствительностью и специфичностью.
Сравнение заявляемого способа и аналогов по чувствительности и специфичности, а также диагностической мощности, измеренной при помощи диагностического отношения шансов (ДОШ), показано в таблице.
Пример 1. Девочка К.А. 8 лет, с диагностированным активным СЮИА с момента поступления имела лихорадку, сыпь, артрит (3 активных сустава), гепатоспленомегалию, лимфаденопатию, гемоглобин 111 г/л, лейкоциты 5,2×109/л, тромбоциты 364×109%, СОЭ — 32 мм/час, С-реактивный белок 16,7 мг/л, АЛТ 252 Е/л, ACT 201 Е/л, ферритин 735 мкг/л, триглицериды 1,68 ммоль/л, протромбиновый индекс 102%, фибриноген 2,8 г/л, общий белок 70 г/л, альбумин 31,2 г/л, натрий — 140 ммоль/л. На основании набора исследований, выполненного в стационаре, девочка имеет 3 критерия HLH-2004 из 7 доступных анализу (восьмой не был выполнен из-за отсутствия технологической возможности) и 1 критерию из 7 согласно критериям А. Ravelli (2005). Таким образом диагностировать САМ на основании имеющихся наборов критериев не представляется возможным. При применении способа, предложенного нами, у девочки выявлено 3 (выделены жирным шрифтом) из 8 критериев, что позволило диагностировать САМ.
Пример 2. Девочка И.А. 5 лет 4 мес, с активным системным артритом: лихорадка, артрит, гепатоспленомегалия, лимфаденопатия, поражение сердечно-сосудистой системы (перикардит), гемоглобин 107 г/л, лейкоциты 6,1×109/л, тромбоциты 391×109%, СОЭ — 35 мм/ч, С-реактивный белок 152,4 мг/л, АЛТ 37,2 Е/л, ACT 24,1 Е/л, гамма-глутаминтранспептидаза 26 Е/л, щелочная фосфатаза 176 Е/л, ЛДГ 451 Е/л, ферритин 1416 мкг/л, триглицериды 2,53 ммоль/л, общий белок 78 г/л, альбумин 24,0 г/л, натрий — 139 ммоль/л, протромбиновый индекс и фибриноген по месту жительства измерены не были. На основании набора исследований, выполненного в стационаре по месту жительства, девочка имела 3 критерия HLH-2004 из 7 доступных анализу (восьмой также не был выполнен из-за отсутствия технологической возможности) и 1 критерий из 7 согласно критериям А. Ravelli (2005). Таким образом, диагностировать САМ на основании имеющихся наборов критериев не представляется возможным. При применении способа, предложенного нами, у девочки ретроспективно можно было диагностировать САМ на основании 3 (выделены жирным шрифтом) из 7 доступных анализу критериев, однако по месту жительства диагноз установлен не был. В последующем при поступлении в наш стационар девочка развернула полную клинику САМ, что подтверждает правильность нашего способа диагностики.
Пример 3. Девочка В.У. 3 лет, была госпитализирована в отделение реанимации и интенсивной терапии одной из больниц г. Санкт-Петербурга с клиникой, включавшей в себя острую дыхательную недостаточность в виде респираторного дистресс синдрома, требовавшего проведения искусственной вентиляции легких, экссудативного перикардита, с развитием клиники тампонады перикарды, требовавшей проведения экстренного перикардиоцентеза. При лабораторном исследовании: гемоглобин 85 г/л, лейкоциты 4,2×109/л, тромбоциты 105×109/л, СОЭ — 44 мм/ч, С-реактивный белок 152 мг/л, АЛТ 34,2 Е/л, ACT 21,4 Е/л, ЛДГ 342 Е/л, ферритин 1258 мкг/л, триглицериды 2,14 ммоль/л, протромбиновый индекс 82%, фибриноген 6,3 г/л, общий белок 69,9 г/л, альбумин 32,0 г/л, натрий -132 ммоль/л. На основании набора исследований, выполненного в стационаре, девочка имела 2 критерия HLH-2004 из 7 доступных анализу (восьмой не был выполнен из-за отсутствия технологической возможности) и 1 критерий из 7 согласно критериям A. Ravelli (2005). Таким образом, диагностировать САМ на основании критериев HLH-2004 и критериев А. Ravelli не представлялось возможным, в связи с чем пациентка не получала адекватной этиопатогенетической терапии. При применении способа, предложенного нами, у девочки имелось 3 (выделены жирным) из 8 критериев, что позволило диагностировать САМ и назначить эффективную терапию.
Применение предлагаемого способа диагностики позволяет рано и весьма точно диагностировать наличие САМ у пациентов с активным СЮИА, что позволяет правильно и своевременно лечить данное осложнение, а также правильно скорректировать терапию основного заболевания, так как часть лекарственных препаратов может поддерживать активное течение САМ. Раннее купирование САМ позволяет пересмотреть терапию основного заболевания (СЮИА) и сделать ее более эффективной и безопасной.
Ранняя и точная диагностика САМ у пациентов с активным СЮИА имеет принципиальное значение, так как САМ является жизнеугрожающим состоянием. Ранняя диагностика позволяет значительно повысить выживаемость пациентов, избегать применения препаратов, способных поддерживать или усугублять течение данного синдрома. Терапия САМ, начатая своевременно, позволяет уменьшить объем лекарственной терапии, в первую очередь дозы, и продолжительность кортикостероидной терапии, являющейся основополагающей в терапии САМ. Также ранняя терапия позволяет уменьшить длительность пребывания в стационаре и сократить объем финансовых затрат на лечение, уменьшить риск развития нозокомиальных инфекций у пациентов с активным СЮИА, так как они получают иммуносупрессивную терапию. Возможность применения меньших кумулятивных доз кортикостероидов позволяет уменьшить частоту и степень выраженности таких осложнений гормонотерапии, как стероидный диабет, стероидный остеопороз, патологические переломы, артериальная гипертензия, задержка линейного роста, ожирение, гиперхолестеринемия, риск развития атеросклероза.
Способ диагностики синдрома активации макрофагов у пациентов с активным системным ювенильным идиопатическим артритом, заключающийся в исследовании биохимических показателей крови и мочи, отличающийся тем, что при наличии не менее трех значений следующих показателей: уменьшение числа тромбоцитов ≤211×109/л, уменьшение числа лейкоцитов ≤9,9×109/л, повышение АСТ>59,7 Е/л, повышение ЛДГ>882 Е/л, снижение альбумина ≤29 г/л, повышение ферритина >400 мкг/л, снижение фибриногена ≤1,8 г/л и наличие протеинурии <1,0 г/24 часа, диагностируют синдром активации макрофагов.
Источник
