Синдром абдоминальной ишемии код мкб

Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Список литературы
Названия
Название: Абдоминальный компартмент-синдром.
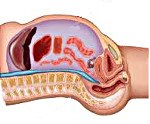
Абдоминальный компартмент-синдром
Описание
Синдром брюшной полости. Это комплекс патологических изменений, которые происходят в контексте постоянного повышения внутрибрюшного давления (IAP) и вызывают развитие полиорганной недостаточности. Наблюдается после операций, при тяжелых травмах и заболеваниях органов брюшной полости, забрюшинного пространства, реже при внебрюшной патологии. Это проявляется как сердечная, почечная, дыхательная недостаточность, печеночная недостаточность и желудочно-кишечный тракт. Основой для ранней диагностики являются повторные измерения IAP, в дополнение к данным инструментальных и лабораторных исследований. Лечение — срочная хирургическая декомпрессия, инфузионная терапия, искусственная вентиляция легких.
Дополнительные факты
Синдром брюшной полости (ОКС) — страшное осложнение, встречающееся при серьезных заболеваниях, травмах и операциях. Первые сообщения о негативном влиянии повышенного внутрибрюшного давления на состояние пациентов появились в конце 19 века, но патогенез ОКС и значение синдрома как причины смерти были созданы только в 80-х годах прошлого века.
По разным данным, патология диагностируется у 2-30% пациентов, оперированных по поводу поражений брюшной полости. Среди пациентов, которые находятся в критическом состоянии на момент поступления и которым требуется реанимация, значительное повышение внутрибрюшного давления наблюдается в более чем 50% случаев, клинические признаки ОКС обнаруживаются примерно в 4% случаев. Без лечения смертность составляет 100%.
Абдоминальный компартмент-синдром
Причины
Брюшная полость представляет собой замкнутое пространство, ограниченное костными и мягкими тканевыми структурами. Обычно давление близко к нулю. При ожирении и во время беременности этот показатель увеличивается, однако из-за медленного развития изменений организм пациента постепенно адаптируется к этому состоянию. При быстром увеличении ВГД организм пациента не успевает адаптироваться к изменениям, что подразумевает нарушение активности различных органов. Вероятность образования SCA увеличивается со следующими факторами:
• Уменьшение растяжимости брюшной стенки. Он обнаруживается при обширных грубых рубцах, сильных болях в животе, мышечных спазмах, после пластической операции при больших грыжах, при плевропневмонии, при искусственной вентиляции легких, особенно в контексте неправильных настроек искусственного дыхания.
• Увеличение объема содержимого брюшной полости. Замечено при крупных новообразованиях, непроходимости кишечника, крупных гематомах в забрюшинной клетчатке, аневризмах брюшной аорты.
• Накопление жидкости или газа. Накопление жидкости может быть вызвано перитонитом, гемоперитонеумом с травмами, асцитом с опухолями, циррозом и другими заболеваниями. Значительный перитонит обычно возникает в случаях травм грудной клетки и брюшной полости с нарушением целостности легких и диафрагмы. Инъекция воздуха в брюшную полость во время эндоскопических вмешательств может сыграть свою роль.
• Капиллярная утечка в сборе. Он характеризуется увеличением проницаемости капилляров и выбросом жидкости в ткань из сосудистого русла. Наблюдается при сепсисе, обширных ожогах, ацидозе, коагулопатии, гипотермии, массовом переливании крови и кровезаменителей, растворах для внутривенного вливания.
Гетерогенность провоцирующих факторов является причиной возникновения синдрома компартмента при различных заболеваниях и состояниях, включая те, которые не связаны с патологией брюшной полости. Наиболее распространенными причинами ОКС являются тяжелые травмы живота, внутрибрюшное кровотечение различного происхождения, трансплантация печени, перитонит, острый деструктивный панкреатит, множественные переломы костей таза, обширные ожоги и инфузионная терапия при шоковых состояниях. Синдром кишечной непроходимости после восстановления грыжи реже наблюдается при перитонеальном диализе.
Патогенез
При повышении внутрибрюшного давления нарушается кровоток в брюшной полости, что провоцирует повреждение слизистой оболочки желудка и кишечника вплоть до образования участков некроза, перфорации полого органа и развития перитонита. Нарушения кровообращения в сосудах печени вызывают некроз более 10% гепатоцитов и соответствующие изменения в образцах печени.
Нарушается кишечная барьерная функция, что проявляется в контакте, лимфогенном и гематогенном распространении бактериальных агентов. Вероятность возникновения инфекционных осложнений возрастает. Сжатие оперированных органов усиливает нарушение анастомозов.
Диафрагма движется вверх, вызывая повышение давления в плевральной полости и нарушение воздухообмена. Существует респираторный, а затем метаболический ацидоз. Респираторный дистресс-синдром формируется. Подача кислорода в миокард прервана. Из-за сдавления крупных венозных стволов повышается центральное венозное давление, уменьшается венозный возврат к сердцу, развивается внутричерепная гипертензия из-за затруднения оттока крови из мозга.
Из-за почечного давления ухудшается кровообращение в почечной паренхиме, нарушается клубочковая фильтрация и образуются очаги некроза. Повреждение почечной ткани вызывает увеличение содержания гормонов, участвующих в регуляции функции почек. У некоторых пациентов наблюдается острая почечная недостаточность с олигурией или анурией.
Классификация
Постоянное увеличение ВГД называется внутрибрюшинной гипертензией. Для определения тактики лечения используют классификацию Берча и , В которой существует четыре степени этого состояния: 12-15, 16-20, 21-25 и более 25 мм Статья АКС включает в себя брюшное давление 20 мм Искусство или более точные показатели, при которых происходят опасные для жизни изменения еще не установлены. Учитывая этиологический фактор, различают три варианта синдрома брюшной полости: Они провоцируются патологическими процессами в брюшной полости и забрюшинном пространстве. Это происходит при травмах, перитоните, панкреатите, разрыве аневризмы брюшной аорты, обширных операциях на брюшной полости и крупных забрюшинных гематомах. Возникает при экстраабдоминальных патологических процессах. Были диагностированы тяжелые ожоги, сепсис и массивные вливания. Он характеризуется рецидивом симптомов у пациентов, перенесших первичные или вторичные варианты синдрома. Причиной обычно является изменение факторов, влияющих на ВГД, например, ушивание лапаростомии. Показатели смертности выше, чем для других форм.
Симптомы
Клинические проявления патологии неспецифичны, они включают нарушения различных органов и систем, что свидетельствует о развитии и прогрессировании полиорганной недостаточности. Данные о первых симптомах разные. Некоторые исследователи указывают, что синдром проявляется напряжением мышц живота, увеличением объема живота в сочетании с нарушениями дыхания и уменьшением диуреза. Другие эксперты считают, что респираторные расстройства и олигурия опережают абдоминальные симптомы.
Дыхание частое, неглубокое. Олигурия сменяется анурией. Сердцебиение, снижение артериального давления при неизменном или повышенном CVP не наблюдается. Явления дыхательной, сердечной и почечной недостаточности быстро нарастают, при самостоятельном дыхании возникает необходимость перевести больного на искусственную вентиляцию легких, необходима стимуляция диуреза, но использование диуретиков часто не дает желаемого результата. При отсутствии декомпрессии смерть наступает из-за прогрессирующего нарушения деятельности важных органов.
Холодный пот.
Возможные осложнения
Характерными осложнениями компартментального синдрома, возникшими после хирургических вмешательств, являются несостоятельность швов и анастомозов, нагноение ран. Вероятность образования внутрибрюшных абсцессов, перитонита, сепсиса увеличивается. После декомпрессионной лапаротомии у 90% пациентов имеются грыжи и кишечные свищи, а у 22% — множественные лигирующие свищи.
Из-за нарушения функции легких возрастает риск развития пневмонии. У некоторых пациентов с острой почечной недостаточностью хроническая почечная недостаточность развивается в течение длительного времени. Продолжительность лечения основных заболеваний увеличивается, и наблюдаются худшие функциональные результаты при травмах.
Диагностика
Из-за неспецифического характера проявлений и других возможных причин полиорганной недостаточности диагностика этого состояния на основе клинических симптомов вызывает значительные трудности. Учитывая тяжесть заболевания и его угрозу для жизни пациента, лучшим вариантом считается периодическое профилактическое измерение ВГД у людей с риском развития компартментального синдрома.
В случае лапаростомии, дренирования брюшной полости, перитонеального диализа или лапароскопии возможны прямые измерения показателя, но из-за сложности и инвазивности эти методы используются редко. Следующие диагностические процедуры обычно используются:
• Измерение давления в мочевом пузыре. Это наиболее распространенное исследование. Производится путем катетеризации после выведения с мочой и введения 20-25 мл теплого раствора.
• Другие параметры измерения WBD. Для оценки показателя используются желудок (через назогастральный зонд) и нижняя полая вена. Показатели измерения могут незначительно отличаться от реального IAP, однако, правильно повторенные процедуры позволяют получить достаточно точную картину изменения внутрибрюшного давления.
• Лабораторные исследования. При анализе газов артериальной крови определяется острый респираторный алкалоз. В крови обнаружено повышение уровня лактата, мочевины, креатинина, аланинаминотрансферазы, щелочной фосфатазы, снижение рН крови. Протеинурия, эритроцитурия и цилиндрурия выявляются в анализах мочи.
• Рентген грудной клетки. На рентгенограммах отмечается подъем куполов диафрагмы.
Лечение
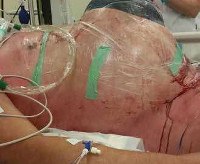
Основным методом лечения ОКС считается хирургическая декомпрессия, но показания к вмешательству пока точно не определены. В клинической практике часто используется алгоритм, согласно которому при 1 и 2 градусах внутрибрюшной гипертензии рекомендуется наблюдение и коррекция инфузионной терапии, при 3 — декомпрессивной лапаротомии в контексте интенсивной терапии. С 4 — экстренная хирургическая декомпрессия и реанимация.
При наличии асцита на начальной стадии возможны пункция брюшной полости, лапароцентез или лапароскопия с последующим дренированием. Хирургическая декомпрессия выполняется в операционной или в отделении интенсивной терапии. Используется поперечный или срединный разрез. В дальнейшем выполните метод «открытого живота». При нормализации ВБД, отсутствии отеков внутренних органов и окружающих тканей рана ушивается в течение 1-8 дней. В других случаях проводится отсроченное закрытие лапаростомии. Чтобы снизить риск развития грыж, устанавливаются сетчатые трансплантаты.
Хирургические мероприятия проводятся в контексте мониторинга показателей жизнедеятельности, искусственной вентиляции легких, стимуляции диуреза, коррекции метаболических нарушений, профилактики сердечно-сосудистых коллапсов вследствие снижения сосудистого сопротивления. Периферические и профилактика сердечных расстройств, вызванных поступлением лактата и калия в кровоток после устранения ишемии.
Прогноз
Прогноз синдрома брюшной полости определяется своевременностью лечебных мероприятий. При операционной декомпрессии в течение первых 6 часов после появления признаков ОКС (до формирования детальной картины полиорганной недостаточности) выживаемость составляет 80%. При поздних вмешательствах умирает 43-65% пациентов. При отсутствии декомпрессионных мер смертность достигает 100%.
Профилактика
Профилактика включает медицинскую бдительность при поступлении пациентов с риском развития ОКС, регулярное измерение ВГД, адекватную респираторную поддержку и правильную инфузионную терапию. Некоторые авторы предлагают не колоть фасцию при тяжелых травмах живота и других состояниях, которые вызывают ОКС, но эта мера не всегда эффективна.
Список литературы
1. Абдоминальный компартмент-синдром/ Гаин Ю. М. , Богдан В. Г. , Попков О. В. // Новости хирургии. – 2009.
2. Абдоминальный компартмент-синдром/ Овчинников В. А. , Соколов В. А. // Современные технологии в медицине. – 2013.
3. Абдоминальный компартмент-синдром: эпидемиология, этиология, патофизиология/ Белобородов В. А. , Белобородов А. А. , Бердников Д. С. // Сибирское медицинское обозрение. – 2009.
4. Интраабдоминальная гипертензия и абдоминальный компартмент-синдром: учебное пособие/ Тимербулатов Ш. В. , Фаязов Р. Р. , Смыр Р. А. , Тимербулатов М. В, Гареев Р. Н. — 2018.
Источник
Виды ишемии

Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Читать далее »
Слово «ишемия» имеет греческие корни и означает задержку притока крови или местное малокровие. С артериальной кровью кислород и питательные вещества поступают к тканям и органам. При уменьшении или прекращении кровоснабжения нарушаются их функции. Наиболее чувствительна к ишемии нервная ткань, меньше всего страдает костная и хрящевая. Снижение кровоснабжения может быть физиологическим (компенсаторный механизм) и патологическим.
Патогенез и этиология ишемии
В основе патогенеза местного малокровия лежит затруднение прохождения крови по артериям и артериолам. Снижение давления в них ведет к уменьшению разницы давления в артериальном и венозном русле. Последовательно снижается объем и скорость кровотока, происходят негативные изменения в микроциркуляторном русле (снижается количество функционирующих сосудов), нарушаются обменные процессы. В итоге в тканях происходят дистрофические и некротические изменения.
Этиологические факторы ишемии делят на три типа:
- Компрессия обусловлена механическим сдавливанием приводящей артерии.
- Обтурация, когда ограничение местного кровотока имеет эндогенный характер, —атеросклероз, формирование тромба или эмбола, частично или полностью закрывшего просвет сосуда.
- Ангиоспазм, вызванный внешними или внутренними причинами (реакцией на эмоциональный всплеск, холодом, механическим воздействием, травмой), химическими или биологическими раздражителями (токсинами, отравляющими веществами).

Компрессионная и обтурационная ишемия имеет более тяжелые последствия, чем ангиоспастическая. Самые опасные виды кислородного голодания — ишемические поражения мозга и сердца, меньший риск возникает при недостатке кровоснабжения легких и органов брюшной полости. Мышечная ткань страдает меньше, она может находиться в условиях «голодания» до 6 часов.
Виды ишемии
Патологию классифицируют по двум признакам: течению болезни и ее локализации. В зависимости от длительности развития патологии различают острую ишемию и хроническую. Острая развивается мгновенно в результате перелома костей и повреждения артерии, сдавливания, полной облитерации сосуда тромбом или эмболом. Хроническая форма — это постепенно нарастающее нарушение кровообращения вследствие развития атеросклероза, давления на сосуд образующимся рубцом или растущей опухолью.
Вид заболевания зависит от органов поражения:
- Цереброваскулярная — прогрессирующее нарушение функций головного мозга в результате продолжительного или резкого кислородного голодания (ишемическая энцефалопатия).
- Ишемия сердца развивается из-за постепенного снижения поступления крови к сердечной мышце, вызванного атеросклеротическим или тромботическим поражением коронарных сосудов.
- Абдоминальная ишемия, возникающая вследствие закупорки или сужения висцеральных ветвей аорты, снабжающих кровью органы желудочно-кишечного тракта (ишемическая болезнь органов пищеварения).
- Ишемия нижних конечностей.
Каждый из видов патологии имеет свою клиническую картину.
Ишемия мозга
В результате недостаточного кровоснабжения происходит кислородное голодание нейронов. Недостаток питательных веществ делает невозможным их нормальную работу и приводит к гибели клеток. Среди патогенетических факторов — аномалии строения, окклюзии, аневризмы сосудов, склонность к повышенному тромбообразованию, изменение электролитного баланса в результате эндокринных или почечных заболеваний, сердечно-сосудистые патологии, нарушающие мозговое кровообращение.

Ишемическая энцефалопатия может развиться в результате острой нехватки кислорода (отсутствие дыхания в течение нескольких минут), длительного нахождения в задымленном помещении, повреждения трахеи. Для легкой степени энцефалопатии характерны проблемы со зрением, нарушение координации, сонливость и состояние возбужденности. Ишемическая энцефалопатия в тяжелых случаях сопровождается судорогами, посинением кожи и слизистых, потерей сознания.
Хроническая форма кислородного голодания проявляется в виде транзиторных ишемических атак (ТИА), острая ишемия мозга — это инсульт.
Клинические проявления
Внезапные ишемические приступы, носящие преходящий характер, проявляются как прединсультное состояние:
- резкой и сильной головной болью;
- когнитивными нарушениями;
- нарушением ориентации;
- невозможностью сформулировать и высказать мысль;
- слабостью в одной стороне тела;
- головокружением, шумом в голове, нарушением полей зрения.
Повторение ТИА в течение суток — однозначное показание к госпитализации. Хроническая ишемия головного мозга (ХИГМ) имеет три стадии: компенсации, субкомпенсации и декомпенсации. В стадии компенсации с помощью адекватного лечения функции мозга полностью восстанавливаются. На второй стадии появляются признаки личностной деградации, человек перестает интересоваться окружащими и самим собой. Цель лечения — остановить прогрессирование болезни.
Ишемия сердца
Ишемическая болезнь сердца (ИБС) — самая частая причина смерти среди кардио патологий. Она делится на три вида по глубине поражения миокарда:
- Субэндокардиальная ишемия — от недостатка кровоснабжения страдает внутренний слой сердечной мышечной ткани.
- Субэпикардиальная ишемия — кислородное голодание внешнего слоя мышечной ткани.
- Трансмуральная, когда поражается весь слой миокарда.

Субэндокардиальная ишемия развивается чаще, потому что в первую очередь при нарушении коронарного кровообращения страдают артерии, питающие внутреннюю часть миокарда. Кроме того, эти небольшие сосуды подвергаются наибольшему сжатию во время сердечных сокращений.
Различают несколько форм ИБС. Безболевая характеризуется отсутствием болевого синдрома. Но при этом налицо другие признаки — тахикардия, одышка, изжога, стенокардия, падение артериального давления. Внезапная коронарная смерть (или первичная остановка сердца). К ней приводит фибрилляция желудочков.
Инфаркт миокарда — острое нарушение питания сердечной мышцы, когда временно прекращается кровоснабжение одного из отделов сердца. Инфаркт вызывает некроз тканей, часть сердечной мышцы выключается из процесса, что приводит к дальнейшим серьезным нарушениям работы сердца.
Кардиосклероз — это замещение погибших в результате ишемии клеток миокарда соединительной рубцовой тканью. Эта ткань вызывает увеличение отдельных участков мышцы, деформирует клапаны и приводит к сердечной недостаточности. Кардиосклероз постепенно и равномерно охватывает клетки всего миокарда или поражает лишь его отдельные участки (диффузный и очаговый кардиосклероз).
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Общие признаки ишемии сердца — боли в области сердца, одышка, учащенное сердцебиение, слабость. Возможно головокружение, обморок, панические атаки.
Виды абдоминальной ишемии
Под абдоминальной ишемией подразумевают нарушение кровоснабжения всех органов, которые страдают от закупорки брюшного отдела аорты и висцеральных артерий. Чаще всего (в 30% случаев) перекрывается верхняя брыжеечная артерия, чуть меньшая доля приходится на нижнюю. Окклюзия чревного ствола вызывает ишемию в 20% случаев. Патология имеет общее название, которое объединяет поражение разных органов — ишемическая болезнь органов пищеварения (ИБОП).

Ишемия кишечника
При закупорке ветвей брыжеечных артерий развивается мезентериальная ишемия — кислородное голодание тонкого кишечника. Причиной закупорки в большинстве случаев служит тромб, образовавшийся в сердце в результате мерцательной аритмии. С током крови он попадает в брюшную аорту, а из нее — в брыжеечную артерию. Степень ишемии зависит от величины тромба. Острое нарушение кровоснабжения кишечной стенки приводит к ее быстрому омертвению и перитониту. Хроническая ишемия развивается на фоне атеросклероза или экстравазального (внесосудистого) сдавливания.
Острая мезентериальная ишемия манифестируется сильной болью, тошнотой, рвотой. Это состояние требует экстренной медицинской помощи. Признаки хронической формы: боли в животе через 15–20 минут после еды, вздутие, понос или запор, тошнота и рвота.
У некоторых больных она вызывает прогрессирующее похудение. Стараясь избежать боли, они начинают меньше есть. Иногда патология сопровождается неспецифическими симптомами и ее следует дифференцировать с другими болезнями органов пищеварения.
Печеночная ишемия
Ишемическая болезнь органов пищеварения включает и кислородное голодание печеночной ткани. Это редкое, но опасное состояние, приводящее к гибели клеток органа. Причины, по которым наступает ишемия печени — гипотония или кратковременное резкое падение артериального давления, аритмии, обезвоживание, тромбоз печеночной артерии.
Печень — «молчаливый» орган: гибель его клеток не сопровождается болью, пока не достигнет критического уровня. Только тогда больной обращается к врачу по поводу общего плохого самочувствия и болей в животе. Если не восстановить кровоток, потребуется пересадка печени.
Ишемия нижних конечностей
Причины нарушения кровоснабжения нижних конечностей — атеросклеротическое поражение сосудов, синдром диабетической стопы, тромбоз и эндартериит, приводящий к спазму сосудов, травмы с повреждением сосудов. Часто виной ишемии тканей ног становится венозный и лимфатический застой, когда межклеточная жидкость сдавливает сосуды.
Симптомы и признаки ишемии нижних конечностей:
- перемежающаяся хромота (исчезающая после небольшого отдыха) с локализацией боли в ягодичных и икроножных мышцах;
- онемение ног и снижение местной температуры;
- отек голеней и стоп;
- отсутствие эрекции у мужчин;
- на поздних стадиях — некроз тканей и гангрена.
Симптом плантарной ишемии Опеля — это функциональная проба, по которой легко определяется патология. Больного укладывают на кровать, а ноги помещают на ее спинку. Если на ногах появились мертвенно-бледные пятна, значит, присутствует недостаточность артериального кровообращения.
При закупорке подошвенной и берцовой артерии перемежающаяся хромота встречается редко. Во время ходьбы свод стопы сводит судорога. Поздняя стадия заболевания — критическая ишемия, для которой характерны боли покоя и ночные боли, когда человек спит со свешенными с кровати ногами.
Острая форма ишемии продолжается в течение двух недель и кончается гангреной с ампутацией конечности или переходом патологии в хроническую форму.
Профилактикой всех видов ишемии является своевременное лечение атеросклероза, как наиболее частой причины закупорки сосудов. Правильное питание, физическая активность и внимание к своему здоровью — это возможность избежать тяжелых и опасных для жизни последствий.
Источник
