Синдром абдоминальной боли код по мкб
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Спастические абдоминальные боли.

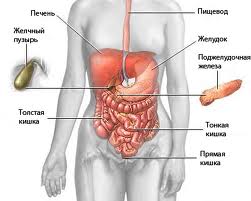
Желудочно-кишечный тракт
Описание
Целый ряд разной боли относится к спастической. Она вызвана спазмом гладкой мускулатуры внутренних органов, желудочно-кишечного тракта (ЖКТ), желчевыводящей системы, мочевыводящих путей.
Симптомы
Классическое проявление висцеральной абдоминальной боли — колика (греч. Kōlikē — кишечная болезнь) — характеризуется схваткообразной болью в животе высокой интенсивности, при которой периоды нарастания боли чередуются со «светлыми промежутками». Во время очередной «схватки» интенсивность боли быстро нарастает, затем наступает «плато» — период, когда выраженность боли максимальна по интенсивности (продолжается от 15 мин до нескольких часов), после чего боль постепенно стихает. Между приступами болевые ощущения полностью отсутствуют (Губергриц Н. Б. , 2010).
Коликообразная боль, как правило, характеризуется высокой интенсивностью. На высоте боли пациенты беспокойны, часто меняют положение тела, мечутся либо принимают вынужденную позу, стараясь найти положение, которое уменьшит страдания.
При чрезмерной интенсивности импульса (например при прохождении камня) или анатомическом повреждении органа (например ущемлении кишки) возникает иррадиирующая боль в участках тела, имеющих общую корешковую иннервацию с пораженным органом (Бабак О. Я. , 2006; Яковенко Э. П. И соавт. , 2009).
Висцеральная боль характеризуется отсутствием четкой локализации — зоны восприятия ее, как правило, размыты. При повреждении пищевода, желудка, ЖП, билиарных протоков, поджелудочной железы боль локализуется в эпигастральной; при патологии тонкой, слепой кишки — мезогастральной; при поражении толстой кишки, органов малого таза — гипогастральной области. При этом боль ощущается ближе к срединной линии живота, поскольку внутренние органы имеют билатеральную иннервацию.
Абдоминальная боль редко отмечается как самостоятельный симптом и часто сопровождается тошнотой, рвотой, горечью во рту, изжогой, ощущением переполнения в желудке, метеоризмом, поносом, запором и другими симптомами. При острой висцеральной боли нередко отмечают сопутствующие вегетативные реакции (слабость, бледность, потливость, одышку и ), лихорадку рефлекторного генеза, локальное напряжение мышц передней брюшной стенки (Баранская Е. К. , 2005; Садовникова И. И. , 2009).
Причины
Спастическая боль чаще всего возникает в животе как реакция на погрешность в питании, при предменструальном синдроме (ПМС), при хронических заболеваниях ЖКТ – язвенной болезни желудка и двенадцатиперстной кишки и Желудок и кишечник (как полые органы) только реагируют на спазм их мышц или, наоборот, на расширение (когда, например, мучают газы).
Лечение
Известно, что пациентам с неуточненным диагнозом и/или признаками острого живота введение анальгетиков противопоказано. Так, большинство авторов считают ошибочным решение купировать острую абдоминальную боль на догоспитальном этапе в связи с риском нивелирования картины острой хирургической патологии: обезболивание может затруднить диагностику и создать впечатление мнимого благополучия. Отличить в этот период острое хирургическое заболевание от нехирургических причин боли в животе трудно, поэтому при любых проявлениях острой абдоминальной боли от применения анальгетиков следует воздержаться (Бабак О. Я. , 2006). В то же время клиническая практика свидетельствует, что в большинстве случаев приступ спастической абдоминальной боли сопровождается значительно выраженным болевым синдромом: страдания пациента в этот период настолько мучительны, что требуют обезболивания. Таким образом, при отсутствии необходимости экстренного оперативного вмешательства применение анальгетиков является необходимым компонентом лечения.
Спазмолитическая терапия не сопровождается непосредственным вмешательством в механизмы болевой чувствительности, не затрудняет диагностику острой хирургической патологии (Ивашкин В. Т. (ред. ), 2003). Кроме того, применение спазмолитиков в данном случае является патофизиологически обоснованным. Так, с целью достижения релаксационного эффекта на периферическом уровне, снижения сократительной активности гладких мьшц, устранения спазма и восстановления нормального транзита показано применение релаксантов гладких мышц ЖКТ — холинолитиков и миотропных спазмолитиков, терапевтический эффект которых основан на вмешательстве в механизмы сокращения гладкомышечных клеток.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Рубрика МКБ-10: R10.4
МКБ-10 / R00-R99 КЛАСС XVIII Симптомы, признаки и отклонения от нормы, выявленные при клинических и лабораторных исследованиях, не классифицированные в других рубриках / R10-R19 Симптомы и признаки, относящиеся к системе пищеварения и брюшной полости / R10 Боли в области живота и таза
Определение и общие сведения[править]
Периодические боли в животе
Боль в животе — самая частая жалоба пациентов с патологией желудочно-кишечного тракта (ЖКТ).
Чрезвычайно важно полно описать абдоминальный болевой симптом, поскольку методичная расшифровка помогает правильной интерпретации данного симптома и, следовательно, дает возможность своевременно и правильно поставить диагноз и наметить
лечение. К таким необходимым характеристикам боли в животе относят:
• локализацию боли (желательно попросить пациента показать рукой, где болит);
• иррадиацию боли;
• возникновение боли (острая или постепенно нарастающая, хроническая);
• характер боли (колющая, режущая, тупая, ноющая, схваткообразная);
• продолжительность боли (возникновение острой боли в животе и ее длительность более 6 ч свидетельствует о тяжелой патологии ЖКТ);
• факторы, приводящие к появлению боли, или провоцирующие факторы (например, прием пищи или, напротив, голод, дефекация, прием лекарственных средств, стресс и т.д.);
• факторы, облегчающие боль;
• сопутствующие симптомы (лихорадка, тошнота, рвота, тахикардия, гипотензия, понос, запор).
Этиология и патогенез[править]
Выделяют висцеральную и париетальную абдоминальную боль. По патогенетическому механизму возникновения выделяют спастическую, дистензионную, ишемическую и париетальную боль в животе.
Висцеральная боль обусловлена воздействием повреждающих факторов на органы брюшной полости, иннервируемые вегетативной нервной системой. Эта боль часто длительная, диффузная, проекция боли тяготеет к центральной линии. Эти свойства висцеральной боли обусловлены тем, что органы брюшной полости
иннервируются из нескольких сегментов спинного мозга (диффузная, нечетко локализованная боль), а также тем, что иннервация внутренних органов осуществляется с обеих сторон спинного мозга (срединная проекция боли). Чаще всего висцеральная боль обусловлена спазмом (спастическая боль) или растяжением капсулы увеличенными паренхиматозными органами (дистензионная боль).
Основные характеристики висцеральной боли в животе
• Обусловлена воздействием повреждающих факторов на органы брюшной полости, иннервируемые вегетативной нервной системой.
• Диффузный характер; четко не локализована.
• Тупая, ноющая боль.
• Зоны восприятия: эпигастральная, гипогастральная, периумбиликальная.
• При спастическом сокращении гладкой мускулатуры полого органа возникает колика (режущая боль):
— кишечная колика (воспаление, спаечная болезнь, гельминтозы, опухоль, отравление свинцом, мышьяком);
— желчная колика (желчнокаменная болезнь, опухоль фатерова соска).
Боль в эпигастральной области чаще служит отражением патологических изменений в желудке, двенадцатиперстной кишке, поджелудочной железе, печени. Боль в околопупочной области обычно связана с патологией тонкой кишки, в надлобковой области — с патологией толстой кишки или органов малого таза.
Париетальная боль обусловлена воспалением париетальной брюшины. Такая боль носит острый интенсивный характер, она четко локализована и тяготеет к латеральным (наружным) квадрантам живота. Любое движение (глубокий вдох, кашель, смех), приводящее к усилению трения листков брюшины друг о друга, приводит к усилению париетальной боли. Причинами париетальной боли могут служить перфорации или разрывы внутренних органов, инфаркт или некроз органа, внутрибрюшная инфекция или кровотечение в брюшную полость.
Основные характеристики париетальной боли в животе
• Обусловлена воспалением париетальной брюшины (перитонитом) при патологических процессах в органах брюшной полости.
• Острый характер; режущая, жгучая боль.
• Постоянная, четко локализована (4 квадранта живота).
• Усиление боли при движении, кашле.
• Мышечное напряжение брюшной стенки при пальпации в проекции патологического очага, положительный симптом Щеткина-Блюмберга.
Причины: перфорация или разрыв внутренних органов, внутрибрюшная инфекция, некроз или инфаркт органа, кровотечение в брюшную полость.
Следует помнить и о боли ишемического характера, поскольку все органы пищеварения кровоснабжаются из брюшного отдела аорты. Ишемические боли интенсивные, сопровождаются изменениями гемодинамических показателей, а также аускультативной картиной при прослушивании артерий брюшной полости.
Локализация
Боль, обусловленная раздражением брюшины, обычно ощущается над пораженным органом, однако истинная висцеральная боль может иметь более неопределенную локализацию; боль при заболеваниях желудка и кишечника обычно ощущается в центре. При поражении желудка боль локализуется, как правило, под мечевидным отростком. Боль при воспалении тонкой кишки локализуется в околопупочной области. При поражении верхних отделов тонкой кишки (тощая) боль обычно выше, чем при поражении нижних отделов (подвздошной). Боль при патологии толстой кишки может ощущаться по центру живота и в левой подвздошной ямке, также часто ощущается пациентами в поясничной области. Боль обычно висцерального типа, без четкой локализации, коликообразная. При кишечной обструкции, когда перистальтические волны могут быть прослежены визуально, видно, что боль совпадает с патологической перистальтикой. При патологическом процессе в прямой кишке боль может локализоваться в области промежности и возникать во время дефекации.
Характер боли
Боль в животе может иметь различный характер. Висцеральная боль спастического происхождения ощущается как острая схваткообразная боль в животе. Такие боли называют коликой. Приступ колики часто сопровождается вегетативными проявлениями в виде тошноты, рвоты, снижения артериального давления (АД), тахикардии. Больной не может находиться в одном положении, он мечется по кровати, стараясь найти положение, облегчающее страдание.
Иррадиация
Проведение боли связано с наличием в спинальных центрах близости путей, иннервирующих пораженный орган и область, в которую боль проводится. Иррадиирующую боль можно назвать отраженной болью. Отраженная боль во многих случаях обусловлена раздражающими стимулами внутренних органов брюшной полости, покрытых париетальной брюшиной. Париетальная брюшина вместе с внутренними органами получает иннервацию из тех же сегментов спинного мозга, что и кожа брюшной стенки.
Возникновение боли и длительность
Важно выяснить, как боль возникла.
По возникновению боль разделяют на острую и хроническую. Остро возникшая боль, которая не купируется приемом препаратов в течение 6 ч, служит грозным симптомом и требует немедленной госпитализации. Хроническая боль в животе может наблюдаться при синдроме раздраженной кишки и отмечается на протяжении дней и даже месяцев. Если боль начинается после еды, следует спросить пациента, исчезает ли она перед следующим приемом пищи или продолжается.
При постоянной боли пациент занимает положение, в котором он чувствует себя наиболее комфортно. Также следует учитывать промежутки без приступов боли. Для язв желудка и двенадцатиперстной кишки, например, характерно наличие периодов в течение нескольких недель, когда пациент вообще не чувствует боли. При карциноме желудка или других внутренних органов, наоборот, боль начинается постепенно и становится сильнее и продолжительнее с течением времени. Кратковременная боль скорее свидетельствует об обструкции, чем о воспалении или неопластическом процессе.
Факторы, приводящие к появлению боли, или провоцирующие факторы
Первым, часто регистрируемым фактором, провоцирующим боль, служит прием пищи. Следует выяснить, возникает ли боль после еды, а также через какое время после приема пищи больной испытывает болевые ощущения. Необходимо также уточнить, какая пища вызывает боль. Усиление боли при приеме пищи наблюдается при язвенной болезни желудка. Напротив, для язвенной болезни двенадцатиперстной кишки характерны так называемые голодные ночные боли, в данном случае прием пищи облегчает страдания больного. Кроме того, необходимо выяснить, провоцирует ли боль акт дефекации. Такое наблюдается при патологическом процессе в прямой кишке. Если же боль в животе облегчается после акта дефекации, то следует направить диагностический поиск на патологию тонкой кишки.
Клинические проявления[править]
Основные характеристики боли в животе
• Появление боли (внезапное/постепенное; впервые/повторно).
• Локализация, иррадиация.
• Характер (режущая, жгучая, тупая, ноющая, схваткообразная).
• Постоянная или приступообразная боль.
• Продолжительность.
• Факторы, провоцирующие и уменьшающие боль (прием пищи, опорожнение кишечника, отрицательные эмоции, лекарства).
• Сопутствующие симптомы (лихорадка, диспепсические расстройства, рвота, понос, запор).
Сопутствующие симптомы
О тяжести боли и ее рефлекторных последствиях можно судить по наличию рвоты, потливости и развитию коллапса.
Такие симптомы, как тахикардия и гипотония, в сочетании со рвотой с кровью свидетельствуют о желудочно-кишечном кровотечении; коллапс, возникший в результате остро возникшей боли, наблюдается при прободении язвы желудка или двенадцатиперстной кишки. Наличие лихорадки позволяет предположить воспалительное заболевание, такое как аппендицит, холецистит или холангит, осложнивший обструкцию желчного протока камнем. Важно отметить, что при боли в желудке рвота приносит облегчение. Комбинация лихорадки с ознобом и появлением желтухи и болью в животе характерна для восходящего холангита (триада Шарко), обычно вызванного камнем в желчном протоке. Сочетание запора или диареи с болью в животе должно привлечь внимание врача к патологии кишки.
Другие и неуточненные боли в области живота: Диагностика[править]
Факторы, облегчающие или купирующие боль
Следует обратить внимание на факт добровольного уменьшения кратности и объема питания. Пациенты с язвенной болезнью желудка избегают приема пищи для уменьшения боли. Важно спросить, облегчает ли боль какой-то определенный вид пищи. Диагностическую ценность может представлять снижение боли после приема лекарств, в частности антацидов. При уменьшении боли после опорожнения мочевого пузыря или прямой кишки можно предположить, что патологический процесс локализуется в этих органах.
Дифференциальный диагноз[править]
Другие и неуточненные боли в области живота: Лечение[править]
Профилактика[править]
Прочее[править]
Боль в животе вследствие приема лекарств
Чаще всего это нестероидные противовоспалительные средства (ацетилсалициловая кислота, диклофенак) и глюкокортикоиды (преднизолон, метилпреднизолон). Прием противовоспалительных препаратов приводит к поражению слизистой оболочки желудка и развитию язвенных поражений.
Источники (ссылки)[править]
Пропедевтика внутренних болезней. Гастроэнтерология [Электронный ресурс] : учебное пособие / Ивашкин В.Т., Драпкина О.М. — М. : ГЭОТАР-Медиа, 2012. — https://www.rosmedlib.ru/book/ISBN9785970422793.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Азаметония бромид
- Атропин
- Бендазол
- Гиосцина бутилбромид
- Дицикловерин
- Дротаверин
- Кальция карбонат/магния карбонат
- Мебеверин
- Метамизол/питофенон/фенпивериний
- Метамизол натрия + Триацетонамин-4-толуолсульфонат
- Парацетамол/дицикловерин
- Пинаверия бромид
- Платифиллин
- Тримебутин
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Список литературы
Названия
Название: Абдоминальный компартмент-синдром.
Абдоминальный компартмент-синдром
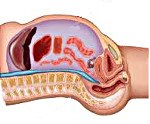
Описание
Синдром брюшной полости. Это комплекс патологических изменений, которые происходят в контексте постоянного повышения внутрибрюшного давления (IAP) и вызывают развитие полиорганной недостаточности. Наблюдается после операций, при тяжелых травмах и заболеваниях органов брюшной полости, забрюшинного пространства, реже при внебрюшной патологии. Это проявляется как сердечная, почечная, дыхательная недостаточность, печеночная недостаточность и желудочно-кишечный тракт. Основой для ранней диагностики являются повторные измерения IAP, в дополнение к данным инструментальных и лабораторных исследований. Лечение — срочная хирургическая декомпрессия, инфузионная терапия, искусственная вентиляция легких.
Дополнительные факты
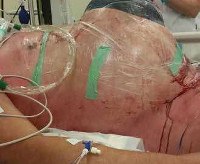
Синдром брюшной полости (ОКС) — страшное осложнение, встречающееся при серьезных заболеваниях, травмах и операциях. Первые сообщения о негативном влиянии повышенного внутрибрюшного давления на состояние пациентов появились в конце 19 века, но патогенез ОКС и значение синдрома как причины смерти были созданы только в 80-х годах прошлого века.
По разным данным, патология диагностируется у 2-30% пациентов, оперированных по поводу поражений брюшной полости. Среди пациентов, которые находятся в критическом состоянии на момент поступления и которым требуется реанимация, значительное повышение внутрибрюшного давления наблюдается в более чем 50% случаев, клинические признаки ОКС обнаруживаются примерно в 4% случаев. Без лечения смертность составляет 100%.
Абдоминальный компартмент-синдром
Причины
Брюшная полость представляет собой замкнутое пространство, ограниченное костными и мягкими тканевыми структурами. Обычно давление близко к нулю. При ожирении и во время беременности этот показатель увеличивается, однако из-за медленного развития изменений организм пациента постепенно адаптируется к этому состоянию. При быстром увеличении ВГД организм пациента не успевает адаптироваться к изменениям, что подразумевает нарушение активности различных органов. Вероятность образования SCA увеличивается со следующими факторами:
• Уменьшение растяжимости брюшной стенки. Он обнаруживается при обширных грубых рубцах, сильных болях в животе, мышечных спазмах, после пластической операции при больших грыжах, при плевропневмонии, при искусственной вентиляции легких, особенно в контексте неправильных настроек искусственного дыхания.
• Увеличение объема содержимого брюшной полости. Замечено при крупных новообразованиях, непроходимости кишечника, крупных гематомах в забрюшинной клетчатке, аневризмах брюшной аорты.
• Накопление жидкости или газа. Накопление жидкости может быть вызвано перитонитом, гемоперитонеумом с травмами, асцитом с опухолями, циррозом и другими заболеваниями. Значительный перитонит обычно возникает в случаях травм грудной клетки и брюшной полости с нарушением целостности легких и диафрагмы. Инъекция воздуха в брюшную полость во время эндоскопических вмешательств может сыграть свою роль.
• Капиллярная утечка в сборе. Он характеризуется увеличением проницаемости капилляров и выбросом жидкости в ткань из сосудистого русла. Наблюдается при сепсисе, обширных ожогах, ацидозе, коагулопатии, гипотермии, массовом переливании крови и кровезаменителей, растворах для внутривенного вливания.
Гетерогенность провоцирующих факторов является причиной возникновения синдрома компартмента при различных заболеваниях и состояниях, включая те, которые не связаны с патологией брюшной полости. Наиболее распространенными причинами ОКС являются тяжелые травмы живота, внутрибрюшное кровотечение различного происхождения, трансплантация печени, перитонит, острый деструктивный панкреатит, множественные переломы костей таза, обширные ожоги и инфузионная терапия при шоковых состояниях. Синдром кишечной непроходимости после восстановления грыжи реже наблюдается при перитонеальном диализе.
Патогенез
При повышении внутрибрюшного давления нарушается кровоток в брюшной полости, что провоцирует повреждение слизистой оболочки желудка и кишечника вплоть до образования участков некроза, перфорации полого органа и развития перитонита. Нарушения кровообращения в сосудах печени вызывают некроз более 10% гепатоцитов и соответствующие изменения в образцах печени.
Нарушается кишечная барьерная функция, что проявляется в контакте, лимфогенном и гематогенном распространении бактериальных агентов. Вероятность возникновения инфекционных осложнений возрастает. Сжатие оперированных органов усиливает нарушение анастомозов.
Диафрагма движется вверх, вызывая повышение давления в плевральной полости и нарушение воздухообмена. Существует респираторный, а затем метаболический ацидоз. Респираторный дистресс-синдром формируется. Подача кислорода в миокард прервана. Из-за сдавления крупных венозных стволов повышается центральное венозное давление, уменьшается венозный возврат к сердцу, развивается внутричерепная гипертензия из-за затруднения оттока крови из мозга.
Из-за почечного давления ухудшается кровообращение в почечной паренхиме, нарушается клубочковая фильтрация и образуются очаги некроза. Повреждение почечной ткани вызывает увеличение содержания гормонов, участвующих в регуляции функции почек. У некоторых пациентов наблюдается острая почечная недостаточность с олигурией или анурией.
Классификация
Постоянное увеличение ВГД называется внутрибрюшинной гипертензией. Для определения тактики лечения используют классификацию Берча и , В которой существует четыре степени этого состояния: 12-15, 16-20, 21-25 и более 25 мм Статья АКС включает в себя брюшное давление 20 мм Искусство или более точные показатели, при которых происходят опасные для жизни изменения еще не установлены. Учитывая этиологический фактор, различают три варианта синдрома брюшной полости: Они провоцируются патологическими процессами в брюшной полости и забрюшинном пространстве. Это происходит при травмах, перитоните, панкреатите, разрыве аневризмы брюшной аорты, обширных операциях на брюшной полости и крупных забрюшинных гематомах. Возникает при экстраабдоминальных патологических процессах. Были диагностированы тяжелые ожоги, сепсис и массивные вливания. Он характеризуется рецидивом симптомов у пациентов, перенесших первичные или вторичные варианты синдрома. Причиной обычно является изменение факторов, влияющих на ВГД, например, ушивание лапаростомии. Показатели смертности выше, чем для других форм.
Симптомы
Клинические проявления патологии неспецифичны, они включают нарушения различных органов и систем, что свидетельствует о развитии и прогрессировании полиорганной недостаточности. Данные о первых симптомах разные. Некоторые исследователи указывают, что синдром проявляется напряжением мышц живота, увеличением объема живота в сочетании с нарушениями дыхания и уменьшением диуреза. Другие эксперты считают, что респираторные расстройства и олигурия опережают абдоминальные симптомы.
Дыхание частое, неглубокое. Олигурия сменяется анурией. Сердцебиение, снижение артериального давления при неизменном или повышенном CVP не наблюдается. Явления дыхательной, сердечной и почечной недостаточности быстро нарастают, при самостоятельном дыхании возникает необходимость перевести больного на искусственную вентиляцию легких, необходима стимуляция диуреза, но использование диуретиков часто не дает желаемого результата. При отсутствии декомпрессии смерть наступает из-за прогрессирующего нарушения деятельности важных органов.
Холодный пот.
Возможные осложнения
Характерными осложнениями компартментального синдрома, возникшими после хирургических вмешательств, являются несостоятельность швов и анастомозов, нагноение ран. Вероятность образования внутрибрюшных абсцессов, перитонита, сепсиса увеличивается. После декомпрессионной лапаротомии у 90% пациентов имеются грыжи и кишечные свищи, а у 22% — множественные лигирующие свищи.
Из-за нарушения функции легких возрастает риск развития пневмонии. У некоторых пациентов с острой почечной недостаточностью хроническая почечная недостаточность развивается в течение длительного времени. Продолжительность лечения основных заболеваний увеличивается, и наблюдаются худшие функциональные результаты при травмах.
Диагностика
Из-за неспецифического характера проявлений и других возможных причин полиорганной недостаточности диагностика этого состояния на основе клинических симптомов вызывает значительные трудности. Учитывая тяжесть заболевания и его угрозу для жизни пациента, лучшим вариантом считается периодическое профилактическое измерение ВГД у людей с риском развития компартментального синдрома.
В случае лапаростомии, дренирования брюшной полости, перитонеального диализа или лапароскопии возможны прямые измерения показателя, но из-за сложности и инвазивности эти методы используются редко. Следующие диагностические процедуры обычно используются:
• Измерение давления в мочевом пузыре. Это наиболее распространенное исследование. Производится путем катетеризации после выведения с мочой и введения 20-25 мл теплого раствора.
• Другие параметры измерения WBD. Для оценки показателя используются желудок (через назогастральный зонд) и нижняя полая вена. Показатели измерения могут незначительно отличаться от реального IAP, однако, правильно повторенные процедуры позволяют получить достаточно точную картину изменения внутрибрюшного давления.
• Лабораторные исследования. При анализе газов артериальной крови определяется острый респираторный алкалоз. В крови обнаружено повышение уровня лактата, мочевины, креатинина, аланинаминотрансферазы, щелочной фосфатазы, снижение рН крови. Протеинурия, эритроцитурия и цилиндрурия выявляются в анализах мочи.
• Рентген грудной клетки. На рентгенограммах отмечается подъем куполов диафрагмы.
Лечение
Основным методом лечения ОКС считается хирургическая декомпрессия, но показания к вмешательству пока точно не определены. В клинической практике часто используется алгоритм, согласно которому при 1 и 2 градусах внутрибрюшной гипертензии рекомендуется наблюдение и коррекция инфузионной терапии, при 3 — декомпрессивной лапаротомии в контексте интенсивной терапии. С 4 — экстренная хирургическая декомпрессия и реанимация.
При наличии асцита на начальной стадии возможны пункция брюшной полости, лапароцентез или лапароскопия с последующим дренированием. Хирургическая декомпрессия выполняется в операционной или в отделении интенсивной терапии. Используется поперечный или срединный разрез. В дальнейшем выполните метод «открытого живота». При нормализации ВБД, отсутствии отеков внутренних органов и окружающих тканей рана ушивается в течение 1-8 дней. В других случаях проводится отсроченное закрытие лапаростомии. Чтобы снизить риск развития грыж, устанавливаются сетчатые трансплантаты.
Хирургические мероприятия проводятся в контексте мониторинга показателей жизнедеятельности, искусственной вентиляции легких, стимуляции диуреза, коррекции метаболических нарушений, профилактики сердечно-сосудистых коллапсов вследствие снижения сосудистого сопротивления. Периферические и профилактика сердечных расстройств, вызванных поступлением лактата и калия в кровоток после устранения ишемии.
Прогноз
Прогноз синдрома брюшной полости определяется своевременностью лечебных мероприятий. При операционной декомпрессии в течение первых 6 часов после появления признаков ОКС (до формирования детальной картины полиорганной недостаточности) выживаемость составляет 80%. При поздних вмешательствах умирает 43-65% пациентов. При отсутствии декомпрессионных мер смертность достигает 100%.
Профилактика
Профилактика включает медицинскую бдительность при поступлении пациентов с риском развития ОКС, регулярное измерение ВГД, адекватную респираторную поддержку и правильную инфузионную терапию. Некоторые авторы предлагают не колоть фасцию при тяжелых травмах живота и других состояниях, которые вызывают ОКС, но эта мера не всегда эффективна.
Список литературы
1. Абдоминальный компартмент-синдром/ Гаин Ю. М. , Богдан В. Г. , Попков О. В. // Новости хирургии. – 2009.
2. Абдоминальный компартмент-синдром/ Овчинников В. А. , Соколов В. А. // Современные технологии в медицине. – 2013.
3. Абдоминальный компартмент-синдром: эпидемиология, этиология, патофизиология/ Белобородов В. А. , Белобородов А. А. , Бердников Д. С. // Сибирское медицинское обозрение. – 2009.
4. Интраабдоминальная гипертензия и абдоминальный компартмент-синдром: учебное пособие/ Тимербулатов Ш. В. , Фаязов Р. Р. , Смыр Р. А. , Тимербулатов М. В, Гареев Р. Н. — 2018.
Источник
