Симптомы гиперкортицизма включая синдром кушинга
Синдро́м гиперкортици́зма (синдром Ице́нко — Ку́шинга, кушинго́ид, синдром Ку́шинга, англ. Cushing’s syndrome) — предклиническое состояние, при котором происходит длительное хроническое воздействие на организм избыточного количества гормонов коры надпочечников, независимо от причины, которая вызвала повышение количества этих гормонов в крови.
Описание[править | править код]
Синдромом Кушинга называют предклиническое состоянием с повышенным уровнем эндогенного кортизона. При дальнейшем повышении уровня секреции кортизона диагностируется болезнь Кушинга[1].
Синдром гиперкортицизма сопровождается следующими типичными проявлениями:
- нарушается обмен белков, жиров и углеводов;
- активируется распад белков, образуется избыточное количество свободных жиров в крови, повышается количество глюкозы в крови пациента, что может привести к развитию стероидного сахарного диабета.
Проявления и синдрома, и болезни Кушинга обусловлены избыточной секрецией гормонов коры надпочечников, прежде всего глюкокортикоидов.
Один из видов синдрома, циклический синдром Кушинга или синдром периодического гиперкортицизма, характеризуется периодическим повышением уровня выработки кортизона и встречается чрезвычайно редко. Он диагностируется при обнаружении не менее трёх пиков секреции кортизона с промежуточными спадами. Это состояние сопровождается повышенным уровнем секреции адренокортикотропный гормона гипофизом[2].
Избыточная секреция кортизона нередко приводит к ожирению[2].
История[править | править код]
В 1912 году этот синдром описан американским врачом Харви Кушингом, который назвал его англ. polyglandular syndrome[3], и независимо от него в 1924-м одесским неврологом Николаем Михайловичем Иценко. Просуммировав свои наблюдения в 1932 году, Кушинг опубликовал работу «Базофильные аденомы гипофиза и их клинические проявления»[4].
Этиология[править | править код]
Причиной синдрома Кушинга могут быть различные состояния. Чаще всего синдром гиперкортицизма (избыточное образование гормонов коры надпочечников) бывает обусловлен повышенной выработкой адренокортикотропного гормона гипофиза (болезнь Иценко — Кушинга). Этот гормон может вырабатываться микроаденомой гипофиза или эктопированной (расположенной не на обычном месте) кортикотропиномой. Эктопированная злокачественная кортикотропинома может располагаться в бронхах, яичках, яичниках.
Реже синдром Кушинга возникает при первичном поражении коры надпочечников (доброкачественные или злокачественные опухоли коры надпочечников, гиперплазия коры надпочечников). Гормонально-активная опухоль коры надпочечника называется кортикостерома. Она продуцирует в кровь избыточное количество глюкокортикоидов. При этом из-за избыточного количества глюкокортикоидов в крови снижается количество адренокортикотропного гормона гипофиза и оставшаяся ткань надпочечников подвергается атрофическим изменениям.
Синдром гиперкортицизма может возникнуть при поступлении глюкокортикоидов в организм извне, например, при длительном лечении различных заболеваний при помощи глюкокортикоидов, а также инъекциях глюкокортикоидных препаратов в область суставов и нервов, использовании некоторых кремов для кожи (включая отбеливающие), растительных препаратов, “тоников”, применении мегестрола ацетата (синтетического производного прогестерона с глюкокортикоидной активностью)[1][5]. Также причиной гиперкортицизма может быть приём глюкокортикоидов втайне от врачей с целью имитации заболевания[6]. Достаточно часто гиперсекреция кортизола наблюдается при ожирении, хронической алкогольной интоксикации, беременности и некоторых психических и неврологических заболеваниях — такое состояние называется «Псевдо-Кушинга синдром» или «функциональный гиперкортицизм», который не вызван опухолями, но клиническая картина наблюдается как и при истинном синдроме Иценко — Кушинга.
Патогенез[править | править код]
В основе патогенеза патологических изменений, которые развиваются при синдроме Кушинга со стороны большинства органов и систем, лежит в первую очередь гиперпродукция кортизола. Кортизол в нефизиологических концентрациях оказывает действие на белковые структуры и матрицы большинства тканей и структур (кости, мышцы, в том числе гладкие и миокард, кожа, внутренние органы и т. п.), в которых постепенно развиваются выраженные дистрофические и атрофические изменения. Нарушения углеводного обмена заключаются в стойкой стимуляции глюконеогенеза и гликогенолиза в мышцах и печени, что приводит к гипергликемии (стероидный диабет). Сложным образом меняется жировой обмен: на одних участках тела происходит избыточное отложение, а на других — атрофия жировой клетчатки, что объясняется разной чувствительностью отдельных жировых отделов к глюкокортикоидам. Важным компонентом патогенеза синдрома Кушинга являются электролитные расстройства (гипокалиемия, гипернатриемия), которые обусловлены влиянием избытка кортизола на почки. Прямым следствием этих электролитных сдвигов является артериальная гипертензия и усугубление миопатии, в первую очередь кардиомиопатии, которая приводит к развитию сердечной недостаточности и аритмиям. Иммуносупрессивное действие глюкокортикоидов обусловливает склонность к инфекциям.
Наиболее частым вариантом синдрома Кушинга, с которым сталкиваются врачи большинства специальностей, является экзогенный синдром Кушинга, который развивается на фоне терапии глюкокортикоидами.[7] Болеют в основном лица в возрасте 20—40 лет.
Клиническая картина[править | править код]
Наиболее ранним признаком болезни является ожирение, с типичным отложением жировой клетчатки в области лица, шеи, груди, живота. Лицо при этом выглядит округлым, лунообразным. На щеках появляется пурпурный румянец.
Глюкокортикоиды вызывают повышение аппетита и изменяют обмен веществ, увеличивая уровень глюкозы в крови и усиленное отложение жира.
Конечности наоборот становятся тонкими из-за уменьшения массы мышечной ткани.
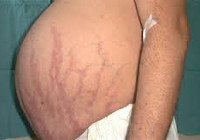
На коже в области живота, плечевого пояса, ягодиц и бедер появляются багрово-синюшные полосы растяжения — стрии. Это результат растяжения кожи при избыточном отложении жиров и нарушения обмена белка, из-за чего кожа истончается и легко растягивается. На коже появляются угревые высыпания. Раны и порезы заживают медленно.
В местах трения в области воротника на шее, в области живота, локтей возникает усиленная окраска кожных покровов. В этих местах откладывается меланин, количество которого увеличивается вместе с количеством адренокортикотропного гормона.
У женщин возникает гирсутизм (избыточное оволосение). Появляются волосы на верхней губе, подбородке, груди. Избыточный рост волос у женщин обусловлен усилением продукции мужских половых гормонов андрогенов корой надпочечников, что у женщин вызывает также нарушения менструального цикла. У мужчин возникает импотенция.
Вначале появляется периодическое, затем постоянное повышение артериального давления. Постепенно развивается разрежение костной ткани — остеопороз, который проявляется сначала болями в костях и суставах, затем могут возникнуть спонтанные переломы ребер, конечностей. Избыток глюкокортикоидов как вызывает нарушение образования белковой основы костей, так и усиливает выход кальция из костной ткани.
Пациенты жалуются на слабость, головные боли, увеличение массы тела. Иногда у больных болезнью с гиперкортицизмом возникают нарушения психики. Появляются депрессия, различные нарушения сна, психозы.
Лечение[править | править код]
Цель лечения — нормализация уровня гормонов коры надпочечников в крови. Применяются препараты, снижающие продукцию гормонов в коре надпочечников — кетоконазол, мамомит — в течение длительного времени.
В некоторых случаях применяется дексаметазон с целью угнетения функции коры надпочечников[2].
Проводится симптоматическое лечение, направленное на коррекцию нарушений белкового и углеводного обмена, нормализацию уровня артериального давления, лечение сердечной недостаточности. При наличии у пациента кортикостеромы, производится одностороннее удаление надпочечника (односторонняя адреналэктомия).
См. также[править | править код]
- Болезнь Иценко — Кушинга
- Аденома гипофиза
- Аденома надпочечника
- Синдром Нельсона
- Кортикотропинома
Литература[править | править код]
- Синдром Иценко-Кушинга: Монография / Под ред. В. Г. Баранова, А. И. Нечая. — М.: Медицина, 1988. — 224 с. (в пер.)
Примечания[править | править код]
- ↑ 1 2 The diagnosis of Cushing’s syndrome : an Endocrine Society Clinical Practice Guideline // The Journal of Clinical Endocrinology and Metabolism. |volume=93 |issue=5 |pages=1526—1540 |pmid=18334580 |pmc=2386281 |doi=10.1210/jc.2008-0125 |язык=en |автор=Nieman |автор имя=L. K. |автор2=Biller |автор2 имя=B. M. |автор3=Findling |автор3 имя=J. W. |автор4=Newell-Price |автор4 имя=J. |автор5= M. O. Savage, P. M. Stewart, V. M. Montori |месяц=5 |год=2008}}
- ↑ 1 2 3 M. Alberich, Ruano. Cyclic Cushing’s syndrome due to occult ectoric ACTH secretion : [англ.] / Ruano M. Alberich, M. Boronat Cortés, C. Rodriguez Perez … [] // Endocrine Abstracts. — 2012. — Vol. 29. — P. 359. — ISSN 1479-6848.
- ↑ The Pituitary Body and its Disorders. Clinical States produced by Disorders of the Hypophysis Cerebri. Philadelphia, J. B. Lippincott, 1912.
- ↑ Papers Relating to the Pituitary Body, Hypothalamus and Parasympathetic Nervous System. Springfield Illinois, C. C. Thomas, 1932
- ↑ Cushing Syndrome (англ.). NORD. National Organization for Rare Disorders (2017). Дата обращения 10 ноября 2019.
- ↑ Kinns, H. Munchausen syndrome and factitious disorder : the role of the laboratory in its detection and diagnosis : [англ.] / H. Kinns, D, Housley, D. B. Freedman // Annals of Clinical Biochemistry (англ.)русск.. — 2013. — Vol. 50, no. Pt. 3 (May). — P. 194—203. — doi:10.1177/0004563212473280. — PMID 23592802.
- ↑ Синдром Кушинга | Эндокринология — aorta.ru | заболевания, медицина, здоровье, болезни, секс
Ссылки[править | править код]
- Синдром Кушинга. Чайка. — (Лечащий врач). Дата обращения 10 ноября 2019. Архивировано 10 ноября 2019 года.
- Ashley B. Grossman. Синдром Кушинга. Справочник MSD (январь 2018). — Профессиональная версия. Дата обращения 10 ноября 2019.
Источник
Синдром Иценко-Кушинга – патологический симптомокомплекс, возникающий вследствие гиперкортицизма, т. е. повышенного выделения корой надпочечников гормона кортизола либо длительного лечения глюкокортикоидами. Следует отличать синдром Иценко-Кушинга от болезни Иценко-Кушинга, под которой понимают вторичный гиперкортицизм, развивающийся при патологии гипоталамо-гипофизарной системы. Диагностика синдрома Иценко–Кушинга включает исследование уровня кортизола и гипофизарных гормонов, дексаметазоновую пробу, МРТ, КТ и сцинтиграфию надпочечников. Лечение синдрома Иценко–Кушинга зависит от его причины и может заключатся в отмене глюкокортикоидной терапии, назначении ингибиторов стероидогенеза, оперативном удалении опухоли надпочечников.
Общие сведения
Синдром Иценко-Кушинга – патологический симптомокомплекс, возникающий вследствие гиперкортицизма, т. е. повышенного выделения корой надпочечников гормона кортизола либо длительного лечения глюкокортикоидами. Глюкокортикоидные гормоны участвуют в регуляции всех видов обмена веществ и многих физиологических функций. Работу надпочечников регулирует гипофиз путем секреции АКТГ — адренокортикотропного гормона, активизирующего синтез кортизола и кортикостерона. Деятельностью гипофиза управляют гормоны гипоталамуса — статины и либерины.
Такая многоступенчатая регуляция необходима для обеспечения слаженности функций организма и обменных процессов. Нарушение одного из звеньев этой цепи может вызвать гиперсекрецию глюкокортикоидных гормонов корой надпочечников и привести к развитию синдрома Иценко-Кушинга. У женщин синдром Иценко-Кушинга встречается в 10 раз чаще, чем у мужчин, развиваясь, преимущественно, в возрасте 25-40 лет.
Различают синдром и болезнь Иценко-Кушинга: последняя клинически проявляется той же симптоматикой, но в ее основе лежит первичное поражение гипоталамо-гипофизарной системы, а гиперфункция коры надпочечников развивается вторично. У пациентов, страдающих алкоголизмом или тяжелыми депрессивными расстройствами, иногда развивается псевдо-синдром Иценко-Кушинга.

Синдром Иценко-Кушинга (гиперкортицизм)
Причины и механизм развития синдрома Иценко-Кушинга
Синдром Иценко-Кушинга – широкое понятие, включающее комплекс различных состояний, характеризующихся гиперкортицизмом. Согласно современным исследования в области эндокринологии более 80% случаев развития синдрома Иценко-Кушинга связано с повышенной секрецией АКТГ микроаденомой гипофиза (болезнь Иценко-Кушинга). Микроаденома гипофиза представляет небольшую (не более 2 см), чаще доброкачественную, железистую опухоль, продуцирующую адренокортикотропный гормон.
У 14-18% пациентов причиной синдрома Иценко-Кушинга является первичное поражение коры надпочечников в результате гиперпластических опухолевых образований коры надпочечников – аденомы, аденоматоза, аденокарциномы.
1-2% заболевания вызывается АКТГ-эктопированным или кортиколиберин-эктопированным синдромом – опухолью, секретирующей кортикотропный гормон (кортикотропиномой). АКТГ-эктопированный синдром может вызываться опухолями различных органов: легких, яичек, яичников, тимуса, околощитовидных, щитовидной, поджелудочной, предстательной железы. Частота развития лекарственного синдром Иценко-Кушинга зависит от правильности применения глюкокортикоидов в лечении пациентов с системными заболеваниями.
Гиперсекреция кортизола при синдроме Иценко-Кушинга вызывает катаболический эффект — распад белковых структур костей, мышц (в том числе и сердечной), кожи, внутренних органов и т. д., со временем приводя к дистрофии и атрофии тканей. Усиление глюкогенеза и всасывания в кишечнике глюкозы вызывает развитие стероидной формы диабета. Нарушения жирового обмена при синдроме Иценко-Кушинга характеризуется избыточным отложением жира на одних участках тела и атрофией на других ввиду их разной чувствительности к глюкокортикоидам. Влияние избыточного уровня кортизола на почки проявляется электролитными расстройствами – гипокалиемией и гипернатриемией и, как следствие, повышением артериального давления и усугублением дистрофических процессов в мышечной ткани.
В наибольшей степени от гиперкортицизма страдает сердечная мышца, что проявляется в развитии кардиомиопатии, сердечной недостаточности и аритмий. Кортизол оказывает угнетающее действие на иммунитет, вызывая у пациентов с синдромом Иценко-Кушинга склонность к инфекциям. Течение синдрома Иценко-Кушинга может быть легкой, средней и тяжелой формы; прогрессирующим (с развитием всего симптомокомплекса за 6-12 месяцев) или постепенным (с нарастанием в течение 2-10 лет).
Симптомы синдрома Иценко-Кушинга
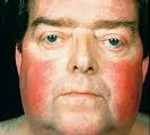
Наиболее характерным признаком синдрома Иценко-Кушинга служит ожирение, выявляемое у пациентов более чем в 90% случаев. Перераспределение жира носит неравномерный характер, по кушингоидному типу. Жировые отложения наблюдаются на лице, шее, груди, животе, спине при относительно худых конечностях («колосс на глиняных ногах»). Лицо становится лунообразным, красно-багрового цвета с цианотичным оттенком («матронизм»). Отложение жира в области VII шейного позвонка создает, так называемый, «климактерический» или «бизоний» горб. При синдроме Иценко-Кушинга ожирение отличает истонченная, почти прозрачная кожа на тыльных сторонах ладоней.
Со стороны мышечной системы наблюдается атрофия мышц, снижение тонуса и силы мускулатуры, что проявляется мышечной слабостью (миопатией). Типичными признаками, сопровождающими синдром Иценко-Кушинга, являются «скошенные ягодицы» (уменьшение объема бедренных и ягодичных мышц), «лягушачий живот» (гипотрофия мышц живота), грыжи белой линии живота.
Кожа у пациентов с синдромом Иценко-Кушинга имеет характерный «мраморный» оттенок с хорошо заметным сосудистым рисунком, склонна к шелушению, сухости, перемежается с участками потливости. На коже плечевого пояса, молочных желез, живота, ягодиц и бедер образуются полосы растяжения кожи – стрии багровой или цианотичной окраски, длиной от нескольких миллиметров до 8 см и шириной до 2 см. Наблюдаются кожные высыпания (акне), подкожные кровоизлияния, сосудистые звездочки, гиперпигментация отдельных участков кожи.
При гиперкортицизме нередко развивается истончение и повреждение костной ткани — остеопороз, ведущий к сильным болезненным ощущениям, деформации и переломам костей, кифосколиозу и сколиозу, более выраженных в поясничном и грудном отделах позвоночника. За счет компрессии позвонков пациенты становятся сутулыми и меньше ростом. У детей с синдромом Иценко-Кушинга наблюдается отставание в росте, вызванное замедлением развития эпифизарных хрящей.
Нарушения со стороны сердечной мышцы проявляются в развитии кардиомиопатии, сопровождающейся аритмиями (фибрилляцией предсердий, экстрасистолией), артериальной гипертензией и симптомами сердечной недостаточности. Эти грозные осложнения способны привести к гибели пациентов. При синдроме Иценко-Кушинга страдает нервная система, что выражается в ее нестабильной работе: заторможенности, депрессиях, эйфории, стероидных психозах, суицидальных попытках.
В 10-20% случаев в ходе заболевания развивается стероидный сахарный диабет, не связанный с поражениями поджелудочной железы. Протекает такой диабет довольно легко, с длительным нормальным уровнем инсулина в крови, быстро компенсируется индивидуальной диетой и сахароснижающими препаратами. Иногда развиваются поли- и никтурия, периферические отеки.
Гиперандрогения у женщин, сопровождающая синдром Иценко-Кушинга, вызывает развитие вирилизации, гирсутизма, гипертрихоза, нарушений менструального цикла, аменореи, бесплодия. У пациентов-мужчин наблюдаются признаки феминизации, атрофия яичек, снижение потенции и либидо, гинекомастия.
Осложнения синдрома Иценко-Кушинга
Хроническое, прогрессирующее течение синдрома Иценко-Кушинга с нарастающей симптоматикой может приводить к гибели пациентов в результате осложнений, несовместимых с жизнью: декомпенсации сердечной деятельности, инсультов, сепсиса, тяжелого пиелонефрита, хронической почечной недостаточности, остеопороза с множественными переломами позвоночника и ребер.
Неотложным состоянием при синдроме Иценко-Кушинга является адреналовый (надпочечниковый) криз, проявляющийся нарушением сознания, артериальной гипотензией, рвотой, болями в животе, гипогликемией, гипонатриемией, гиперкалиемией и метаболическим ацидозом.
В результате снижения резистентности к инфекциям у пациентов с синдромом Иценко-Кушинга нередко развиваются фурункулез, флегмоны, нагноительные и грибковые заболевания кожи. Развитие мочекаменной болезни связано с остеопорозом костей и выделением с мочой избытка кальция и фосфатов, приводящих к образованию оксалатных и фосфатных камней в почках. Беременность у женщин с гиперкортицизмом часто заканчивается выкидышем или осложненными родами.
Диагностика синдрома Иценко-Кушинга
При подозрении у пациента синдрома Иценко-Кушинга на основании амнестических и физикальных данных и исключении экзогенного источника поступления глюкокортикоидов (в т. ч. ингаляционного и внутрисуставного), в первую очередь выясняется причина гиперкортицизма. Для этого используется скрининговые тесты:
- определение экскреции кортизола в суточной моче: повышение кортизола в 3–4 раза и более свидетельствует о достоверности диагноза синдрома или болезни Иценко–Кушинга.
- малую дексаметазоновую пробу: в норме прием дексаметазона снижает уровень кортизола более чем в половину, а при синдроме Иценко-Кушинга снижения не происходит.
Дифференциальную диагностику между болезнью и синдромом Иценко-Кушинга позволяет провести большая дексаметазоновая проба. При болезни Иценко-Кушинга прием дексаметазона приводит к снижению концентрации кортизола более чем в 2 раза от исходного; при синдроме снижения кортизола не происходит.
В моче повышено содержание 11-ОКС (11-оксикетостероидов) и снижено 17-КС. В крови гипокалиемия, увеличение количества гемоглобина, эритроцитов и холестерина. Для определения источника гиперкортицизма (двусторонняя гиперплазия надпочечников, аденома гипофиза, кортикостерома) проводится МРТ или КТ надпочечников и гипофиза, сцинтиграфия надпочечников. С целью диагностики осложнений синдрома Иценко-Кушинга (остеопороза, компрессионных переломов позвонков, перелома ребер и т. д.) проводится рентгенография и КТ позвоночника, грудной клетки. Биохимическое исследование показателей крови диагностирует электролитные нарушения, стероидный сахарный диабет и др.
Лечение синдрома Иценко-Кушинга
При ятрогенной (лекарственной) природе синдрома Иценко-Кушинга необходима постепенная отмена глюкокортикоидов и замена их на другие иммунодепрессанты. При эндогенной природе гиперкортицизма назначаются препараты, подавляющие стероидогенез (аминоглютетимид, митотан).
При наличии опухолевого поражения надпочечников, гипофиза, легких проводится хирургическое удаление новообразований, а при невозможности – одно- или двусторонняя адреналэктомия (удаление надпочечника) или лучевая терапия гипоталамо-гипофизарной области. Лучевую терапию часто проводят в комбинации с хирургическим или медикаментозным лечением для усиления и закрепления эффекта.
Симптоматическое лечение при синдроме Иценко-Кушинга включает применение гипотензивных, мочегонных, сахароснижающих препаратов, сердечных гликозидов, биостимуляторов и иммуномодуляторов, антидепрессантов или седативных средств, витаминотерапию, лекарственную терапию остеопороза. Проводится компенсация белкового, минерального и углеводного обмена. Послеоперационное лечение пациентов с хронической надпочечниковой недостаточностью, перенесших адреналэктомию, состоит в постоянной заместительной гормональной терапии.
Прогноз синдрома Иценко-Кушинга
При игнорировании лечения синдрома Иценко-Кушинга развиваются необратимые изменения, приводящие к летальному исходу у 40-50% пациентов. Если причиной синдрома явилась доброкачественная кортикостерома, прогноз удовлетворительный, хотя функции здорового надпочечника восстанавливаются только у 80% пациентов. При диагностике злокачественных кортикостером прогноз пятилетней выживаемости – 20-25% (в среднем 14 месяцев). При хронической надпочечниковой недостаточности показана пожизненная заместительная терапия минерало- и глюкокортикоидами.
В целом прогноз синдрома Иценко-Кушинга определяется своевременностью диагностики и лечения, причинами, наличием и степенью выраженности осложнений, возможностью и эффективностью оперативного вмешательства. Пациенты с синдромом Иценко-Кушинга находятся на динамическом наблюдении у эндокринолога, им не рекомендуются тяжелые физические нагрузки, ночные смены на производстве.
Источник
