Шкала болевого синдрома при онкологии

29.05.2016 22:10:30
62163
Лечение болевого синдрома в онкологии
Несмотря на выдающиеся достижения современной онкологии, проблема терапии боли у пациентов с онкозаболеваниями остается актуальной и у нас, и за рубежом. Общеизвестно, что практически каждый третий пациент, впервые пришедший на прием к онкологу, испытывает боль разной степени интенсивности.
Международная ассоциация по изучению боли IASP определила боль как «неприятное чувство или эмоциональное ощущение, связанное с действительным или возможным повреждением ткани или описываемое в терминах такого повреждения». Считается, что острая боль, сохраняющаяся в течение 3-6 месяцев без устранения вызвавшей ее причины, становится самостоятельным патологическим процессом, который можно классифицировать как хронический болевой синдром.
Подбор и назначение эффективной противоболевой терапии – сложная задача, требующая многокомпонентного подхода. Для правильного и адекватного обезболивания при раке врачу-онкологу необходимо собрать анамнез боли: причина, давность, интенсивность, локализация, тип, факторы, усиливающие или уменьшающие боль; время возникновения боли в течение дня, применявшиеся ранее анальгетики, их дозы и эффективность.

Осмотр и клинико-лабораторные исследования важны для выбора наиболее безопасного для конкретного пациента комплекса анальгетиков и адъювантных средств.
Причиной боли при онкологическом заболевании является:
- Боль, вызванная самой опухолью (поражение костей, мягких тканей, кожи, внутренних органов, органов пищеварительного тракта);
- Боль при осложнениях опухолевого процесса (патологический перелом, некроз, изъязвление, воспаление, инфицирование тканей и органов, тромбозы);
- Боль при паранеопластическом синдроме;
- Боль при последствиях астенизации (пролежни);
- Боль, обусловленная противоопухолевым лечением:
— при осложнениях хирургического лечения (например, фантомная боль),
— при осложнениях химиотерапии (стоматит, полинейропатия и др.),
— при осложнениях лучевой терапии (поражение кожи, костей, фиброз и др).
Классификация болевого синдрома:
Специалистами разработана классификация болевых синдромов при онкологии, каждый из которых требует особенного подхода в терапии.
| Этиологическая классификация |
|
| Патофизиологическая классификация
|
|
| По локализации источника боли |
|
По временным параметрам |
|
| По степени выраженности боли |
|
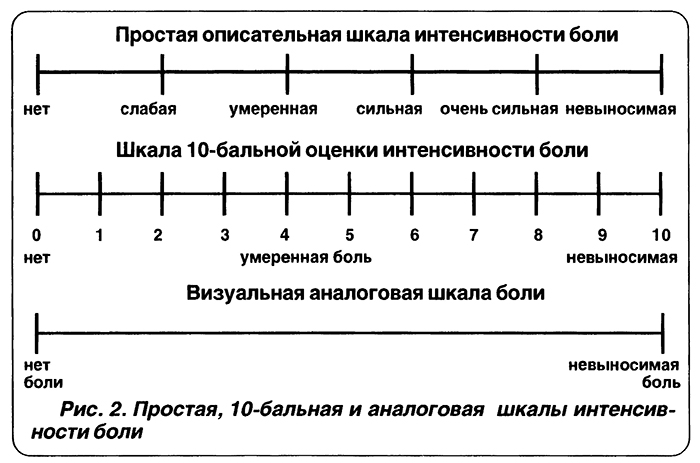
Оценка интенсивности хронического болевого синдрома
Оценка интенсивности хронического болевого синдрома проводится с помощью шкалы вербальных оценок, визуально-аналоговой шкалы или «болевых» опросников. Наиболее простой и удобной для клинического применения является 5-балльная шкала вербальных оценок, заполняемая врачом со слов пациента:
0 баллов – боли нет, 1 балл – слабая боль, 2 балла – боль умеренная, 3 балла – боль сильная, 4 балла – нестерпимая, самая сильная боль.
Нередко онкологи применяют визуально-аналоговую шкалу интенсивности боли от 0 до 10, на которой предлагают пациенту отметить степень своих болевых ощущений. Эти шкалы позволяют количественно оценить динамику хронического болевого синдрома в процессе лечения.
На основании данных диагностики врач-онколог устанавливает причину, тип, интенсивность хронического болевого синдрома, локализацию боли, сопутствующие осложнения и возможные психические нарушения.
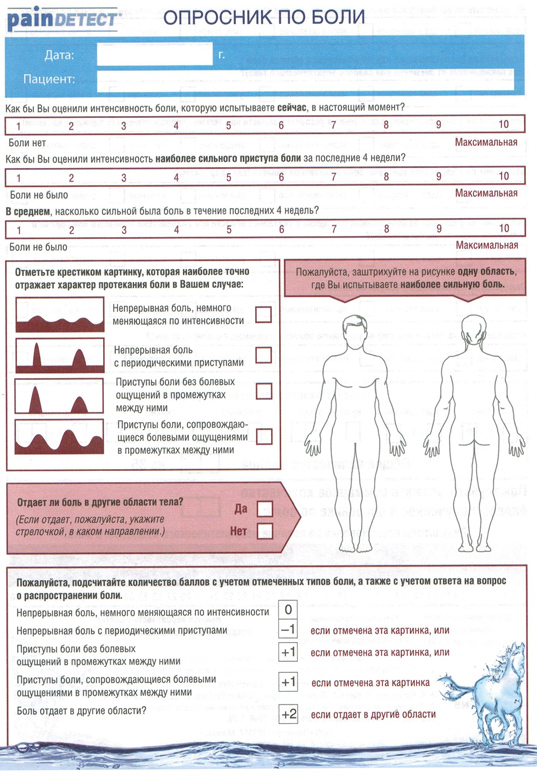

Пример «болевого» опросника, который заполняет врач-онколог при первичном осмотре пациента
На последующих этапах наблюдения и терапии лечащий врач проводит повторную оценку эффективности обезболивания, выраженности побочных эффектов фармакотерапии. Этим достигается максимальная индивидуализация терапии болевого синдрома, отслеживаются возможные побочные эффекты применяемых анальгетиков и динамика состояния пациента.
Основные принципы назначения фармакотерапии боли у онкологических пациентов:
- Прием обезболивающих препаратов по часам, а не по требованию. Соблюдение этого принципа позволяет достичь наибольшего эффекта с минимальной суточной дозой обезболивающего препарата.
- Адекватная доза и режим приема анальгетиков должны соблюдаться как основа противоболевого действия;
- Прием неинвазивных форм препаратов (через рот) следует осуществлять длительный период, так как это самый удобный способ применения препаратов для больного, особенно в домашних условиях. Это могут быть таблетки, капсулы, растворы анальгетиков.
Лечение по восходящей — означает, что лечение боли у онкологических больных следует начинать с ненаркотических препаратов, постепенно переходя к более сильным препаратам.
Трехступенчатая схема обезболивания при раке
Принцип обезболивающей лестницы разработан Всемирной организацией здравоохранения – согласно ему, принято выделять три ступени фармакотерапии:
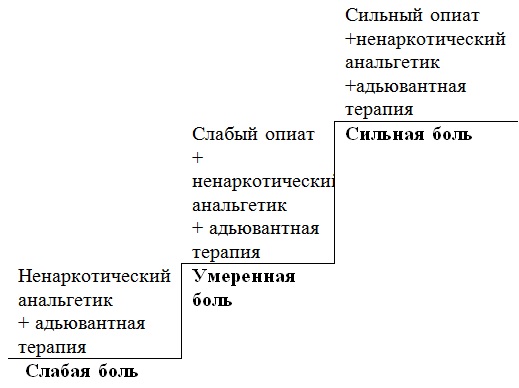
- На первом этапе лечения боли слабой и средней интенсивности применяются ненаркотические препараты (неопиды). Основными препаратами этой группы являются аспирин, парацетамол, анальгин, седальгин, пентальгин, диклофенак и пр.
Необходимо понимать, что использование ненаркотических анальгетиков в лечении более сильной боли ограничено их способностью к обезболиванию. Обезболивающий эффект имеет свои пределы и не усиливается бесконечно с увеличением дозы препарата. При этом возрастает только опасность побочных реакций и проявлений токсичности.
- Поэтому когда боль у онкологических пациентов усиливается, несмотря на увеличение дозы обезболивающих препаратов, наступает второй этап лечения боли – добавление мягких опиоидных анальгетиков. Это трамал, трамадол, кодеин, дионин.
Обращаем ваше внимание, что подбор и дозировку анальгетиков проводит только врач-онколог!
- Когда применение ненаркотических препаратов не дает нужного эффекта, лечащий врач переходит к использованию препаратов третьего этапа — сильных опиатов (просидол, норфин, морфин, дюрогезик, MST-Continus, фендивия).
Дюрогезик – трансдермальный пластырь — содержит фентанил в дозе 25, 50. 75 и 100 мкг/час и выпускается в виде пластыря, содержащего резервуар с обезболивающим препаратом. Доза зависит от размера пластыря. Длительность действия препарата составляет 72 часа.

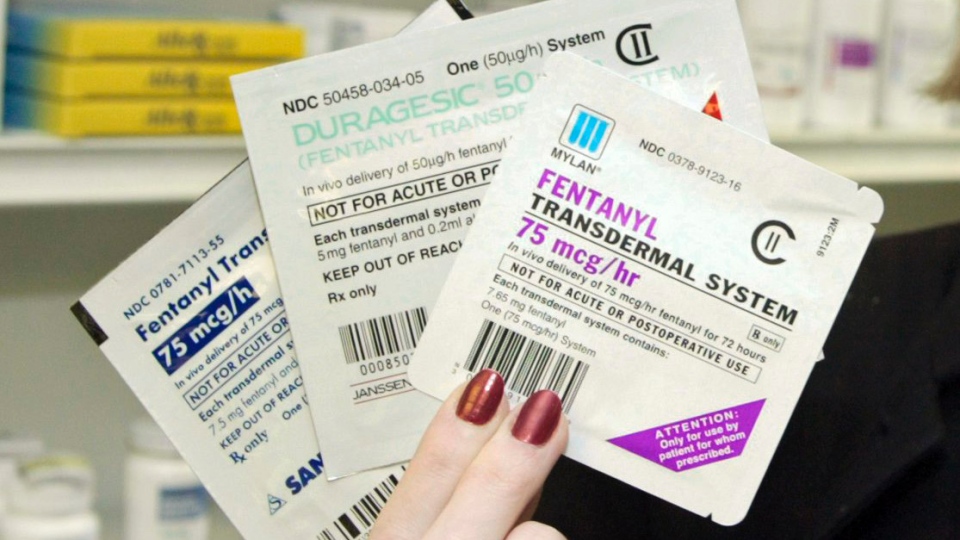
Морфин – «золотой стандарт» терапии боли опиоидами, и именно его анальгетический эффект принят за единицу измерения эффективности обезболивающих препаратов. Для лечения онкологического хронического болевого синдрома существует специальная форма морфина в виде таблеток-ретард морфина сульфата (МСТ-континус).
Наряду с основными анальгетиками (опиаты и неопиаты) большое значение имеют адъювантные, то есть вспомогательные препараты – кортикостероиды (дексаметазон), антидепрессанты (амитриптилин), противосудорожные (карбамазепин), антигистаминные, транквилизаторы.
Эти препараты используются в основном при лечении отдельных симптомов и осложнений у онкологических больных.
Лечение нейропатической боли
Лечение нейропатической (жгучей) боли представляет собой значительно более сложную задачу вследствие недостаточной эффективности большинства анальгетиков.
По статистике более 50% пациентов, имеющих нейропатическую боль, продолжают испытывать ее на фоне назначенного лечения опиоидами, что свидетельствует о низкой эффективности традиционных обезболивающих препаратов.
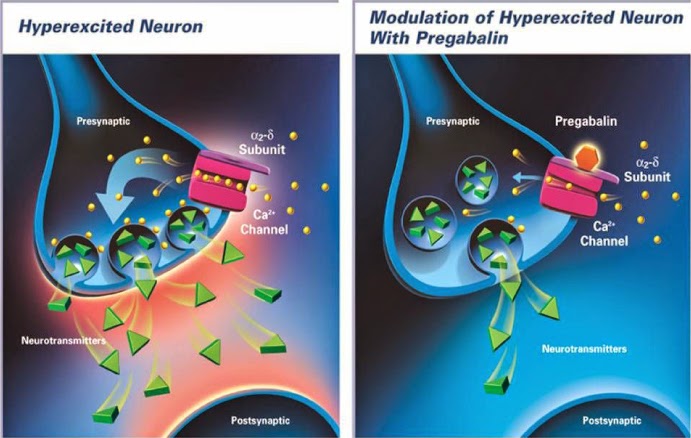
В Европейских рекомендациях по лечению нейропатической боли препаратами первой линии названы антиконвульсанты, антидепрессанты и местные анестетики – это амитриптилин, габапентин и прегабалин.
Прегабалин – препарат последнего поколения, обладающий меньшими побочными эффектами, полной безопасностью, эффективностью начальной дозы и быстрым началом действия.
Важной особенностью прегабалина является его способность уменьшать и полностью нивелировать остроту болевых ощущений, что подтверждается значительным снижением (в 2-5 раз) числа жалоб на жгучие, простреливающие и режущие боли. Это способствует улучшению качества жизни онкологических больных с хроническими болевыми синдромами.

Подводя итоги, мы хотим еще раз подчеркнуть, что один из важнейших принципов лечения болевого синдрома в онкологии – принцип индивидуальности. Выбор препарата для обезболивания при раке, а также подбор дозировки в каждом конкретном случае зависит от причины, вызывающей боль, общего состояния пациента, от наличия и выраженности имеющихся расстройств отдельных органов и систем.
Важно прогнозировать возможные или уже имеющиеся на момент осмотра побочные эффекты предшествующей противоопухолевой или обезболивающей терапии. Следует осуществлять направленный выбор основного препарата для терапии, в зависимости от патогенеза боли (ноцицептивная, нейропатическая, психогенная).
В современной онкологии врачи обладают широким арсеналом препаратов для борьбы с болью онкологического генеза, поэтому почти во всех случаях (>90%) удается полностью купировать болевой синдром или же значительно уменьшить его интенсивность.
Подпишитесь на нашу еженедельную рассылку
Источник
23.
Îäèí-íîëü, â íàøó ïîëüçó!!!
Íàøè ìàëåíüêèå áîëüøèå ïîáåäû!!!
Çäðàâñòâóéòå, ëþäè äîáðûå!
Ïðîäîëæàþ õðîíîëîãèþ íàøåé áîðüáû ñ àäåíîêàðöèíîìîé ë¸ãêîãî 4-îé ñòàäèè.
Ó íàñ õîðîøèå íîâîñòè, êîòîðûìè ÿ ñïåøó ïîäåëèòüñÿ ñî âñåìè áëèçêèìè, ðîäíûìè è çíàêîìûìè!!! Ñî âñåìè âàìè!
Ýìîöèè òàêîâû, ÷òî õî÷åòñÿ îáíÿòü è ðàñöåëîâàòü âåñü ìèð! È ïóñòü ýòî òîëüêî ìàëåíüêàÿ ïîáåäà íà ïóòè ê ãåíåðàëüíîìó ñðàæåíèþ. ß âåðþ, ÷òî ìû ñìîæåì! Ìû ñäåëàåì ýòî. Ïîòîìó ÷òî î÷åíü õîòèì ýòîãî. Äà äàæå íå ïðîñòî õîòèì. Òàê íàäî! Âñåì íàì. Ðîäíûì, è áëèçêèì, è äðóçüÿì! Òàê äîëæíî áûòü! È íèêàê èíà÷å.
 òî âðåìÿ, êîãäà ÑÌÈ ñ âîæäåëåíèåì è íàñëàæäåíèåì ñìàêóåò òåìó êîðîíîâèðóñà, ìû íå ìîæåì ïîçâîëèòü ñåáå ðîñêîøü ñàìîèçîëÿöèè. È ïðèíèìàÿ ðåêîìåíäóåìûå ìåðû ïðåäîñòîðîæíîñòè, åçäèì è åçäèì íà îáñëåäîâàíèÿ è èññëåäîâàíèÿ.
Ïîñëåäíèé, øåñòîé ñåàíñ õ/ò ïðîø¸ë îòíîñèòåëüíî ìèðíî. Áûëè, êîíå÷íî è òîøíîòà è ðâîòà. È òåìïåðàòóðà ïîä âå÷åð. Òî ëè ìû ñòàëè ïðèâûêàòü ê ýòèì ïðîÿâëåíèÿì, òî ëè îíè áîëåå ñãëàæåííûå. Èç íîâîãî, ïîÿâèëàñü áîëåå ñèëüíàÿ ñëàáîñòü, êîòîðóþ ÿ ñâÿçûâàþ ñ íà÷àâøåéñÿ àíåìèåé. È ïîâûøåííàÿ ÷óâñòâèòåëüíîñòü íåðâíûõ îêîí÷àíèé. Êîæà êàê áóäòî âîñïàëèëàñü. Äîòðîíóòüñÿ íåëüçÿ. Íî òåðïèìî.
Ñóïðóãà äåðæèòñÿ ìîëîäöîì! Íî ãëàç äà ãëàç çà íåé íåîáõîäèì. Êàê òîëüêî ñòàíîâèòñÿ ëó÷øå, ïðåâðàùàåòñÿ â íåäîáðîñîâåñòíîãî ïàöèåíòà. Ïîñåìó, ðàñïîðÿäîê íàø ÿ çàïèñàë â òåëåôîí. Îí êàæäûå ïîë÷àñà/÷àñ ñåìàôîðèò íàì è ãîâîðèò, ÷òî ìû äîëæíû ñäåëàòü.
Æèòü ïî ðàñïèñàíèþ äëÿ ñóïðóãè êàòîðãà. Íî ïîáëàæåê ÿ åé íå äàþ. Èíîãäà è ïîðóãàòü ìîãó).
Ïî÷åìó-òî, ýòîò ïåðèîä äëÿ ìåíÿ áûë îñîáåííî òÿæ¸ëûì. Î÷åâèäíî è ìîé çàïàñ ïðî÷íîñòè íà÷àë èññÿêàòü. ß ñòàë ÷àñòî èñïûòûâàòü ïñèõîëîãè÷åñêèé äèñêîìôîðò. Ïåðèîäû íåóåìíîñòè è àãðåññèè, ñòàëè ñìåíÿòüñÿ óíûíèåì è àïàòèåé. Ìíå ïðîñòî íåîáõîäèìî áûëî ïîëó÷èòü õîðîøèå èçâåñòèÿ.
Ïëîõèõ ìûñëåé ÿ íå äîïóñêàþ è ãîíþ èõ â çàøåé! Íî áûâàåò. Áûâàåò ñàìè ëåçóò â ãîëîâó. À âäðóã íå ïîëó÷èòñÿ? À âäðóã ïðîèãðàþ? È ÷òî òîãäà?! ß çíàþ, ÷òî ýòî áóäåò âñåëåíñêèé êîíåö äëÿ ìåíÿ. Äëÿ ñåìüè. Ìíå, ê ñîæàëåíèþ ïðèõîäèëîñü âèäåòü, êàê ëîìàåò ìóæèêîâ òàêàÿ ñèòóàöèÿ. Íàñòîÿùèõ, ñòîÿùèõ ìóæ÷èí.
Ïðàâäà, äîëæåí îòìåòèòü, ÷òî áûë íåïîñðåäñòâåííûì ñâèäåòåëåì è îáðàòíîãî ïðîÿâëåíèÿ ìóæñêèõ êà÷åñòâ. Òàêèì íåçûáëåìûì ïðèìåðîì ëþáâè è ñàìîîòâåðæåííîñòè áûë è âñåãäà áóäåò ìîé, íûíå ïîêîéíûé îòåö. Ñîâñåì åù¸ ìàëåíüêèì, äåñÿòèëåòíèì ìàëü÷èêîì, ÿ âèäåë êàê â íåðàâíîé ñõâàòêå, ìîé ïàïà ïûòàëñÿ âûðâàòü èç ëàï êîâàðíîé áîëåçíè ñâîþ ëþáèìóþ æåíó è ìàòü ñâîèõ äåòåé. Ýòîò ïåðèîä æèçíè, îòïå÷àòàëñÿ â ìîåé ïàìÿòè íàâñåãäà. Íà ïðîòÿæåíèè äëèòåëüíîãî âðåìåíè, ìíå, åù¸ íå îêðåïøåìó ìîðàëüíî, ïðèõîäèëîñü áîðîòüñÿ ñ ÷óâñòâîì ãîðå÷è è áåçûñõîäíîñòè. Îò îñîçíàíèÿ òîãî, ÷òî ìû òåðÿåì ñàìîãî äîðîãîãî è ëþáèìîãî ÷åëîâåêà, à ñäåëàòü íè÷åãî íå ìîæåì.
È ÿ âñþ æèçíü íàäåÿëñÿ, ÷òî ñ ìåíÿ äîñòàòî÷íî! ß ñâîþ íîðìó îò æèçíè ïîëó÷èë. È ýòè ÷óâñòâà áîëüøå íå âåðíóòñÿ íèêîãäà. Íî…
Ïðèøëîñü ïîìîòàòüñÿ â ýòîì ìåñÿöå. Ïåðâîãî ÷èñëà íóæíî áûëî ïîëó÷èòü êâîòó íà ÌÐÒ è çàïèñàòüñÿ íà ñàìó ïðîöåäóðó. Ñóïðóãó ðåøèë ëèøíèé ðàç íå òîðìîøèòü. Îñòàâèë äîìà. À ñàì, íè ñâåò íè çàðÿ, ïîì÷àëñÿ â Áàëàøèõó. Ïðèåõàë ê îòêðûòèþ. Îêàçàëñÿ ïåðâûì. Âûäàëè íàïðàâëåíèå íà êâîòó. Ïîáåæàë â îòäåëåíèå íà çàïèñü. Âûäàëè íà äåñÿòîå àïðåëÿ. Ïîëó÷èëàñü íåáîëüøàÿ íåñòûêîâêà. Ðåçóëüòàòû ÏÝÒ ÊÒ íàì âûäàäóò äåâÿòîãî. È íà ïðè¸ì ìû çàïèñàëèñü íà ýòó äàòó. Ïåðåçàïèñàòüñÿ íå ïîëó÷èëîñü. Ðåøèëè îñòàâèòü âñ¸ êàê åñòü è äåéñòâîâàòü ïî îáñòîÿòåëüñòâàì.
Íó à òåì âðåìåíåì ïðèøëî âðåìÿ åõàòü íàì íà îáñëåäîâàíèå. ÏÝÒ ÊÒ. Â ýòîò ðàç, îíî ïðîâîäèëîñü ïî íîâîìó.
Ïðåäâàðèòåëüíî, íàñ èçâåñòèëè, ÷òî íóæåí áóäåò àíàëèç íà êðåàòèíèí. Çàòåì ââåëè äîçó íîâîãî êîíòðàñòíîãî ïðåïàðàòà.  ñàìîé êàìåðå, æóòêèé õîëîä, ïî ñëîâàì ñóïðóãè. Ïîæàëåëà, ÷òî ñíÿëà øàïêó.  îñòàëüíîì, âñ¸ êàê îáû÷íî.
È ïîòÿíóëèñü äíè îæèäàíèÿ. Ïðàâäà, ýòî îæèäàíèå íå áûëî ïàññèâíûì. Ñíà÷àëà ÿ ñìîòàëñÿ ê ó÷àñòêîâîìó òåðàïåâòó äëÿ ïðîäëåíèÿ áîëüíè÷íîãî. Çàòåì, øåñòîãî àïðåëÿ ïðèåõàë ê ó÷àñòêîâîìó îíêîëîãó. Ìû äàâíî ó íåãî íå áûëè. À ó ìåíÿ ê íåìó äâà âîïðîñà.
Ïåðâûé, îòâåò íà êîòîðûé ÿ îñîáî è íå ðàññ÷èòûâàë ïîëó÷èòü — ÷òî íàì äåëàòü ñ íà÷àâøåéñÿ àíåìèåé. Ñîîòâåòñòâåííî, äëÿ ýòîãî, ïîêàçàë åìó ñðàâíèòåëüíûå àíàëèçû. Íî ó ìåíÿ òàêîå îùóùåíèå, ÷òî îí ðàáîòàåò ïî ïðèíöèïó: ñìîòðþ â êíèãó, âèæó ôèãó. Òîëêîâîãî íè÷åãî íå ñêàçàë. Äà è ëàäíî. Áåç íåãî ðàçáåðåìñÿ.
È âòîðîé âîïðîñ ïî èíâàëèäíîñòè. Òóò òîæå õîòåë îòìàçàòüñÿ. ×òî-òî íà÷àë áëåÿòü ïðî êàðàíòèí, çàî÷íûé ïðè¸ì äîêóìåíòîâ. È ìåæäó äåëîì ñïðîñèë, ñêîëüêî ìû óæå íà áîëüíè÷íîì. ß ñêàçàë, ÷òî ñ îêòÿáðÿ 2019. Îí ïðÿì íà ìåñòå ïîäñêî÷èë. Êàê òàê!? Ýòî áåñïðåöåäåíòíûé ñëó÷àé. È ïðîñÿùèì òîíîì íà÷àë óãîâàðèâàòü ìåäñåñòðó âûïèñàòü íàì íàïðàâëåíèå íà ìåäêîìèññèþ. ß òàê ïîíèìàþ, åñëè áû íå ýòîò ôàêò, ïðèøëîñü áû ìíå ïîáåãàòü ê íèì çà êàæäîé áóìàæêîé.
Íå îòêëàäûâàÿ â äîëãèé ÿùèê, íà ñëåäóþùèé äåíü, ñóïðóãó âçÿë ñ ñîáîé, íà âñÿêèé ñëó÷àé, è ïîåõàëè â íàøó ïîñåëêîâóþ ïîëèêëèíèêó.
Çäàíèå, âðåì¸í ×àïàåâà. ×òî âíóòðè, ÷òî ñíàðóæè. Îñíàùåíèå ñîîòâåòñòâóþùåå.
Íî… Çäåñü òîæå ðàáîòàþò âðà÷è. Ó íèõ òîæå áîëüøèå íàãðóçêè. Ìàëåíüêèå âîçìîæíîñòè, è òàêèå æå çàðïëàòû. Íî îíè ëþäè. Íåçà÷åðñòâåâøèå è íåðàâíîäóøíûå. Ïîòîìó ÷òî ëå÷àò, â îñíîâíîì, äîáðûì ñëîâîì. Áîëüøå íå÷åì. Çàìå÷ó, ýòî Ìîñêîâñêàÿ îáëàñòü!
Ñóïðóãó ÿ îñòàâèë â ìàøèíå.  ïîëèêëèíèêå ìåíÿ óæå çíàþò. Çíàþò è î íàøåé ïðîáëåìå. È ïîíèìàþò å¸. Ïîýòîìó, çà ïîë÷àñà, ÿ ïîëó÷èë ïîäïèñè âñåõ âðà÷åé ñ ïîæåëàíèÿìè ñêîðåéøåãî âûçäîðîâëåíèÿ. Ïðàâäà íåáîëüøàÿ ëîæå÷êà ä¸ãòÿ, â ëèöå îôòàëüìîëîãà, áûëà. Òî ìû íå ïî çàïèñè, òî êàðàíòèí, òî îíà çàíÿòà. Íî ïîíÿâ, ÷òî íå îòâåðòèòñÿ, âñ¸ ÷òî íóæíî ñäåëàëà è ïîäïèñàëà.
È âîò îí. Äîëãîæäàííûé êîíòðîëüíûé äåíü. Íàäî ëè ãîâîðèòü, ÷òî ÿ äîëãî íå ìîã óñíóòü íàêàíóíå, à çàòåì ïðîñíóëñÿ ÷óòü ñâåò? Åñòåñòâåííî, òîëüêî çàáðåçæèë ðàññâåò, à ìû óæå â ïóòè. Â äîðîãå, ïðîâåë áåñåäó ñ ñóïðóãîé. Êàêîâû áû íè áûëè ðåçóëüòàòû, îíè íå ïîâëèÿþò íà íàøó òàêòèêó è ñòðàòåãèþ. Ïðè ëþáîì ðàñêëàäå, ìû ïðîäîëæàåì íàøó ïîâñåäíåâíóþ ðàáîòó ïî èñöåëåíèþ ïî âñåì ôðîíòàì. È ðàññòðàèâàòüñÿ è îïóñêàòü ðóêè íå ñîáèðàåìñÿ. È êàê-òî, ïîñëå òàêîé áåñåäû, ó íàñ íà äóøå ñòàëî ñïîêîéíî è ìèðíî.
Ïðèåõàëè ïîðàíüøå. Íàöåïèëè ìàñêè è ïîøëè çà ðåçóëüòàòîì. Ïðèøëîñü íåìíîãî ïîäîæäàòü.
Âñêðûâàþ êîíâåðò. È âîò îíà, ìèíóòà ìàëåíüêîãî è òèõîãî òðèóìôà. È çâó÷èò îíà òàê: â êîðíå ïðàâîãî ë¸ãêîãî, î÷àãîâ íå âûÿâëåíî. Ïî ïëåâðå, î÷àãè íå âèçóàëèçèðóþòñÿ, ïëåâðàëüíûé âûïîò íå íàêàïëèâàåòñÿ, ïî ïåðèôåðèè ïðàâîãî ë¸ãêîãî íàáëþäàåòñÿ óïëîòíåíèå, âíóòðèãðóäíûå ëèìôîóçëû äî 10 ìì ñ àêòèâíîñòüþ 2,1 (ðàíåå 3,6). È òîëüêî ñîõðàíèëñÿ î÷àã â ðåáðå (ïî-ïðåæíåìó íåïîíÿòíîãî ïðîèñõîæäåíèÿ) è î÷àã â ïîçâîíêå èçìåíèë ñâîþ ñòðóêòóðó íà áëàñòè÷åñêóþ.
Òîæå ñòðàííî, ò.ê.ðàíåå åãî ñòðóêòóðó íèêàê íå îáîçíà÷àëè. È îïÿòü æå, ìû èñõîäèì èç õóäøåãî, ò.å. íàøåãî çàêëþ÷åíèÿ, íî èìååì òàêæå ââèäó çàêëþ÷åíèå Èçðàèëÿ è îñòåîñöèíòèãðàôèè. Íîâûõ î÷àãîâ, òàêæå íå âûÿâëåíî!
 îáùåì, åñëè èñõîäèòü èç õóäøåãî, âñ¸ ðàâíî, äèíàìèêà ïî ìîåé îöåíêå, âûøå âñÿêèõ îæèäàíèé. Ñóïðóãà ðàñïëàêàëàñü. Ïðîðâàëî. Îíà è òàê äåðæàëàñü ìóæåñòâåííî è áåçóêîðèçíåííî. ß ïîáëàãîäàðèë å¸ è Áîãà! Ìíå ýòà ïîáåäà òîæå äàëàñü íå ëåãêî. Íî îíî òîãî ñòîèëî!
Ñíÿâ ïàðó êîïèé ñ çàêëþ÷åíèÿ, ìû íàïðàâèëèñü íà ïðè¸ì. ×óäà íå ïðîèçîøëî. Ìû æäàëè ñâîåé î÷åðåäè. Âñ¸ áûëî ìèðíî, ñïîêîéíî.  ñâÿçè ñ êàðàíòèíîì, ëþäåé çàïóñêàþò ñòðîãî ïî çàïèñè ê óêàçàííîìó âðåìåíè. Íèêàêîãî ñòîëïîòâîðåíèÿ. Íî âîò, ïîÿâèëàñü ïàðî÷êà, îñâåäîìëåííàÿ ëó÷øå âñåõ, è çíàþùàÿ, ÷òî èìåííî äëÿ íèõ, èìåííî ñåãîäíÿ, äåíü îòêðûòûõ äâåðåé â ëþáîé êàáèíåò ýòîãî çàâåäåíèÿ. Áîéêàÿ äåâèöà îáîçâàëà âñåõ è êàæäîãî, êàæäîìó çàêðûëà ðîò, ïîêà íå âûøëà ìåäñåñòðà è íå óãîìîíèëà å¸, îáúÿñíèâ ïðàâèëà ïðè¸ìà. À ìû óæå íå ïðèíèìàåì ó÷àñòèÿ â ýòèõ ðàçáîðêàõ. Ñèäèì è òèõîíüêî ïîñìåèâàåìñÿ. Âîò êàê æå âñ¸ ïðåäñêàçóåìî! Íà÷èíàþ ïîíèìàòü, ÷òî ýòî çàêîíîìåðíîñòü. Âñåãäà, âåçäå è â ëþáóþ ìèíóòó áóäóò ïîÿâëÿòüñÿ òàêèå äåÿòåëè.
Íà ïðè¸ìå, âðà÷ äðóãîé. Ïîýòîìó, ìåäñåñòðà áëàãîñòíàÿ è äîáðàÿ. Íå â ïðèìåð ïðîøëîìó ðàçó.
Íî ïðèíèìàòü íàñ íå ñòàëè, ââèäó òîãî, ÷òî çàâòðà íàì ïðåäñòîÿëî ïðîéòè ÌÐÒ ãîëîâíîãî ìîçãà. ß ñáåãàë â äðóãîé êîðïóñ, âûÿñíèë, ñìîãóò ëè íàì ñðàçó âûäàòü ðåçóëüòàòû ÌÐÒ íà ðóêè. Ñêàçàëè: «Åñëè î÷åíü íàäî — ñäåëàåì». Ïîáåæàë îáðàòíî, ÷òîáû íàñ çàïèñàëè íà ïðè¸ì.
Óòðîì ñëåäóþùåãî äíÿ, ìû ñíîâà íà ìåñòå. Íàäî ñêàçàòü, ÷òî íàïðàâëåíèå íà ÌÐÒ ìû âûïðîñèëè äëÿ ñàìîóñïîêîåíèÿ. Íèêàêèõ ñèìïòîìîâ íåò. Ïðîñòî åñòü íàñòîðàæèâàþùàÿ ñòàòèñòèêà.
 óêàçàííîå âðåìÿ, ìû ïðîøëè ýòó ïðîöåäóðó. Ñóïðóãà âûøëà ñëåãêà îáåñêóðàæåííàÿ. Ãîâîðèò, êàê áóäòî âíóòðè êîëîêîëà ïîáûâàëà. À ÷åðåç ïîë÷àñà, íàì âûíåñëè ðåçóëüòàò. Ïàòîëîãèè íå âûÿâëåíî. Âîò è îòëè÷íî!  çàïàñå áûëî ïàðà ÷àñîâ. Òàê ÷òî ñâîçèë ñóïðóãó ïî ìàãàçèíàì, êîòîðûå ðàáîòàëè. Ïîïîëíèëè çàïàñû ðûáû.
 ýòî âðåìÿ ïðèøëî ñîîáùåíèå îò äî÷åðè. Ñîîáùàåò, ÷òî â èíêóáàòîðå íà÷àëè ïîÿâëÿòüñÿ íà ñâåò öûïëÿòà-áðîéëåû è èíäþøàòà. Ðåøèë â ýòîì ãîäó ïîïðîáîâàòü âûðàñòèòü èíäþøàò. À áðîéëåðîâ â ïðîøëîì ãîäó íåìíîæêî âûðàñòèë. Ïîíðàâèëîñü. Îñîáåííî ñàì ïðîöåññ. ß ëþáëþ êîíòðàñòû.  òî âðåìÿ, ÿ áûë îôèñíûì ñîòðóäíèêîì. Ìîæíî ñêàçàòü, â êîñòþìå è ãàëñòóêå. Ýòî äí¸ì. À âå÷åðîì, â ñàïîãàõ è ðàáî÷åé îäåæäå, ïðåîáðàæàëñÿ â äåðåâåíñêîãî õîçÿèíà. Ýòî áûëî ïðèêîëüíî.
Íó à ñåé÷àñ, äî÷åðè ïðèøëîñü ïðèíèìàòü ðîäû áåç íàñ.
Ê íàçíà÷åííîìó âðåìåíè ïîäîøëè ê êàáèíåòó. Ëþäåé íåò. Çàøëè. Ñòóëüÿ ñòîÿò äàëåêî îò ñòîëà. ×òîáû áûëî ñëûøíî, ïðèõîäèòñÿ ãîâîðèòü ãðîìêî. Ðàññòîÿíèå, ìàñêè çàãëóøàþò çâóêè.
Âðà÷ ïîñìîòðåë ðåçóëüòàòû. ×òî-òî ïîìóðëûêàë ñåáå ïîä íîñ. Çàòåì ñïðîñèë, ÷òî íàì ãîâîðèë íàø ëå÷àùèé âðà÷. ß îáúÿñíèë, ÷òî îí õîòåë áû, ÷òîáû ìû åãî íàøëè. Íî êàðàíòèí. Ê íåìó íå ïîïàäåøü.
Òîãäà îí ñâÿçàëñÿ ñ íèì, ñêàçàë ÷òî íà ôîíå ëå÷åíèÿ, ïîÿâèëàñü õîðîøàÿ äèíàìèêà. Íà äðóãîì êîíöå íàçíà÷èëè äàòó ãîñïèòàëèçàöèè.
Ïðèçíàòüñÿ, ÿ îïàñàëñÿ, ÷òî íàñ îòïðàâÿò ïîä íàáëþäåíèå íà íåñêîëüêî ìåñÿöåâ. Íî ðåøåíî, ïîêà åñòü ýôôåêò, ïðîäîëæèòü äóøèòü áîëåçíü, à çà îäíî è îðãàíèçì. Íè÷åãî íå ïîäåëàåøü.
Âðà÷ íà÷àë íàñ âûïðîâàæèâàòü âîñâîÿñè. Íî ÿ ïîïðîñèë, ÷òîáû îí õîòÿ áû ïðîêîììåíòèðîâàë ðåçóëüòàòû (÷òî çà ëþäè, áëèí!!! Íè ñëîâà íè ïîëñëîâà). Ñêàçàë, âñ¸ õîðîøî. Ïðîäîëæàåì. Èñ÷åðïûâàþùàÿ èíôîðìàöèÿ.
 î÷åðåäíîé ðàç ïîâòîðþñü, íå ïîíèìàþ ýòîé äóðàöêîé ñèñòåìû. Ïðè¸ì âåä¸ò âðà÷, íè÷åãî íå çíàþùèé î íàøåé èñòîðèè áîëåçíè. Ïîýòîìó, è ïðèåì îí âåä¸ò ñîîòâåòñòâóþùå.
Ýòó ñõåìó, ìíå ïðèøëîñü ïîÿñíÿòü íàøåìó êîíñóëüòàíòó â Èçðàèëå. Òàì âîîáùå íåâäîìåê, êàê òàêîå âîçìîæíî. Íî… Òàêîâû ðåàëèè.
 îáùåì, òàêèå ó íàñ ðåçóëüòàòû íàøåãî óïîðñòâà, ìîëèòâ, èñòÿçàíèé. Î÷åíü íàäååìñÿ, çàêðåïèòü ýôôåêò. Áóäåì ðàáîòàòü íàä ýòèì.
Âñåì ñïàñèáî çà âíèìàíèå, ó÷àñòèå è ïåðåæèâàíèÿ.
Êðåïêîãî çäîðîâüÿ è áëàãîïîëó÷èÿ.
À ìû, 14-ãî àïðåëÿ ãîñïèòàëèçèðóåìñÿ è ïðèñòóïàåì ê ñëåäóþùåìó ýòàïó íàøåé âîéíû.
Источник
