Шипига код мкб 10

Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Подошвенная бородавка.
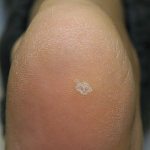
Подошвенная бородавка
Описание
Подошвенная бородавка. Твердое и плоское образование на коже стопы, несколько возвышающееся над ее уровнем и покрытое слоем ороговевшего эпителия. Основной метод диагностики подошвенной бородавки — дерматоскопия. Расположение бородавки на подошве приводит к ее постоянному травмированию и возникновению болезненности во время ходьбы. По этой причине подошвенная бородавка часто требует лечения, хотя и может пройти самостоятельно. К методам удаления относятся криотерапия, электрокоагуляция, удаление радиоволновым аппаратом или лазером.
Дополнительные факты
Подошвенная бородавка относится к доброкачественным новообразованиям кожи и составляет примерно 34% от всех бородавок. Диагностированием и лечением бородавок занимается дерматология. Применение народных методов избавления от бородавок и самолечение крайне нежелательно. Подошвенная бородавка имеет глубоко уходящий в кожу корень и его неполное удаление приведет к новому росту бородавки, а излишнее повреждение окружающих тканей — к появлению бородавок на других участках тела.
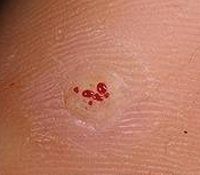
Подошвенная бородавка
Причины
Папилломы, кондиломы и все виды бородавок (обыкновенные, плоские, нитевидные, подошвенные) имеют одинаковую природу — заражение организма вирусом папилломы (ВПЧ). Вирус распространяется среди людей через инфицированные клетки кожи (контактным путем). Наиболее благоприятной для него является влажная и теплая среда. Поэтому заражение ВПЧ часто происходит в бассейнах, саунах, банях и спортивных залах. При достаточно сильной работе иммунитета ВПЧ в организме человека пребывает в латентном состоянии и не дает клинических проявлений. Сбой в иммунной системе приводит к активации вируса и появлению на коже вышеуказанных образований.
Развитию подошвенной бородавки может способствовать избыточная потливость (гипергидроз) или сухость кожи стоп; неудобная обувь, вызывающая сдавление или трение кожи стопы; различные деформации стопы (плоскостопие, деформирующий остеоартроз, артриты мелких суставов стопы); заболевания, приводящие к нарушению трофики тканей стопы (сахарный диабет, варикоз нижних конечностей, атеросклероз и тд ), повреждения кожи стопы.
Симптомы
Подошвенная бородавка представляет собой твердое четко отграниченное уплотнение на подошве. Чаще всего она имеет овальную или округлую форму и размер около 1-2 тд Образование на 1-3 мм выступает над общим уровнем кожного покрова. Цвет кожи в области подошвенной бородавки обычно не изменен, но может быть светло-коричневым или розовым.
Поверхность бородавки в начале ее образования гладкая. Со временем она покрывается наслоениями ороговевшего эпидермиса, становится шероховатой и приобретает серо-желтый оттенок. Иногда в центре подошвенной бородавки отмечается кратероподобное углубление. Черно-коричневые точки, которые нередко можно увидеть на поверхности бородавки, обусловлены тромбированием поверхностных капилляров.
Как правило, подошвенная бородавка носит единичный характер. Появление дочерних бородавок свидетельствует о высокой активности вируса. Множественные бородавки придают мозаичный рисунок пораженному участку подошвы, за что и были названы «мозаичными бородавками».
Может наблюдаться самостоятельное исчезновение подошвенной бородавки. В таком случае на коже стопы не остается никакого следа. Но чаще, из-за постоянного травмирования, саморазрешение бородавки не происходит. Не болезненная сама по себе, она начинает причинять пациенту значительный дискомфорт и даже резкую боль, связанную с трением и давлением бородавки о подошву обуви.
Потливость.
Диагностика
По своему внешнему виду подошвенная бородавка часто напоминает мозоль или участок кожного гиперкератоза. Отличить ее от этих образований может только профессиональный дерматолог. Для этого проводится дерматоскопия. Чтобы лучше исследовать образование врач предварительно производит соскабливание верхних слоев ороговевшего эпителия. Отсутствие кожного рисунка на поверхности образования и выявление характерного симптома «тромбированных капилляров» говорят в пользу подошвенной бородавки. Положительные результаты ПЦР-диагностики на ВПЧ подтверждают инфицированность пациента.
Для определения глубины прорастания подошвенной бородавки пациенту назначается УЗИ кожного образования. При подозрении на злокачественный характер образования проводится консультация дерматоонколога. При выявлении деформаций и заболеваний стопы необходима консультация подолога.
Подошвенную бородавку дифференцируют с кератодермией подошв и ладоней при синдроме Райтера. Меньшие размеры образования, не коническая, а плоская форма, симптом «тромбированных капилляров» и отсутствие воспалительных изменений вокруг ороговевших наслоений позволяют отличить подошвенную бородавку от кератодермии. Ладонно-подошвенные сифилоиды имеют некоторое сходство с подошвенной бородавкой. От последней их отличают множественный характер, безболезненность и характерное расположение в виде колец или дуг, положительный RPR-тест на сифилис.
Лечение
Удаление подошвенной бородавки осложнено ее более глубоким, по сравнению с другими видами бородавок, прорастанием в дерму. По этой причине электрокоагуляция, например, не всегда подходит для избавления от бородавки. Ее применение возможно только в случае неглубокого расположения подошвенной бородавки и часто осложняется образованием рубца.
Хорошие результаты дает криодеструкция бородавки. Ее результат зависит от опытности врача, так как слишком глубокое воздействие может привести к заживлению ранки с образованием рубца, а слишком поверхностное — к рецидиву бородавки. После обработки жидким азотом на месте бородавки остается волдырь, который нельзя травмировать до момента его заживления (около 7 дней). Удаление лазером дает лучший косметический результат и позволяет регулировать глубину воздействия наиболее оптимальным образом. Удаление бородавок лазером производится быстро и безболезненно, а заживление занимает несколько дней.
Для удаления подошвенной бородавки может быть применен также радиоволновой метод, при котором бородавка вырезается радионожем. Одновременно происходит прижигание сосудов, что предупреждает кровотечение и попадание вируса из бородавки в кровь. Хирургическое иссечение подходит для подошвенных бородавок большого размера. Оно проводится обычным скальпелем под местным обезболиванием и может осложниться образованием рубца.
Профилактика
Первичная профилактика появления подошвенной бородавки состоит в предупреждении инфицирования ВПЧ. Особое внимание при этом следует уделить обязательному ношению индивидуальной обуви в общественных душевых, бассейнах и банях. Немаловажное значение, особенно для людей с заболеваниями стоп, имеет правильный уход за кожей стопы: регулярный педикюр, пилинг стоп и их обработка размягчающими средствами.
Пациентам с деформацией стоп необходимо пользоваться ортопедическими стельками, ортезами, разгрузочными корректорами. При повышенной потливости ступней важно подбирать обувь из натуральных материалов и использовать подсушивающие средства. При сухости и трещинах на коже подошв необходимы питательные и увлажняющие кремы, лечебные ванночки для ног.
Вторичная профилактика подошвенной бородавки заключается в назначении пациенту наряду с удалением бородавки противовирусных препаратов и иммунокорректоров.
Основные медуслуги по стандартам лечения | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Вирусные инфекции проявляются по-разному: это и лихорадка, и сыпь, и расстройства стула. Самыми известными заболеваниями, которые вызывают вирусы, являются грипп, ангина, гепатит, энцефалит, и традиционно «детские» болезни (корь, краснуха, свинка).
Как ни странно, бородавки, или папилломы, тоже относятся к вирусным инфекциям, а именно: к группе вирусов, поражающих кожу и слизистые оболочки.

Что представляет собой этот код: определение и общие сведения
МКБ-10 — это Международная классификация болезней, без которой трудно себе представить деятельность медицинских работников. По сути, это перечень заболеваний с описанием статистики выживаемости и смертности, симптоматики и лечения. Благодаря этому документу, врач без труда получает доступ к нужным данным.
Поскольку в мире все меняется, одни болезни исчезают, другие обнаруживаются, МКБ периодически нуждается в коррекции. Документ пересматривают раз в десять лет под руководством Всемирной организации здравоохранения.
В настоящее время действующей классификацией является МКБ-10, а цифра 10 означает, что она пересмотрена в десятый раз. Также ученые занимаются модификацией и упрощением уже существующего документа, и если все пойдет по плану, уже в 2022 году в силу вступит МКБ-11.
Можно ли заразиться вирусной подошвенной бородавкой?
Сама по себе бородавка не может быть передана. Невозможно, чтобы больной человек задел бородавкой здорового, и у него в этом месте тоже образовалось новообразование.
СПРАВКА! Бородавка, с точки зрения науки, не являются заболеванием, а представляют собой симптом.
Образование нароста связано с активностью вируса папилломы человека (ВПЧ). Он присутствует в организме почти 80% взрослого населения и может передаваться половым и бытовым путем, а также от матери к ребенку.

Но даже в случае передачи вируса от носителя к здоровому человеку нельзя утверждать, что у последнего точно появится бородавка. У 90% людей иммунитет справляется с возбудителем за 6-24 месяца.
Оставшиеся 10% могут всю жизнь прожить с вирусом, даже не узнав о его присутствии. Однако не исключено, что в результате сильного снижения иммунитета или неправильного образа жизни появится папиллома.
Типы ВПЧ по этому коду и их особенности
В МКБ-10 проявления вируса находятся в разных разделах. К примеру, под кодом В07 скрываются вирусные бородавки, а именно: их разновидность — бородавка простая.
В разделе А63.0 описаны аногенитальные (венерические) бородавки. Код D41.4 принадлежит папилломе мочевого пузыря, D26.0 — папилломе шейки матки, D14.1 — папилломе гортани.
Далее, классификация основана на локализации нароста и включает коды с D23.0 по D23.9 (наросты губ, век, ушей и слуховых проходов, лица, области головы и шеи и пр.).

Новообразования с высоким риском перерождения в рак объединяются в группу В97.7.
Что же касается особенностей, это, в первую очередь, степень онкогенности. Встречаются штаммы вирусов, которые совершенно безопасны, имеют низкую или среднюю вероятность перерождения в рак или очень опасные штаммы.
По внешнему виду и месту локализации выделяют:
- Подошвенные папилломы, которые появляются только на подошвах и ладонях. Они имеют неровную пористую поверхность, не сильно возвышаются над кожей, но глубоко уходят в глубокие слои эпидермиса. Подошвенные папилломы имеют четкую границу, которая имеет розовый или бледно-красный цвет, грубую поверхность с отчетливым кожным рисунком.
- Обыкновенные папилломы (бородавки) встречаются чаще всего. Они часто поражают пальцы рук, ладони, подошвы или стопы, на ощупь и внешне напоминают небольшой сосочек телесного цвета.
- Нитевидные папилломы образуются в местах, где кожа особо тонкая. Они имеют продолговатую форму и длину до 5 мм, но при отсутствии лечения начинают расти. Верхняя часть папилломы может быть желтой или розовой.
- Плоские папилломы, вообще очень трудно обнаружить, поскольку они практически не прощупываются. Это небольшое пятнышко, похожее на комариный укус, но, если присмотреться, можно увидеть пористую структуру. Оттенок их чаще желтый, а размер не превышает несколько миллиметров.
- Остроконечные кондиломы образуются только на слизистых, преимущественно в области гениталий и заднего прохода. Часто они имеют цвет, близкий к телесному, склонны к быстрому росту и множественному распространению.
- Папилломы Левандовского-Лютца чаще всего возникают на стопах или ладонях, имеют неровные края, коричневый или красный оттенок. Встречаются редко, но очень опасны.
- Ювенильные папилломы диагностируются в основном у детей, рожденных от зараженной матери. Их место локализации — область гортани. Они мягкие, светло-розовые, могут вызывать проблемы с дыханием, речью и глотанием.

Этиология и патогенез заболевания
Вирус попадает в организм человека преимущественно во время незащищенного полового контакта (вагинального, орального, анального), в общественном месте (баня, сауна, бассейн, кабинет косметолога) через микротрещины на коже или через мать к ребенку.
Возбудитель существует в эпителиальных клетках, и иммунитет ведет борьбу с ним. Если защитные силы человека крепки, происходит самоизлечение. В иных случаях появляются папилломы, которые могут спровоцировать следующие факторы:
- ослабление иммунитета на фоне вирусных и инфекционных заболеваний;
- нарушение или отсутствие личной гигиены;
- беспорядочные половые связи;
- неправильное питание;
- вредные привычки (алкоголь, наркотики, курение);
- подверженность стрессам;
- гормональные сбои.
Алгоритм развития заболевания таков: сначала вирус попадает в организм здорового человека, и мобилизуется иммунитет. Он долго ведет борьбу против него, после чего либо полностью «устраняет» вредителя, либо резко ослабевает под влиянием каких-либо факторов (оперативное вмешательство, сильное переохлаждение, беременность).

Пока иммунитет не работает, вирус начинает активно поражать ДНК эпителиальных клеток, превращая их в атипичные. Измененные клетки растут и делятся, в результате чего над кожей или слизистой образуются скопление тех самых клеток — папилломы, бородавки или кондиломы.
Как выглядит шипица?
Шипица — это бородавчатое образование на подошве, между пальцами ног или на них, на пятках, возле ногтей, реже — на ладонях и пальцах рук. Нарост, в отличие от мозоли, доставляет сильный дискомфорт и боль при ходьбе, по этому его присутствие часто невозможно терпеть.
СПРАВКА! Шипицы образуются в местах, где очень грубая кожа.
Наросты имеют небольшой размер и желтый оттенок, выступают над поверхностью кожи и достаточно быстро растут. По структуре шипица похожа на уплотнение диаметром 2–3 см с отверстием в центре. Зачастую одно новообразование влечет за собой появление других: тогда говорят о множественном очаге.
Места локализации
Все новообразования, связанные с папилломавирусом, могут появляться на любом участке тела. Исключению не подвергаются даже глазные веки, пальцы, подошвы и внутренние органы.
СПРАВКА! Остроконечные кондиломы поражают только слизистую половых органов или ротовой полости.
Разные штаммы вирусов и, соответственно, типы папилломы, любят разные участки тела: нитевидные, к примеру, предпочитают места с тонкой кожей (подмышки, веки), плоские и подошвенные папилломы — грубую кожу (подошвы, ладони).

Если говорить о частоте встречаемости, лидерство принадлежит области половых органов и заднего прохода. Также папилломы часто обнаруживаются на лице (лоб, подбородок, веки, носогубная складка), шее, в зоне подмышек.
Симптомы и признаки инфицирования
К сожалению, или к счастью, с момента заражения вирус никак себя не выдает. Скрытый период может продолжаться недели, месяцы, годы и даже десятилетия: все зависит от состояния иммунитета.
Появление папилломы может протекать по-разному: одни люди замечают новообразование, когда оно уже достигло внушительных размеров и может прощупываться пальцем или даже мешать (например, во время секса, бритья, нанесения косметики).
У других людей рост папилломы сопровождается некоторыми признаками и симптомами:
- зуд;
- жжение;
- раздражение и шелушение кожи;
- покраснение кожного участка.
Симптомы папилломавируса могут отличаться и в зависимости от места локализации. Анальным бородавкам могут сопутствовать боль при дефекации, выделения с неприятным запахом, кровь в кале. При папилломах во рту иногда присутствует дискомфорт при глотании, разжевывании пищи или глотании.
При росте остроконечных папилломы в области гениталий (в том числе, под крайней плотью и во влагалище) беспокоят неприятные ощущения во время секса.

Диагностика недуга: какие анализы необходимы?
Если человек заметил у себя новообразование, его нужно лечить. Но перед тем, как назначить терапию, врач обязательно произведет ряд диагностических процедур, чтобы быть уверенным, что речь идет о ВПЧ.
К ним относят:
- визуальный осмотр;
- общий и биохимический анализ крови;
- ПЦР;
- ПАП-тест;
- метод гибридного захвата;
- ИФА-анализ.
СПРАВКА! В большинстве случаев требуется дерматоскопия, чтобы определить степень онкогенности вируса.
Визуальный осмотр используется, но на его основе нельзя поставить точный диагноз: ВПЧ нужно отличить от лишая, туберкулеза, родинки. Анализ крови необходим, чтобы обнаружить в ней антитела к вирусу, повышенный уровень лейкоцитов и другие особенности.
Метод гибридного захвата, или дайджин-тест, подходит только для диагностики женщин.
ПАП-тест применяется в гинекологии для обследования на предмет атипии, дисплазии и наличия злокачественных клеток. В настоящее время метод считается устаревшим, по этому его заменил более современный — ПЦР.
ПЦР — полимеразная цепная реакция — единственный метод, который может определить присутствие вируса в клетках до того, как появилось новообразование. При этом в крови или другом биоматериале можно обнаружить участки ДНК вирусов, их количество, тип, вероятность перерождения в рак и установить сроки заражения.

Методика лечения
Лечение новообразований вирусного характера всегда комплексное и, как правило, долговременное. Почти всегда врач рекомендует сначала удалить нарост хирургическим путем или более современным методом (криодеструкция, лазерное удаление, электрокоагуляция), после чего назначить противовирусные препараты и иммуномодуляторы.
Консервативная терапия при помощи аптечных и народных средств не всегда оказывается эффективной.
Немедикаментозное
Немедикаментозное лечение — самый быстрый и эффективный способ избавиться от наростов с низкой вероятностью рецидива. В большинстве случаев лекарственная терапия не может полностью справиться с вирусом и привести к избавлению от папилломы.
Хирургическое удаление
Если папиллома имеет четкую границу и большой размер, целесообразным будет хирургическое удаление нароста. При этом используется местная анестезия. В операционном кабинете врач делает надрез, извлекает содержимое получившейся кожной «лунки», включая некоторое количество здоровых клеток, и накладывает швы.
К недостаткам метода относится болезненность, необходимость ухаживать за свежей раной (обрабатывать антисептиком), длительный реабилитационный период и образование шва или рубца. Однако при хирургическом удалении ткани папилломы можно использовать для биопсии.

Народные средства
Многие люди даже в XXI веке остаются сторонниками нетрадиционной медицины, считая, что ничто не может справиться с болезнями лучше, чем целебные травы и фитосборы.
Основной способ устранения папилломы народными средствами — прижигания. Для этого используют йод, сок чеснока, чистотела, алоэ, яблочный уксус, свежий картофельный сок, эфирные масла и многое другое.
Человек, являющийся поклонником рецептов народной медицины, обмакивает в выбранном средстве ватку или марлю и прикладывает к пораженной области. Таким образом, со временем папиллома засыхает и отваливается, но и это не факт.
Лечение народными средствами занимает много времени, поражает соседние здоровые участки кожи и делает невозможным исследование образца тканей для определения риска ракового заболевания.

Медикаментозное
Медикаментозное лечение часто оказывается неэффективным, когда папиллома уже давно образовалась. Как правило, терапия аптечными средствами необходима либо на раннем этапе заболевания, либо после хирургического удаления, либо в том случае, когда хирургически бородавку удалить нельзя.
Иммуномодулирующие препараты
Иммуномодуляторы — это препараты, которые способствуют укреплению иммунитета. При ВПЧ могут быть назначены таблетки, мази и гели. Как правило, средства для местной терапии эффективны только на начальных стадиях папилломавирусной болезни.
Иммуномодуляторы бывают растительными и содержащими интерферон. К последним относят популярный и эффективный Виферон, Интерферон, Изопринозин, Генферон. Из растительных препаратов могут быть назначены капли Деринат, Дермесил или таблетки на основе эхинацеи.
При приеме иммуномодулирующих препаратов обязательно нужно дополнить терапию и противовирусными средствами.
Противовирусные препараты
Среди таблеток хорошо себя зарекомендовали Изопринозин, Иммунозин, Новирин, Аллизарин. Из мазей популярны Виферон, Панавир, Суперчистотел, Ацикловир.

Противовирусная терапия определяется врачом, как и дозировка и курс лечения. Самостоятельно назначать себе лекарства нельзя, особенно без диагностики заболевания.
Профилактическая терапия
Чтобы не столкнуться с такой неприятностью, как бородавка, нужно соблюдать простые меры профилактики.
- Избегать беспорядочные половые связи и незащищенные контакты.
- Чаще мыть руки с мылом, особенно после пребывания в общественных местах.
- Соблюдать личную гигиену.
- Правильно подбирать средства по уходу за кожей, нижнее белье.
- Регулярно посещать врача и проходить плановое обследование.
- Правильно питаться, заниматься спортом.
- Отказаться от вредных привычек.
- Закаляться и больше гулять на свежем воздухе.
Почему-то многие считают, что папилломы и бородавки появляются только в пожилом возрасте. На самом деле активация ВПЧ может произойти в любом возрасте, если человек оказался заражен им после первого полового контакта или от больной матери.
Бородавки и наросты ни в коем случае нельзя удалять самостоятельно или назначать себе лекарства без врачебной консультации. Как правило, терапия должна включать удаление нароста любым доступным способом, противовирусные меры, укрепление иммунитета и дальнейшее наблюдение у врача.
Источник
