Шейный спондилез синдрома позвоночной артерии

Нарушения кровообращения в церебральных структурах не всегда имеет атеросклеротическое происхождение.
Но примерно в 20% случаев обнаруживается механическая причина патологического процесса, которая не всегда очевидна, потому и внимания на нее не обращают до определенного момента.
Основной причиной расстройства мозгового кровотока в таком случае выступает заболевание опорно-двигательного аппарата — остеохондроз. Также возможны варианты с сопутствующими нарушениями, например, грыжами шейного отдела позвоночника.
Суть отклонения всегда примерно одинакова. Наблюдается компрессия позвоночной артерии, ее сдавливание, механическое сужение.
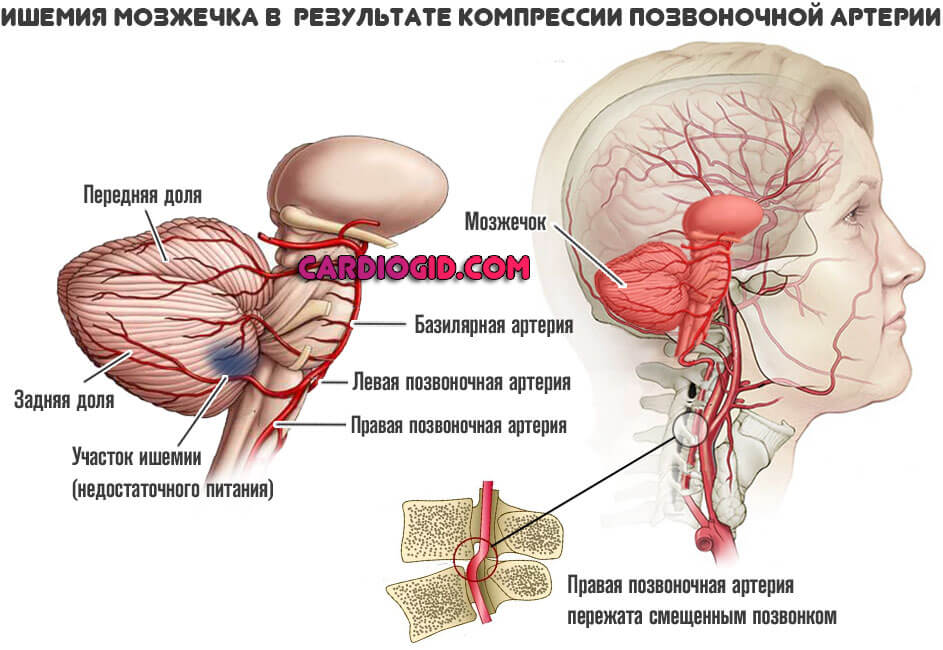
Далее интенсивность движения крови по этому сосуду падает, наступает ишемия (недостаточное питание) затылочной доли, экстрапирамидной системы, представленной мозжечком.
По мере прогрессирования синдрома возможны более обширные поражения головного мозга, транзиторные ишемические атаки, инсульт.
Потому медлить с диагностикой и терапией патологического процесса категорически воспрещается, если нет желания пополнить печальную статистику.
Механизм развития
В основе синдрома позвоночной артерии (сокращенно СПА) лежит сужение (стеноз) просвета этого сосуда в результате сдавливания мышцами, костными выростами (остеофитами) и грыжевыми выпячиваниями.
Независимо от исходного фактора, следствие всегда идентично.
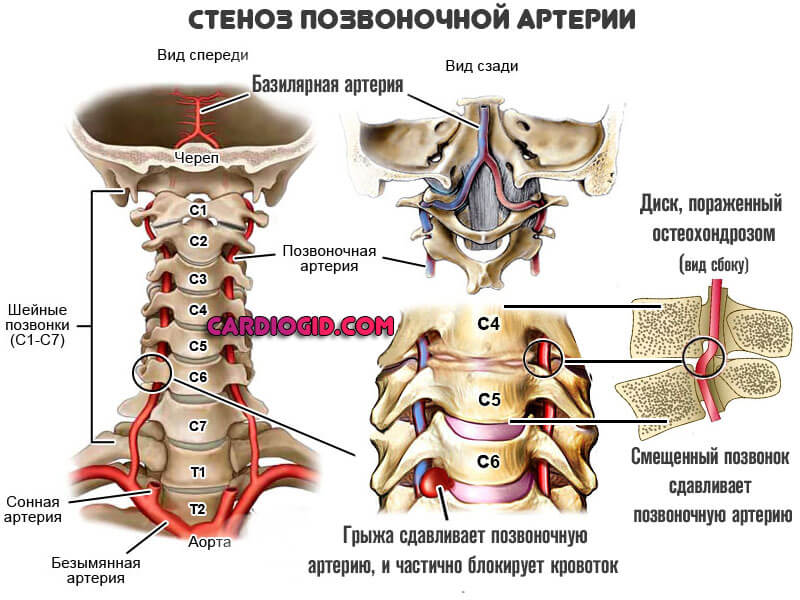
Наступает компрессия артерии, далее просвет ее сужается, интенсивность кровотока падает.
Отсюда нарушение питания церебральных структур в области затылочной доли, мозжечка, отвечающих за обработку зрительной информации и координацию движений соответственно.
На начальных стадиях, при относительно вялом течении расстройства, все ограничивается минимальными признаками на фоне болей в шее.
При более сложных формах возможны транзиторные ишемические атаки и полноценные инсульты, разной обширности с вероятностью летального исхода.
Идеальный вариант — начать лечение в первые 2-3 месяца от старта синдрома ПА. В таком случае есть шансы на полное излечение. Затем возможности пропорционально ушедшему времени падают.
Причины
Факторы развития патологического процесса разнородны. Обычно они имеют ортопедическое происхождение, сопряжены с заболеваниями опорно-двигательного аппарата.
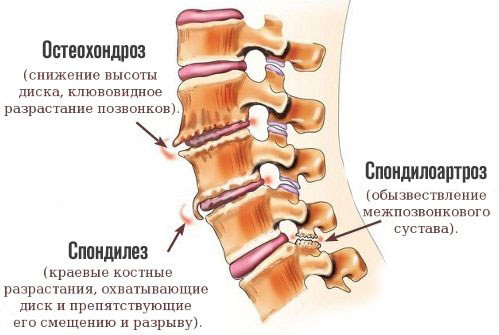
- Остеохондроз. Основной виновник рассматриваемого состояния. Представляет собой хроническое воспалительное дегенеративно-дистрофическое заболевание, приводящее к разрушению костных структур.
- Артрит, спондилез, спондилоартроз. Типичные нарушения возрастного характера. Часто встречаются у работников физического труда, также у спортсменов, любителей активного отдыха. Парадоксально, но идентичная проблема преследует и тех, кто долго лежит или спит в неудобном положении на низкой подушке.
- Грыжи межпозвоночных дисков. Выступают логичным продолжением предыдущего диагноза. Могут развиться спонтанно, остро, в результате травмы, неправильного поворота головы, чрезмерной активности. Не лечатся консервативными методами. Предполагают операцию, но сразу «ложиться под нож» не рекомендуют даже врачи. Это крайняя мера.
- Нарушения тонуса мышц в результате воспалительного процесса или длительного, а то и постоянного неправильного положения головы, напряжения. Возникает у работников офисов, лиц с сидячим образом жизни. Трудно поддается коррекции только через многие годы. На ранних этапах есть все шансы быстро и безболезненно скорректировать отклонение.
- Травмы шеи, сопряженные с нарушением целостности позвоночника. Обычно переломы, хотя возможны и ушибы.
- Врожденные аномалии (Киммерли и прочие). Провоцируют синдром едва ли не с первых дней жизни, однако до определенного момента он находится в фазе компенсации, только затем дает о себе знать.
Наконец, виновником расстройства может быть нестабильность позвоночного столба, обуславливается она, в том числе слабостью мышечного корсета на локальном уровне.
Синдром позвоночной артерии на фоне шейного остеохондроза считается основным вариантом патологического процесса, в практике врачей-неврологов и ортопедов он диагностируется едва ли не в 70% случаев.
Стадии и их симптомы
Клиническая картина синдрома позвоночной артерии представлена значительной группой нарушений.
В основном они связаны с затылочными долями головного мозга и экстрапирамидной системой ,представленной мозжечком.
- Первая отвечает за оценку и интерпретацию визуальных данных, зрительной информации.
- Вторая работает с пространственным аспектом, позволяет координировать движения, ориентироваться.
Всего выделяют три стадии патологического процесса. На каждом клиника будет своей.
Первая стадия или компенсация
Симптомы как таковые отсутствуют вовсе или представлены минимумом неврологических расстройств.
К подобным признакам относится вялая, регулярная головная боль, тошнота, невозможность пространственного ориентирования, слабость, быстрая утомляемость, снижение работоспособности, нарушения зрения.
Однако в большинстве своем латентная фаза протекает вообще без симптомов, что не позволяет вовремя среагировать и обратиться к врачу.
Второй этап — субкомпенсация
Клиническая картина достаточно четкая, чтобы заподозрить неладное. Организм уже не справляется с тем, чтобы обходными путями или с помощью усиления кровотока и повышения уровня давления справиться с проблемой.
Симптоматика включает в себя частые сильные головные боли, тошнота, рвоту, эпизоды потери сознания, усталость, нарушения зрения по типу фотопсий (ярких вспышек), выпадения полей видимости и прочих.
На этом этапе тотальное излечение практически невозможно, но есть все шансы перевести болезнь в ремиссию и забыть о ней на долгие годы или навсегда, при соблюдении рекомендаций специалиста.
Третья стадия — декомпенсация
Сопровождается генерализованными тяжелыми симптомами со стороны центральной нервной системы. Учащаются эпизоды обмороков, головокружения, болей в затылочной области.
Полный перечень признаков не исчерпывается названными выше моментами. Это всего лишь малая доля возможного.
Симтомы постоянной ишемии
Медицинская практика, теория подразделяют симптомы синдрома позвоночной артерии при шейном остеохондрозе более дробно, основываясь на превалирующих комплексах.
Психические расстройства
Представлены группой нарушений поведения и мыслительной активности. Человек становится апатичным, вялым.
Имеет пессимистичный настрой, который доходит до депрессивных отклонений, обнаруживается нежелание что-либо делать, отсутствие удовольствия от привычной работы, увлечений.
Также пациент страдает бессонницей, отказывается от еды.
Синдром Барре-Льеу
Сопровождается шумом в ушах, яркими вспышками перед глазами (фотопсиями), головными болями пульсирующего характера, которые усиливаются при перемене положения тела в пространстве, резком вставании.
Локализация неприятного ощущения — затылок, теменная область.
Обнаруживается так называемый «жест легионера», болевой синдром отдает в лоб и сдавливает череп как обруч или шлем, что и дало название симптому. Головокружение также вероятно.
Дроп-атака
Человек внезапно теряет способность двигаться, наступает временный паралич, шея запрокидывается, мышце воротниковой зоны напрягаются и находятся в гиперкинезе.
Пациент падает. Продолжительность такого эпизода варьируется от пары секунд до минуты, редко более.
Шейная мигрень
Развивается в два этапа.
- Первый — аура. Обычно представлена визуальными отклонениями: резкими вспышками света перед глазами, нарушением поля видимости. Возможна нечеткость речи.
- Затем нарастает головная боль в затылочной области, доходя до максимума спустя несколько минут.
Приступ сохраняется до двух-шести часов и не купируется стандартными подручными средствами.
Транзиторная ишемическая атака
Также называется микроинсультом. По признакам напоминает полноценный некроз церебральных структур.
С учетом локализации в затылочной области, симптомы имеют зрительный характер: мушки в поле видимости, фотопсии-вспышки, туман, выпадение участков, вплоть до полной преходящей двусторонней слепоты.
Также обнаруживается интенсивная головная боль, тошнота, рвота, нарушение ориентации в пространстве (мир буквально кружится), потеря сознания.
Продолжительность эпизода до суток. Затем все спонтанно возвращается на круги своя.
Подробнее о симптомах микроинсульта у женщин читайте в этой статье, а у мужчин — здесь.
Атактический синдром с вестибулярным компонентом
Сопровождается, преимущественно, двигательными расстройствами, обусловленными поражением мозжечка.
Тошнота, головокружение, шаткость походки, невозможность полностью контролировать собственные движения — вот типичные признаки.
Также при оценке объективных показателей обнаруживается падение уровня давления.
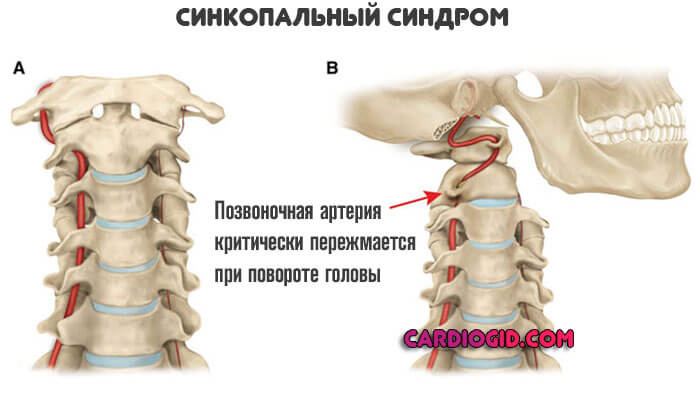
Синкопальный синдром
При повороте головы наступает критическое сужение позвоночной артерии со стороны поражения, что приводит к резкой потере сознания.
Такие эпизоды могут быть неоднократными. То же самое наблюдается при длительном неподвижном сидении в одной позе.
Кохлеовестибулярный синдром
Преимущественно дает слуховые нарушения. Шум в ушах, снижение остроты восприятия звуков. Дополнительно шаткость походки и невозможность управлять движениями.
Офтальмологические проявления
Встречаются, в том числе изолированно. Обнаруживается утомляемость глаз, слезотечение, боли при перемещении взгляда, фотопсии, выпадение участков поля видимости (скотомы).
Вегетативные симптомы
Повышенное потоотделение, приливы, зябкость, прочие варианты.
Изолированно описанные синдромы встречаются довольно редко, потому чаще в практической деятельности врачи обнаруживают сочетания различных симптомов.
Интенсивность таковых определяется как раз стадией синдрома позвоночной артерии.
На ранних этапах нет практически ничего, на позднем — клиника в полном разгаре и видна даже невооруженным глазом.
Диагностика
Проводится в амбулаторных условиях, реже в стационаре. Нужно действовать быстро.
Профильный специалист, ведущий обследование — невролог. Примерный перечень мероприятий:
- Устный опрос на предмет жалоб. Используется для выявления полной клинической картины.
- Сбор анамнеза. Образ жизни, характерные привычки и прочие моменты. Вплоть до семейной истории. Может пролить свет на происхождении расстройства.
- УЗДГ сосудов шеи. Допплерография. По сути это УЗИ, направлена методика на оценку характера и скорости кровотока в позвоночных артериях. Дает много информации о нарушении, позволяет его стадировать.
- Дуплексное сканирование головного мозга. Преследует те же цели. Задача — обнаружить качество трофики церебральных структур.
- Рентгенография шейного отдела позвоночника. Используется для выявления собственно ортопедических проблем. Визуализирует костные ткани. Считается рутинной методикой, потому дает минимум информации и требует высокой квалификации, как ассистента, так и самого врача.
- МРТ. Назначается для диагностики заболеваний и аномалий, затрагивающих позвоночник. Золотой стандарт в неврологической практике.
В системе этого достаточно. На основании данных можно назначать терапевтический курс.
Лечение
На ранних этапах практикуются консервативные методики. Только при неэффективности прибегают к оперативным.
Медикаментозное
Применяются препараты нескольких групп:
- Противовоспалительные нестероидного происхождения. Кеторолак, Диклофенак, Нимесулид и прочие. Снимает болевой синдром и дискомфортные ощущения. Купирует отечность. Используется в рамках симптоматического воздействия.
- Средства для нормализации артериального кровотока. Пентоксифиллин, Винпоцетин и прочие. По назначению специалиста.
- Лекарства для восстановления венозной деятельности. В основном используется Троксерутин.
- Протекторы. Защищают нервные ткани от деструкции и окисления. Пирацетам, Мексидол, Милдронат
Длительность терапии — около 3-6 месяцев. Затем курс пересматривают и переходят на поддерживающие препараты.
Физиотерапия
Назначается по окончании острого периода. Практикуется несколько методик.
Прогревание показано при несептических воспалительных процессах по прошествии критической фазы.
Назначается с осторожностью. Также используют УВЧ и магнитотерапию. Указанная группа методик не работает изолированно — требуется поддержка препаратами.
Массаж
Назначается редко и с большой осторожностью. В основном при незапущенном остеохондрозе или при мышечных спазмах, патологиях.
На фоне грыж и аномалий делать его категорически воспрещается. Возможна компрессия спинного мозга и выраженный паралич.
Потребуется операция, которая далеко не всегда дает качественный эффект.
Упражнения
Лечебная физкультура — следующий шаг. Гимнастика под контролем профильного специалиста по ЛФК, назначается в рамках реабилитации, после восстановления нормального кровотока.
Также может навредить, если имеют место сложные проблемы, вроде грыж, нестабильности.
Потому к вопросу подходят индивидуально. Программа также разрабатывается под конкретного больного или же адаптируется уже готовая.
Стандартный набор включает в себя такие упражнения при синдроме позвоночной артерии:
- Повороты головы круговые. 5 раз в обе стороны.
- Движения вправо-влево. 5-6 раз.
- Запрокидывания и наклоны. То же количество.
- Полное расслабление с последующим резким напряжением мускулатуры. 10 раз.
Также практикуется методика, при которой руку кладут на лоб, затем с силой давят. Голова же противодействует, надавливая на ладонь. Такое упражнение выполняют в 4 вариантах (по разным сторонам головы).
В рамках лечебной физкультуры показано исключение избыточной активности, но и гиподинамия не приносит пользы. Не помешает хотя бы час-два пеших прогулок в течение дня.
Хирургические методы
Практикуются в последнюю очередь. Суть заключается в устранении патогенного фактора.
Обычно это протезирование позвоночных дисков, создание искусственных поддерживающих структур.
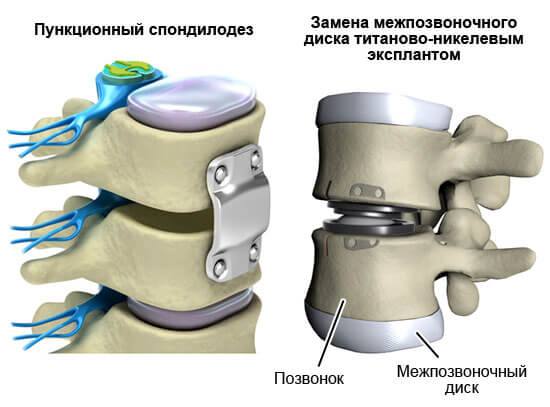
Речь идет о крайней мере, потому врачи до последнего момента оттягивают такое мероприятие.
Прогноз
Полное излечение синдрома позвоночной артерии в принципе невозможно.
Шансы на это есть только на первом этапе и то не всегда. Потому как быстро нарастают необратимые изменения опорно-двигательного аппарата, коррекции они не поддаются.
Однако лечение синдрома позвоночной артерии при шейном остеохондрозе предоставляет возможность избавиться от симптомов и функциональных нарушений кровотока, успеха получается добиться в 70% случаев, на ранних стадиях вероятность определяется числом в 95%. Декомпенсация ассоциирована с 45-50%.
Гибель больных — явление сравнительно редкое. В основном она обусловлена губительными результатами течения не леченного патологического процесса.
Возможные осложнения
Среди ключевых и распространенных:
- Инсульт. Острое нарушение питания головного мозга. Быстро приводит к инвалидности или смерти от неврологического дефицита, дисфункции внутренних органов.
- Сосудистая деменция. Напоминает болезнь Альцгеймера, но потенциально обратима.
- Закономерным исходом выступает утрата работоспособности, возможности обслуживать себя в быту, смерть. К счастью, при своевременном лечении они так и остаются теоретическими выкладками.
Подытожим
Синдром позвоночной артерии — сложный комплексный патологический процесс ортопедического и сосудистого генеза.
Требует срочного лечения, потому как имеет серьезный прогноз без квалифицированной помощи. Симптоматика обширна, что порой путает врачей и самих пациентов.
Диагностика расставляет необходимые акценты. Главное не упустить момент. В таком случае удастся достичь качественного результата.
Источник
Спондилез – частое заболевание у молодых и пожилых людей, а шейный спондилез – самый распространенный его вид. После определенного возраста практически каждый человек страдает от спондилеза шейного отдела позвоночника той или иной степени выраженности.

Если преследует болевой синдром, а врачи ставят диагноз «Спондиллез», – прочитайте наш материал и Вы узнаете, как решить проблему. Время чтения 7 минут.
Общие сведения о заболевании
Спондилез шейного отдела – дистрофически-дегенеративное заболевание. Это значит, что его причиной является нарушение местного питания хрящевой ткани позвоночника.
Недостаточность местного кровообращения ведет к ухудшению состояния хрящей.
Часто на фоне нарушенной трофики наблюдается оссификация, или окостеневание межпозвоночных дисков. Это ведет к снижению подвижности и вызывает болевой синдром.

Как образуется спондилез
Причина высокой распространенности шейного спондилеза – особое анатомическое строение шеи. Она обладает высокой подвижностью, но при этом в ней намного меньше мышц, чем возле других участков позвоночного столба.
При работе и даже отдыхе, который связан с долгим удерживанием шеи в нефизиологичном состоянии, ткани шеи перенапрягаются. Процесс затрагивает мышечный и связочный аппарат, а результатом становится перегрузка межпозвоночных дисков.
Далее происходит уменьшение жесткости фиброзного кольца хряща, а его центральная часть выступает в район продольной связки позвоночника. Последствием становится процесс окостенения в этой области. Следующим этапом является появление на боковых поверхностях позвонков, так называемых остеофитов.
Остеофит – это патологический нарост, который образуется на костной ткани.
Без лечения, по мере ухудшения заболевания, формируются патологические изменения.
Межпозвоночные диски теряют свою высоту, нарушается объем движений шейного отдела позвоночного столба. Из-за дегенеративных процессов и уменьшения высоты хряща, может произойти ущемление нервных окончаний. Такой процесс сопровождается нарастанием симптомов, характерных для шейной неврологической патологии.
Причины
Чаще всего шейному спондилезу способствуют возраст и следующие из него нарушения метаболизма и местной трофики. Причиной болезни могут быть и травмы шеи, как единичные, так и множественные.
Дисфункция эндокринной системы и хронические воспалительные заболевания повышают риск развития нарушения трофики и последующего спондилеза.
В группу риска по развитию болезни входят люди с патологиями осанки и искривлением позвоночника. Эти факторы способствуют неравномерной и неправильной нагрузке на шейный отдел. Шейный спондилез – патология, в первую очередь, офисных работников и людей, занятых в сфере интеллектуальной работы.
Симптоматика
Если шейный спондилез имеет ограниченный характер и высота диска не пострадала, симптомов может не наблюдаться. Когда болезнь прогрессирует, возникают болевые ощущения. Чаще всего это тупые боли, которые долго не проходят и имеют ноющий характер. Обычно на этом этапе, люди стараются уменьшить нагрузку на шею – например, поворачиваются всем корпусом, оставляя шейную область неподвижной.

Если происходит сдавливание артерий позвоночника, присоединяются боли в голове. Нередко наблюдается головокружение, а при повреждении шейных нервов – ухудшение слуха и зрения. Пациенты отмечают нарушения фокусировки зрения, наличие «мушек» перед глазами. Чем дальше прогрессирует болезнь, тем сильнее становятся боли. Они приобретают постоянный. характер и не проходят даже после отдыха и сна.
Со временем, заболевание приводит к формированию «порочного круга».
Нарушение нормальной анатомии шеи ведет к постоянному перенапряжению мышц.
Спазмированные мышцы, в свою очередь, препятствуют нормальному движению позвоночника и сами являются причиной боли.
Кроме этого, анатомические нарушения могут стать предпосылкой воспаления нервных корешков. Развивается радикулит. Еще одно последствие – сужение позвоночного канала, которое называют стенозом. При этом начинает страдать мышечная и кожная чувствительность области шеи и воротниковой зоны. Часто отмечаются чувство слабости, снижение чувствительности рук и иррадиация боли в спину.
Уменьшение диаметра сосудов и сужение позвоночного канала может привести к формированию синдрома позвоночной артерии. Это сложное сочетание симптомов, причиной которых является нарушение артериального кровотока в области позвоночника.
На ранней стадии синдром позвоночной артерии проявляется в виде головной боли и головокружений, преходящих нарушений зрения. Синдром с течением времени прогрессирует в ишемическую стадию. Она проявляется приступами острого нарушения кровообращения, или транзиторными ишемическими атаками.
Отмечаются нарушения координации, приступы рвоты, острое и сильное головокружение. Часто эти признаки начинаются после резких движений в области шеи. При восстановлении положения, симптомы нарушения мозгового кровообращения могут полностью пройти.
Подробнее про синдром позвоночной артерии расскажет это видео –
Стадии спондилеза
Течение болезни разделяют на три стадии
На первом этапе болезни формируются небольшие остеофиты, они не выходят за пределы позвонков. Симптомы на этой стадии выражены слабо или отсутствуют вовсе.
Вторая стадия чаще приводит к обращению за медицинской помощью. Остеофиты начинают разрастаться, что приводит к усилению болей и заметному нарушению подвижности шеи. Шейные боли в этот период носят периодический характер, чаще всего им способствуют холод и физическая нагрузка.
Третья стадия спондилеза проявляется выраженными деформирующими явлениями.
Боли становятся постоянными, плохо снимаются обезболивающими препаратами. Остеофиты начинают срастаться между собой, что приводит к грубому снижению подвижности.
Важно! Без лечения может сформироваться полная неподвижность.
Диагностика
Для постановки диагноза, врачу требуются как осмотр пациента и проверка рефлексов. Назначают дополнительные исследования. Основной метод диагностики – рентген шейного отдела позвоночника. Он позволяет обнаружить шейные оссификаты и их локализацию.
Одной из вариаций рентгена является миелография, исследование с применением контрастного вещества. В позвоночный столб вводится йодсодержащий препарат, после этого делаются снимки в нужных проекциях.
Для получения развернутой информации, врач может задействовать компьютерную томографию или МРТ. Метод МРТ обладает дополнительным преимуществом – кроме костной ткани, дает возможность изучить состояние мышц и связок. Сегодня, из-за повышения доступности МРТ и ее безопасности, миелографию используют все реже.
Методы лечения
Терапией заболевания занимаются неврологи, ортопеды и вертебрологи – специалисты по патологиям позвоночного столба. Третья стадия недуга может потребовать хирургического вмешательства. Используются медикаментозные методики, физиотерапия, массаж, ЛФК.
Медикаментозная терапия
Лекарственная терапия – один из наиболее частых способов лечения шейного спондилеза.
Используются следующие группы препаратов:
- НПВС – снижают боль, уменьшают воспаление и выраженность отека тканей;
- Миорелаксанты – препараты, которые уменьшают спазм шейных мышц, снижается боль и улучшается подвижность;
- Витаминные препараты – укрепляют организм, улучшают трофику тканей. Витамины группы B, тиамин и пиридоксин, способствуют восстановлению нервной ткани.
- Лекарства для улучшения микроциркуляции – способствуют улучшению местного кровоснабжения, благотворно влияют на мелкие сосуды.
Помните! Любые лекарственные препараты, независимо от длительности их применения имеют побочные эффекты.
Физиотерапия
Физиотерапия – эффективный метод борьбы с болезнью.
Наиболее часто врачами используется:
- Импульсная терапия – вариант электротерапии, при котором нервные окончания стимулируются импульсами тока низкой частоты;
- Диадинамотерапия – лечение волновым током;
- Интерференцтерапия – воздействие разночастотных электронных импульсов;
- СМТ – физиотерапевтическая процедура с прогревающим эффектом, заключается в воздействии синусоидальных модулированных токов;
- Лазеротерапия – улучшение местного кровоснабжения посредством воздействия лазерного излучения;
- Ударно-волновая терапия – лечение с помощью акустической волны;
- Облучение УФ – в коже вырабатывается витамин D, который способствует лучшему усвоению кальция;
- УВЧ-терапия – воздействие высокочастотным электромагнитным полем.
Физиотерапия способствует снижению симптомов, улучшению подвижности и снижает скорость развития патологии.
Прогревание – один из самых простых способов уменьшить мышечное напряжение и боли. В домашних условиях прогревание шейной области проще всего реализовать воздействием горячего душа. Более сложная процедура – прогревание по Болотову.
Оно проводится только в медицинских клиниках и представляет собой прогревание в специальных соляных ваннах.
Важно! В период обострения, ванны применять нельзя. Это может ухудшить состояние.
Рефлексотерапия
Иглотерапия, или иглоукалывание – метод лечения, который основывается на воздействии на акупунктурные точки. Несмотря на то, что метод многими считается «экзотическим», это официальная медицинская практика, эффективность которой подтверждена клиническими исследованиями.

Иглоукалывание снимает болевые ощущения и эффективно расслабляет мышцы шейного корсета. Стимулирующее воздействие способствует усилению микроциркуляции.
ЛФК
Лечебная физкультура – одна из основ лечения любых болезней позвоночника. Ликвидация гиподинамии шеи не дает кальцинатам разрастаться и срастаться друг с другом. Благодаря этому увеличивается подвижность в области шеи. Кроме лечебного эффекта, улучшается качество жизни.
Базовый комплекс упражнения выглядит следующий образом:
- Ладони кладут на затылок и давят так, чтобы подбородок коснулся груди. Мышцы шеи при этом должны быть максимально напряжены для сопротивления;
- Подъем рук в стороны и их опускание с максимальным сведением лопаток;
- Махи ногами вперед и назад без прогиба спины, по 10 штук для каждой ноги;
- Приседания, при которых спину не следует прогибать, а ноги надо расставить на ширину плеч;
- Приподнимание верхней половины туловища с фиксацией в области поясницы на 10 секунд, из положения лежа.
Помните! ЛФК при синдроме позвоночной артерии требует повышенного внимания.
Массаж
Массирование при спондилезе шейного отдела позвоночника помогает убрать мышечное напряжение и улучшить кровообращение. Оказывает отвлекающее действие, что способствует снижению шейной боли.

Самомассаж при спондилезе шейного отдела позвоночника требует обязательной предварительной консультации с врачом.
Наилучший эффект оказывает лечебный массаж, который проводят профессионалы.
Массирование начинается с прогревающих, поглаживающих движений. Дальнейшие действия массажиста учитывают выраженность болезни и анатомическое строение шейного отдела позвоночника. Может быть назначен как общий массаж воротниковой зоны, так и точечный.
Тренажер Древмасс
Одна из базовых причин болезней позвоночного столба – пренебрежение своим здоровьем. Уделите всего 5 – 10 мин времени в день занятиям, и, Вы почувствуете разницу!
Древмасс не просто симптоматическое воздействие, это по-настоящему лечебный роликовый тренажер.
Как работает тренажер и почему его рекомендуют врачи?
Роликовая система позволяет воздействовать на большие площади и делает массаж бережным и аккуратным.
Основные принципы:
- Восстановление и улучшение кровообращения;
- Формирование правильного мышечного каркаса;
- Аккуратное вытяжение позвоночника;
- Сочетание преимуществ массажа, мануальной терапии и лечебной физкультуры.
За счет обширной стимуляции нервных окончаний разных отделов и улучшения местного кровообращения, он поможет не только предотвратить болезнь, но и вылечить ее.
Деревянный роликовый тренажер Древмасс – прекрасный способ профилактики шейного спондилеза. Множество людей уже опробовали на себе его лечебное и профилактическое действие. Огромным преимуществом тренажера Древмасс являются его небольшой размер и компактность. Тренажер можно брать с собой куда угодно – он не займет много места. Это позволит не прерывать лечение шеи.
Берегите свою шею – используйте тренажер Древмасс!

Тренажер сделан из твердых пород дерева, прослужит много лет и не сломается, в отличие от пластиковых массажеров.
Древмасс – универсальный тренажер, а значит, может пригодиться и в будущем. Его могут использовать все члены семьи, это возможность профилактики не только шейного спондилеза, но и других нарушений трофики позвоночника.
C пожеланием здоровья!
Ваша команда Drevmass
Заказать звонок
Источник
