Шейная мигрень задний шейный симпатический синдром
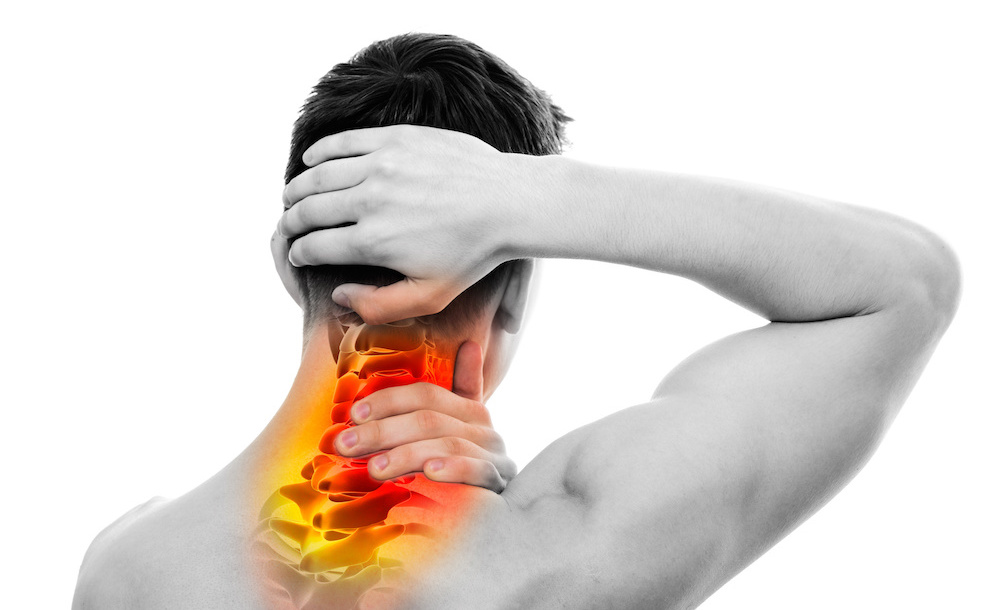
Задний шейный симпатический синдром ‒ это распространенная патология, которая вызывает острые головные боли и опасна нарушением мозгового кровообращения. Она носит разные названия, в том числе цервикокраниалгия, шейная мигрень, синдром позвоночной артерии. Болезнь легко контролируется медикаментами, но в запущенных случаях может вызывать различные осложнения, ухудшать качество жизни пациента и даже стать причиной инсульта. Важно отличать ее от других заболеваний, которые проявляются схожими симптомами ‒ эти данные необходимы для правильного и эффективного лечения.
Описание и причины болезни
Задний шейный симпатический синдром также носит название «синдром Барре-Льеу» ‒ именно эти невропатологи впервые обратили внимание на это заболевание и описали его в своих работах. Его основная причина ‒ сдавливание корешков спинномозговых нервов, расположенных вокруг позвоночной артерии. Они находятся на уровне 1, 2 и 3-го шейных позвонков, поэтому болезнь часто связана с их аномалиями. В результате механического воздействия на нервы и сплетения, в том числе верхний шейный симпатический узел, возникает сужение сосудов. Во время приступа у пациентов наблюдается спазм позвоночной артерии и ее ответвлений, вплоть до задних ветвей мозговых артерий. Это состояние приводит к недостаточному кровоснабжению головного мозга и кислородному голоданию нервных клеток.
При частых мигренях рекомендуется провести полное обследование позвоночного столба, особенно его шейного отдела. На рентгеновских снимках, а также на результатах КТ либо МРТ могут быть обнаружены следующие нарушения:
- остеохондроз ‒ изнашивание и истончение межпозвоночных хрящей, в результате чего просвет между позвонками уменьшается;
- спондилез ‒ патология, которая проявляется сращением двух соседних позвонков;
- остеофиты ‒ костные наросты на поверхностях позвонков, которые выступают наружу и оказывают давление на корешки спинномозговых нервов;
- различные новообразования в области шейного отдела позвоночника;
- шейный лимфаденит ‒ воспаление и увеличение лимфатических узлов;
- шейный арахноидит ‒ опасное заболевание, при котором наблюдается воспаление паутинной оболочки головного мозга;
- стеноз (сужение просвета) позвоночной артерии.
Любая из причин синдрома Барре-Льеу требует диагностики и грамотного лечения, в некоторых случаях назначается операция. После устранения основного фактора, который вызывал сдавливание нервных корешков, боль прекращается.
При ухудшении кровообращения тканей головного мозга нервные клетки подвергаются некрозу (отмирают). Это может стать причиной инсульта, поэтому врачи настоятельно не рекомендуют терпеть головную боль ‒ важно как можно быстрее восстановить проводимость сосудов.
Симптомы заболевания
Пропустить приступ заднего шейного симпатического синдрома невозможно. Он возникает резко либо усиливается постепенно, но обязательно приводит к острой головной боли. Для этой патологии характерен симптом «снятия каски»: на просьбу показать эпицентр болевых ощущений пациент проводит рукой ото лба к затылку. Боль режущая, пульсирующая, может распространяться на заднюю часть головы либо охватывать всю ее поверхность. Определение очага боли часто вызывает затруднения ‒ она разлитая и не концентрируется в одной точке, отдает в лобную долю, может затрагивать глаза и пространство за ними.
Кроме головной боли, синдром Барре-Льеу может проявляться и другими симптомами:
- тошнотой и рвотой;
- дискомфортом в области шейного отдела позвоночника ‒ движения головы сопровождаются хрустом, щелчками, болью, а амплитуда в этом участке заметно снижена;
- ощущение кома в горле;
- расстройствами внимания, возможны провалы в памяти;
- нарушением координации движений и временным ухудшением ориентации в пространстве;
- шумом в ушах, звоном и другими посторонними звуками;
- ухудшением зрения, появлением черных точек и других помех перед глазами, возможно незначительное раздвоение предметов, быстрой зрительной утомляемостью ‒ эти симптомы не связаны с органическими нарушениями органа зрения;
- ознобом, потливостью, повышением температуры тела.
Задний шейный симпатический синдром ‒ это опасное нарушение. Его симптомы могут проявляться в связи с физическими либо умственными нагрузками, с переменами погоды, а также возникать без видимых причин. Чаще всего они связаны с длительным напряжением шейного отдела позвоночника либо пребыванием этой области в некомфортном положении. Во время приступа пациент теряет способность концентрировать внимание на задачах, поэтому его работоспособность существенно снижается. Кроме того, наблюдается повышенная раздражительность, усталость и другие симптомы.

Лечебный массаж остается одним из надежных способов избавиться от спазма и восстановить проводимость сосудов, но его должен делать специалист
При первых проявлениях этой болезни стоит обратиться к ревматологу для определения ее причины и получения рекомендаций по поводу лечения. В запущенных случаях мигрени могут продолжаться до нескольких суток, и в течение этого времени головной мозг испытывает дефицит кислорода. Интенсивные головные боли могут становиться причиной обмороков и даже спровоцировать инсульт ‒ острое нарушение мозгового кровообращения.
Методы диагностики
Первый этап диагностики ‒ это сбор данных анамнеза. Для дальнейшего обследования важно сочетание приступов острой головной боли с дискомфортом и болезненностью на уровне шейного отдела позвоночника, а также дополнительными признаками: нарушением слуха, зрения, внимания. Далее проводятся специфические тесты и общие анализы, которые позволят подтвердить синдром Барре-Льеу и исключить другие заболеваниями со схожей симптоматикой.
Первый способ ‒ новокаиновая блокада точки позвоночной артерии, которая находится в области нижней косой мышцы шеи. Процедура не проводится в домашних условиях, для нее потребуется опыт и квалификация врача. Инъекции производят в сторону, на которой максимально проявляются болезненные ощущения. Улучшение самочувствия и снижение боли подтверждают задний шейный симпатических синдром.
Второй способ ‒ функциональная проба де Клейна. Больному предлагается повернуть голову в сторону и запрокинуть ее назад. Если эти движения вызывают усиление головной боли ‒ она вызвана сжатием позвоночной артерии и является характерным признаком синдрома Барре-Льеу. Однако, этот анализ не поможет определить, связана ли мигрень с аномалиями строения сосуда либо с оказанием на него механического давления.
Обязательная процедура при подозрении на задний шейный симпатический синдром ‒ рентгенография шейного отдела позвоночника. На снимках будут видны проявления остеохондроза, а также костные разрастания, остеофиты и другие новообразования, которые могут оказывать механическое давление на нервы.
Дополнительная методика, которая позволит лучше визуализировать общую картину болезни, ‒ это УЗИ сосудов шеи с контрастным веществом. Анализ поможет отследить движение крови по артериям и определить участки их сужения. Допплерография проводится в нескольких положениях ‒ пациент вначале держит шею прямо, затем его просят повернуть ее в обе стороны и одновременно запрокинуть голову назад.
Наиболее информативные способы диагностики ‒ это компьютерная и магнитно-резонансная томография. При мигренях рекомендуется спиральное КТ либо МРТ шейного отдела позвоночника. На снимках будут отчетливо видны все патологии позвонков и межпозвоночных дисков, которые могли бы привести к сдавливанию позвоночной артерии.
Задний шейный симпатический синдром необходимо отличать от синдрома Меньера. Это заболевание проявляется схожими симптомами, но возникает из-за воспаления внутреннего уха.
Лечение и профилактика
Лечение заднего шейного симпатического синдрома назначается индивидуально. В большинстве случаев, болезненные ощущения можно устранить и предотвратить нехирургическими методами. Исключения составляют пациенты, у которых обнаруживаются остеофиты (накостники), гематомы либо новообразования, которые необходимо удалить.

Во время приступа мигрени необходим отдых, для снижения нагрузки на шейный отдел позвоночника
При остром болевом синдроме рекомендуется соблюдать постельный режим, при этом пользоваться небольшой подушкой либо фиксатором для шеи. Можно воспользоваться негормональными противовоспалительными препаратами в форме мазей или таблеток, а также спазмолитиками ‒ они оказывают обезболивающий эффект. После снятия острого периода воспаления врач может назначить разогревающие мази либо гели ‒ они стимулируют кровообращение в определенной области и ускоряют обменные процессы.
К лечению мигреней важно подходить ответственно не только в период обострения, но и при отсутствии частых приступов. Комплексная схема терапии может включать несколько этапов:
- препараты для улучшения мозгового кровообращения;
- физиотерапия ‒ особенно эффективен электрофорез с добавлением обезболивающих и других препаратов;
- лечебная физкультура ‒ занятия вначале проходят под контролем врача, а затем их можно выполнять самостоятельно, в домашних условиях.
При грамотном и своевременно лечении прогноз благоприятный. Приступы мигрени можно контролировать препаратами, поэтому они будут менее интенсивными. Однако, если не лечить задний шейный симпатический синдром, существует риск острого нарушения кровообращения в тканях головного мозга и развития инсульта.
Источник
Задний шейный симпатический синдром – болезнь, которая в международной медицинской литературе имеет много других названий. Первое описание патологии появилось в медицинской литературе в прошлом столетии, тогда ее называли «шейная мигрень».
Возникает недуг на фоне сдавливания нервных окончаний около позвоночной артерии. Болезнь рассматривается как функциональная стадия синдрома позвоночной артерии. Патология является цереброваскулярным заболеванием, которая неминуемо приводит к нарушениям в процессе кровообращения в мозгу.
Опасность заболевания в том, что в процесс может быть втянут позвоночный нерв. Он находится в тесной анатомической взаимосвязи с позвоночной артерией, которая продавливается при наличии синдрома.
Причины
Основной причиной развития заднешейного симпатического синдрома является поражение в области 1-3 позвонков в шейном отделе, которые неминуемо приводит к нарушению лимфотока и кровообращения. Затем появляется отек тканей, и сдавливание нервов только увеличивается. Страдает позвоночная артерия.
Считается, что патологический процесс появляется на фоне воспалительных процессов на лимфоузлах шейной зоны или в субарахноидальной оболочке. Возможным провокатором заболевания может стать компрессия позвоночной артерии или артериальный атеросклероз.
В целом выделяют два типа причин: связанные с болезнями позвоночника (вертеброгенные) и не связанные (невертеброгенные).

Вертеброгенные причины
Задний шейный симпатический синдром может появиться на фоне следующих заболеваний:
- травмы позвоночника;
- излишней подвижности позвонков;
- генетических отклонений;
- остеохондроза 1 и 2 позвонков;
- невыясненных патологий.
Данный тип заболевания может передаваться по наследству. Если у матери диагностирован этот недуг, то вероятность того, что и у ребенка будет синдром, равняется 75%. Если у отца присутствует цервикокраниалгия, то вероятность появления такого же заболевания у малыша равняется всего лишь 20%.
Невертеброгенные причины
К провоцирующим заболеваниям можно отнести:
- атеросклероз сосудов;
- спастику шейных мышц;
- врожденные заболевания и аномалии в строении артерий;
- хлыстовые травмы;
- воспалительный процесс в скелетной мускулатуре.
К провоцирующим факторам можно отнести: дефицит сна, перенапряжение (умственное и физическое), подъем на большую высоту. Также спровоцировать такое состояние могут:
- излишнее увлечение тирамином, это вещество в большом количестве содержится в шоколаде, кофе и сыре, орехах;
- яркий свет;
- гормональные изменения, в особенности в период месячных и менопаузы;
- сильные запахи;
- перепады атмосферного давления;
- пагубные привычки.
Клиническая картина
Патология характеризуется частыми болями в области шеи и затылка, которая может иррадиировать в височную и теменную часть головы. Боль можно охарактеризовать как пульсирующую, жгучую, которая увеличивается при движении головой.
У больного могут наблюдаться проблемы с равновесием, в глазах может быть потемнение и неясность видения. Синдром значительно влияет на умственную и физическую работоспособность.
Что это такое — цервикокраниалгия? Это ощущение того, что «ползают мурашки» в шейной и затылочной области. Может казаться, что в глазах находится посторонний предмет. Больной может упасть, при этом не теряя сознания. У некоторых пациентов наблюдается повышение температуры тела, может быть тошнота, даже переходящая в рвоту. Часть пациентов наблюдают у себя проблемы со сном и памятью.

Клиническое течение патологии
Синдром Барре-Льеу условно разделяют на три типа в разрезе клинического течения патологии:
- Типичный вариант. Характеризуется появлением болей с одной стороны головы. Они стреляющие и сжимающие. Часто боль усиливается на фоне атмосферных колебаний, при переохлаждении или сильных переживаниях. В ушах может быть шум, периодически может снижаться слух, иногда наблюдаются изменения речи.
- Тип, сопровождающийся аномалиями в промежуточном мозге. В таком случае у пациентов явно выражены вазомоторно-вегетативные иннервации. У пациента наблюдается тремор, жар в области лица, выделения из носа. На пике приступа может начаться неукротимая рвота, усиленное сердцебиение, одышка. А после стихания приступа может начаться энурез.
- Тип, при котором в процесс вовлекаются периферические нервы. Такой тип характеризуется не только головными болями, но и односторонними болевыми ощущениями в области плеча. Наблюдается серьезная слабость в верхних конечностях.
Стадии заболевания
Что это такое — цервикокраниалгия ? Это патология, которая протекает в двух стадиях. Первая – это полностью обратимый процесс. На этой стадии происходит периодическое сужение сосудов, которое сопровождается головными болями.
На второй стадии сужение уже необратимо, клиническая картина ухудшается, симптоматика усиливается.

Диагностика
Чтобы установить точный диагноз, придется пройти полное обследование, и только потом назначается лечение. При шейном остеохондрозе симптом — головная боль — встречается практически у каждого пациента. Головная боль вообще присутствует в симптомокомплексе многих заболеваний. Почему при диагностировании цервикокраниалгии делается акцент на определение наличия или отсутствия шейного остеохондроза? Потому что именно эта патология чаще всего становится провокатором развития синдрома Барре-Льеу.
Прежде всего врач проводит тщательный опрос пациента, назначает проведение рентгенологического обследования шейной области, сдается кровь на общий биохимический анализ. Затем проводятся МРТ и электромиография. Только такое полное обследование позволит поставить точный диагноз.
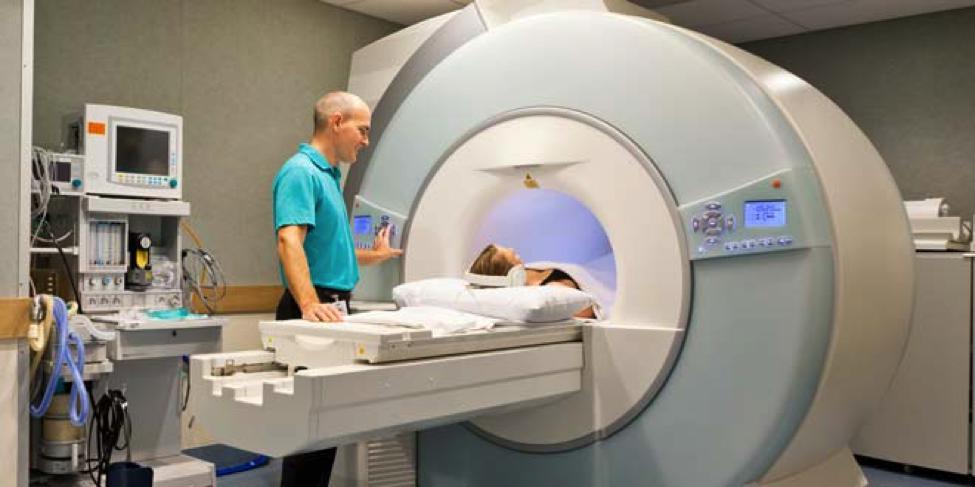
Способы лечения
Задний шейный симпатический синдром может лечиться только комплексно. Врач подбирает схему лечения в зависимости от возраста пациента, степени недуга и причин заболевания, если они установлены.
Чтобы облегчить состояние во время приступа, рекомендуется постельный режим на протяжении трех дней. Чтобы быстрее снять боли, можно прикладывать к области шеи сухое тепло. Это может быть разогретая соль, которая позволит снять отечность и улучшить кровообращение.
В качестве сухого тепла могут выступать горчичники или растирка жидкостью «Димексид», а лучше всего пройти физиотерапевтические процедуры – электрофорез с анальгетическими средствами.
После снятия болевых ощущений назначаются гимнастические лечебные упражнения и курс лечения сосудов.
Может быть рекомендована мануальная терапия, однако она имеет множество противопоказаний. В частности, она не подойдет для лиц с гипертонией или атеросклерозом сосудов.
Для улучшения периферического и мозгового кровообращения могут назначаться следующие препараты:
- «Церебролизин».
- «Пирацетам».
- «Стугерон».
- Витамины группы В.
Диагноз «задний шейный симпатический синдром» требует регулировки активности нервной системы. Для этого назначаются «Пентовит», «Мильгамма», «Нейромультивит». Чтобы снять боли, можно использовать «Мовалис», «Найз». Подойдут спазмолитические средства «Дротаверин» или «Папаверин», которые устраняют спазмы сосудов и мускулатуры. А препараты с триптаном позволяют устранить приступы мигрени. Это «Амигреин» или «Суматриптан».
В ряде случаев врачи рекомендуют вытяжение. Однако эта процедура имеет достаточно широкий перечень противопоказаний. Вытяжение нельзя проводить при наличии гипертонии, при атеросклерозе сосудов, в пожилом возрасте.
В периоды, когда болезнь затихает, рекомендуется санаторно-курортное лечение, которое может проводиться на фоне радоновых или сероводородных ванн. Данная патология может лечиться грязями.
Лечение и симптомы головной боли при шейном остеохондрозе сильно пересекаются с синдромом. Ведь именно на фоне остеохондроза часто возникают цервикальные головные боли. Говорит это о том, что поражены верхние позвонки шеи. Боли в данном случае могут сниматься при помощи воротника Шанца, который позволяет снизить нагрузку на шейный отдел позвонка, зафиксировать голову в правильном положении. При остеохондрозе не рекомендуется проводить массаж, так как есть огромный риск нанести дополнительную травму.

Профилактика
Чтобы не допустить появления синдрома, необходимо следить за состоянием мышц шеи и спины, постоянно их укреплять. Очень большое значение имеет правильная осанка. Всегда необходимо соблюдать режим отдыха и труда. И, естественно, нельзя допускать травм позвоночного столба.
Питание должно быть рациональным, в меню должны присутствовать белки, клетчатка. Лучше отказаться от употребления кофе, пищи с большим содержанием углеводов и жиров. Не стоит употреблять еду, которая способствует накоплению солей в организме. В частности, это поваренная соль, картофель, щавель, виноград и молоко.
Источник
Мучительные, мигренеподобные боли при остеохондрозе шейного отдела – достаточно серьезный симптом шейной мигрени. Чаще всего боли локализируются в левой половине затылочной части головы и постепенно переходят к вискам и лбу. При неудачном повороте головы они могут усиливаться, наблюдается головокружение и нарушение зрения. К сожалению, не всегда удается достоверно определить источник такой патологии, но очень важно вовремя поставить правильный диагноз и предпринять адекватное лечение шейной мигрени. Что может спровоцировать заболевания, симптомы и лечения таких патологических изменений в организме.
Шейная мигрень — краткое описание заболевания
Задний шейный симптоматический синдром или синдром Баре – Льеу. Именно так во врачебной практике называется шейная мигрень. Спровоцировать его может нарушенный кровоток в позвоночной артерии, что приводит к неприятным ощущениям в виде приступообразных головных болей, которые сочетаются с расстройством слуха, зрения и головокружением.
Поэтому, очень важно болезнь своевременно диагностировать и препятствовать ее развитию. В большинстве случаев такое заболевание наблюдается у женщин среднего возраста при неврозе, у людей с проблемами позвоночника и некоторыми другими патологиями.
Итак, шейная мигрень – симптомы и лечение заболевания.
Возможные осложнения и прогноз
При своевременном лечении синдром Барре-Льеу поддается лечению. Однако, если не обратить внимание на появление первых симптомов или заниматься самолечением, есть риск развития осложнений:
- инсульта головного мозга из-за постоянной ишемии (недостаточного кровоснабжения);
- инвалидности в связи с тяжелыми нарушениями работы нервной системы, частыми обмороками.
Синдром Барре-Льеу — это опасное состояние, которое требует своевременной диагностики. Его необходимо дифференцировать от обычной мигрени, остеохондроза и других заболеваний с проявлением головной боли. Лечение в большинстве случаев консервативное, но пациенту придется постоянно следить за самочувствием и повторного проходить обследования при возобновлении симптомов.
Cиндром Баре – Льеу
Основные симптомы шейной мигрени – периодическая головная боль в области затылка с нарушением зрения и головокружением. Более тяжелая стадия характеризуется присоединением тошноты, неприятными ощущениями в горле (ком) и шумом в ушах. Чувство жара в теле и потеря сознания – при сильных приступах. Головная боль может возникнуть даже при нажатии руками на затылочную часть головы.
При остеохондрозе шейного отдела поворот шеи сопровождается болью и похрустыванием позвонков.
Подобного рода симптомы можно наблюдать и при атеросклерозе. Но при таком диагнозе, они будут проявлять себя, если тело больного будет наклонено вниз. Больному трудно глотать, в горле появляется ком, перед глазами бегают мурашки и возможно раздвоение предметов.
Сложные проявления шейной мигрени
- Больной может от боли упасть и потерять сознание и через короткий промежуток времени подняться и самостоятельно пойти
- Без сознания человек может находиться до 30 минут. Больной трудно приходит в сознание и чувствует общее недомогание
Как облегчить свое состояние?
Человек с таким синдромом ощущает различные негативные проявления и боли, которые изматывают его и приводят в состояние отчаянья. Чтобы помочь человеку в такой ситуации прийти в себя, необходимо:
- Обеспечить постельный режим на 3 суток;
- Подложить под голову низкую подушку, чтобы шея лежала прямо;
- Матрас должен быть жестким;
- Под затылок подкладывать умеренно горячий компресс. Лучше, если это будет сухое тепло — мешочек с прогретой солью;
- Для этой цели допустимо использовать и горчичники.
Провокаторы шейной мигрени
Спровоцировать данное заболевание могут несколько причин, но в медицинской практике их разделяются на 2 основные категории:
- Вертеброгенные
- Невертоброгенные
К вертоброгенным относятся следующие патологии позвоночного столба:
- врожденная патология позвонков
- травма
- остеохондроз шейных позвонков
- нестабильность шейного отдела позвоночного столба
- идиопатические проблемы
К невертоброгенным причинам относят:
- хлыстовые травмы
- мышечный спазм
Это не полный перечень причин, которые провоцируют шейную мигрень. Здесь названы лишь наиболее распространенные из всех, которые в последние годы приводят больного на обследование в клинику. Если правильно разобраться в причинах патологии, то можно своевременно диагностировать синдром.
Своевременно и правильно поставленный диагноз, как и адекватный подход к лечению, помогут прервать развитие синдрома.
На начальной стадии развития, мигрень шейная проявляет себя периодически. Как правило, это сильная и резкая боль в области затылка, которая может мигрировать ко лбу и вискам, а через некоторое время отступает.
В зависимости от степени развития, симптоматический синдром делится на две категории:
- Обратимая. Для нее характерными считаются приступообразные боли головы и некоторые незначительные проявления заболевания. Исходя из названия, можно понять, что адекватное лечение на данном этапе развития заболевания приводит к полному выздоровлению пациента.
- Необратимая. Для нее характерными считается постоянно суженое состояние сосудов и прогрессирование сопровождающих симптомов. Часто и интенсивней пациента беспокоят головные боли.
Невертеброгенные причины
Задний шейный симпатический синдром может появиться на фоне следующих заболеваний:
- травмы позвоночника;
- излишней подвижности позвонков;
- генетических отклонений;
- остеохондроза 1 и 2 позвонков;
- невыясненных патологий.
Данный тип заболевания может передаваться по наследству. Если у матери диагностирован этот недуг, то вероятность того, что и у ребенка будет синдром, равняется 75%. Если у отца присутствует цервикокраниалгия, то вероятность появления такого же заболевания у малыша равняется всего лишь 20%.
К провоцирующим заболеваниям можно отнести:
- атеросклероз сосудов;
- спастику шейных мышц;
- врожденные заболевания и аномалии в строении артерий;
- хлыстовые травмы;
- воспалительный процесс в скелетной мускулатуре.
К провоцирующим факторам можно отнести: дефицит сна, перенапряжение (умственное и физическое), подъем на большую высоту. Также спровоцировать такое состояние могут:
- излишнее увлечение тирамином, это вещество в большом количестве содержится в шоколаде, кофе и сыре, орехах;
- яркий свет;
- гормональные изменения, в особенности в период месячных и менопаузы;
- сильные запахи;
- перепады атмосферного давления;
- пагубные привычки.
Процедуры исследования при синдроме
Диагностируют симптоматический синдром на основании жалоб пациента. При этом назначают следующие процедуры исследования:
- рентгенографию шейного отдела
- анализ крови на определение уровня холестерина и липидов
- УЗИ-исследование
- Реоэнцелография
- МРТ
Интересно! Метод пробы может подтвердить или опровергнуть предположение врача о наличии синдрома у пациента, путем прижатия проекции дополнительных позвоночных артерий. Если в результате такой пробы симптомы мигрени усиливаются, врач может полагать о наличии заболевания.
Важно! Без достоверного подтверждения диагноза заболевания приступать к лечению категорически запрещается.
К сожалению, приходится констатировать и такой факт, что перед тем как лечить шейную мигрень, некоторые врачи во время исследования, в основном обследуют состояние сонных артерий, тогда как диагностику позвоночника выполняют поверхностно. Также врачи не всегда берут функциональные пробы, что очень важно в процессе исследования. Такое отношение приводит к тому, что основная причина, которая вызвала шейную мигрень, изучается не до конца. Поэтому лечение данного синдрома, как и диагностика заболевания, должны проводиться строго под контролем врача-невролога.
Упражнения для облегчения боли
Мигрень из-за шеи может быть связана с проблемами грудного отдела, а именно с дыханием. Потому первым упражнением будет расслабление диафрагмы:
- Можно использовать пластиковую бутылку, наполненную теплой водой. Лежа на животе, подложить бутылку под нижние ребра над животом. Расслабить все тело, вдыхать, толкая ребрами бутылку. Дышать 1-2 минуты.
- Лежа на спине, завернуть нижнюю часть ребер в полотенце со средним натяжением. Вдыхать, раскрывая ребра в стороны с сопротивлением. Стараться не поднимать вверх плечи и не прогибать поясницу. Дышать 2-3 минуты.
Упражнение нужно делать в домашних условиях регулярно.
Снимать боль необходимо расслаблением фасций – оболочки мышц, при этом стараться обойтись без массажа:
- Взять пояс, перекинуть через плечо на стороне боли. Захватить пояс руками. Сделать вдох и на выдохе потянуть плечо вниз за пояс, наклоняя голову в ту же сторону. Повторить 3-4 раза.
- Захватить ключицу с пораженной стороны руками. Сделать вдох, на выдохе потянуть ключицу вниз, а голову отклонить по диагонали – назад и в противоположную сторону. Задержать положение на 30 секунд.
Способ релаксации позволяет освободить зажатые нервы. Среди средств, которые можно причислить к народным, относится расслабление подзатылочных мышц с помощью мячиков. Теннисные мячи нужно завернуть в носок, положить под область затылка. Лечь на спину, расслабиться на 1-2 минуты.
Методики лечения шейной мигрени
Только после тщательного проведения вышеперечисленных обследований и на основании сбора анамнезов, невролог подбирает наиболее эффективную для пациента методику по излечению болезни. Основное направление процедур – восстановить поток крови в позвоночных артериях и нивелировать источники, которые провоцируют сужение просвета.
Медикаментозный метод
В некоторых случаях, пациенту прописывают противовоспалительные препараты, а также антидепрессанты.
Список групп препаратов:
- Нестероидные противовоспалительные препараты
- Антидепрессанты
- Трептаны
- Препараты комбинированного действия
- Производные эрготамина.
В том случае, если заболевание наблюдается от шейного остеохондроза, лечение проводится медикаментозным способом. Помимо этого, для пациента, в индивидуальном порядке, разрабатывают специальные упражнения лечебной гимнастики.
Физиотерапия
Для этого используют несколько методик, в числе которых упражнения лечебной гимнастики, рефлексотерапия, магнитотерапия и т.д.
Восстановление тонуса мышц шеи проводится осторожно и постепенно, систематически увеличивая нагрузку. При этом важно, чтобы больной не ощущал боль во время занятий. Желание самого пациента вылечить заболевание, в этом случае играет особую роль. Другими словами, от него требуется терпение и упорство на пути к выздоровлению. Это связано с тем, что упражнения необходимо проводить постоянно. Крайне не желательно прерывать курс выполнения упражнений лечебной гимнастики. При отсутствии дополнительной нагрузки, укрепленные мышцы могут дегенерировать, что приводит к рецидиву.
Заниматься лечебной гимнастикой можно только после снятия болевых синдромов и перехода заболевания на стадию ремиссии.
Рефлексотерапия
Стоит также отметить, что рефлексотерапия при шейной мигрени, отзывы о которой оставляют благодарные клиенты исключительно положительные, показывает достаточно высокие результаты. Эта методика хорошо себя проявляет и при нервно-пихических заболеваниях и часто используется на практике неврологами и невропатологами.
Лечебная физкультура
При мышечных спазмах больному назначают ЛФК.
Лечебный массаж
Это еще одна процедура, которая при синдроме показывает неплохие результаты. Но только при условии, что все манипуляции будут выполнены профессиональным массажистом.
Шейная мигрень, лечение которой проводится оперативным путем – этот вопрос интересует многих.
Хирургическое вмешательство
Важно! Только в случае механической травмы позвоночного столба врачи принимают решение в пользу хирургического метода.
После операции пациент проходит полный курс реабилитации.
Такой многогранный подход к лечению обусловлен разнообразием клинического проявления синдрома. Благоприятный исход лечения во многом зависит от правильного и своевременно поставленного диагноза, квалификации врача и желания пациента к выздоровлению.
Механизм развития болезни
В механизме развития патологии ведущую роль играют позвоночные артерии. Они проходят в отверстиях, которые расположены на боковой поверхности шейных позвонков, а именно их поперечных отростков. Эти сосуды несут кровь в различные участки головного мозга, в том числе мозжечок, мост, передний и задний отделы.
В норме позвоночный столб человека формирует плавные изгибы, которые повторяют на своем пути артерии. От каждого из позвонков отходят спинномозговые нервы, которые несут импульсы в различные участки тела. Если происходит изменение конфигурации позвонков и ущемление нервов, сосуды также сдавливаются. Кроме того, в пораженном участке развивается отечность — еще одна причина механического воздействия на артерии. Синдром Барре-Льеу возникает при ущемлении 2-го и 3-го спинномозговых нервов, которые отходят на уровне соответствующих шейных позвонков.
Выводы
Зная, что такое шейная мигрень и первые симптомы ее проявления, удается предотвратить ее развитие. Подводя итоги, можно отметить, что наиболее эффективными методами лечения шейной мигрени считается рефлексотерапия, физиотерапия и ЛФК. Но хорошие результаты можно получить только при профессиональном подходе к лечению.
Самолечение заболевания медикаментозно может быть не только бесполезным, но и опасным для жизни больного. Поэтому, при проявлении первых симптомов, которые характерны для шейной мигрени, особенно при остеохондрозе шейного отдела или же в результате травмы позвоночника, нужно незамедлительно обратиться в клинику за профессиональной помощью и приступить к комплексному лечению. На начальных стадиях заболевания есть возможности полностью излечить синдром и навсегда забыть о приступообразных головных болях.
Диагностика
Общие сведения
Определить наличие шейной мигрени достаточно сложно.
Данный недуг маскируется множеством проявлений, поэтому поставить диагноз можно только после соответствующего обследования.
В первую очередь делается рентгенография зоны шеи, она поможет выявить наличие остеофитов и прочих патологических процессов.
Прежде чем назначить лечебный курс, врач может назначить и другие виды аппаратных диагностик, которые помогут обозначить стадию заболевания.
Шейная мигрень имеет сходство с болезнью Меньера, однако в последнем случае вестибулярные нарушения не наблюдаются. Дабы установить точный диагноз, требуется дифференциальное обследование.
Народная медицина
Давайте немного расширим нашу тему и обозначим ее так: “Мигрень: симптомы, лечение народными средствами”. Ведь можно попробовать справиться с проблемой и без помощи медикаментозных средств.
Одно из самых популярных средств в борьбе с приступами мигрени – это кофе. Так, один только его аромат способен позитивно сказаться на состоянии больного. Если приступ находится в начальной стадии, данный напиток может помочь справиться с симптоматикой. Однако нужно помнить и о том, что кофе также может спровоцировать усиление симптоматики мигренозного приступа.
Можно также сделать себе лимонный компресс. Для его приготовления нужно выдавить сок из половинки лимона, поставить его на 30 минут в холодильник. Далее этим средством нужно хорошенько смочить марлю, которая помещается на виски и лоб больного. Пролежать так надо примерно 30 минут.
( 1 оценка, среднее 4 из 5 )
Источник
