Сестринский процесс при геморрагическая лихорадка с почечным синдромом

1. Взятие крови для серологического исследования.
Материальные ресурсы: шприц на 10 мл, игла для венепункции, стерильная пробирка с пробкой, ватные шарики, стерильный лоток, кожный антисептик, маска, перчатки, штатив для пробирок, лоток для сброса, венозный жгут, непрокалываемый контейнер для использованных игл, подушка клеенчатая, бланк направления, салфетка, емкость с дезраствором, ручка, стеклограф.
Методика. Убедиться в наличии у пациента информированного согласия на предстоящую процедуру. Установить с пациентом доверительные отношения. Объяснить пациенту цель и ход процедуры. Вымыть и осушить руки. Надеть перчатки и маску. Помочь пациенту занять удобное положение (лежа или сидя). Положить под локоть пациента подушечку. Собрать шприц, положить в стерильный лоток. Наложить венозный жгут на плечо выше локтевого сгиба. Попросить пациента несколько раз сжать и разжать кулак. Попросить сжать кулак. Осмотреть место прокола и пропальпировать вену, обработать кожным антисептиком в области венепункции. Выполнить венепункцию. Оттянуть поршень шприца на себя, набрать кровь с помощью шприца или самотеком. Приложить ватный тампон с антисептиком к месту укола, снять жгут с плеча, извлечь иглу из вены, прижать тампон. Согнуть руку в локтевом сгибе на 5-7 мин. Поместить кровь в пробирку, закрыть пробкой. Поместить иглу в непрокалываемый контейнер. Пронумеровать пробирку. Поместить пробирку в штатив. Установить штатив в контейнер. Оформить направление в лабораторию. Отправить кровь в серологическую лабораторию (баклабораторию). Убедившись, что кров не выделяется из места венепункции, снять ватный тампон и поместить в емкость с дезраствором. Снять маску, снять перчатки и замочить в дезрастворе. Вымыть и осушить руки.
2.Сестринский уход за больным ГЛПС.
1 этап: выявление проблем пациента.
Настоящие проблемы пациента с ГЛПС: слабость, гипертермия, головная боль, боли в поясничной области.
Потенциальные проблемы: развитие острой почечной недостаточности или разрыв капсулы почки.
2 этап: Планирование ухода.
Краткосрочные цели: 1) уточнение диагноза.
2) облегчить состояние пациента
Долгосрочные цели: не допустить прогрессирования заболевания и появление осложнений.
3 этап: Реализация сестринского ухода.
Независимые вмешательства:
1. Обеспечить соблюдение строгого постельного режима на олиоанурический период.
2. Обеспечить соблюдение механически, химически, термически щадящей диеты.
3. Провести беседу с пациентом о необходимости соблюдения постельного режима и диеты.
4. Обеспечить смену нательного и постельного белья при необходимости.
Зависимые и взаимозависимые вмешательства:
1. Подготовить больного и провести взятие крови на серологическое исследование.
2. Подготовить больного к проведению назначенных врачом диагностических процедур (общий анализ крови, общий анализ мочи, анализ мочи по Зимницкому, УЗИ почек и ОБП, ЭКГ)
3. Ежедневная термометрия по листу назначений (обычно 2 раза в день).
4. Проведение медикаментозной терапии по листу назначений с учетом дозы, переносимости пациентом, кратности приема, приема пищи (изучить инструкцию приема медикаментозного средства).
4. Оценка сестринского ухода:
Результат: краткосрочный — облегчение состояния пациента, долгосрочный – выздоровление и отсутствие осложнений.
3. При проведении беседы с пациентом необходимо объяснить важность постельного режима при ГЛПС, так как при физической нагрузке возможен разрыв капсулы почек, необходимо разъяснить важность проводимой терапии, так как возможно развитие острой почечной недостаточности.
4. При реабилитации больных, переболевших ГЛПС, рекомендовано:
А) исключить физические нагрузки на 1 год
Б) воздержаться от проведения прививок сроком на 1 месяц
В) избегать переохлаждения
Г) принимать витамины А, С, Е и Se.
Д) рекомендованы пешие прогулки на свежем воздухе в умеренном темпе 2 часа в день
Е) диспансерное наблюдение инфекциониста 1 год.
Источник
ТЕМА: «Сестринское дело при геморрагических лихорадках: ККГЛ, ГЛПС и клещевом энцефалите».
Учебное время: 2 часа.
ГЕМОРРАГИЧЕСКИЕ ЛИХОРАДКИ – группа острых вирусных антропозоонозов, характеризующихся развитием капилляротоксикоза и проявляющихся интоксикационным и геморрагическим синдромами, и признаками поражения различных органов и систем.
Общие сведения:
В настоящее время различают 15 геморрагических лихорадок: 13 у человека и 2 у животных.
Большей частью ГЛ распространены в странах с субтропическим и тропическим климатом. Однако в последнее время их ареал расширяется. Примером может служить недавний случай возникновения заболеваний в Ростовской области и на Северном Кавказе (август-сентябрь 1999 года), вызванных вирусами Конго-крымской лихорадки и лихорадки Западного Нила.
В последние годы возрос интерес медиков к лихорадкам: Ласса, Марбург и Эбола, возбудители которых могут передаваться от больного человека здоровому при непосредственном контакте или парентеральным путём.
Летальность при различных видах геморрагических лихорадок варьирует от 10 до 50-60%.
КОНГО – КРЫМСКАЯ ГЕМОРРАГИЧЕСКАЯ ЛИХОРАДКА
Синонимы: Крымская, капилляротоксикоз инфекционный острый.
ККГЛ — зоонозная природно-очаговая вирусная инфекция, с трансмиссивным механизмом передачи возбудителя, характеризующаяся симптомами интоксикации, лихорадкой, явлениями геморрагического васкулита и множественными кровоизлияниями во внутренние органы.
Впервые описана в 1944- 1945 годах М.П. Чумаковым в Крыму.
Этиология:
Возбудитель – РНК-содержащий вирус, относящийся к арбовирусам. Впервые выделен в 1967 М.П. Чумаковым (CHF – vir).
Сферической формы, малоустойчив в окружающей среде. При кипячении гибнет моментально, при Т = 450С – через 2 часа.
Эпидемиология:
Источник инфекции: крупный и мелкий рогатый скот, мелкие грызуны (зайцы, ежи), человек в период лихорадки.
Путь передачи: трансмиссивный. Переносчики – иксодовые клещи. В теле клеща вирус сохраняется пожизненно и передаётся самкой трансовариально.
Восприимчивость: высокая.
Восприимчивый организм: человек, животные.
Иммунитет: не длительный – 1-2 года.
Сезонность: май – август (миграция и выгон скота на пастбища).
Распространённость: Краснодарский и Ставропольский края, Ростовская и Астраханская области, полуостров Крым, Казахстан, Венгрия, Западная и Восточная Африка, Индия.
Клиника:
В клинике различают: инкубационный период, начальный период, период разгара клиники, период реконвалесценции.
Инкубационный период: от 2 до 14 дней (в среднем – 3-5 дней).
Начальный период: от 3 до 6 дней. Характеризуется внезапным ознобом, быстрым повышением температуры тела до 39-400С, распространёнными миалгиями и артралгиями, сильными болями в пояснице. У ряда больных – положительный симптом Пастернацкого. Часто могут быть головокружения, сухость во рту, многократная рвота, снижение АД. Больные обычно возбуждены, лицо и слизистые оболочки, шея и верхние отделы грудной клетки гиперемированы, губы сухие, имеются явления herpes labialis et nasalis.
Период разгара клинических проявлений: длится в течение 2 – 6 дней. Развивается часто после кратковременного снижения температуры тела в течение 1 – 2 суток.
В этой стадии проявляется выраженный геморрагический синдром в виде петехиальной сыпи на боковых участках туловища, в области крупных складок и на конечностях.
При тяжёлых формах наблюдается пурпура, экхимозы, возможны кровотечения из дёсен, носа, желудка, кишечника, лёгких и матки.
Больные подавлены, бледны. Выражен акроцианоз, тахикардия, гипотензия. Возможен бред, могут быть менингиальные симптомы с судорогами и с последующим развитием комы. Со стороны почек развивается олигоурия, микрогематурия.
Период реконвалесценции: длительный, в течение 1 – 2 месяцев с чётко выраженным астеническим симптомокомплексом.
Диагностика:
ОАК: лейкопения, нейтрофилёз со сдвигом влево, СОЭ увеличена, тромбоцитопения.
Серологические методы: РСК (реакция связывания комплемента).
Принципы лечения:
Режим: постельный.
Диета: с ограничением белка и соли.
Медикаментозное лечение:
Метод управляемой гемодилюции (с помощью коллоидов и кристаллоидов):
а) коллоиды: рефортан, реамберин, ремоксол, реополиглюкин, полиглюкин, макродекс, альбумин. Способствуют стабилизации ОЦК, снижают интерстициальный отёк тканей, обеспечивают дезаггрегацию тромбоцитов, эритроцитов и нормализуют почечный кровоток.
б) кристаллоиды: 5% раствор глюкозы, 0,9% раствор NaCl, раствор Рингера-Локка. Проникают в интерстиций, связывают токсичные вещества и выводят их из организма.
Диуретики: салуретики (фуросемид, лазикс) и осмодиуретики (манитол, мочевина).
Кортикостероиды: преднизолон, гидрокортизон.
Ингибиторы протеолиза: контрикал, трасилол, гордокс.
4% раствор натрия гидрокарбоната (для борьбы с метаболическим ацидозом).
Витамины: С, РР.
Специфическое лечение: иммунная сыворотка или гипериммунный γ-глобулин. (Чумаков, 1944 год).
ГЕМОРРАГИЧЕСКАЯ ЛИХОРАДКА С ПОЧЕЧНЫМ СИНДРОМОМ
Синонимы: ГЛПС, лихорадка геморрагическая Дальневосточная (Уральская, Ярославская), нефрозонефрит инфекционный геморрагический, нефропатия эпидемическая Скандинавская.
ГЛПС – зоонозная природно-очаговая инфекция, вызываемая вирусом, характеризующаяся поражением почек в виде нефрозонефрита и геморрагическим синдромом.
Впервые описана в 1913 году на Дальнем Востоке (“Манчжурский грипп”), затем на Урале, Поволжье, Центральной и Северо-западной Европе, на севере Китая, Корее и на Балканах.
Этиология:
Возбудитель – РНК-содержащий вирус из семейства арбовирусов (Hantaan). Выделен в 1940 году А.А. Смородинцевым, подтверждён Чумаковым в 1956 году.
Чувствителен к эфиру, хлорамину, ацетону, бензолу, УФО.
Эпидемиология:
Источник инфекции: чёрная и серая крысы, полевая мышь, рыжие и серые полёвки. Выделяют возбудителя с испражнениями и слюной.
Путь передачи: изучен недостаточно.
Аспирационный – воздушно-пылевой (основной);
Фекально-оральный;
Контактно-бытовой (при разделке туш).
NOTABENE! Трансмиссивный путь НЕ ДОКАЗАН, но не исключён.
Восприимчивый организм: люди (3/4 – мужчины 20 – 40 лет), животные.
Восприимчивость: высокая.
Иммунитет: пожизненный, но в 1% случаев возможны повторные заболевания.
Сезонность: летне-осенний период.
Распространённость: лесные и сельскохозяйственные районы, очень часто по берегам крупных водоёмов.
Клиника:
Инкубационный период: от 8 до 35 дней (в среднем 3 недели).
Продромальный период: неспецифичен, чувство неловкости при глотании, субфебрильная температура, астения.
Период развёрнутых клинических проявлений состоит из фаз:
А) доолигоурическая фаза или начальный период: начало острое, быстрый подъём температуры тела до 38 – 400С. Озноб, головная боль, боли в пояснице, светобоязнь, ретроорбитальные боли, расплывчатость и сгущение сетки перед глазами.
При осмотре: гиперемия лица, шеи, груди, инъекция сосудов склер и конъюнктивы, зев гиперемирован, язык обложен, АД снижено, тоны сердца приглушены. Могут быть гепатоспленомегалия, явления бронхита и пневмонии. На 2-3 день появляются геморрагии на твёрдом нёбе, на 3-4 день – петехиальная сыпь в подмышечной области, на боковых отделах туловища (иногда в виде полос). Симптом “щипка” постоянно положительный.
При тяжёлом течении может возникнуть пурпура или экхимозы.
Б) олигурическая фаза или разгар клиники: на 5-6 день состояние больного ухудшается – нарастает интоксикация, появляется многократная рвота, могут быть менингиальные симптомы. Обнаруживаются кровоизлияния в склеры, появляются носовые кровотечения. На 7-9 день температура тела резко падает, состояние больного, как правило, резко ухудшается: больной бледен, конечности цианотичны, выражена кровоточивость слизистых оболочек, кровоизлияния на месте инъекций, кровохарканье, часто кровавая рвота и мелена.
Одновременно с этим – сильные боли в пояснице (нестерпимые).
Прогрессивно снижается диурез, вплоть до анурии. Этот период часто осложняется разрывом почечной капсулы и надрывом коркового слоя почек.
Возможны кровоизлияния в ГМ, гипофиз, надпочечники и кишечник (очень часто возникает картина острого живота – оперируют по поводу острого живота – забрюшинная гематома).
Реконвалесценция или полиурическая стадия (фаза): начинается с 10-16 дня болезни. Состояние больного улучшается, появляется диурез, затем он увеличивается и возникает никт- и полиурия. Больной выделяет до 5-8 литров мочи. Может быть клиника пиелонефрита. Выздоровление очень медленное.
Диагностика:
ОАК: — в начальной фазе: лейкопения, тромбоцитопения, затем нейтрофилёз со сдвигом до промиелоцитов. Ht ↑.
в олигурическую фазу: Ht ↓, повышается остаточный азот, повышаются аминотрансферазы.
ОАМ: фибринные цилиндры, “инкрустированные” почечным эпителием. Протеинурия до 33 – 85 г/л в сутки.
Серологические методы: НРИФ.
Принципы лечения:
Аналогичны таковым при Конго-Крымской лихорадке, в тяжёлых случаях – до гемодиализа.
Специфического лечения нет!
Противоэпидемические мероприятия при геморрагических лихорадках:
Госпитализация: по эпидемическим показаниям, при ГЛПС больной человек опасности не представляет.
Информация в СЭС: не позже чем через 12 часов после выявления.
Карантин: не накладывается.
Дератизация: проводится.
Дезинсекция: осмотр и противоклещевая обработка.
Разобщение: не проводится.
Экстренная профилактика: специфический γ-глобулин.
Сестринский уход:
При сестринском уходе пациент с геморрагическими лихоладками прямой опасности не представляет, т.е. он не заразен. Планируя сестринскую деятельность при геморрагических лихорадках, надо учитывать, что основными нарушенными потребностями являются потребности:
поддерживать нормальную температуру тела
выделять
И обеспечение (восстановления) этих двух потребностей составляют основу сестринских вмешательств. При решении проблем пациента необходимо вести четкий учет количества, характера мочи, определять этап (фазу) лихорадки и обеспечивать физические методы ее снижения, наряду с антипиретической терапией.
Геморрагическая сыпь обычно не требует дополнительных сестринских вмешательств, достаточно следить за ее появлением и динамикой, также необходимо объяснить пациенту, что несмотря на выраженность, при исчезновении она не оставит следов. При оказании помощи при кровотечениях надо применять общие меры безопасности при работе с кровью и биологическими жидкостями.
ВЕСЕННЕ-ЛЕТНИЙ КЛЕЩЕВОЙ ЭНЦЕФАЛИТ.
Синонимы: энцефалит Дальневосточный, таёжный, русский, эндемический, весенний.
ВЛКЭ – природно-очаговая и антропоургическая вирусная инфекция с трансмиссивным путём передачи, характеризующаяся поражением серого вещества головного и спинного мозга, приводящим к развитию вялых парезов и параличей.
Этиология:
Возбудитель РНК-содержащий вирус из семейства Flaviviridae рода Flavivirus (арбовирус). Термостабилен, при Т = 500С инактивируется через 20 минут, при Т = 600С – через 10 минут, при Т = 1000С – через 2 минуты. В молоке и молочных продуктах вирус сохраняется в течение 2х месяцев. Не чувствителен к кислотам. Чувствителен к УФО, эфиру, хлорамину и 3% раствору лизола (инактивируется через 5 минут).
Эпидемиология:
Источник инфекции: дикие и домашние животные и птицы, больной в момент вирусемии.
Путь передачи: трансмиссивный.
Переносчики и основной резервуар – иксодовые клещи.
Очень редко может быть алиментарный путь заражения через инфицированное молоко.
Восприимчивый организм: человек, причём чаще люди определённых профессий (охотники, егеря, лесники).
Восприимчивость: высокая до 95%.
Иммунитет: напряжённый длительный.
Сезонность: весенне-летняя.
Распространённость: лесные и лесостепные районы.
Патогенез:
От места укуса вирус с кровью заносится в клетки ЦНС, где вызывает дегенеративные изменения (особенно в передних рогах СМ, а так же ядрах продолговатого мозга).
Клиника:
Инкубационный период: 1-30 дней, редко – до 60 дней (в среднем 1-2 недели).
Продрома: или неспецифична, или её нет.
Стадия развёрнутых клинических проявлений:
Здесь различают следующие формы: лихорадочную, менингиальную, менингоэнцефалитическую и парарадикулоневротическую.
Начало острое: озноб, затем подъём температуры тела до 390С. Длительность “пика” 5-7 дней, потом температура снижается критически или ускоренным лизисом, у почти половины больных (40%) она снова повышается – двухволновая кривая. Длительность лихорадки в целом 14 – 19 дней.
Симптомы интоксикации: головная боль, “разбитость”, тошнота, рвота, нарушения сна.
Так же характерны вялые параличи и парезы шейно-плечевой мускулатуры (симптом “свисания головы”), поражения ЧМН X, XI, XII пар и менингиальные симптомы (резкая головная боль, ригидность затылочных мышц, положительный симптомы Кернига и Брудзинского). Сознание может быть нарушено, возможен бред. Не редко может быть прогрессивная хронизация процесса.
реконвалесценция очень длительная (до 2х лет), развившиеся параличи восстанавливаются лишь частично.
ЛЕТАЛЬНОСТЬ ПРИ ЭТОМ ЗАБОЛЕВАНИИ ДО 10%.
Диагностика:
Основана на серологии – РСК, ИФА, непрямого метода ИФ, возможно использование биологического метода.
Принципы лечения:
Режим постельный, больной обязательно госпитализируется.
Диета полноценная, полужидкая, иногда возникает потребность перевода на парентеральное питание.
Этиотропная терапия: — специфический противоэнцефалитный донорский иммуноглобулин
Выписывают больного при отсутствии неврологических расстройств, угрожающих жизни, через 2 – 3 недели после нормализации температуры тела.
Специфическая профилактика:
Применяют:
— жидкую инактивированную вакцину (детям и взрослым).
Вакцинация 3 Х кратная: V1 – ноябрь-декабрь;
V2 – через 2 недели после V1;
V3 – через 3 месяца после V2.
Ревакцинация – через год после законченной вакцинации (V3).
— сухую инактивированную вакцину (только взрослым).
Вакцинация 2 Х кратная: V1 – сентябрь;
V2 – март.
Ревакцинация – через 1 – 2 года (RV).
Источник

МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РЕСПУБЛИКИ КАЛМЫКИЯ
БПОУ РК «Калмыцкий медицинский колледж им. Т. Хахлыновой»

АКТУАЛЬНОСТЬ
За истекший период 2016 года в Российской Федерации зарегистрировано 50 случаев впервые выявленной малярии (в 2015 году – 22) и 79 случаев лихорадки денге.
Всего за период зарегистрировано, 116 случаев Крымской геморрагической лихорадки, что на 12,4% больше аналогичного периода прошлого года, 48 случаев лихорадки (в четыре раза больше прошлого года), семь случаев туляремии, пять случаев брюшного тифа, три случая гидрофобии, один случай дифтерии, один случай лихорадки Западного Нила. На 7,8% снизилось количество обращений в больницы по поводу присасывания клещей и на 3,4% по поводу укусов животными.

ТРАНСМИССИВНЫЕ ИНФЕКЦИИ
Трансмиссивные инфекции – это группа заболеваний, основным условием для распространения которых является наличие насекомого-переносчика. Человек при этом является носителем инфекции и при отсутствии насекомого-переносчика опасности для окружающих не представляет.
Это вирусные, бактериальные, паразитарные инфекции, пути передачи которых к человеку предполагают наличие переносчика возбудителя инфекции, в роли которых выступают кровососущие, членистоногие (насекомые, клещи) и брюхоногие моллюски. Заражение данными заболевания осуществляется при укусе человека зараженным насекомым или животным (мыши, крысы) или может произойти через продукты питания, инфицированных мочой крыс
(больных) или испражнениями блох.
Переносчики инфекции – комары, вши,
блохи, клещи.

МАЛЯРИЯ
- Малярия – острая инфекционная болезнь, сопровождающаяся лихорадкой, ознобом, головной болью, вызванная результатом укуса комара.
- Возбудители — Plasmodiumvivax для трехдневной малярии
- Эпидемиология . Источник инфекции — больной человек, гаметоноситель. Механизм передачи возбудителя — трансмиссивный, реализуется через укус инвазированной самки комаров рода Anopheles.
- Инкубационный период : 10-20 дней. Если не начать лечение в течении первых 24 часов, малярия может развиться в тяжелую болезнь, заканчивающуюся летальным исходом.
- Клиника : лихорадка, головная боль, озноб, боли в мышцах, пояснице, тошнота.
- Осложнения : тяжелая анемия, дыхательная недостаточность, метаболический ацидоз.
- Лечение . Этиотропная терапия: гематошизотропные препараты — хлорохин (курс: 1 -и день 1,5,2й — Зй — по 0,5), бигумаль ; хлорохинустойчивых гистошизотропные препараты – примахин, хиноцид. При лечении штаммах — фансидар, хинин; злокачественных форм (кома) препараты вводятся внутривенно (хинин 10-20 мг/кг веса).
.
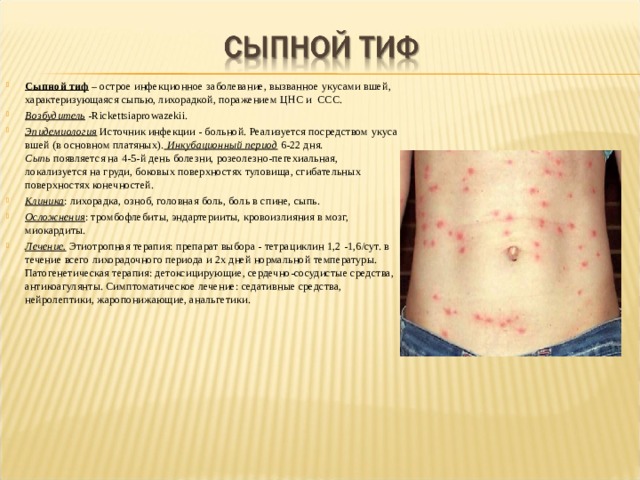
- Сыпной тиф – острое инфекционное заболевание, вызванное укусами вшей, характеризующаяся сыпью, лихорадкой, поражением ЦНС и ССС.
- Возбудитель — Rickettsiaprowazekii.
- Эпидемиология Источник инфекции — больной. Реализуется посредством укуса вшей (в основном платяных). Инкубационный период 6-22 дня. Сыпь появляется на 4-5-й день болезни, розеолезно-пегехиальная, локализуется на груди, боковых поверхностях туловища, сгибательных поверхностях конечностей.
- Клиника : лихорадка, озноб, головная боль, боль в спине, сыпь.
- Осложнения : тромбофлебиты, эндартерииты, кровоизлияния в мозг, миокардиты.
- Лечение. Этиотропная терапия: препарат выбора — тетрациклин 1,2 -1,6/сут. в течение всего лихорадочного периода и 2х дней нормальной температуры. Патогенетическая терапия: детоксицирующие, сердечно-сосудистые средства, антикоагулянты. Симптоматическое лечение: седативные средства, нейролептики, жаропонижающие, анальгетики.
ГЛПС – острая инфекционная болезнь, характеризующаяся системным поражением
мелких кровеносных сосудов, геморрагическим диатезом, расстройствами и поражением
почек и развитием острой почечной недостаточности.
Возбудитель — РНК-содержащий вирус рода Hantaan.
Эпидемиология. Источник инфекции – грызуны, клещ
Пути передачи возбудителя -алиментарный, аэрогенный, контактный;
заражение происходит чаще воздушно-пылевым путем.
Инкубационный период 1-7 недель. Начало острое.
Синдром интоксикации . Повышение температуры до 38 — 41 С в течение недели,
резкая головная боль, озноб, жажда, миалгии.
Геморрагический синдром с 3-го дня болезни, сыпь мелкоточечная, петехиальная,
в местах естественных впадин, иногда сыпь располагается в виде цепочек и полос
Почечный синдром . Олигурический период с 3-4-го по 8-11-й дни болезни: боли в пояснице,
снижение диуреза вплоть до анурии, нарастание интоксикации при снижении температуры.
Осложнения : ОПН, ХПН.
Лечение. Нестероидные противовоспалительные средства (индометацин и др.),
дезагреганты (курантил), кортикостероиды (преднизолон); детоксицирующие
средства — инфузионно, ангиопротекторы (рутин, аскорбиновая кислота); глюкозо-
новокаиновая смесь для уменьшения гиперкалиемии.
Симптоматическое лечение: обезболивающие, седативные препараты.

СЕСТРИНСКИЙ УХОД ПРИ ЛИХОРАДКЕ:
4. Обеспечить обильное горячее питьё
(чай, настой шиповника и др.).
5. Контролировать физиологические
отправления.
6. Обеспечить постоянное наблюдение за
пациентом.
Цель:
1)в первый период лихорадки необходимо «согреть» больного,
2)во второй период лихорадки следует «охладить» больного,
3)в третий период необходимо предупредить падение АД и сердечно-сосуд
Помощь в первом периоде лихорадки:
Медицинская сестра должна:
1. Обеспечить постельный режим.
2. Тепло укрыть пациента.
3. К ногам положить грелку.
5. На лоб пациента положить пузырь со
льдом или холодный компресс, смоченный в
растворе уксуса (2 столовых ложки на 0,5
литра воды) — при выраженной головной
боли и для предупреждения нарушения
сознания.
6. При гиперпиретической лихорадке
следует сделать прохладное обтирание,
можно использовать примочки (сложенное
вчетверо полотенце или холщовую салфетку,
смоченные в растворе уксуса пополам с
водой и отжатые, нужно прикладывать на 5
10 мин., регулярно их меняя).
7. Периодически протирать слабым
раствором соды ротовую полость, a губы
смазывать вазелиновым маслом.
8. Питание осуществлять по диете № 13.
9. Следить за физиологическими
отправлениями, подкладывать судно,
мочеприёмник.
10. Проводить профилактику пролежней.
Помощь во втором периоде лихорадки:
Медицинская сестра должна:
1. Следить за строгим соблюдением
пациентом постельного режима.
2. Обеспечить постоянное наблюдение
за лихорадящим пациентом (контроль
АД, пульса, температуры тела, за общим
состоянием).
3. Заменить теплое одеяло на легкую
простыню.
4. Давать пациенту (как можно чаще!)
витаминизированное прохладное питье
(морс, настой шиповника).
5 . На лоб пациента положить пузырь со
льдом или холодный компресс,
смоченный в растворе уксуса (2
столовых ложки на 0,5 литра воды) –
при выраженной головной боли и для
предупреждения нарушения сознания.

Помощь в третьем периоде лихорадки:
При критических состояниях:
1. Вызвать врача.
2. Приподнять ножной конец кровати
убрать подушку из-под головы.
3. Контролировать АД, пульс.
4. Приготовить для п/к введения 10%
раствор кофеин-бензоат натрия,
кордиамин, 0,1% раствор адреналина,
1% раствор мезатона.
5. Дать крепкий сладкий чай.
6. Укрыть пациента одеялами, к рукам и
ногам пациента приложить грелки.
7. Следить за состоянием его нательного
и постельного белья (по мере
необходимости бельё нужно менять,
иногда часто).
При литическом снижении температуры
тела пациента медицинская сестра
должна:
1. Создать пациенту покой.
2. Контроль Т°, АД, ЧДД, РS.
3. Производить смену нательного и
постельного белья.
4. Осуществлять уход за кожей.
5. Перевод на диету № 15.
6. Постепенное расширение режима
двигательной активности.

ТЕХНИКА ВЗЯТИЕ КРОВИ НА ОПРЕДЕЛЕНИЕ АНТИТЕЛ КЛАССОВ M, G (IGM, IGG)
Оснащение: шприц ёмкостью 10 – 20мл с иглой для в/в инъекций, спиртовые шарики
(спирт – 70%), маска, перчатки, жгут, клеёнчатая подушечка, салфетка, маска, кожный
антисептик, стерильная пробирка.
— Объяснить пациенту цель исследования и заручиться его согласием.
— Приготовить направление.
— Надеть маску, тщательно вымыть руки проточной водой с мылом, обработать кожным
антисептиком, надеть перчатки, обработать их спиртовым шариком или антисептиком для
перчаток.
— Усадить пациента на стул или уложить на кушетку.
— Освободить руку от одежды до середины плеча.
Попросить пациента максимально разогнуть руку в локтевом суставе, под локоть положить
клеёнчатую подушечку.
— Проверить упаковку шприца на целостность, срок годности.
— Наложить жгут на среднюю треть плеча.
— Правила наложения жгута:
- концы жгута должны смотреть вверх;
- жгут накладывается на плечо через салфетку или одежду; тинка олстаая каапля ка

— Пульс на лучевой артерии должен прощупываться (рука не должна бледнеть или
