Сецернирующая молочная железа код по мкб

Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Прогноз
- Профилактика
Названия
Название: N60,4 Эктазия протоков молочной железы.
N60.4 Эктазия протоков молочной железы
Описание
Эктазия протоков молочных желез. Физиологическое или патологическое расширение млечных ходов, вызванное беременностью, лактацией, инволютивными процессами, заболеваниями груди. Проявляется зудом, жжением, болезненностью и уплотнениями в сосково-ареолярной области, выделениями из соска. Для диагностики применяют дуктографию, определение уровня гормонов, цитологию секрета, УЗИ грудных желез и маммографию. Схема лечения определяется основным заболеванием. Обычно назначают гормональные, антибактериальные, противовоспалительные препараты. При наличии показаний выполняют селективную дуктолобэктомию, резекцию груди или мастэктомию.
Дополнительные факты
Эктазия молочных протоков (дуктэктазия груди, дилатация субареолярных каналов) как самостоятельное расстройство наблюдается крайне редко и обычно служит маркером других процессов, происходящих в молочной железе. О расширении млечных ходов говорят в том случае, когда их просвет увеличивается с нормальных 1,5-2 мм до 3-5 мм и более. По данным исследований в сфере маммологии, такую патологию чаще выявляют у пациенток старше 40 лет, что обусловлено возрастными изменениями, происходящими в женском организме. Значимость своевременной диагностики эктазии обусловлена частым сочетанием дилатации протоков с серьезными в прогностическом плане заболеваниями груди.
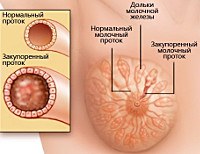
N60.4 Эктазия протоков молочной железы
Причины
К расширению млечных ходов могут привести как физиологические, так и патологические факторы. В норме умеренная эктазия, свидетельствующая о подготовке к лактации, наблюдается во второй фазе овуляторного цикла и во время беременности. Еще более молочные протоки расширяются во время лактации, особенно при больших объемах секреции грудного молока и лактостазе. Незначительная дуктэктазия груди является результатом гормональной перестройки и структурных изменений тканей молочных желез во время их инволюции. К патологическому расширению протоков обычно приводят:
• Дисгормональные нарушения. Эктазия субареолярных каналов возникает при нарушении соотношения между концентрациями эстрогенов и гестагенов. Причинами таких состояний являются заболевания яичников (оофориты, аднекситы, объемные новообразования, эндометриоз) и гипоталамо-гипофизарная патология.
• Гиперпролактинемия. Интенсивная стимуляция альвеол груди пролактином приводит к постоянному выделению молока и расширению протоков. Подобное расстройство развивается при опухолях гипофиза или гипоталамуса, гипотиреозе, хронической почечной недостаточности, циррозе печени, гиперэстрогении.
• Сецернирующая молочная железа. Протоки груди расширяются при поступлении в их просвет патологического секрета. Сецернация возникает на фоне секреторной мастопатии, внутрипротокового папилломатоза грудных желез, злокачественных новообразований груди (интрадуктального рака, болезни Педжета и тд ).
• Воспалительные и деформирующие процессы. Естественная анатомия протоков изменяется как в период острого воспаления, так и вследствие поствоспалительного разрастания соединительной ткани. Деформация также происходит после перенесенных травм груди, оперативных вмешательств на ней и при прорастании неоплазий.
Патогенез
Эктазия млечных ходов груди — многокомпонентный процесс, на отдельные звенья которого влияют различные факторы. При дисгормональных нарушениях интрадуктальный эпителий гипертрофируется, что вызывает расширение протока. Поступление физиологического или патологического секрета в просвет протока приводит к его компенсаторной дилатации. Ситуация усугубляется при повышенной вязкости внутрипротоковой жидкости или наличии в ней сгустков. В таких случаях млечный ход может перекрываться, что сопровождается повышением давления в дистальных участках с их последующим стойким расширением. Аналогичные изменения могут быть вызваны локальным отеком тканей при острых воспалениях, спаечными процессами, осложняющими течение воспалительных заболеваний, рубцеванием после травматических повреждений и прорастанием неоплазий. Дополнительным элементом патогенеза эктазии протоков у женщин в период менопаузы становится растяжение тканей при провисании молочной железы вследствие ее инволюции.
Симптомы
Клиническая картина субареолярной дилатации развивается постепенно и манифестирует при нарастании патологических изменений. В симптоматике преобладают локальные признаки. Женщина жалуется на дискомфортные ощущения, зуд или жжение в области ареолы. Возможно уплотнение субареолярных тканей. При отсутствии выраженных диспластических процессов, острого воспаления и неоплазий болезненность незначительная или умеренная. Сосок может смещаться в сторону, втягиваться и деформироваться. Поскольку эктазия зачастую развивается на фоне сецернации молочной железы, обычно отмечаются белесоватые, желтые или сукровичные выделения из соска, которые вызывают локальное раздражение — отечность, покраснение, мацерацию. Если патология вызвана дисгормональными нарушениями, изменения чаще являются двухсторонними. При объемных, посттравматических и воспалительных процессах обычно поражаются протоки железы на стороне поражения.
Возможные осложнения
Физиологическая эктазия млечных протоков не представляет какого-либо риска для здоровья и жизни женщины. В некоторых случаях она может осложняться галактофоритом, а при значительном расширении — деформацией груди. При возникновении дуктэктазии у пациенток с сецернирующей молочной железой постоянное выделение секрета из устьев расширенных протоков провоцирует развитие дерматитов и дерматозов в альвеолярной зоне. У женщин тревожно-ипохондрического склада характера возможно возникновение канцерофобии. Поскольку патологическое расширение протоков обычно является симптомом другого заболевания, несвоевременная диагностика причин эктазии усугубляет прогноз и усложняет лечение основной патологии грудной железы.
Диагностика
Ключевая задача диагностического этапа при подозрении на расширение молочных протоков — исключение или выявление расстройств, спровоцировавших эктазию. С этой целью назначаются обследования, позволяющие обнаружить гормональный дисбаланс и морфологические изменения в тканях молочной железы. Наиболее информативны для постановки правильного диагноза следующие методы исследований:
• УЗИ груди и маммография. Эхографическое и рентгенографическое исследование проводятся для своевременной диагностики диспластических и неопластических процессов, способных спровоцировать дуктэктазию.
• Дуктография. Контрастная галактография визуализирует систему протоков груди, позволяет определить участки дилатации и оценить степень расширения млечных ходов. Метод хорошо выявляет интрадуктальные новообразования.
• Анализ уровня гормонов. При базовом обследовании оценивается содержание эстрадиола, прогестерона, пролактина, ФСГ, ЛГ. Дополнительно может выполняться скрининг или комплексный анализ гормонов щитовидной железы.
• Цитология мазка из соска. Метод показан при наличии выделений. Исследование клеточного состава под микроскопом направлено на выявление возможных воспалительных изменений и атипичных клеток, характерных для новообразований груди.
В более сложных диагностических случаях исследуют материал, полученный в ходе пункционной или трепанобиопсии молочной железы, назначают дополнительные методы обследования — определение онкомаркера CA 15-3, КТ, МРТ, радиоизотопную сцинтиграфию груди. Заболевание дифференцируют с галактофоритом, субареолярным абсцессом, болезнью Педжета, доброкачественными и злокачественными опухолями грудных желез. При необходимости к постановке диагноза привлекают гинеколога, эндокринолога, онколога, дерматолога, хирурга.
Лечение
Дуктэктазия, которая возникла вследствие физиологических причин и является случайной диагностической находкой при профилактическом обследовании, в лечении не нуждается. Таким пациенткам показано динамическое наблюдение у маммолога. При паталогическом расширении протоков молочных желез, вызванном другим заболеванием, врачебная тактика определяется ведущей патологией. Женщинам с эктазией протоков груди могут быть рекомендованы:
• Медикаментозная терапия основного заболевания. При дисгормональных расстройствах эффективна гормонотерапия, позволяющая нормализовать нейроэндокринную регуляцию метаболизма молочных желез. Для устранения воспаления назначают антибиотики с учетом чувствительности возбудителя и нестероидные противовоспалительные средства. При обнаружении злокачественной неоплазии применяют цитостатики и другие противоопухолевые препараты.
• Хирургические методы лечения. Оперативные вмешательства проводят при выраженном болевом синдроме, значительной деформации молочной железы, выявлении рака и терапевтической резистентности другой патологии, которая осложнилась эктазией. В зависимости от основной патологии выполняют селективную дуктолобэктомию, вылущивание доброкачественной опухоли, секторальную резекцию молочной железы или один из вариантов мастэктомии.
При выявлении показаний лечение эктазии может дополняться назначением иммунокорригирующих и седативных препаратов, витаминно-минеральных комплексов, физиотерапевтическими методиками, при наличии онкопатологии — лучевой терапией. Пациенткам с гормональными расстройствами рекомендовано снижение веса и коррекция диеты с уменьшением количества жирных продуктов и простых сахаров.
Прогноз
Прогноз патологической эктазии млечных протоков зависит от основного заболевания, симптомом которого она является.
Профилактика
В профилактических целях женщинам старше 35-40 лет необходимо не реже раза в год посещать гинеколога и маммолога, по показаниям контролировать баланс гормонов. Важную роль в предупреждении заболеваний, сопровождающихся дуктэктазией, является снижение риска травматизации молочных желез, обоснованное проведение хирургических операций, в том числе пластической коррекции формы груди, ношение удобных бюстгальтеров. В комплексе профилактических мероприятий рекомендуются контроль веса, рациональное питание, достаточная физическая активность, нормализация режима сна и отдыха, отказ от вредных привычек.
Источник
Молочные железы являются «зеркалом», в котором косвенно отражено все состояние организма женщины. Морфология этого органа является пристальным объектом внимания врачей, ведь при многих заболеваниях именно в груди появляются первые изменения.
Международный классификатор болезней 10-го пересмотра – МКБ — 10: объединяет болезни молочных желез под кодом №60-64.
Это группа различных по причинам и механизму развития патологий, шифруемых врачами особыми номерами.
Что они означают, и как не растеряться во врачебном шифровании, чтобы владеть информацией о своем здоровье в полном объеме?
Статистика диагноза МКБ 10

МКБ 10 (№60-64) болезни молочных желез подлежат тщательному статистическому анализу. Это одна из причин, по которой и была введена унифицированная классификация. По последним данным Всемирной Организации Здравоохранения, среди женского населения земного шара мастопатиями болеют до 40% женщин, причем более половины всех случаев (до 58%) сочетается с гинекологическими нарушениями. Особый интерес вызван тем, что многие заболевания молочной железы являются еще и предраковыми состояниями. Частота заболеваемости и смертности от рака груди ежегодно увеличивается, даже несмотря на огромные успехи медицины в сфере их ранней диагностики и эффективного лечения. Львиная доля случаев приходится на развитые страны.

Классификационные подходы при диагнозе МКБ № 10
Принятая на мировом уровне классификация МКБ №10 используются и в нашей стране. На ее основании выделяют:
· N 60 – Доброкачественные разрастания молочной железы. К этой группе относится мастопатия.
· N 61 — Воспалительные процессы. В их числе карбункул, мастит, абсцесс.
· N 62 – Увеличение молочной железы.
· N 63 – Объемные процессы в груди неуточненные (узлы и узелки).
· N 64 – Другие патологии.
Каждая из этих болезней имеет свои причины, характерную клиническую картину, методы диагностики и лечения. Об этом сейчас и поговорим.
Доброкачественная дисплазия молочной железы (N 60)

Определение заболеванию было еще в 1984 году экспертами Всемирной организации здравоохранения. Оно характеризует доброкачественную дисплазию как совокупность патологических механизмов, проявляющихся как регрессивным, так и прогрессивным изменением тканей грудных желёз с появлением аномальных соотношений между эпителием и и соединительной тканью.
Также согласно определению, важный признак – это формирование в груди изменений по типу фиброза, кист и пролифераций. Но это не первостепенный симптом для постановки диагноза, т.к. он не всегда имеется.
Клиническая картина диагноза
Заболевание может проявляться различными признаками. Но можно выделить ведущие основные симптомы:
· Тупая боль в молочных железах, которая часто имеет тенденцию к усилению перед началом менструации. После прохождения менструального кровотечения боль обычно стихает.
· Иррадиация – распространение боли за пределы грудной железы. Часто пациентки жалуются на то, что болезненные ощущения отдают в плечо, лопатку или руку.
· Наличие образования в груди или уплотнение ее структуры. Этот признак могут определить пациентки, которые внимательно относятся к состоянию своего здоровья и регулярно проводят пальпацию.
Диагностика

 Врач начинает обследование с тщательного сбора анамнестических данных. Доктор уточняет у пациентки начало менструаций, ее характер, цикличность, болезненность, обильность. Также важен и гинекологический анамнез, который заключается в возрасте начала половой жизни, количестве беременностей, выкидышей, абортов, родов. Генеалогические данные помогут разобраться в том, были ли схожие заболевания у кровных родственников по женской линии. Вся эта информация помогает установить правильный предварительный диагноз.
Врач начинает обследование с тщательного сбора анамнестических данных. Доктор уточняет у пациентки начало менструаций, ее характер, цикличность, болезненность, обильность. Также важен и гинекологический анамнез, который заключается в возрасте начала половой жизни, количестве беременностей, выкидышей, абортов, родов. Генеалогические данные помогут разобраться в том, были ли схожие заболевания у кровных родственников по женской линии. Вся эта информация помогает установить правильный предварительный диагноз.
Объективный осмотр поможет врачу выявить асимметрию грудных желез, а при их пальпации – определить наличие или отсутствие новообразований. Особое внимание маммологи обращают не только на консистенцию и структуру грудной железы, но и на цвет, размер и состояние сосков.
Инструментальные методы подтверждают правильность предполагаемого диагноза или, наоборот, опровергают его и возвращают врача к началу диагностического поиска. Чаще всего прибегают к маммографии и УЗИ молочных желез. Дополнительно изучают кровь и мочу пациентки.
Терапия

Лечение болезней молочных желез №60 МКБ10 возможно в 2 вариантах. Первый – медикаментозный, который применяется при диффузных разрастаниях. Хорошего результата позволяют добиться гормональные средства, в том числе и оральные контрацептивы.
Второй метод – хирургический, который показан при узловой форме. Удаленное образование подлежит обязательному гистологическому исследованию для исключения наличия атипичных раковых клеток. Прогноз после лечения благоприятный.
Воспалительные болезни молочной железы (N 61)


МКБ-10 №61 болезни молочной железы включены: абсцесс, карбункул и мастит, который считается наиболее распространенной патологией в данной группе.
Мастит – это заболевание воспалительной природы. Поражение груди чаще одностороннее, и только в редких случаях (не чаще 10%) распространяется на обе молочные железы. Причиной болезни служит два основных фактора, которые накладываются один на другой:
· Первый – нарушение оттока молока;
· Второй – присоединение патогенной или условно-патогенной микрофлоры.
Изначально болезнь протекает по типу асептического (стерильного) воспаления. Однако очень быстро, буквально за сутки, в условиях застоя молочного секрета и благоприятной температуры, активируется микрофлора. Таким образом начинается стадия бактериального воспаления.
Основные симптомы


Клиническая картина протекает практически одинаково у всех женщин. Первым симптомом является резкое повышение температуры до высоких значений (38 – 39 °C). Далее присоединяется покраснение кожи одной из молочных желез, а затем и сильная боль. С течением времени они только усиливается. При тяжелом воспалении и отсутствии своевременного лечения очень быстро развивается сепсис – смертельно опасное осложнение.
Диагностика

Диагноз устанавливается на основании анамнестических, объективных и лабораторных данных. Из анамнеза выясняется то, что женщина кормит грудью. Как правило, риски повышаются, если постоянно прикладывать ребенка в одной и той же позе. В этом случае происходит неполное опорожнение железы. При объективном осмотре отмечается гиперемия воспаленной железы, ее незначительное увеличение, а также резкая болезненность при пальпации. При лабораторном исследовании в крови выявляется лейкоцитоз с высокими значениями.
Лечение

На ранних стадиях эффективным оказывается и консервативный (медикаментозный) метод лечения. Главным условием является тщательное сцеживание молока. Для данных целей молокоотсос не лучшее решение, оптимальнее делать это руками. Пациентка может выполнить процедуру самостоятельно, но часто из-за сильных болей приходится обращаться к специально обученным людям. Из препаратов прибегают к помощи антибиотиков широкого спектра действия. Обычно этих мероприятий достаточно для полного выздоровления и дальнейшего восстановления грудного вскармливания.

 При тяжелых формах заболевания до назначения оперативного метода лечения предпринимают попытки временно остановить лактацию при помощи специальных лекарственных средств. Если и этот метод был неэффективен, то за лечение берутся хирурги.
При тяжелых формах заболевания до назначения оперативного метода лечения предпринимают попытки временно остановить лактацию при помощи специальных лекарственных средств. Если и этот метод был неэффективен, то за лечение берутся хирурги.
Другие воспалительные заболевания молочной железы

Карбункулы и абсцессы молочной железы так же имеют место быть в клинической практике, но сейчас встречаются все реже и реже. Карбункул молочной железы, как и на любом другом участке кожи – это гнойное воспаление волосяного фолликула и сальной железы. Абсцесс – это ограниченное от здоровых тканей гнойное расплавление молочной железы.
Причиной болезни при карбункуле служит закупорка сальной железы, на фоне которой присоединилась патогенная микрофлора. Абсцесс может развиваться в результате гематогенного или лимфогенного заноса инфекции из других очагов.
Оба заболевания протекают с повышением температуры, нарастанием болезненности в одной из грудных желез.
Лечение чаще проводят оперативное. Гнойник вскрывают, освобождают от гнойного содержимого, обрабатывают раствором антисептика, а затем устанавливают дренаж на некоторое время. Пациентке назначают курс антибиотиков широкого спектра действия. При своевременно начатом лечении прогноз всегда благоприятный.
МКБ 10 № 62 – болезни молочных желез. Гипертрофия

В этой группе принято выделять гинекомастию, встречаемую только у мужчин. Она характеризуется разрастанием ткани груди и, соответственно ее увеличением. У женщин данный процесс называется гипертрофией молочной железы, и тоже относится к этой группе.
Риски гипертрофии увеличивает употребление пива, т.к. этот напиток содержит растительные эстрогены. Они и стимулируют активное клеточное деление.
МКБ 10 — N 63 – болезни молочных желез. Образование неуточненное

Стоит отметить, что такой диагноз устанавливается не только у женщин, но и мужчин, однако их соотношение друг к другу составляют 1:18. Болеют в основном женщины в возрасте от 20 до 85 лет, но чаще встречается в 40 – 45 лет. Смертность от заболевания составляет 0%.
Причины
Этиология заболевания до конца не изучена.
Клиническая картина

Первое время заболевание вообще не имеет симптомов, это так называемая латентная фаза болезни. Длительность этого периода индивидуальна и может варьировать от нескольких месяцев до года и более. Первым симптомом являются периодические боли в грудной железе, которые могут усиливаться перед началом менструации. Боли, как правило, стихают сразу же по окончанию месячных.

Самая большая ошибка пациенток заключается в том, что они не обращают внимания на изменения в собственном теле и не обращаются к врачам, списывая недомогания на сбои гормонального фона, начало нового цикла или близость климактерического периода. С течением времени боли принимают постоянный ноющий характер. При внимательной самостоятельной пальпации пациентка может обнаружить образование в груди, что часто и служит поводом для обращения к врачу.
Диагностика
Основные методы исследования:
· сбор жалоб;
· оценка анамнестических данных;
· лабораторные методы исследования (общий клинический анализ крови, общий анализ мочи, биохимический анализ крови или исследование на онкомаркеры);
· инструментальные методы (УЗИ, маммография, биопсия).
Лечение

Все новообразования груди подлежат хирургическому лечению. После удаления биологический материал в 100% случаев отправляется на гистологическое исследование, благодаря чему устанавливается точный диагноз и необходимость дальнейшего лечения.
Другие болезни молочной железы (N64) МКБ10

В эту группу относят:

· галактоцеле – киста в толще грудной железы, заполненная молоком;
· инволютивное изменение после грудного вскармливания;
· выделение секрета из соска вне периода лактации;
· втянутый сосок;
· мастодиния – это состояние, которое воспринимается субъективно. Для него характерны неприятные ощущения в груди. Они могут присутствовать постоянно или периодически.
Профилактика болезней груди

Приоритетное место в рабочей тактике среди гинекологов и онкологов занимает пропаганда по профилактике заболеваний молочной железы. Сюда следует отнести социальные рекламы, различные медицинские брошюры, профилактические беседы с пациентками на приеме, повышение популярности здорового образа жизни, а также утверждение всемирного дня по борьбе с раком груди.
Чтобы минимизировать риск развития заболевания, а также не пропустить его на ранней стадии следует придерживаться следующих правил:
· отказ о табакокурения и приема алкоголя;
· лечение острых заболеваний, а также продление фазы ремиссии при хронических;
· прохождение профилактических осмотров, особенно в возрасте старше 35 лет;
· выполнение в домашних условиях самостоятельной пальпации молочных желез не реже чем 1 раз в 4-6 месяцев.

Доброкачественная дисплазия молочной железы по МКБ-10 или мастопатия

МКБ-10, (№60-№64) болезни молочной железы. Доброкачественная дисплазия молочной железы по МКБ-10 или мастопатия – это заболевание молочных желёз (доброкачественная опухоль). Она появляется в результате разрастания тканей при различных гормональных нарушениях и бывает 2 видов: узловая (единичное уплотнение) и диффузная мастопатия (с множественными узлами). Мастопатия встречается в основном у женщин репродуктивного возраста. Это явление легко объяснить. Каждый месяц в молодом организме происходят периодические изменения под воздействием гормонов эстрогена и прогестерона, которые влияют не только на менструальный цикл, но и ткани молочных желёз (стимуляция и торможение деления клеток соответственно). Гормональный дисбаланс, вызывающий избыток эстрогена, приводит к разрастанию тканей, т.е. к мастопатии. МКБ-10, (№60-№64) болезни молочной железы. Также к заболеванию может привести несвоевременная выработка пролактина – гормона лактации (в норме он появляется во время беременности и кормления грудью). Развитие мастопатии может провоцировать дефицит витаминов, травмы, аборты, наследственная предрасположенность, хронические заболевания и т.д. Почувствовать появление мастопатии можно и самостоятельно. Она вызывает боли в молочной железе, сопровождающиеся увеличением груди, отёчностью и уплотнением. Иногда могут наблюдаться выделения из сосков. При обнаружении подобных признаков нужно срочно обратиться к специалисту.
МКБ-10, (№60-№64) болезни молочных желез согласно Международного классификатора болезней


Медикаментозно мастопатия лечится при помощи гормональных (гестагены, ингибиторы эстрогена, антиэстрогены, андрогены, применяемых согласно Международного классификатора болезней, МКБ-10) и негормональных препаратов Мабюстен. Хирургическое вмешательство применяется при узловой мастопатии и диагностируется двух видов: секторальная резекция (при этом опухоль удаляют вместе с участком молочной железы) и энуклеация (удаляют только опухоль). Операция показана в том случае, если есть подозрение на рак молочной железы, быстро увеличивается опухоль или киста единичная. Образ жизни влияет на скорейшее выздоровление. В период лечения лучше ограничить потребление чая и кофе, включить в рацион больше овощей и фруктов, содержащих витамины, отказаться от вредных привычек, тепловых процедур (например, в бане или сауне), носить удобное бельё. Диагностика (маммологом) состоит из нескольких этапов: ощупывание молочных желёз в положении лёжа и стоя, осмотр сосков, пальпация лимфатических узлов и щитовидной железы;
• маммография – рентген молочных желёз;
• УЗИ для точного определения структуры и местоположения новообразования в груди;
• биопсия – исследование ткани на предмет онкогенов;
• гормональные исследования, обследование печени и консультация специалистов (гинеколога, онколога).

Источник
