Саркома кожи код мкб
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
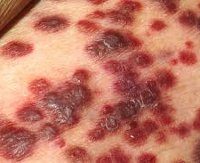
Саркома мягких тканей.
Описание
Саркома мягких тканей – обширная группа злокачественных новообразований, происходящих из примитивной эмбриональной мезодермы (среднего зародышевого листка). Первичная мезенхима, входящая в состав мезодермы, позже дает начало различным вариантам соединительной ткани, входящей в состав сухожилий, связок, мышц Из них и возможно формирование саркомы. Однако некоторые саркомы имеют эктодермальное и эпителиальное происхождение, характерное для рака.
Симптомы
Саркомы мягких тканей возникают в любой части тела. Примерно у половины опухоль локализуется на нижних конечностях. Наиболее часто поражается бедро. У 25% заболевших саркома располагается на верхних конечностях. У остальных на туловище и изредка на голове.
Злокачественная опухоль мягких тканей имеет вид округлого узла беловатого или желтовато-серого цвета с бугристой или гладкой поверхностью. Консистенция новообразования зависит от гистологического строения. Она может быть плотной (фибросаркомы), мягкой (липосаркомы и ангиосаркомы) и даже желеобразные (миксомы). Истинной капсулы саркомы мягких тканей не имеют, однако в процессе роста новообразование сдавливает окружающие ткани, последние уплотняются, образуя так называемую ложную капсулу, которая довольно четко контурируют опухоль.
Злокачественное новообразование обычно возникает в толще глубоких слоев мускулатуры. По мере увеличения размеров опухоль постепенно распространяется к поверхности тела. Рост ускоряется под влиянием травмы и физиопроцедур.
Опухоль обычно одиночна, но для некоторых видов сарком характерны множественные поражения. Иногда они возникают на большом расстоянии друг от друга (множественные липосаркомы, злокачественные невриномы при болезни Реклинхаузена).
Метастазирование злокачественных новообразований мягких тканей происходит преимущественно гематогенным путем (по кровеносным сосудам). Излюбленной локализацией метастазов являются легкие. Реже поражаются печень и кости. Метастазы в лимфатические узлы встречаются в 8–10% случаев.
Особенностью новообразований мягких тканей является существование группы опухолей, промежуточных между доброкачественными и злокачественными. Эти опухоли обладают местнорецидивируещим инфильтрирующим ростом, часто рецидивируют, но не дают метастазов или метастазируют крайне редко (десмоидные опухоли брюшной стенки, межмышечные или эмбриональные липомы и фибромы, дифференцированные фибросаркомы и ).
Ведущим признаком служит появление безболезненного узла или припухлости округлой или овальной формы. Размеры узла варьируют от 2–3 до 25–30 Характер поверхности зависит от вида опухоли. Границы новообразования при наличии выраженной ложной капсулы четкие, при глубоком залегании опухоли контуры припухлости нечеткие, трудноопределимы. Кожа обычно не изменена, но по сравнению со здоровой стороной над опухолью имеется местное повышение температуры, а при массивных быстро растущих и достигающих поверхности образованиях появляется сеть расширенных подкожных вен, цианотичная окраска и инфильтрация или изъязвление кожи. Подвижность прощупываемого образования ограничена. Это служит одним из наиболее характерных и важных для диагностики симптомов.
Изредка саркомы мягких тканей приводят к деформации конечностей, вызывают чувство тяжести и неловкости при движениях, но функция конечности нарушается редко.
«Сигналами тревоги», при наличии которых должно быть высказано подозрение на саркому мягких тканей, являются:
- наличие постепенно увеличивающегося опухолевого образования;
- ограничение подвижности имеющейся опухоли;
- появление опухоли, исходящей из глубоких слоев мягких тканей;
- возникновение припухлости по истечении промежутка от нескольких недель до 2–3 лет и более после травмы.
Причины
Факторы окружающей среды. Связь с травмой прослеживается редко, однако саркомы могут развиваться на месте рубцов , оставшихся после ожогов, переломов, операций, внедрения инородных тел.
Из химических канцерогенов, повидимому, имеют значение полициклические ароматические углеводороды , асбест и диоксин.
Ятрогенные факторы. Саркомы костей и мягких тканей нередко развиваются спустя 5 и более лет после лучевой терапии другой злокачественной опухоли. При этом саркомы почти всегда возникают в поле облучения. Со временем риск сарком возрастает.
Вирусы. Предрасположенность инфицированных ВИЧ-1 к развитию саркомы Капоши дала толчок к исследованию роли вирусов в патогенезе этой опухоли. Последовательности ДНК, сходные с ДНК герпесвирусов , были обнаружены у больных не только эпидемической, но и классической формой саркомы Капоши (в частности, у не инфицированных ВИЧ гомосексуалистов ).
Поэтому появилась гипотеза, что причиной саркомы Капоши является новый представитель семейства герпесвирусов — герпесвирус человека типа 8.
Иммунологические факторы. Врожденные и приобретенные иммунодефициты , включая вызванные иммуносупрессивной терапией, часто сопровождаются развитием сарком.
Генетические факторы. Синдром Ли-Фраумени , обусловленный генеративными мутациями гена-супрессора опухолевого роста ТР53 , проявляется повышенной заболеваемостью саркомами мягких тканей и другими злокачественными опухолями, в том числе раком молочной железы , остеогенной саркомой , опухолями головного мозга , лейкозами и раком надпочечников.
Лечение
Саркомы мягких тканей подлежат комплексному лечению, которое заключается в широком иссечении опухоли, лучевой терапии и химиотерапии. Оперативное вмешательство остается ведущим элементом радикального лечения. Объем операции зависит от степени распространения и локализации опухоли. Стандартной операцией является широкое иссечение новообразования в целостном мышечно-фасциальном футляре в пределах анатомической зоны. Опухоли межмышечного пространства удаляют с участками прилежащих мышц. При прорастании опухоли в магистральные сосуды, крупные нервные стволы или в кость, при безуспешном проведении многократных сохранных, операций показана ампутация конечности. К ампутации приходится также прибегать в качестве паллиативной меры при запущенных формах опухоли, осложненных распадом и кровотечением или сопровождающихся нестерпимой болью.
Лучевую терапию применяют в дополнение к оперативному вмешательству. При новообразованиях небольших размеров применяют послеоперационное облучение, которое снижает риск рецидива.
Эффективно также предоперационное облучение. Которое применяют при новообразованиях значительных размеров, однако его используют с осторожностью из-за риска развития осложнений со стороны послеоперационной раны.
Химиотерапию при злокачественных новообразованиях мягких тканей стали широко применять в последние годы. Адъювантная химиотерапия позволяет уменьшить риск возникновения рецидивов и метастазов после оперативного лечения. Наиболее эффективен адриамицин. При самостоятельном применении от вызывает ремиссию у 30% больных.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Содержание
- Описание
- Симптомы
- Классификация
- Течение и стадии
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Саркома Капоши.
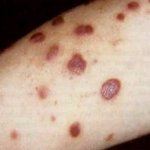
Саркома Капоши
Описание
Саркома Капоши — многоочаговое заболевание опухолевой природы, поражающее в основном кожу, слизистые оболочки полости рта, желудочно-кишечного тракта, лимфатические узлы. Заболевание впервые было описано М. Капоши в 1872 г. Под названием «идиопатическая множественная саркома», а потом — «идиопатическая множественная геморрагическая саркома кожи».
Симптомы
На руках и ногах, чаще в области, стоп и голеней, появляются пятна синевато-фиолетового цвета, которые постепенно инфильтрируются, образуя круглые или овальные диски, узлы с шелушащейся поверхностью. Иногда в начале заболевания имеются папулы, напоминающие высыпания при красном плоском лишае. Постепенно опухоли достигают размеров лесного или грецкого ореха. Они плотноваты, эластичны или тестоваты, как правило, пронизаны телеангиэктазиями и могут сопровождаться болями (особенно при надавливании). Затем узлы могут рассосаться, оставляя пигментированные вдавления, напоминающие рубцы. При хроническом течении заболевание протекает годами. Однако через несколько лет могут наблюдаться диссеминация узлов, увеличение лимфатических узлов, слоновость конечностей, возможна трансформация в истинный саркоматоз с метастазами в кости, легкие, печень и В этих случаях повышается температура, появляются кровохарканье, кровавый понос, наступают кахексия и летальный исход.
Изменение аппетита. Изменение веса. Истощение. Ломота в мышцах. Нарушение терморегуляции. Отсутствие аппетита. Потеря веса. Слабость.

Саркома Капоши
Классификация
• Классический тип.
• Эндемический тип.
• Эпидемический тип.
• Иммунно-супрессивный тип.
Классический тип. Распространён в Центральной Европе, России и Италии. Излюбленные локализации саркомы Капоши классического типа — это стопы, боковые поверхности голени, поверхности кистей. Очень редко на слизистых оболочках и веках. Очаги поражения обычно симметричны, асимптомны, но редко могут быть зуд и жжение. Границы очагов, как правило, чёткие.
Течение и стадии
Различают 3 клинические стадии:
1. Пятнистая. Самая ранняя стадия. Пятна на этой стадии красновато-синюшного или красновато-бурого цвета диаметром от 1мм до 5мм, неправильной формы. Поверхность гладкая.
2. Папулезная. Элементы в эту стадию сферической или полусферической формы, плотно-эластической консистенции, от 2мм до 1см в диаметре. Чаще изолированные. При слиянии образуют бляшки уплощенной или полушаровидной формы. Поверхность бляшек гладкая или шероховатая (по типу апельсиновых корок).
3. Опухолевая. На этой стадии происходит образование единичных или множественных узлов. Диаметром от 1-5см, красно-синюшного или синюшно-бурого цвета. Мягкие или плотно-эластической консистенции, сливающиеся и изъязвляющиеся.
Эндемический тип. Распространён, в основном, у жителей Центральной Африки. Начинается преимущественно в детском возрасте, пик заболеваемости приходится на первый год жизни ребёнка. Как правило, поражаются внутренние органы и главные лимфоузлы. Кожные поражения редки и минимальны.
Эпидемический тип. Эта саркома Капоши, ассоциированная со СПИДом, является наиболее достоверным симптомом ВИЧ-инфекции. Характерен молодой (до 37 лет) возраст, яркость окраски и сочность высыпных элементов. Необычна и локализация опухолей: на кончике носа и слизистых оболочках, на твердом небе и верхних конечностях. Отмечается быстрое течение заболевания с обязательным вовлечением лимфоузлов и внутренних органов.
Иммунно-супрессивный тип. Протекает, как правило, хронически и доброкачественно. Развивается после пересадки почки, после которой назначаются особые типы иммунносупрессоров. При отмене препаратов наступает регресс заболевания. Внутренние органы вовлекаются редко.
Выделяют острую, подострую и хроническую формы саркомы Капоши.
Острую форму саркомы Капоши отличает быстрая генерализация процессса. Нарастающие симптомы общей интоксикации и кахексия служат причиной смерти в течение 2 мес-2 лет.
Подострая форма саркомы Капоши имеет менее быстрое и не столь злокачественное течение. Длительность болезни без лечения может достигать 2-3 лет. Относительно доброкачественным течением, постепенным прогрессированием процесса отличается хроническая форма саркомы Капоши, при которой длиительность заболевания может составлять 8-10 лет и более.
Причины
К факторам, провоцирующим развитие саркомы Капоши принято относить вирус герпеса 8-го типа (HHV-8, ВГЧ-8). К группам риска по развитию саркомы Капоши относятся:
• ВИЧ-инфицированные мужчины, особенно гомосексуалы.
• Пожилые мужчины средиземноморского происхождения.
• Лица из экваториальной Африки.
• Лица с пересаженными органами (реципиенты).
Лечение
Местная терапия включает в себя лучевые методы, криотерапию, инъекции в опухоль химиотерапевтических препаратов, аппликации с динитрохлорбензолом, инъекции в опухоль интерферона альфа и некоторые другие методы. Основными показаниями для облучения являются крупные или болезненные очаги, а также попытка добиться косметического эффекта. Иногда лечение саркомы Капоши может сопровождаться изъязвлением ткани, что очень опасно из-за возможности инфицирования на фоне иммунодефицита.
Системное лечение саркомы Капоши возможно при наличии иммунологически благоприятных факторов (например, большое количество CD4 клеток) на фоне бессимптомного течения заболевания. В данном случае увеличиваются шансы на излечение. Но больные с плохим прогнозом заболевания также могут рассматриваться в качестве кандидатов на лечение. В этом случае проводится системная полихимиотерапия или паллиативная монохимиотерапия. Опасность применения полихимиотерапии при иммунодефиците связана с токсическим влиянием химиопрепаратов на костный мозг, особенно на фоне препаратов, применяемых для лечения ВИЧ-инфекции.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Рубрика МКБ-10: C46.9
МКБ-10 / C00-D48 КЛАСС II Новообразования / C00-C97 Злокачественные новообразования / C45-C49 Злокачественные новообразования мезотелиальной и мягких тканей / C46 Саркома Капоши
Определение и общие сведения[править]
Саркома Капоши
Саркома Капоши представляет собой опухолевое заболевание с преимущественным поражением кожи, вызванное вирусом герпеса 8 (HHV-8), характеризующееся генерализованным новообразованием кровеносных сосудов и расширением капилляров, образующих многочисленные полости разной формы и величины, выстланные набухшим эндотелием.
Более 100 миллионов человек во всем мире инфицированы вирусом герпеса 8 с гетерогенным географическим распределением, наиболее значительно в Африке и Средиземноморье. Только очень небольшая часть инфицированных вирусом герпеса 8 развивает саркому Капоши. Сообщается, что заболеваемость в Европе составляет около 1/300 000 человек.
Классификация
Выделяют четыре типа саркомы Капоши:
— классический (спорадический, европейский);
— эндемический (африканский; встречается в странах Экваториальной Африки);
— эпидемический (возникает у лиц с синдромом приобретенного иммунодефицита);
— иммуносупрессивный.
По течению различают острую, подострую и хроническую формы. Необходимо отметить условность деления саркомы Капоши по формам течения, поскольку подострая форма при адекватной терапии может переходить в хроническую, а хроническая при нерациональном лечении приобретает черты, характерные для подострой. Тем не менее выделение отдельных типов заболевания и форм течения представляется целесообразным, поскольку патогенез, клиническая картина, активность патологического процесса, а также прогноз для жизни в каждом случае различны.
Этиология и патогенез[править]
Все известные формы саркомы Капоши вызваны инфекцией вирусом герпеса 8. Точные маршруты передачи HHV-8 в настоящее время неизвестны, но подозреваются как сексуальные, так и несексуальные. Самые высокие уровни пролиферации HHV-8 обнаруживаются в слюне.
Клинические проявления[править]
Классический тип саркомы Капоши возникает преимущественно у мужчин пожилого и старческого возраста. Клиническая картина характеризуется наличием пятен, узелков, инфильтративных бляшек и опухолей.
В большинстве случаев процесс начинается с появления пятен или узелков, могут наблюдаться кровоизлияния. Первоначально очаги поражения чаще располагаются на коже дистальных отделов тыльной поверхности стоп, подошвах, переднебоковой поверхности голеностопных суставов и голеней. В более редких случаях участки поражения локализуются на тыльной поверхности кистей. Иногда первые очаги поражения появляются на ушных раковинах, щеках, коже лба, кончика носа, подбородка, на туловище, половых органах, слизистых оболочках полости рта. У большинства больных очаги с самого начала множественные и симметричные. Инфильтративные бляшки округлой, овальной или полициклической формы, могут достигать размера ладони и более. В отличие от узелков и пятен, поверхность которых, как правило, гладкая, на поверхности бляшек нередко отмечаются папиломатозные разрастания.
Опухоли, определяющиеся на фоне неизмененной кожи, имеют полушаровидную форму и могут достигать в диаметре 0,5-2 см и более.
Одним из частых симптомов служат отеки плотноэластической консистенции, которые в большинстве случаев локализуются на нижних конечностях. Обычно они возникают после появления пятен или узелков, однако иногда предшествуют появлению этих элементов и в течение определенного времени служат единственным симптомом саркомы Капоши.
Цвет очагов варьирует от красновато-синюшного до темно-бурого. Очаги поражения имеют четкие границы, при пальпации безболезненны. Зуд не характерен.
В зависимости от остроты процесса длительность заболевания может составлять от нескольких месяцев до нескольких десятков лет. Для острого течения характерны бурное начало, ранняя генерализация процесса, неуклонное прогрессирование и летальный исход в течение первого года заболевания. При подострой форме клинические проявления менее выражены, процесс прогрессирует несколько медленнее и в отсутствие адекватной терапии заканчивается смертью больного в среднем через 3 года. При своевременно поставленном диагнозе и рациональном лечении можно добиться перевода заболевания в хроническую форму.
При острой и подострой формах саркомы Капоши наряду с пятнистыми, узелковыми, инфильтративными очагами поражения формируется множество опухолевых образований разного размера. Опухоли имеют тенденцию к сравнительно быстрому изъязвлению.
В результате распада опухолей появляются глубокие язвы неправильной формы с вывороченными краями, синюшно-багрового цвета и бугристым кровянисто-гангренозным дном. Язвенный детрит всасывается, вызывает интоксикацию организма и повышение температуры тела. Язвы отличает резкая, мучительная болезненность, которая не характерна для других клинических проявлений саркомы Капоши. Распад участков поражения на коже при острой и подострой формах саркомы Капоши сопровождается вовлечением в процесс слизистых оболочек, лимфатических узлов, внутренних органов (чаще — ЖКТ и легких), а также костей (чаще — при инфильтративных поражениях кожи). Обычно поражение внутренних органов характеризуется незначительной выраженностью клинических проявлений или бессимптомным течением.
Хронической форме саркомы Капоши свойственны медленное прогрессирование, ограниченный характер поражения и длительное течение (в среднем 10 лет, иногда до 15-20 и более лет). Манифестация заболевания с хронической формы характеризуется наименьшей выраженностью симптомов, лучшей ответной реакцией на лечение и наиболее благоприятным прогнозом.
В настоящее время типичная клиническая картина классической саркомы Капоши претерпевает определенный патоморфоз. Первые признаки заболевания в более чем 1/3 случаев приходятся на возраст менее 50 лет. Все чаще встречаются варианты с атипичной локализацией первоначальных очагов и необычным характером поражения. Более чем у 10% больных первым проявлениям заболевания служат отеки, отмечается одновременное поражение кожи и слизистых оболочек, а также бессимптомный характер течения. Иногда хроническая саркома Капоши начинает быстро прогрессировать с развитием выраженных отеков, появлением множественных инфильтратов, бляшек и опухолей, поражением слизистых оболочек, т.е. приобретает черты, свойственные подострой форме. Наряду с этим отмечаются атипичные формы заболевания (буллезная, гипертрофическая).
Эпидемический тип саркомы Капоши отличается более злокачественным течением и характеризуется появлением множественных очагов поражения на коже, а также вовлечением в патологический процесс лимфатических узлов и внутренних органов. При саркоме Капоши, ассоциированной со СПИДом, участки поражения чаще локализуются в области головы, шеи, проксимальных участков верхних конечностей, верхних отделов туловища, слизистых оболочек, наружных половых органов и анальной области. Нижние конечности поражаются редко. Эпидемическая саркома Капоши является своеобразным маркером СПИДа, частота развития опухолей при котором составляет более 30%.
В 10-15% случаев данный тип саркомы Капоши протекает только с поражением лимфатических узлов. Примерно у 5% больных поражаются только внутренние органы.
Иммуносупрессивный тип саркомы Капоши отличается злокачественным течением. Внезапное начало заболевания, появление отдельных или множественных пятнисто-узелковых элементов (быстро превращающихся в опухоли), частое поражение внутренних органов, быстрое прогрессирование сближают данный тип с острой и подострой формами классической саркомы Капоши. Эти особенности наиболее характерны для саркомы, развивающейся у больных, получающих иммуносупрессив-ную терапию после трансплантации различных органов. Иммуносупрессивный тип саркомы Капоши, формирующийся на фоне длительного приема иммунодепрессантов при хронических системных заболеваниях,
Саркома Капоши неуточненной локализации: Диагностика[править]
Диагностика саркомы Капоши основывается на характерной клинической картине и результатах гистологического исследования биоптатов кожи или слизистой оболочки. Всем больным саркомой Капоши независимо от ее типа проводят твердофазный иммуноферментный анализ (ИФА) (для исключения ВИЧ-инфекции), а при сомнительных результатах гистологического исследования — ПЦР (с целью выявления маркеров HHV-8, имеющихся при любом типе саркомы Капоши).
При наличии инфильтративных очагов осуществляется рентгенологическое исследование для исключения поражения костной ткани.
Как уже указывалось, при острой и подострой формах классической саркомы Капоши, характеризующихся генерализацией процесса, а также при эпидемическом и иммуносупрессивном типах данного заболевания нередко поражаются лимфатические узлы и внутренние органы (особенно часто — ЖКТ и легкие). При наличии лимфаденопатии проводится УЗИ и биопсия лимфатических узлов, при поражении ЖКТ — УЗИ органов брюшной полости, эндоскопия и биопсия. В случае вовлечения в процесс легких рекомендовано рентгенологическое исследование органов грудной клетки, бронхоскопия и биопсия.
Дифференциальный диагноз[править]
Дифференциальный диагноз саркомы Капоши может включать в себя бациллярный ангиоматоз, гемосидерозную гемангиому, фиброзную гистиоцитому, интерстициальную кольцевидную гранулему, артериовенозные мальформации и гнойную гранулему.
Саркома Капоши неуточненной локализации: Лечение[править]
Ни один из современных способов лечения не позволяет полностью подавить пролиферацию сосудов; удается добиться лишь временной ремиссии.
Саркома Капоши характеризуется образованием множественных очагов поражения и нередко носит системный характер, поэтому хирургическое лечение используется редко. Иногда к нему прибегают для иссечения отдельных опухолевых элементов.
Цитостатическая терапия, иммунная терапия
Базисными ЛС при лечении саркомы Капоши служат цитостатики и цитокины.
При хронической форме саркомы Капоши в период обострения процесса применяют цитостатики:
Винбластин в/в 10 мг/сут 1 р/нед, на курс
4-5 инъекций или Винкристин в/в 0,5 — 1 мг/сут 1 р/нед, на курс
4-5 инъекций или Проспидия хлорид в/м 100 мг/сут 1 р/сут, на курс 3,0 г или
Циклофосфамид в/м 200 мг/сут 1 р/сут, на курс 5,0-6,0 г
+
Дексаметазон внутрь 1,5-2,5 мг/сут в 2 приема (утром и днем), на время терапии цитостатиками или
Преднизолон внутрь 15-25 мг/сут в 2 приема (утром и днем), на время терапии цитостатиками или
Триамцинолон внутрь 12-20 мг/сут в 2 приема (утром и днем), на время терапии цитостатиками.
Монотерапия ГКП неэффективна. Их применяют для уменьшения риска развития побочных эффектов, связанных с использованием цитостатиков. В течение года обычно проводят 2 курса терапии цитостатиками, как правило, с интервалом 5-6 мес.
Для повышения эффективности терапии цитостатиками и снижения частоты развития побочных эффектов одновременно с ней или в интервалах между курсами назначают один из препаратов интерферона:
Интерферон альфа в/м 3 млн МЕ/сут 1 р/сут, 10 сут (2-3 курса с интервалом 7 сут) или 3 млн МЕ/сут 2 р/нед, 3-6 мес в зависимости от эффективности терапии (схема применения зависит от конкретного ЛС) или Интерферон альфа-2b в/м 3 млн МЕ/сут 2 р/нед, 3-6 мес в зависимости от эффективности терапии или Интерферон гамма п/к 100 000 МЕ/сут 1 р/сут, 10 сут (2-3 курса с интервалом 7 сут) или Интерферон лейкоцитарный человеческий в/м
10 000 МЕ/сут 2 р/нед, 10 инъекций.
При хронической форме с тенденцией к генерализации, а также при при острой и подострой формах саркомы Капоши проводят 3-4 курса цитостатической терапии в год. При этом одновременно применяют два цито-статика и один ГКП, а также препарат интерферон. Реже интерферон используют в интервалах между курсами.
Монотерапию препаратами интерферона проводят у больных пожилого возраста с хронической формой саркомы, протекающей с поражением внутренних органов; кроме того, монотерапия целесообразна при наличии только небольших очагов поражения на коже.
Тактика ведения больных с иммуносупрессивным типом саркомы Капоши заключается в уменьшении дозы иммуносупрессивных ЛС, использующихся с целью лечения системных заболеваний или для предотвращения отторжения трансплантанта. Применение проспидия хлорида в обычной дозе (или проспидия хлорида в сочетании с одним из препаратов интерферона) на фоне снижения дозы иммуносупрессантов позволяет снизить активность заболевания, уменьшить размеры очагов поражения и достичь относительно стойкой ремиссии:
Проспидия хлорид в/м или в/в 50 мг/сут (дозу постепенно увеличивают до 150-200 мг/сут) 1 р/сут до достижения курсовой дозы 6 г.
При иммуносупрессивной саркоме, развившейся после аллотрансплантации органа, снижают дозу имму-носупрессивных ЛС и назначают повторные курсы проспидия хлорида; следует помнить, что иммунопрепараты при этой форме иммуносупрессивной саркомы Капоши противопоказаны.
Лучевая терапия
Показания к проведению лучевой терапии:
— тенденция к увеличению, слиянию и изъязвлению опухолевых элементов;
— подошвенно-ладонный вариант саркомы Капоши с множественными сосудистыми кровоточащими элементами;
— наличие очагов поражения, располагающиеся на подошвах и других участках кожи, часто подвергающихся трению или травмированию.
Обычно применяется короткодистанционная рентгенотерапия (1,5-2 г/сут в течение 5 сут, интервал 2 сут, на курс 15-20 г). Через 2-3 нед при необходимости лечение может быть продолжено до суммарной дозы 30 г
При наличии больших (более 4-5 см) опухолей тенденции к слиянию элементов, а также локализации очагов поражения на конечностях может быть использована дистанционная гамма-терапия как наиболее технически доступный вид лучевой терапии. Облучение проводится 5 р/нед, разовые дозы составляют 2 г, суммарная доза за 10 сеансов — 20 г. В течение 2 нед после этого происходит уменьшение размера и эпители-зация изъязвленных опухолей. Затем облучение при необходимости может быть продолжено до суммарной дозы около 30 г.
При обширных сливных очагах поражения размером 10-30 см и более, особенно при их локализации на туловище, целесообразно облучение при помощи бетатрона. Преимущество данного метода заключается в селективном воздействии на кожу, благодаря чему уменьшается риск лучевого поражения подлежащих здоровых тканей и внутренних органов. Разовые и суммарные очаговые дозы аналогичны таковым при дистанционной гамма-терапии. Лучевая терапия может проводиться как на фоне химиотерапии, так и в интервалах между курсами лекарственного лечения.
Больные саркомой Капоши нуждаются в постоянном диспансерном наблюдении. Им необходимо соблюдать режим труда, противопоказана работа, связанная с длительным пребыванием на ногах, способствующая нарушению кровообращения в конечностях. При тяжелом течении процесса, тенденции к диссеминации очагов поражения, а также в случае резистентности к проводимой терапии необходимо направлять больных на медико-социальную экспертизу для определения группы инвалидности.
Профилактика[править]
Прочее[править]
Прогноз
Течение саркомы Капоши варьируется от бессимптомного расстройства до агрессивного заболевания со значительной морбидностью и смертностью. В большинстве случаев саркома Капоши не опасна для жизни, но может иметь серьезные психосоциальные последствия и значительное влияние на качество жизни.
Источники (ссылки)[править]
Рациональная фармакотерапия заболеваний кожи и инфекций, передаваемых половым путем [Электронный ресурс] / Кубанова А.А., Вавилов А.М., Волнухин В.А. и др. / Под общей ред. А.А. Кубановой — М. : Литтерра, 2007. — (Рациональная фармакотерапия: Compendium). — https://www.rosmedlib.ru/book/ISBN9785982160690.html
https://www.orpha.net
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
