Резорбтивно некротический синдром при им
Диагностика инфаркта миокарда. Резорбционно-некротический синдром инфаркта миокарда.
Приведенные выше основные клинические варианты инфаркта миокарда, несмотря на их разнообразие, характеризуются достаточно четкими изменениями лабораторно-биохимических показателей в связи с некробиотическими изменениями, обусловленными распадом мышечных волокон сердца и всасыванием продуктов аутолитического расщепления белковых веществ. Некробиотический синдром нередко запаздывает по сравнению с клиникой ИМ, но в то же время он является достоверным признаком этой патологии. Поэтому в плане обследования больного врач должен предусмотреть и выявление этих признаков.
К резорбционно-некротическому синдрому относятся клинические, электрокардиографические признаки и данные ферментной диагностики.
— Клинические данные: субфебрильная лихорадка (редко до 38,5°С) в течение 5-7 дней, обычно со второго дня болезни. Это важный и легкообнаруживаемый симптом, часто позволяет отличить инфаркт миокарда от приступа грудной жабы.
— Электрокардиографическая диагностика ИМ
— Главные ЭКГ признаки ОИМ:
1. Появление новых зубцов Q шириной более 30 мсек и глубиной более 2 мм по крайней мере в 2-х отведениях:
• II, III или avF;
• V1-V6 отведениях;
• 1 и avL отведениях.
2. Новые подъемы или депрессия сегмента ST-T более 1 мм через 20 мсек после точки J в двух смежных отведениях.
3. Появление полной блокады левой ножки пучка Гиса при наличии соответствующей клиники.
Так, при помощи ЭКГ можно, как правило, диагностировать ИМ в первые часы его развития (более чем в 90% случаев).
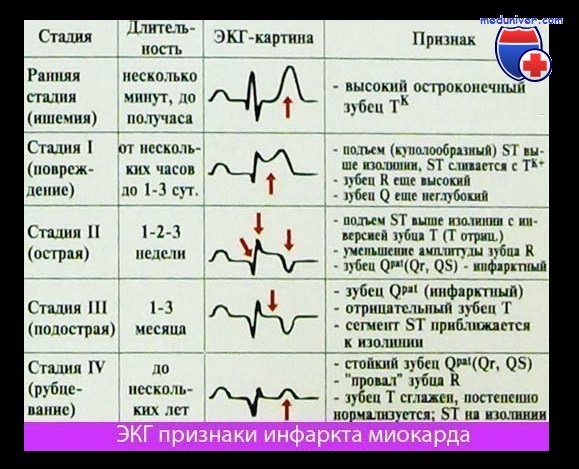
Отсутствие на ЭКГ признаков инфаркта миокарда не является основанием отвергать этот диагноз или отказывать в госпитализации, если у больного имеются соответствующие клинические проявления заболевания. Иногда ЭКГ признаки ИМ появляются не сразу — ЭКГ-картина инфаркта миокарда может запаздывать во времени — лишь через несколько и даже через 10-20 дней (был интрамуральный инфаркт миокарда затем трансформировался в трансмуральный) или ЭКГ не дает полного комплекса изменений — наблюдается только инвертированный зубец Т или смещение ST при отсутствии зубца Q или ЭКГ при ИМ, на которых проявляются блокады ножки, нарушения атриовентрикулярной проводимости без типичных ЭКГ признаков ИМ.
— Лабораторная диагностика инфаркта миокарда
асептического воспаления (лейкоцитоз, с нейтрофильным сдвигом — в течение 5-7 дней), повышение СОЭ — через 1-2 дня после повышения температуры и количества лейкоцитов; С-реактивный белок.
— Ферментная диагностика инфаркта миокарда
МБ-КФК и тропонины являются наиболее информативными биохимическими критериями инфаркта миокарда. Через сутки после болевого синдрома их информативность значительно снижается.
— Тропонины.У больных инфарктом миокарда уровень тропонинов повышается через 3-6 часов от начала болевого приступа и сохраняется повышенным в течение 7-10 дней (на протяжении этого периода продолжаются процессы дезинтеграции миокарда и поступление тропонинов в кровь). Тропонины обладают высокой специфичностью и чувствительностью. Можно использовать для диагностики ИМ в течение 2 недель от начала болевого приступа. Низкая чувствительность в течение первых 6 часов от начала приступа. В случае отрицательного ответа теста в первые сутки необходимо повторное проведение исследования. Они имеют большое значение для диагностики ИМ без подъема сегмента ST. Нельзя использовать для диагностики рецидива ИМ.
— КФК-МВ — нельзя использовать в периоды до 6 часов и спустя 36 часов от начала болевого приступа. Можно применять для выявления рецидивов инфаркта.
— Миоглобин является наиболее ранним признаком повреждения миокарда — его уровень повышается в крови через 1-2 часа от начала болевого приступа и остается повышенным в течение 24 часов. Отрицательный тест через 4-8 часов от начала болевого приступа позволяет исключить ИМ. Можно применять для выявления рецидивов инфаркта миокарда.
— Лактатдегидрогеназа повышается через 8-10 часов после приступа и достигает максимума через 24-48 часов.
— Аспартат-аминотрансфераза — максимальная активность наблюдается в конце первых и на вторые сутки заболевания.
Как следует из приведенных сведений, диагностическая значимость этих показателей различна.
Учитывая запаздывание (отставание от клинической картины) некробиотического синдрома, тактика врача заключается в обязательной госпитализации больного для подтверждения или исключения ИМ. В противном случае возможны непоправимые диагностические ошибки, ведущие к неблагоприятному исходу. В таких случаях должен срабатывать предписываемый нами принцип лечебно-диагностической тактики: думать и исключать более тяжелую патологию.
По течению можно выделить инфаркт миокарда неосложненный и осложненный.
— Также рекомендуем «Осложнения инфаркта миокарда в остром периоде. Отек легких при инфаркте миокарда.»
Оглавление темы «Неотложная помощь в при инфаркте миокарда.»:
1. Купирование ангинозного приступа. Неотложная помощь при болях в сердце.
2. Инфаркт миокарда. Пути развития инфаркта миокарда.
3. Клинические варианты инфаркта миокарда. Клиника инфаркта миокарда.
4. Церебральный вариант инфаркта миокарда. Безболевой вариант инфаркта миокарда. Аритмический, отечный вариант инфаркта миокарда.
5. Диагностика инфаркта миокарда. Резорбционно-некротический синдром инфаркта миокарда.
6. Осложнения инфаркта миокарда в остром периоде. Отек легких при инфаркте миокарда.
7. Кардиогенный шок. Гиповолемия при инфаркте миокарда.
8. Нарушения ритма и проводимости при инфаркте миокарда. Желудочковая экстрасистолия при инфаркте миокарда.
9. Нарушение проводимости при инфаркте миокарда. Тромбоэмболии при инфаркте миокарда. Синдром Дресслера.
10. Лечение инфаркта миокарда. Лечение болей при инфаркте миокарда.
Источник
Инфаркт миокарда
Резорбционно-некротический синдром является одним из основных проявлений острого периода инфаркта миокарда. Он обусловлен резорбцией некротических масс и развитием асептического воспаления в зоне некроза.
Важнейшие признаки резорбционно-некротического синдрома: повышение температуры тела; лейкоцитоз; увеличение СОЭ; появление «биохимических признаков воспаления»; появление в крови биохимических маркеров гибели кардиомиоцитов.
Подъем температуры тела обычно отмечается на 2—3-й день, она достигает величины 37,1—37,9 °С, иногда превышает 38°С. Длительность повышения температуры тела около 3—7 дней, при обширном трансмуральном инфаркте миокарда лихорадка может продолжаться до 10 дней. Более продолжительный субфебрилитет может свидетельствовать о развитии осложнений — тромбэндокардита, пневмонии, перикардита, или о затяжном течении инфаркта миокарда. Величина температуры тела и длительность ее повышения в определенной мере зависят от обширности некроза и возраста больных. При распространенном инфаркте миокарда и более молодом возрасте повышение температуры тела более значительное и продолжительное, чем при мелкоочаговом инфаркте и у лиц пожилого возраста. При осложнении инфаркта кардиогенным шоком температура тела может оказаться даже сниженной.
Повышение количества лейкоцитов в крови при данном заболевании обусловлено развитием асептического воспаления в зоне некроза и повышением глюкокортикоидной функции надпочечников. Лейкоцитоз развивается уже через 3—4 ч, достигает максимума на 2—4-й день и сохраняется около 3—7 дней. Более длительное сохранение лейкоцитоза свидетельствует о затяжном течении инфаркта, появлении новых очагов некроза, развитии осложнений, присоединении пневмонии. Обычно количество лейкоцитов повышается до 10—12 х 109/л, при распространенном и трансмуральном инфаркте — до 15 х 109/л и даже выше. Лейкоцитоз более 20 х 109/л обычно является неблагоприятным прогностическим фактором. Лейкоцитоз сопровождается сдвигом лейкоцитарной формулы влево. В первые дни болезни можно отметить полное исчезновение из крови эозинофилов, в дальнейшем, по мере улучшения состояния больного, количество эозинофилов в крови нормализуется.
Основным фактором, определяющим увеличение СОЭ, является белковый состав крови. Увеличение в крови количества белковых молекул снижает отрицательный заряд, способствующий отталкиванию эритроцитов и поддержанию их во взвешенном состоянии. Наибольшее влияние на увеличение СОЭ оказывают фибриноген, иммуноглобулины, гаптоглобин. Увеличение СОЭ отмечается со 2— 3-го дня, достигает максимума между 8—12-м днем, затем постепенно снижается, и чёрез 3—4 недели СОЭ нормализуется. Характерным при инфаркте миокарда считается феномен «ножниц» между лейкоцитозом и СОЭ: в конце 1-й—начале 2-й недели лейкоцитоз начинает снижаться, а СОЭ возрастает.
При инфаркте миокарда в крови возрастает уровень неспецифических показателей некроза и асептического воспаления, получивших образное название «биохимических маркеров воспаления». Речь идет о повышении содержания в крови фибриногена, серомукоида, гаптоглобина.
Появление в крови биохимических маркеров гибели кардиомиоцитов. При инфаркте миокарда из кардиомиоцитов выходят различные ферменты, белковые молекулы — компоненты мышечных волокон. Они поступают в межклеточную жидкость, оттекают от сердца по лимфатическим путям и далее поступают в кровь, являясь, таким образом, маркерами некроза миокарда. К маркерам гибели кардиомиоцитов относятся ферменты АсТ, ЛДГ, креатинфосфокиназа (КФК), гликогенфосфорилаза (ГФ), а также миоглобин, миозин, кардиотропонины. Указанные вещества поступают в кровь при некрозе не только миокарда, но и скелетной мускулатуры. От момента гибели кардиомиоцитов до появления маркеров в крови проходит определенный период, характерный для каждого маркера. Длительность данного периода зависит от величины белковых молекул-маркеров, обширности и продолжительности некроза миокарда. Вначале повышается концентрация в крови миоглобина, тропонина Т, далее — КФК, ее изофермента КФК-МВ, АсТ; позже увеличивается уровень в крови ЛДГ и ее изофермента ЛДГ-1.
Другой характерной особенностью маркеров гибели кардиомиоцитов является характерная для каждого маркера динамика повышения и снижения его концентрации. Объясняется это тем, что миокард постоянно сокращается — это приводит к быстрой элиминации белков-маркеров из участка некроза, а затем и к полному вымыванию этих белков в кровь.
Определение содержания в крови миоглобина. Миоглобин — гемсодержащий хромопротеид, представляющий собой легкую цепь миозина. Миоглобин транспортирует кислород в скелетной мускулатуре и миокарде, он идентичен в миоцитах скелетных мышц и кардиомиоцитах, Миоглобин постоянно присутствует в плазме крови в связанном с белками состоянии. Содержание миоглобина в крови в норме составляет: у мужчин — 22— 66 мкг/л, у женщин — 21—49 мкг/л или 50—85 нг/мл. При повреждении миокарда или скелетной мускулатуры миоглобин поступает в кровь и затем выделяется с мочой.
Кинетика миоглобина при инфаркте миокарда
1) Повышение содержания миоглобина в крови начинается через 2—3 ч;
2) максимальный уровень миоглобина в крови наблюдается через 6—10 ч от начала инфаркта;
3) длительность повышения содержания миоглобина в крови составляет 24—32 ч.
Чувствительность миоглобинового теста колеблется от 50 до 100%. Уровень миоглобина в крови может повышаться при инфаркте в 10—20 раз. Повторное повышение уровня миоглобина в крови на фоне уже наступающей нормализации может указывать на расширение зоны некроза или образование новых некротических очагов.
Определение содержания в крови легких и тяжелых цепей миозина. В миофибриллах содержатся белки миозин, актин, актомиозин, тропомиозин, тропонин, а— и в-актинин. Все перечисленные белки связаны с сократительной функцией мышц.
Определение активности общей КФК в сыворотке крови. КФК катализирует обратимое фосфорилирование креатина с участием АДФ. Наибольшее количество КФК содержится в сердечной мышце, скелетной мускулатуре, менее богаты этим ферментом головной мозг, щитовидная железа, матка, легкие.
Содержание в сыворотке крови общей КФК в норме составляет 10-195 МЕ/л.
Окончание >>>
Источник
| Показатель | Начало изменений | Пик изменений | Нормализация |
| Миоглобин | 2 ч | 4-10 ч | Первые сутки |
| МВ-КФК | 3-5 ч | Первые сутки | 3-4 сутки |
| КФК | 6-8 ч | 2-4 сутки | Конец первой недели |
| АСТ | 6-12 ч | 2 сутки | 4-7 сутки |
| Лейкоцитоз | 6-8 ч | 2-4 сутки | Конец первой недели |
| ЛДГ | 2 сутки | 3-6 сутки | Конец 2-й недели |
| Увеличение СОЭ | 2-3 сутки | 2 неделя | Конец 3-й недели |
| (+) ЦРБ, | 4-5 сутки | 2 неделя | Конец 3-4-й недели |
— количество миоглобина в крови (в норме — до 40 нг/мл) повышается уже через 1-2 ч в 10 раз и более (максимум повышения — через 8-10 ч). Нормализация происходит к концу первых суток ИМ. Специфичность этого теста не столь высока;
— тропонин-Т имеет первый пик роста через 2-3 ч с максимумом через 8-10 ч, причем высокий уровень сохраняется до 4-7 дней. Тропониновый тест имеет прогностическое значение — если у больного с НСт нет повышения тропонина (в начале ангинозного приступа и через 12 ч), то у него отсутствует свежий ИМ. Обычно для верификации диагноза достаточно одного исследования тропонина-Т, в отличие от необходимости многократных исследований МВ-КФК и КФК. При мелкоочаговом ИМ этот тест начинает повышаться с такой же скоростью, как и МВ-КФК, но возвращается к норме более длительно;
— суммарная КФК (норма — 20-80 услов. ед. или до 1,2 мМ/л в СИ) повышается через 6 ч (пик через 2 суток), а нормализация происходит на 4 день. Так как, КФК содержится не только в сердце (но и в скелете, мозге), то возможен ее рост, обусловленный: травмами или болезнями мышц (полимиозит, миопатия), катетеризацией сердца, ЭИТ, длительной иммобилизацией, шоком или алкогольной интоксикацией. Необходимо определение КФК в динамике (3-4 раза). Уровень КФК возрастает в течение первых суток, сохраняется на стабильном уровне в течение 3-4 суток, и снижается к 6-7 суткам. Уровень КФК на 2-е сутки после ИМ в большей мере, чем другие сывороточные методы указывает на размер некроза;
— изофермент МВ-КФК более специфичен (в высоких концентрациях его нет нигде, кроме сердца). Уровень менее 10 мкг/л указывает на мелкоочаговый ИМ, а более 10 мкг/л — на крупноочаговый. Для исключения ИМ, МВ-КФК регистрируют каждые 8 ч (необходимы минимум 3 отрицательных результата). Определение МВ-КФК весьма полезно, когда имеется поражение мышц или мозга (в них есть КФК, но нет МВ-КФК).
Весьма низкой специфичностью и чувствительностью в диагностике ИМ обладают трансаминазы — АСТ, АЛТ, ЛДГ (поэтому их и не рекомендуют использовать как маркеры ИМ). Так, рост АСТ часто выявляется и при поражениях печени. Трансаминазы — не стойкие ферменты, максимум их определяется в течение максимум 6 ч, после чего трансаминазы быстро приходят к исходному уровню. Хотя определение трансаминаз — дешевый метод, но он требует выполнения некоторых правил: анализ крови должен быть сделан в течение первых 6 ч; забор крови должен быть произведен 4 р/д (через 6, 12, 18 и 24 ч). В этом случае значительно чаще регистрируется увеличение трансаминаз, имеющее диагностическое значение. Если анализ сделан только при поступлении, то результаты его не достоверны. Надо помнить то, что выход трансаминаз происходит дискретно, в связи с расширением некроза (который имеет определенный темп нарастания). Так, АСТ (ее много в скелетных мышцах) повышается через 6-12 ч, пик — 2-е сутки, а нормализация — конец 2-й недели.
Суммарная ЛДГ (ее много во многих органах) реагирует позже остальных ферментов — на 2-й день (пик — 3-6 день), а нормализация — к концу 2-й недели. Поэтому определение суммарной ЛДГ (имеется 5 изоэнзимов) обычно используют у больных, поступающих в стационар уже через 48-72 ч от начала ИМ. Диагностичнее определение изофермента ЛДГ1 (его много в сердце), так как повышается более рано. Рост ЛДГ1 обычно отмечается раньше, чем суммарная ЛДГ. Кроме того, ЛДГ1 может увеличиваться на фоне нормальных значений суммарной ЛДГ. Обычно производят определение ЛДГ, когда повышена КФК.
В целом исследование биохимических маркеров некроза миокарда весьма важны — на основе этого выделяют ОКС с некрозом (ИМ) и без некроза (НСт). У ряда больных с подозрением на ИМ, абсолютные уровни ферментов не превышают нормальные значения. Эти больные с “микроинфарктами” занимают промежуточное положение между ИМ и НСт. При непроникающем ИМ очень большое значение имеет диагностика сывороточных ферментов, которые находятся в миокардиоците, при разрушении которого они оказываются в кровяном русле.
Уже с 4-6 ч (иногда и со 2 ч) ИМ на фоне нормальных значений СОЭ начинает появляться лейкоцитоз (обычно до 12-15*109/л), нередко со сдвигом формулы влево. Уровень лейкоцитоза в большей степени, чем лихорадка отражает размеры некротического очага. Высокий лейкоцитоз (более 20*109/л) — неблагоприятный прогностический признак. Лейкоцитоз обычно сохраняется 3-4 дня, и к концу первой недели ИМ он снижается, если нет осложнений. В более тяжелых случаях лейкоцитоз длится более 10 дней (особенно если появляются осложнения). Со 2-го дня ИМ постепенно, медленно начинает повышаться СОЭ (максимум до 30 мм/ч), пик СОЭ отмечается между 8-12 днями (к этому времени число лейкоцитов нормализуется — феномен “ножниц”), потом она нормализуется. Если СОЭ превысила 30 мм/ч — “жди осложнений ИМ”.
Со 2-го дня ИМ начинает повышаться и температура тела (вследствие некроза миокарда) до невысоких цифр (37,3-38,0оС), держится в течение 6-7 дней и нормализуется обычно к 10 дню. Величина лихорадки и ее длительность индивидуальны, но зависят от обширности ИМ и реактивности макроорганизма. В целом, при ИМ нет характерной температурной кривой. Обычно (но не всегда), чем больше зона ИМ, тем выше лихорадка (кроме КШ — где лихорадки нет). Появление лихорадки после ангинозного приступа является важным диагностическим симптомом ИМ (отличает его от Ст) и должно настораживать врача. Длительное сохранение лихорадки указывает на формирование осложнений ИМ (тромбоэндокардит, затяжное течение). Регистрация изменений числа лейкоцитов, СОЭ и повышения температуры имеет определенное значение в диагностике мелкоочагового ИМ, если нельзя определить ферменты.
Сохраняет свое некоторое диагностическое значение и рост показателей острой фазы воспаления: СРБ, фибриногена, сиаловых кислот, a2 и g-глобули-нов.
Согласно ВОЗ, критериями ИМ являются:
— затяжной ангинозный приступ более 30 мин, не купирующийся нитроглицерином;
— достоверный рост МВ-КФК, суммарной КФК, тропонина и миоглобина;
— патологический зубец Q на ЭКГ.
Для достоверного диагноза ИМ необходимо наличие 2-х или 3-х критериев. Возможны разные комбинации трех ведущих критериев ИМ, поэтому в каждом конкретном варианте необходим свой минимум обследований. ЭКГ-признаков ИМ может и не быть, поэтому ИМ необходимо ставить всегда с учетом динамики клинических симптомов.
Дифференциальный диагнозИМ проводится с:
— затянувшимся, тяжелым приступом Ст;
— прободной язвенной болезнью желудка и двенадцатиперстной кишки, острым панкреатитом и аппендицитом;
— спонтанным пневмотораксом;
— расслаивающейся аневризмой аорты;
— острым перикардитом;
— ТЭЛА;
— левосторонним фибринозным плевритом.
Для верификации ИМ важна и неинвазивная ЭхоКГ в 2-х проекциях, особенно при затяжном болевом приступе и отсутствии типичных изменений на ЭКГ. Определяют симптомы возможного некроза — нарушение локальной сократимости миокарда (участки акинезии, гипо-дискинезии) даже у больных с нетрансмуральным ИМ, ФВЛЖ, размер камер сердца, патологию движения желудочков сердца, осложнения ИМ (перфорацию межжелудочковой перегородки, разрывы миокарда, аневризму желудочков, выпот в перикард, отрыв сосочковых мышц, митральную регургитацию). Нормальная сократимость миокарда ЛЖ, как правило, исключает ИМ. Недостатком ЭхоКГ является не возможность отличить свежий ИМ от старого рубца и субъективный анализ данных (в ряде случаев их нельзя оценить количественно).
Если ЭКГ и изменения ферментов не позволяют достоверно подтвердить диагноз ИМ — в течение первых 2-5 дней ИМ проводят сцинтиграфию сердца с изотопом техниция99 (или радионуклидную вентрикулографию). Технеций накапливается в зоне некроза и на сцинтиграмме появляется “горячий очаг”. Сцинтиграфия менее чувствительна, чем определение МВ-КФК, она как и ЭхоКГ, не позволяет отличить свежий ИМ от старого рубца (после перенесенного ИМ). Используют и сцинтиграфию с пирофосфатом, меченным технецием. При некрозе (ИМ) ионы кальция выходят из миокардиоцита, пирофосфат соединяется с ними — выявляются поля фиксации пирофосфата, которые содержат участки некроза. Эти методы являются ценными в отношении выявления функционирующего миокарда, зон некроза, их локализации.
Источник
