Резидуальное поражение головного мозга код по мкб 10

ЦНС – это главный регулятор работы всего организма. Ведь в корковых структурах мозга имеются отделы, отвечающие за функционирование каждой системы. Благодаря ЦНС обеспечивается нормальная работа всех внутренних органов, регуляция выделения гормонов, психоэмоциональное равновесие. Под воздействием неблагоприятных факторов происходят органические повреждения структуры головного мозга. Зачастую патологии развиваются на первом году жизни ребенка, но могут диагностироваться и у взрослого населения. Невзирая на то, что ЦНС непосредственно связана с органами благодаря нервным отросткам (аксонам), поражение коры опасно из-за развития тяжёлых последствий даже при нормальном состоянии всех функциональных систем. К лечению заболеваний головного мозга нужно приступить как можно раньше, в большинстве случаев оно проводится длительно — на протяжении нескольких месяцев или лет.

Описание резидуально-органического поражения ЦНС
Как известно, ЦНС представляет собой слаженную систему, в которой каждое из звеньев выполняет важную функцию. Вследствие чего поражение даже малого участка мозга может привести к нарушению в работе организма. В последние годы повреждение нервной ткани всё чаще наблюдается у пациентов детского возраста. В большей степени это касается только родившихся малышей. В подобных ситуациях выставляется диагноз «резидуально-органическое поражение ЦНС у детей». Что это такое и поддаётся ли данное заболевание лечению? Ответы на данные вопросы беспокоят каждого родителя. Стоит иметь в виду, что подобный диагноз представляет собой собирательное понятие, в которое может входить множество различных патологий. Подбор терапевтических мероприятий и их эффективность зависят от распространённости повреждения и общего состояния пациента. Иногда резидуально-органическое поражение ЦНС встречается у взрослых. Зачастую патология возникает вследствие перенесенных травм, воспалительных заболеваний, интоксикации. Понятие «резидуально-органическое поражение ЦНС» подразумевает какие-либо остаточные явления после повреждения нервных структур. Прогноз, а также последствия при подобной патологии зависят от того, насколько сильно нарушена функция головного мозга. Помимо этого, огромное значение придается топическому диагнозу и выявлению места повреждения. Ведь каждая из структур мозга должна выполнять определенные функции.

Причины резидуально-органического поражения мозга у детей
Резидуально-органическое поражение ЦНС у детей диагностируется довольно часто. Причины нервных расстройств могут иметь место как после рождения ребёнка, так и в период беременности. В некоторых случаях повреждение ЦНС происходит вследствие осложнений родового акта. Основными механизмами развития резидуально-органического поражения являются травма и гипоксия. Выделяют множество факторов, провоцирующих нарушение нервной системы у ребёнка. Среди них:
- Генетическая предрасположенность. Если у родителей имеются какие-либо психоэмоциональные отклонения, то риск развития их у малыша повышается. Примерами могут являться такие патологии, как шизофрения, неврозы, эпилепсия.
- Хромосомные аномалии. Причина их возникновения неизвестна. Неправильное построение ДНК связывают с неблагоприятными факторами внешней среды, стрессом. Из-за хромосомных нарушений возникают такие патологии, как болезнь Дауна, синдром Шершевского-Тернера, Патау и т. д.
- Воздействие физических и химических факторов на плод. Имеется в виду неблагоприятная экологическая обстановка, ионизирующее излучение, употребление наркотических средств и лекарственных препаратов.
- Инфекционные и воспалительные заболевания в период закладки нервной ткани эмбриона.
- Токсикозы беременности. Особенно опасными для состояния плода являются поздние гестозы (пре- и эклампсия).
- Нарушение плацентарного кровообращения, железодефицитная анемия. Эти состояния приводят к ишемии плода.
- Осложненные роды (слабость маточных сокращений, узкий таз, отслойка плаценты).
Резидуально-органическое поражение ЦНС у детей может развиться не только в перинатальный период, но и после него. Чаще всего причиной является травма головы в раннем возрасте. Также к факторам риска относят приём препаратов, обладающих тератогенным эффектом, и наркотических веществ в период грудного вскармливания.
Возникновение резидуально-органического поражения мозга у взрослых
Во взрослом возрасте признаки резидуально-органического поражения наблюдаются реже, тем не менее у некоторых пациентов они присутствуют. Часто причиной подобных эпизодов являются травмы, полученные в раннем детстве. При этом нервно-психические отклонения являют собой отдалённые последствия. Резидуально-органическое поражение головного мозга возникает по следующим причинам:
- Посттравматическая болезнь. Независимо от того, когда произошло повреждение ЦНС, остаются остаточные (резидуальные) симптомы. Часто к ним относят головную боль, судорожный синдром, психические расстройства.
- Состояние после оперативного вмешательства. Особенно это касается опухолей головного мозга, которые удаляют с захватом близлежащей нервной ткани.
- Приём наркотических средств. В зависимости от разновидности вещества симптомы резидуально-органического поражения могут отличаться. Чаще всего серьёзные нарушения наблюдаются при длительном приёме опиатов, каннабиноидов, синтетических наркотиков.
- Хронический алкоголизм.
В некоторых случаях резидуально-органическое поражение ЦНС наблюдается после перенесенных воспалительных заболеваний. К ним относят менингит, различные виды энцефалитов (бактериальный, клещевой, поствакцинальный).
Механизм развития поражения ЦНС
Резидуальное поражение ЦНС всегда вызвано неблагоприятными факторами, предшествовавшими ранее. В большинстве случаев основой патогенеза подобных симптомов является ишемия головного мозга. У детей она развивается ещё в период внутриутробного развития. Из-за недостаточного кровоснабжения плаценты плод получает мало кислорода. В результате нарушается полноценное развитие нервной ткани, возникают фетопатии. Значительная ишемия приводит к задержке внутриутробного развития, рождению ребёнка раньше срока гестации. Симптомы гипоксии головного мозга могут проявляться уже в первые дни и месяцы жизни. Резидуально-органическое поражение ЦНС у взрослых чаще развивается вследствие травматических и инфекционных причин. Иногда патогенез нервных расстройств связан с метаболическими (гормональными) нарушениями.

Синдромы при резидуально-органическом поражении ЦНС
В неврологии и психиатрии выделяют несколько основных синдромов, которые могут возникать как самостоятельно (на фоне заболевания головного мозга), так и расцениваться в качестве остаточного поражения ЦНС. В некоторых случаях наблюдается их сочетание. Выделяют следующие признаки резидуально-органического поражения:
- Церебрастенический синдром. Его проявлениями считаются повышенная утомляемость, неудовлетворительное освоение школьной программы, общая слабость, плаксивость, изменения настроения.
- Неврозоподобный синдром. Он характеризуется развитием фобий, энуреза (неконтролируемое мочеиспускание по ночам), двигательным возбуждением (тики).
- Синдром гиперактивности и дефицита внимания. Наблюдается у детей младшего и среднего школьного возраста.
- Энцефалопатия. Основные проявления – это нарушение сна, снижение памяти, усидчивости. В тяжёлых случаях наблюдается очаговая неврологическая симптоматика, судороги.
- Психопатии. Характеризуется непослушанием, агрессивностью. Во взрослом возрасте – лабильностью настроения, истерическими реакциями, асоциальным поведением.
Чаще всего гипоксия головного мозга приводит к рассеянной симптоматике, когда перечисленные синдромы сочетаются между собой, выражены не сильно. Преобладание очаговой симптоматики наблюдается редко.

Клиническая картина при поражении ЦНС
Чаще всего симптомы резидуально-органического поражения ЦНС проявляются через некоторое время после воздействия неблагоприятного фактора. При перинатальной гипоксии плода нарушения могут быть заметны уже в первый месяц жизни. В зависимости от степени поражения могут наблюдаться следующие симптомы:
- Незначительное повреждение нервной ткани: плаксивость, плохой сон, снижение памяти. В школьном возрасте у ребёнка может наблюдаться синдром дефицита внимания и гиперактивности, склонность к истерическим состояниям, фобиям.
- Повреждение ЦНС средней степени тяжести имеет такие проявления, как постоянный плач, отказ от груди, судорожный синдром, энурез.
- В тяжёлых случаях наблюдается очаговая неврологическая симптоматика. К ней относят мышечную слабость, парезы и параличи конечностей, задержку физического и умственного развития, генерализованные судороги и т. д.
Резидуально-органическое поражение ЦНС: код по МКБ-10
Как и все патологии, нарушение нервно-психического развития имеет определенный шифр в международной классификации болезней. Стоит понимать обширность понятия «резидуально-органическое поражение ЦНС». Код (МКБ-10) при данной патологии – G96.9. Данный шифр означает диагноз «поражение центральной нервной системы неуточненное». В более конкретных случаях код по МКБ-10 меняется на определенную нозологию.

Резидуально-органическое поражение ЦНС: лечение патологии
Лечение резидуально-органического поражения направлено на укрепление нервной системы, реабилитацию человека в обществе. Важно понимать, что близкие пациента должны запастись терпением. При правильном подходе лечение может значительно улучшить прогноз заболевания. В качестве медикаментозной терапии применяют ноотропные, седативные препараты, нейролептики, транквилизаторы и психостимуляторы. Чтобы улучшить мозговое кровообращение, назначают растворы «Пирацетам», «Курантил», «Церебролизин». Также показано физиотерапевтическое лечение, массаж, биоакустическая коррекция головного мозга.
Какие могут быть последствия резидуально-органического поражения?
Последствия резидуально-органического поражения ЦНС зависят от степени заболевания и подхода к лечению. При слабовыраженных нарушениях можно добиться полного выздоровления. Тяжёлое поражение ЦНС опасно развитием таких состояний, как отёк головного мозга, спазм дыхательной мускулатуры, повреждение сердечно-сосудистого центра. Чтобы избежать подобных осложнений, необходимо постоянное наблюдение за пациентом.
Инвалидность при резидуально-органическом поражении
Лечение необходимо начать, как только установлен соответствующий диагноз – «резидуально-органическое поражение ЦНС». Инвалидность при данном заболевании присваивается не всегда. При выраженных нарушениях и отсутствии эффективности лечения устанавливают более точный диагноз. Чаще всего это «посттравматическая болезнь головного мозга», «эпилепсия» и т. д. В зависимости от тяжести состояния присваивается 2 или 3 группа инвалидности.
Профилактика резидуально-органического поражения ЦНС
Чтобы избежать резидуально-органического поражения ЦНС, необходимо наблюдаться у врача во время беременности. При каких-либо отклонениях следует обратиться за медицинской помощью. Также стоит воздержаться от приема лекарственных средств, вредных привычек.
Источник
Резидуальная энцефалопатия – нередко встречающийся диагноз в неврологической практике. Обычно под ней подразумевают страдание головного мозга (энцефалон – головной мозг, патия – страдание), под влиянием какого-то перенесенного фактора. Ведь термин резидуальный обозначает – сохраняющийся.

При этом причин для развития резидуальной энцефалопатии может существовать множество:
- Перинатальное (чаще всего гипоксическое) поражение. Это и родовая травма, и гипоксия в родах и другие причины. Данный тип резидуальной энцефалопатии характерен для детей, хотя иногда допустимо использовать и термин ДЦП (детский церебральный паралич), если признаки поражения затрагивают двигательную сферу и выражены достаточно грубо.
- Травматическое поражение головного мозга. Хотя иногда допустимо и использование термина посттравматическая энцефалопатия.
- Дизонтогенетические состояния (аномалия Арнольда-Киари, например, врожденная гидроцефалия и т.д.). Затрагивают, по большому счету, любые особенности неправильного развития мозга.
- Перенесенные нейроинфекции (клещевой энцефалит, менингоэнцефалиты различной этиологии и т.д.).
- Перенесенные нейрохирургические вмешательства, в том числе по поводу опухолей головного мозга, при появлении/сохранении неврологического дефекта после оных.
- Иные перенесенные травмирующие факторы, которые оставили неврологическую симптоматику, при наличии полной корреляции с травмирующим событием.
Содержание:
- Резидуальная энцефалопатия код по МКБ 10
- Симптомы и диагностика резидуальной энцефалопатии
- Лечение резидуальной энцефалопатии
- Видеоматериал автора
Резидуальная энцефалопатия код по МКБ 10
Шифр резидуальной энцефалопатии по кодировке МКБ 10 – достаточно спорный вопрос. Лично я в своей практике использую шифр G93.4 – энцефалопатия неуточненная, и, по крайней мере пока, данный шифр не вызывает нареканий со стороны страховых компаний. Да и вообще, скоро будет система шифров МКБ-11. Кто-то, насколько мне известно, использует шифр G93.8 – другие уточненные поражения головного мозга, однако в эту терминологию логичнее относить радиационное поражение. При травматическом влиянии можно использовать шифр T90.5 или T90.8 (последствие внутричерепной и последствие другой уточненной травмы головы).

При постановке диагноза также важно указать в скобках повреждающий агент или влияние (последствие нейроинфекции, последствие ЗЧМТ от такого-то года и т.д.), указать синдромы (вестибуло-координаторный при головокружении, цефалгический при наличии головной боли и т.д.), также важным будет указание выраженности синдромов, стадию компенсации процесса.
Симптомы и диагностика резидуальной энцефалопатии
Симптоматика резидуальной энцефалопатии может быть самая разнообразная. При резидуальной энцефалопатии могут иметь место такие синдромы как цефалгический (головные боли), вестибуло-координаторный (различные виды головокружения, а также нарушения коррдинации движений, в том числе неустойчивость в позе Ромберга), астенический (слабость, утомляемость), невротический (лабильность настроения), когнитивные нарушения (снижение концентрации внимания, памяти и т.д.), диссомния (нарушения сна) и многие другие. Головокружение при этом омтечается более чем в 50% случаев.
Четких диагностических критериев для установления диагноза резидуальная энцефалопатия не существует. Обычно диагноз выставляется на данных жалоб (выносятся в диагноз синдромально), анамнеза (наличие установленного перенесенного повреждающего влияния на головной мозг), а также на основании неврологического осмотра с выявлением неврологического дефицита. В неврологическом статусе при этом важно обращать внимание на анизорефлексию, рефлексы орального автоматизма, координаторные нарушения, когнитивное состояние и иную органическую симптоматику.

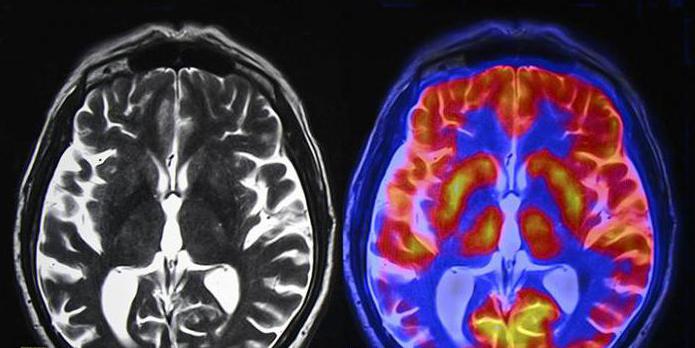
Также для постановки диагноза важны нейровизуализационные методики обследования (МРТ головного мозга), а также такие функциональные исследования как ЭЭГ, РЭГ.
Лечение резидуальной энцефалопатии
Единого мнения или стандарта лечения резидуальной энцефалопатии не существуют. Используются различные группы нейропротективных препаратов (Церебролизин, Актовегин, Цераксон, Глиатилин, Глицин, Громецин и т.д.), антиоксиданты (Мексидол инъекционно и таблетированные формы, Тиоктовая кислота и т.д.), в некоторых случаях прибегают в вазоактивной терапии (Кавинтон в форме инъекций, таблеток, в том числе для рассасывания при нарушениях глотания). При головокружении используются препараты бетагистина (Бетасерк, Вестибо, Тагиста и иные).

Важными мерами будут являться лечебная физкультура (в том числе вестибулярная гимнастика при нарушениях вестибулярных функций и головокружении), массаж, методики физиовоздействий. Не последними являются и меры по нормализации образа жизни (отказ от вредных привычек, занятия спортом, нормализация режима труда и отдыха, здоровое питание и т.д.). Важно знать, что прогноз при резидуальной энцефалопатии, как правило. положительный и лечение может дать эффект.
Видеоматериал автора
Источник
Утратил силу — Архив

РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив — Клинические протоколы МЗ РК — 2010 (Приказ №239)
Категории МКБ:
Доброкачественная внутричерепная гипертензия (G93.2)
Общая информация
Краткое описание
Идиопатическая (доброкачественная) внутричерепная гипертензия характеризуется повышением внутричерепного давления в отсутствие признаков объемного образования или гидроцефалии. Типичные симптомы — головная боль и отек дисков зрительных нервов. Изредка глазное дно не изменено. В большинстве случаев этиология остается неизвестной. Очаговые неврологические симптомы отсутствуют, за исключением редких случаев. Повышение ликворного давления, подтвержденное при поясничной пункции, застойные диски зрительных нервов, при этом нормальные или незначительно увеличенные желудочки, выявляемые при КТ или МРТ головы и, нормальный состав СМЖ.
Характерны признаки внутричерепной гипертензии, проявляется приступообразно усиливающейся, чаще по утрам, диффузной распирающей головной болью, на фоне которой возможна рвота, не связанная с приемом пищи; ощущением «тумана» перед глазами, обычно возникающим после пребывания в положении согнувшись; заторможенность, загруженность, безынициативность. Возможны брадикардия, застойный диск зрительного нерва.
На краниограмме иногда определяется расширение входа в турецкое седло, усиление пальцевых вдавлений. Ликворное давление, измеряемое при диагностической поясничной пункции, выше 200 мм рт. ст. однако надо иметь в виду, что при этой манипуляции взятие СМЖ может обусловить опущение миндалин мозжечка и ущемление продолговатого мозга на уровне большого затылочного отверстия. Это ведет к нарушению жизненно важных функций.
Проявляется обычно в возрасте 30-40 лет, чаще у женщин. Механизм развития неясен. Нередко возможна связь между синдромом и перенесенным тромбозом венозных синусов, лечение тетрациклином, пенициллином, витамином А, хроническим отравлением угарным газом, свинцом, эндокринопатией, нарушением менструального цикла, беременностью, применением оральных противозачаточных средств, а также кортикостероидной недостаточностью, неспецифической инфекцией, системными заболеваниями. Синдром обычно разрешается в течение одного года, но может продолжаться и длительнее. Возможна вторичная атрофия зрительных нервов.
Резидуально-органическое состояние головного мозга — большая группа разнообразных по этиологии, структуре и тяжести нервных и психических нарушений, являющихся результатом ранее перенесенного органического поражения мозга на разных этапах онтогенеза (включая внутриутробный). В силу особой реактивности и ранимости нервной системы в период ее закладки, интенсивной дифференциации и миелинизации, причинами возникновения этих расстройств является не только травма, воспалительные заболевания головного мозга, но и соматические, эндокринные тератогенные факторы внутриутробного периода, нарушение питания, гиповитаминоз, аллергия и т.д.
Общий основной признак резидуально-органического поражения нервной системы — отсутствие прогрессирования, прогредиентность течения при нетяжелых повреждениях благодаря явлениям репарации, компенсации, положительной эволюционной динамике, свойственной детскому организму. Нетяжелые резидуально-органические повреждения нервной системы с возрастом сглаживаются и переходят в состояние резидуально-органической бессимптомной недостаточности или становятся фактором развития ряда заболеваний (эпилепсия, психопатий и т. д.). Однако резидуально-органические повреждения нервной системы могут и декомпенсироваться под влиянием дополнительных вредностей (травмы, интоксикации, глистных инвазий, переутомления, перегревания) в критические возрастные периоды, выявляющие несостоятельность тех или иных систем (речевой, эндокринной).
Протокол «Доброкачественная внутричерепная гипертензия. Резидуально-органическое состояние ЦНС»
Код по МКБ-10: G93.2
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники. Стандарты лечения
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Классификация
Классификация этиологических факторов идиопатической внутричерепной гипертензии
Эндокринные и метаболические нарушения:
— ожирение и менструальные дисфункции;
— беременность и послеродовый период (без синус-тромбоза);
— менархе;
— передозировка женских половых гормонов;
— болезнь Адиссона;
— надпочечниковый стероидный синдром отмены;
— гиперадренализм;
— акромегалия;
— гиперпаратиреодизм.
Внутричерепной тромбоз венозных синусов при:
— мастоидит;
— последствиях травмы головы;
— беременность и в послеродовом периоде;
— использование оральных противозачаточных средств;
— марантическом синус-тромбозе;
— криофибриногенемии;
— первичном (идиопатическом) синус-тромбозе.
Лекарства и токсины:
— витамин А;
— ретиноиковая кислота;
— тетрациклин;
— налидиксоновая кислота;
— даназол;
— амиодарон;
— карбонат лития;
— нитрофурантоин.
Гематологические нарушения и соединительнотканные болезни:
— железодефицитная анемия;
— инфекционный мононуклеоз;
— системная красная волчанка.
Высокое содержание белка в СМЖ при:
— опухолях спинного мозга;
— полиневритах.
Менингизм при системных бактериальных или вирусных инфекциях.
Синдром пустого турецкого седла.
Мисцелланоз:
— хорея Сиденгама;
— семейные синдромы;
— быстрый рост в раннем детском возрасте.
Идиопатические причины.
Классификация резидуально-органических повреждений нервной системы построена с учетом преимущественного патологического фактора (дизонтогенетического или энцефалопатического) и основного синдрома.
Преимущественно дизонтогенетические формы
1. Синдромы нарушения развития отдельных систем мозга: речи (задержка речевого развития, недоразвитие речи по типу алалии), психомоторики (задержка развития общей и тонкой моторики), пространственных представлений, «школьных навыков» (дислексия, дисграфия, дискалькулия), первичный (дизонтогенетический) энурез.
2. Синдромы психического и психофизического инфантилизма (простой и сложный).
3. Синдром «органического аутизма».
4. Синдром резидуальной олигофрении (с равномерной структурой дефекта).
Преимущественно энцефалопатические формы:
1. Церебрастенические синдромы.
2. Неврозоподобные (непроцессуальные) синдромы: депрессивно-дистимический, неврозоподобные страхи, сенестопатически-ипохондрический, истериформный, системные моторные и соматовегетативные расстройства (неврозоподобное заикание и спотыкание, тики, вторичный неврозоподобный энурез, неврозоподобные расстройства сна, аппетита и др.).
3. Психоподобные синдромы: повышенной аффективной возбудимости, психической неустойчивости, импульсивно-эпилептоидный.
4. Диэнцефальные (гипоталамические) синдромы: церебро-эндокринные синдромы (нарушение темпа полового созревания, Иценко-Кушинга, адипозогенитальная дистрофия, церебральный нанизм и др.), вегетативно-сосудистые, нарушение терморегуляции, нервно-трофические расстройства, нервно-мышечные.
5. Синдром гидроцефалии (врожденной и приобретенной).
6. Эпилептиформные синдромы (судорожные и бессудорожные).
7. Синдромы резидуальной органической деменции.
8. Периодические психозы у подростков.
Формы смешанного (энцефалопатически-дизонтогенетического) патогенеза:
1. Детские церебральные параличи.
2. Атипичные резидуальные олигофрении.
3. Гипердинамический синдром.
Диагностика
Диагностические критерии
Жалобы и анамнез: жалобы на частые головные боли, которые локализуются чаще в области лба и затылка, реже в височных и теменных областях, сопровождаются тошнотой иногда рвотой, которая приносит облегчение; головокружения, слабость, утомляемость, раздражительность, нарушенный, беспокойный сон. Метеозависимость, эмоциональная лабильность, снижение памяти, внимания.
Физикальное обследование: исследование психо-эмоциональной сферы, неврологического статуса, вегетативной нервной системы выявляет функциональные расстройства нервной системы, эмоциональную лабильность, явления цереброастении, иногда органическое поражение ЦНС.
Лабораторные исследования: ОАК, ОАМ, биохимический анализ крови.
Инструментальные исследования:
1. Рентгенография — по показаниям для выявления патологии костей черепа.
2. ЭЭГ — электроэнцефалография, метод регистрации биотоков мозга, исследование фоновой ЭЭГ, с гипервентиляцией и фотостимуляцией. Изменения электрической активности мозга у больных с резидуально-органическим поражением нервной системы неспецифичны. Обычно они проявляются в виде нарушения регулярности основного ритма, неравномерности его частоты и амплитуды, нарушения зональных различий, наличия медленных волн.
3. УЗДГ сосудов головного мозга — для уточнения сосудистой патологии головного мозга, в каком бассейне произошла катастрофа — в вертебро-базилярном бассейне или в бассейне сонных артерий и какие именно.
4. Нейросонография — по показаниям для подтверждения внутричерепной гипертензии.
5. КТ головного мозга позволяет выявить большинство супратенториальных и часть инфратенториальных поражений, способных вызвать отек дисков зрительных нервов. Особенно важно оценить состояние мозговых синусов. Размеры желудочков мозга уменьшены или нормальны. Увеличение желудочков указывает на гидроцефалию и тем самым исключает диагноз идиопатической внутричерепной гипертензии.
6. МРТ особенно полезна в диагностике обструкции венозных синусов, с которой можно спутать идиопатическую внутричерепную гипертензию.
Если перечисленные методы не выявили патологии и отсутствуют очаговые неврологические симптомы, то, несмотря на отек зрительных нервов, люмбальная пункция безопасна. Диагноз идиопатической внутричерепной гипертензии подтверждается, если давление СМЖ повышено (обычно до 250-500 мм вод. ст.), но ее состав нормален. Любые изменения в СМЖ (клеточный состав, содержание белка или глюкозы) служат показаниям для дополнительного обследования.
Если КТ или МРТ выявляют изменения, при проведении ЛП необходима крайняя осторожность.
Показания для консультаций специалистов: окулист, логопед, нейрохирург, ортопед, психолог, ЛОР, сурдолог.
Минимум обследований при направлении в стационар:
1. Общий анализ крови.
2. Общий анализ мочи.
3. Кал на яйца глист.
4. АЛТ.
5. АСТ.
Основные диагностические мероприятия:
1. Общий анализ крови.
2. Общий анализ мочи.
3. КТ или МРТ головного мозга.
4. Нейрохирург.
5. Логопед.
6. Психолог.
7. Окулист.
8. Ортопед.
9. ЭЭГ.
10. Врач ЛФК.
11. Физиотерапевт.
Перечень дополнительных диагностических мероприятий:
1. Нейросонография.
2. ЭКГ.
3. Кардиолог.
4. УЗИ органов брюшной полости.
5. Гастроэнтеролог.
6. Эндокринолог.
7. ЛОР.
Дифференциальный диагноз
Заболевание | Компьютерная или магниторезонансная томография головного мозга | Неврологическая симптоматика |
Доброкачественная внутричерепная гипертензия | Размеры желудочков уменьшены, незначительно увеличены или нормальные | Головные боли. Очаговые неврологические симптомы отсутствуют, за исключением редких случаев одно- или двустороннего поражения отводящего нерва, проявляющегося двоением в глазах |
Опухоль головного мозга | Объемное образование | Общемозговые и очаговые симптомы |
Гидроцефалия | Увеличение размеров желудочков | Очаговая неврологическая симптоматика |
Лечение
Тактика лечения
Лечение резидуально-органических поражений нервной системы должно быть комплексным и направлено на устранение нервно-психических расстройств и их причин. В первую очередь назначаются ангиопротектеры, улучшающие мозговой кровоток. Очень показаны нейропротекторы для уменьшения гипоксии мозга, увеличения доставки мозгу кислорода, улучшения памяти, внимания. Витаминотерапия — для улучшения общего состояния больного, седативная терапия. Очень важна и немедикаментозная терапия: ЛФК, массаж, физиолечение, ИРТ, занятия с психологом, логопедом.
Цель лечения: уменьшение общемозговых симптомов, метеозависимости. Устранение нервно-психических расстройств, снятие эмоционального напряжения, нормализация сна, укрепление общего состояния больного.
Немедикаментозное лечение: массаж, ЛФК, физиолечение, занятия с логопедом, психологом, иглорефлексотерапия.
Медикаментозное лечение:
1. Нейропротекторы: церебролизин, актовегин, пирацетам, пиритинол, гинкго-билоба, гопантеновая кислота, глицин.
2. Ангиопротекторы: винпоцетин, инстенон, сермион, циннаризин.
3. Витамины группы В: тиамина бромид, пиридоксина гидрохлорид, цианкобаламин, фолиевая кислота, аевит.
4. Дегидратационная терапия: магнезия, диакарб, фуросемид.
5. Седативная терапия: ноофен, адаптол, персен, ново-пассит, пантокальцин.
6. Общеукрепляющие средства — магне В6 и др.
Профилактические мероприятия: соблюдение охранительного режима, ограничить чрезмерные, непосильные нагрузки, ограничить телевизор, работу на персональном компьютере.
Дальнейшее ведение: регулирование нервно-психической и физической нагрузки, занятие спортом и туризмом, занятия на уроках физкультуры.
Перечень основных медикаментов и дополнительных медикаментов:
1. Актовегин, ампулы по 80 мг 2 мл
2. Аспаркам, таблетки
3. Ацетозоламид (диакарб), таблетки 0,25
4. Винпоцетин, таблетки 5 мг
5. Инстенон, ампулы и таблетки
6. Пиридоксина гидрохлорид в ампулах 5%, 1 мл
7. Церебролизин, ампулы по 1 мл
8. Цианкобаламин, ампулы по 200 и 500 мкг
Дополнительные медикаменты:
1. Гинкго-Билоба, таблетки 40 мг
2. Глиатилин в ампулах 4 мл (1000 мг)
3. Глиатилин в капсулах по 400 мг
4. Глицин, таблетки 0,1
5. Гопантеновая кислота, таблетки 0, 25
6. Дибазол, таблетки 0,02
7. Луцетам, таблетки 0,4
8. Магне В6, таблетки
9. Но-шпа ампулы и таблетки 0,04
10. Пирацетам, ампулы 5 мл, 20%
11. Сермион, ампулы и таблетки 5 мг
12. Тиамина хлорид, ампулы 1 мл, 5%
13. Фолиевая кислота, таблетки 0,001
14. Фуросемид, таблетки 40 мг
Индикаторы эффективности лечения:
1. Уменьшение общемозгового синдрома, эмоционально-волевых нарушений.
2. Купирование головных болей.
